Дополнительное соглашение N 8 к Тарифному
соглашению в сфере обязательного
медицинского страхования Республики
Карелия на 2024 год
от 7 августа 2024 года
г. Петрозаводск
В соответствии с Федеральным
законом от 29 ноября 2010 года N 326-ФЗ "Об
обязательном медицинском страховании в
Российской Федерации", Территориальной
программой государственных гарантий
бесплатного оказания гражданам
медицинской помощи в Республике Карелия
на 2024 год и на плановый период 2025 и 2026
годов, утвержденной постановлением
Правительства Республики Карелия от 28
декабря 2023 года N 650-П, Стороны:
Министерство здравоохранения
Республики Карелия (далее - Министерство
здравоохранения) в лице Министра
здравоохранения Республики Карелия М.Е.
Охлопкова,
Государственное учреждение
"Территориальный фонд обязательного
медицинского страхования Республики
Карелия" (далее - ГУ ТФОМС РК) в лице
директора Территориального фонда
обязательного медицинского страхования
Республики Карелия А.И. Хейфеца,
Карельский филиал ООО "СМК
"РЕСО-Мед" в лице директора В.А.
Пантелеева,
Региональная общественная
организация "Союз главных врачей
учреждений здравоохранения Республики
Карелия" в лице директора А.А. Романова,
Республиканская организация
профсоюза работников здравоохранения в
лице председателя М.П. Цаплина,
на основании решения Комиссии по
разработке территориальной программы
обязательного медицинского страхования
Республики Карелия от 7 августа 2024 года
заключили настоящее Дополнительное
соглашение N 8 к Тарифному соглашению в
сфере обязательного медицинского
страхования Республики Карелия на 2024 год
о нижеследующем:
1. В разделе III "Размер и структура
тарифов на оплату медицинской помощи"
Тарифного соглашения в сфере
обязательного медицинского страхования
Республики Карелия на 2024 год
(распространяет свое действие на
правоотношения, возникшие с 1 августа 2024
года):
1.1. в пункте 3.2.3 слова "43 713,87 рублей"
заменить словами "43 822,19 рублей", слова "28
816,00 рублей" заменить словами "28 887,40
рублей";
1.2. в пункте 3.3.3 слова "25 016,40 рублей"
заменить словами "25 622,76 рублей", слова "16
490,71 рублей" заменить словами "16 890,42
рублей".
2. В приложении N 2 "Порядок
применения способов оплаты медицинской
помощи" (распространяет свое действие на
правоотношения, возникшие с 1 июля 2024
года):
2.1. дополнить пункт 9 подпунктом 21
следующего содержания:
"9.21. Тариф выходного дня при
проведении 1 и 2 этапов диспансеризации,
направленной на оценку репродуктивного
здоровья женщин и мужчин, применяется
если начало и/или завершение
диспансеризации осуществляется в
выходной день."
2.2. изложить пункт 103 в следующей
редакции:
"103. При оказании медицинской помощи
пациентам со злокачественными
онкологическими заболеваниями при
назначении схем противоопухолевой
лекарственной терапии с применением
лекарственных препаратов, указанных в
Приложении 13 Методических рекомендаций,
для лечения отдельных нозологий,
необходимо обязательное проведение
молекулярно-генетических исследований и
(или) иммуногистохимических
исследований (с получением определенных
результатов проведенных исследований до
назначения схемы противоопухолевой
лекарственной терапии).".
3. Изложить в новой редакции
следующие приложения (распространяет
свое действие на правоотношения,
возникшие с 1 июля 2024 года):
- приложение N 13 "Перечень
фельдшерских пунктов,
фельдшерско-акушерских пунктов, размер
финансового обеспечения в 2024 году";
- приложение N 24 "Перечень случаев,
для которых установлен КСЛП";
- приложение N 26 "Перечень
сочетанных хирургических вмешательств".
Подписи сторон:
Министерство здравоохранения
Республики Карелия
ГУ ТФОМС РК
Карельский филиал ООО
"СМК РЕСО-Мед"
Республиканская организация профсоюза
работников здравоохранения
РОО "Союз главных врачей
учреждений здравоохранения
Республики Карелия"
Приложение N 2
к Тарифному соглашению
в сфере обязательного
медицинского страхования
Республики Карелия на 2024 год
(в редакции Дополнительного
соглашения N 8 от 07.08.2024)
ПОРЯДОК ПРИМЕНЕНИЯ СПОСОБОВ ОПЛАТЫ
МЕДИЦИНСКОЙ ПОМОЩИ
I. Оплата медицинской помощи, оказанной в
амбулаторных условиях
Оплата по подушевому нормативу
финансирования на прикрепившихся лиц (за
исключением расходов на проведение
компьютерной томографии,
магнитно-резонансной томографии,
ультразвукового исследования
сердечно-сосудистой системы,
эндоскопических диагностических
исследований, молекулярно-генетических
исследований и патологоанатомических
исследований биопсийного
(операционного) материала с целью
диагностики онкологических заболеваний
и подбора противоопухолевой
лекарственной терапии (далее -
молекулярно-генетические исследования и
патологоанатомические исследования
биопсийного (операционного) материала),
на проведение тестирования на выявление
новой коронавирусной инфекции (COVID-19),
профилактических медицинских осмотров и
диспансеризации, в том числе углубленной
диспансеризации и диспансеризации для
оценки репродуктивного здоровья женщин
и мужчин, а также средств на оплату
диспансерного наблюдения, включая
диспансерное наблюдение работающих
граждан, и финансовое обеспечение
фельдшерских здравпунктов,
фельдшерско-акушерских пунктов) с учетом
показателей результативности
деятельности медицинской организации
(включая показатели объема медицинской
помощи), в том числе с включением
расходов на медицинскую помощь,
оказываемую в иных медицинских
организациях и оплачиваемую за единицу
объема медицинской помощи
1. Подушевой норматив
финансирования амбулаторной помощи
включает в себя:
1.1. оказание первичной доврачебной,
первичной врачебной медико-санитарной
помощи и первичной специализированной
медико-санитарной помощи (за исключением
расходов на проведение компьютерной
томографии, магнитно-резонансной
томографии, ультразвукового
исследования сердечно-сосудистой
системы, эндоскопических
диагностических исследований,
молекулярно-генетические исследования и
патологоанатомические исследования
биопсийного (операционного) материала),
тестирования на выявление новой
коронавирусной инфекции (COVID-19),
профилактических медицинских осмотров и
диспансеризации, в том числе углубленной
диспансеризации, медицинской помощи,
оказанной застрахованным лицам за
пределами субъекта Российской
Федерации, на территории которого выдан
полис обязательного медицинского
страхования, средств на оплату
диспансерного наблюдения и финансового
обеспечения фельдшерских /
фельдшерско-акушерских пунктов), в том
числе медицинской помощи с применением
телемедицинских технологий, включая
проведение по направлению лечащего
врача медицинским психологом
консультирования пациентов из числа
ветеранов боевых действий, лиц,
состоящих на диспансерном наблюдении,
женщин в период беременности, родов и
послеродовой период по вопросам,
связанным с имеющимся заболеванием и
(или) состоянием, включенным в базовую
программу обязательного медицинского
страхования.
1.2. проведение осмотров врачами и
диагностических исследований в целях
медицинского освидетельствования лиц,
желающих усыновить (удочерить), взять под
опеку (попечительство), в приемную или
патронатную семью детей, оставшихся без
попечения родителей (в части видов
медицинской помощи и по заболеваниям,
входящим в базовую программу
обязательного медицинского
страхования);
1.3. проведение обязательных
диагностических исследований и оказание
медицинской помощи (в части заболеваний,
входящих в базовую программу
обязательного медицинского страхования)
при первоначальной постановке граждан
на воинский учет, при призыве на военную
службу, при поступлении на военную
службу или приравненную к ней службу по
контракту, при поступлении в военные
профессиональные организации или
военные образовательные организации
высшего образования, при призыве на
военные сборы, при направлении на
альтернативную гражданскую службу (в
части видов медицинской помощи и по
заболеваниям, входящим в базовую
программу обязательного медицинского
страхования);
1.4. проведение медицинских осмотров
несовершеннолетних в связи с занятиями
физической культурой и спортом;
1.5. оказание медицинской помощи
средним медицинским персоналом
(фельдшером, акушеркой) при возложении на
него руководителем медицинской
организации при организации оказания
первичной медико-санитарной помощи
отдельных функций лечащего врача по
непосредственному оказанию медицинской
помощи пациенту в период наблюдения за
ним и его лечения (за исключением
оказанной медицинской помощи по
профилям "акушерство и гинекология" и
"акушерское дело");
1.6. проведение медицинского осмотра
и, при необходимости, медицинского
обследования перед профилактическими
прививками при осуществлении
иммунопрофилактики, а также оказания
медицинской помощи в медицинских
организациях, осуществляющих
деятельность в системе обязательного
медицинского страхования, при
возникновении поствакцинальных
осложнений;
1.7. медицинскую помощь при
дистанционном взаимодействии
медицинских работников, оказывающих
первичную медико-санитарную помощь, с
пациентами и (или) их законными
представителями в рамках динамического
наблюдения за пациентами, страдающими
хроническими неинфекционными
заболеваниями;
1.8. медицинскую помощь, оказанную
мобильными медицинскими бригадами (за
исключением медицинской помощи,
оказанной по стоматологическому профилю
и при проведении профилактических
медицинских осмотров и
диспансеризации);
1.9. посещение Центров здоровья с
целью динамического наблюдения;
1.10. проведение диспансерного
наблюдения детского населения в рамках
оказания первичной медико-санитарной
помощи с хроническими неинфекционными
заболеваниями и с высоким риском их
развития, за исключением диспансерного
наблюдения детей, проживающих в
организациях социального обслуживания
(детских домах-интернатах),
предоставляющих социальные услуги в
стационарной форме в соответствии с
приказом Министерства здравоохранения
Российской Федерации от 16 мая 2019 г. N 302н
"Об утверждении порядка прохождения
несовершеннолетними диспансерного
наблюдения, в том числе в период обучения
и воспитания в образовательных
организациях" (далее - приказ МЗ РФ N 302н).
1.11. медицинскую помощь, оказанную в
центрах амбулаторной онкологической
помощи, в рамках посещения с
профилактической целью (цель посещения -
посещение с иными целями);
1.12. тестирование на выявление
респираторных вирусных заболеваний,
включая грипп.
Оплата тестирования на выявление
респираторных вирусных заболеваний,
включая грипп, в рамках
межтерриториальных и межучрежденческих
расчетов осуществляется по тарифам,
утвержденным приложением N 11 к
настоящему Тарифному соглашению.
1.13. консультирование медицинским
психологом по направлению лечащего
врача по вопросам, связанным с имеющимся
заболеванием и (или) состоянием,
включенным в базовую программу
обязательного медицинского страхования:
пациентов из числа ветеранов боевых
действий; лиц, состоящих на диспансерном
наблюдении; женщин в период
беременности, родов и послеродовой
период.
При отсутствии в медицинской
организации медицинского психолога
медико-психологическая помощь пациенту
оказывается в иной медицинской
организации.
Оплата медицинской помощи в рамках
межучрежденческих расчетов
осуществляется по тарифам, утвержденным
приложением N 7 к настоящему Тарифному
соглашению.
1.14. неотложную медицинскую помощь
(за исключением медицинской помощи в
приемном отделении стационарной МО в
случаях, не требующих последующей
госпитализации в данную МО).
1.14.1. к посещениям в связи с
оказанием медицинской помощи в
неотложной форме относятся посещения
врачей или медицинских работников,
имеющих среднее медицинское
образование, ведущих самостоятельный
прием, при внезапных острых
заболеваниях, состояниях, обострении
хронических заболеваний, без явных
признаков угрозы жизни пациента.
1.14.2. оказание неотложной
медицинской помощи лицам, обратившимся с
признаками неотложных состояний, может
осуществляться в амбулаторных условиях
или на дому при вызове медицинского
работника.
1.14.3. посещения в связи с оказанием
неотложной помощи не входят в обращение
по поводу заболевания и подлежат оплате
при условии выполнения мероприятий,
направленных на купирование неотложного
состояния.
1.14.4. посещения для оказания
медицинской помощи при отсутствии
выполнения мероприятий, направленных на
купирование неотложного состояния, а
также посещения лиц, обратившихся
повторно по одному и тому же заболеванию
с признаками неотложных состояний в
течение трех дней от момента первичного
посещения с неотложной целью, следует
относить к обращению по поводу
заболевания или разовому посещению в
связи с заболеванием.
1.15 Средний размер финансового
обеспечения медицинской помощи в
амбулаторных условиях, определенный на
основе нормативов объемов медицинской
помощи и финансовых затрат на единицу
объема медицинской помощи,
установленных территориальной
программой обязательного медицинского
страхования (![]() ), определяется по следующей
формуле:
), определяется по следующей
формуле:
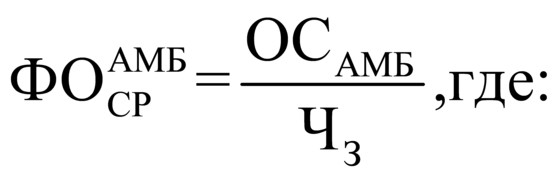
ОСАМБ |
объем средств на оплату медицинской помощи в амбулаторных условиях для медицинских организаций, участвующих в реализации территориальной программы обязательного медицинского страхования Республики Карелия, рублей; |
ЧЗ |
численность застрахованного населения Республики Карелия, человек |
Объем средств на оплату
медицинской помощи в амбулаторных
условиях для медицинских организаций,
участвующих в реализации
территориальной программы
обязательного медицинского страхования
Республики Карелия определяется на
основе нормативов объемов медицинской
помощи и финансовых затрат на единицу
объема медицинской помощи,
установленных территориальной
программой обязательного медицинского
страхования, по следующей формуле:
ОСАМБ = (НоПМО x НфзПМО + НоДИСП x НфзДИСП +
НоИЦ x НфзИЦ +
+ НоОЗ x НфзОЗ + НоНЕОТЛ x НфзНЕОТЛ + НоМР x НфзМР + НоДН x
НфзДН) x ЧЗ - ОСМТР,
где:
НоПМО |
средний норматив объема медицинской помощи, оказываемой в амбулаторных условиях, для проведения профилактических медицинских осмотров, установленный Территориальной программой государственных гарантий в части базовой программы, посещений; |
НоДИСП |
средний норматив объема медицинской помощи, оказываемой в амбулаторных условиях, для проведения диспансеризации, установленный Территориальной программой государственных гарантий в части базовой программы, посещений; |
НоИЦ |
средний норматив объема медицинской помощи, оказываемой в амбулаторных условиях, для посещений с иными целями, установленный Территориальной программой государственных гарантий в части базовой программы, посещений; |
НоОЗ |
средний норматив объема медицинской помощи, оказываемой в амбулаторных условиях в связи с заболеваниями, установленный Территориальной программой государственных гарантий в части базовой программы, обращений; |
НоНЕОТЛ |
средний норматив объема медицинской помощи, оказываемой в амбулаторных условиях в неотложной форме, установленный Территориальной программой государственных гарантий в части базовой программы, посещений; |
НоМР |
средний норматив объема медицинской помощи, оказываемой в амбулаторных условиях, для обращения по заболеванию при оказании медицинской помощи по профилю "Медицинская реабилитация", установленный Территориальной программой государственных гарантий в части базовой программы, комплексных посещений; |
НоДН |
средний норматив объема медицинской помощи, оказываемой в амбулаторных условиях, для диспансерного наблюдения, установленный Территориальной программой государственных гарантий в части базовой программы, комплексных посещений; |
НфзПМО |
средний норматив финансовых затрат на единицу объема медицинской помощи, оказываемой в амбулаторных условиях, для проведения профилактических медицинских осмотров, установленный Территориальной программой государственных гарантий в части базовой программы, рублей; |
НфзДИСП |
средний норматив финансовых затрат на единицу объема медицинской помощи, оказываемой в амбулаторных условиях, для проведения диспансеризации, установленный Территориальной программой государственных гарантий в части базовой программы, рублей; |
НфзИЦ |
средний норматив финансовых затрат на единицу объема медицинской помощи, оказываемой в амбулаторных условиях, для посещений с иными целями, установленный Территориальной программой государственных гарантий в части базовой программы, рублей; |
НфзОЗ |
средний норматив финансовых затрат на единицу объема медицинской помощи, оказываемой в амбулаторных условиях в связи с заболеваниями, установленный Территориальной программой государственных гарантий в части базовой программы, рублей; |
НфзНЕОТЛ |
средний норматив финансовых затрат на единицу объема медицинской помощи, оказываемой в амбулаторных условиях в неотложной форме, установленный Территориальной программой государственных гарантий в части базовой программы, рублей; |
НфзМР |
средний норматив финансовых затрат на единицу объема медицинской помощи, оказываемой в амбулаторных условиях, для обращения по заболеванию при оказании медицинской помощи по профилю "Медицинская реабилитация", установленный Территориальной программой государственных гарантий в части базовой программы, рублей; |
НфзДН |
средний норматив финансовых затрат на единицу объема медицинской помощи, оказываемой в амбулаторных условиях, для диспансерного наблюдения, установленный Территориальной программой государственных гарантий в части базовой программы, рублей; |
ОСМТР |
объем средств, направляемых на оплату медицинской помощи, оказываемой в амбулаторных условиях и оплачиваемой за единицу объема медицинской помощи застрахованным лицам за пределами субъекта Российской Федерации, на территории которого выдан полис обязательного медицинского страхования, рублей; |
Значение базового (среднего)
подушевого норматива финансирования на
прикрепившихся лиц определяется по
следующей формуле:

где:
ПНБАЗ |
Базовый (средний) подушевой норматив финансирования на прикрепившихся лиц, рублей; |
ОСПНФ |
объем средств на оплату медицинской помощи по подушевому нормативу финансирования, рублей; |
ОСРД |
объем средств, направляемых медицинским организациям ОС в случае достижения ими значений показателей результативности деятельности согласно балльной оценке, рублей; |
СКДот |
значение среднего взвешенного с учетом численности прикрепленного населения коэффициента дифференциации на прикрепившихся к медицинской организации лиц с учетом наличия подразделений, расположенных в сельской местности, отдаленных территориях, поселках городского типа и малых городах с численностью населения до 50 тысяч человек, и расходов на их содержание и оплату труда персонала; |
СКДпв |
значение среднего взвешенного с учетом численности прикрепленного населения коэффициента половозрастного состава; |
КД |
единый коэффициент дифференциации субъекта Российской КД Федерации, рассчитанный в соответствии с Постановлением N 462 |
Параметр СКДОТ используется в
целях сохранения сбалансированности
территориальных программ обязательного
медицинского страхования и
рассчитывается по следующей формуле:

где:
|
значение коэффициента дифференциации на прикрепившихся к медицинской организации лиц с учетом наличия подразделений, расположенных в сельской местности, отдаленных территориях, поселках городского типа и малых городах с численностью населения до 50 тысяч человек, и расходов на их содержание и оплату труда персонала, установленного тарифным соглашением для i-той медицинской организации в соответствии с пунктом 2.5 настоящего раздела рекомендаций; |
|
численность застрахованных лиц, прикрепленных к i-той медицинской организации, человек |
По аналогичной формуле
рассчитывается значение СКДпв.
Объем средств на оплату
медицинской помощи в амбулаторных
условиях по подушевому нормативу
финансирования, оказываемой
медицинскими организациями,
участвующими в реализации
территориальной программы
обязательного медицинского страхования
(ОСПНФ), рассчитывается без учета средств
на финансовое обеспечение медицинской
помощи, оплачиваемой за единицу объема, и
средств на финансовое обеспечение
фельдшерских, фельдшерско-акушерских
пунктов, определяется по следующей
формуле:
ОСПНФ = ОСАМБ - ОСФАП - ОСИССЛЕД -
ОСНЕОТЛ - ОСЕО - ОСПО - ОСДИСП - ОСДН - ОСС,
где:
ОСФАП |
объем средств, направляемых на финансовое обеспечение фельдшерских, фельдшерско-акушерских пунктов в соответствии с установленными Территориальной программой государственных гарантий размерами финансового обеспечения фельдшерских, фельдшерско-акушерских пунктов, рублей; |
ОСИССЛЕД |
объем средств, направляемых на оплату проведения отдельных диагностических (лабораторных) исследований (компьютерной томографии, магнитно-резонансной томографии, ультразвукового исследования сердечно-сосудистой системы, эндоскопических диагностических исследований, молекулярно-генетических исследований и патологоанатомических исследований биопсийного (операционного) материала, тестирования на выявление новой коронавирусной инфекции (COVID-19) в соответствии с нормативами, установленными Территориальной программой государственных гарантий в части базовой программы, рублей; |
ОСНЕОТЛ |
объем средств, направляемых на оплату посещений в неотложной форме в соответствии с нормативами, установленными Территориальной программой государственных гарантий в части базовой программы, рублей (используется в случае принятия Комиссией решения о финансировании медицинской помощи в неотложной форме вне подушевого норматива); |
ОСЕО |
объем средств, направляемых на оплату медицинской помощи, оказываемой в амбулаторных условиях за единицу объема медицинской помощи застрахованным в данном субъекте Российской Федерации лицам (в том числе комплексных посещений по профилю "Медицинская реабилитация", а также диспансерного наблюдения), рублей; |
ОСПО |
объем средств, направляемых на оплату проведения профилактических медицинских осмотров в соответствии с нормативами, установленными Территориальной программой государственных гарантий в части базовой программы, рублей |
ОСДИСП |
объем средств, направляемых на оплату проведения диспансеризации, включающей профилактический медицинский осмотр и дополнительные методы обследований (в том числе второго этапа диспансеризации и углубленной диспансеризации), рублей; |
ОСДН |
объем средств, направляемых на оплату проведения диспансерного наблюдения, в соответствии с нормативами, установленными Территориальной программой государственных гарантий в части базовой программы, рублей; |
ОСС |
объем средств, выделенный Комиссией на оплату медицинской помощи по профилю "Стоматология" |
Дифференцированные подушевые
нормативы финансирования для
медицинских организаций, участвующих в
реализации территориальной программы
обязательного медицинского страхования
(![]() ), рассчитываются на основе
базового подушевого норматива
финансирования медицинской помощи,
оказываемой в амбулаторных условиях по
следующей формуле:
), рассчитываются на основе
базового подушевого норматива
финансирования медицинской помощи,
оказываемой в амбулаторных условиях по
следующей формуле:
![]()
где:
|
дифференцированный подушевой норматив для i-той медицинской организации, рублей; |
|
коэффициент половозрастного состава, для i-той медицинской организации; |
|
коэффициент уровня расходов медицинских организаций, для i-той медицинской организации; |
|
коэффициент достижения целевых показателей уровня заработной платы медицинских работников, установленных "дорожными картами" развития здравоохранения в Республике Карелия, для i-той медицинской организации; |
|
коэффициент дифференциации на прикрепившихся к медицинской организации лиц с учетом наличия подразделений, расположенных в сельской местности, отдаленных территориях, поселках городского типа и малых городах с численностью населения до 50 тысяч человек, и расходов на их содержание и оплату труда персонала; |
КДi |
коэффициент дифференциации для i-той медицинской организации |
С целью учета различий в
потреблении медицинской помощи при
расчете значений коэффициентов
половозрастного состава ![]() учитываются половозрастные
коэффициенты дифференциации.
Половозрастные коэффициенты
дифференциации рассчитываются на
основании данных о затратах на оплату
медицинской помощи, оказанной
застрахованным лицам за определенный
расчетный период, и численности
застрахованных лиц за данный период, и
установлены Приложением N 4 к настоящему
Тарифному соглашению.
учитываются половозрастные
коэффициенты дифференциации.
Половозрастные коэффициенты
дифференциации рассчитываются на
основании данных о затратах на оплату
медицинской помощи, оказанной
застрахованным лицам за определенный
расчетный период, и численности
застрахованных лиц за данный период, и
установлены Приложением N 4 к настоящему
Тарифному соглашению.
При расчете коэффициентов уровня
расходов медицинских организаций ![]() учитываются расходы, связанные с
содержанием медицинской организации.
При расчете
учитываются расходы, связанные с
содержанием медицинской организации.
При расчете ![]() медицинские организации
объединяются в группы, а при расчете
дифференцированного подушевого
норматива используются значения
медицинские организации
объединяются в группы, а при расчете
дифференцированного подушевого
норматива используются значения ![]() для соответствующей группы
медицинских организаций.
для соответствующей группы
медицинских организаций.
При расчете коэффициентов
достижения целевых показателей уровня
заработной платы медицинских
работников, установленных "дорожными
картами" развития здравоохранения в
Республике Карелия ![]() , учитываются значения целевых
показателей уровня заработной платы
медицинских работников к показателям
"дорожной карты".
, учитываются значения целевых
показателей уровня заработной платы
медицинских работников к показателям
"дорожной карты".
![]() применяется в отношении
медицинских организаций с учетом
наличия у них подразделений,
расположенных в сельской местности,
отдаленных территориях, поселках
городского типа и малых городах с
численностью населения до 50 тысяч
человек.
применяется в отношении
медицинских организаций с учетом
наличия у них подразделений,
расположенных в сельской местности,
отдаленных территориях, поселках
городского типа и малых городах с
численностью населения до 50 тысяч
человек.
К подушевому нормативу
финансирования на прикрепившихся лиц
такой медицинской организации, с учетом
расходов на ее содержание и оплату труда
персонала, исходя из расположения и
отдаленности обслуживаемых территорий
применяются следующие коэффициенты
дифференциации в размере:
для медицинских организаций и их
подразделений, обслуживающих до 20 тысяч
человек, - не менее 1,113;
для медицинских организаций и их
подразделений, обслуживающих свыше 20
тысяч человек, - не менее 1,04.
Значения дифференцированных
подушевых нормативов финансирования
амбулаторной помощи для медицинских
организаций, имеющих прикрепленное
население, а также коэффициенты
дифференциации на прикрепившихся к
медицинской организации лиц с учетом
наличия подразделений, расположенных в
сельской местности, отдаленных
территориях, поселках городского типа и
малых городах с численностью населения
до 50 тысяч человек, и расходов на их
содержание и оплату труда персонала;
коэффициенты половозрастного состава;
коэффициенты уровня расходов
медицинских организаций; коэффициенты
достижения целевых показателей уровня
заработной платы медицинских
работников, установленных "дорожными
картами" развития здравоохранения в
Республике Карелия; коэффициенты
дифференциации по территориям оказания
медицинской помощи устанавливаются в
приложении N 6 к настоящему Тарифному
соглашению.
Размер финансового обеспечения
фельдшерских, фельдшерско-акушерских
пунктов при условии их соответствия
требованиям, установленным приказом
Минздравсоцразвития России от 15.05.2012 N 543н
"Об утверждении Положения об организации
оказания первичной медико-санитарной
помощи взрослому населению" (далее -
Приказ N 543н), составляет в среднем на 2024
год:
фельдшерский,
фельдшерско-акушерский пункт,
обслуживающий
от 101 до 900 жителей, - 1 230,5 тыс.
рублей;
фельдшерский,
фельдшерско-акушерский пункт,
обслуживающий
от 901 до 1500 жителей, - 2 460,9 тыс.
рублей;
фельдшерский,
фельдшерско-акушерский пункт,
обслуживающий
от 1501 до 2000 жителей, - 2 907,1 тыс.
рублей.
При расчете размеров финансового
обеспечения фельдшерских,
фельдшерско-акушерских пунктов в
Республике Карелия применяются
коэффициенты дифференциации,
рассчитанные в соответствии с
постановлением Правительства РФ от
05.05.2012 N 462, с учетом коэффициента
доступности медицинской помощи.
Размер финансового обеспечения
фельдшерских, фельдшерско-акушерских
пунктов иных типов, обслуживающих менее
100 жителей, определяется, с учетом
применения понижающего поправочного
коэффициента в размере 0,5 к размеру
финансового обеспечения фельдшерского,
фельдшерско-акушерского пункта,
обслуживающего от 100 до 900 жителей.
Размер средств, направляемых на
финансовое обеспечение фельдшерских,
фельдшерско-акушерских пунктов в i-той
медицинской организации, рассчитывается
следующим образом:
![]()
|
размер средств, направляемых на финансовое обеспечение фельдшерских, фельдшерско-акушерских пунктов в i-той медицинской организации; |
|
число фельдшерских, фельдшерско-акушерских пунктов n-типа (в зависимости от численности обслуживаемого населения и соответствия требованиям, установленным положением об организации оказания первичной медико-санитарной помощи взрослому населению); |
|
базовый норматив финансовых затрат на финансовое обеспечение структурных подразделений медицинских организаций - фельдшерских, фельдшерско-акушерских пунктов n-го типа; |
|
коэффициент специфики оказания медицинской помощи, применяемый к базовому нормативу финансовых затрат на финансовое обеспечение структурных подразделений медицинской организации, учитывающий критерий соответствия их требованиям, установленным положением об организации оказания первичной медико-санитарной помощи взрослому населению, утвержденным Министерством здравоохранения Российской Федерации (для типов фельдшерских, фельдшерско-акушерских пунктов, для которых размер финансового обеспечения фельдшерских, фельдшерско-акушерских пунктов определен Программой, устанавливается значение коэффициента равное 1) |
(в том числе с учетом расчетного
объема средств на оплату консультаций,
связанных с проведением
санитарно-гигиенического обучения
женщин по вопросам грудного
вскармливания, предупреждения
заболеваний репродуктивной системы,
абортов и инфекций, передаваемых половым
путем).
В случае если у фельдшерских,
фельдшерско-акушерских пунктов в
течение года меняется численность
обслуживаемого населения, а также факт
соответствия требованиям,
установленными Приказом N 543н, годовой
размер финансового обеспечения
фельдшерских, фельдшерско-акушерских
пунктов учитывает объем средств,
направленных на финансовое обеспечение
фельдшерских, фельдшерско-акушерских
пунктов за предыдущие периоды с начала
года, и рассчитывается следующим
образом:
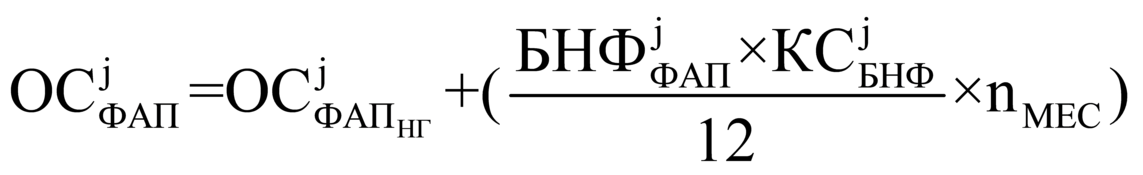
|
фактический размер финансового обеспечения фельдшерского, фельдшерско-акушерского пункта; |
|
размер средств, направленный на финансовое обеспечение фельдшерского, фельдшерско-акушерского пункта с начала года; |
nМЕС |
количество месяцев, оставшихся до конца календарного года |
Расходы на оплату транспортных
услуг не входят в размеры финансового
обеспечения фельдшерских,
фельдшерско-акушерских пунктов.
При несоответствии фельдшерских,
фельдшерско-акушерских пунктов
требованиям Приказа N 543н размеру
финансового обеспечения применяется
коэффициент специфики оказания
медицинской помощи.
В каждой модели фельдшерского,
фельдшерско-акушерского пункта в
зависимости от числа обслуживаемого
населения и нормативов штатной
численности устанавливается
коэффициент специфики оказания
медицинской помощи с пошаговым расчетом
по 0,25 ставки.
При условии несоответствия
кадрового обеспечения Приказу N 53н,
размер коэффициентов специфики оказания
медицинской помощи представлен в
таблице:
Наименование |
Модели ФП/ФАП, обслуживающих население | ||
|
от 101 до 900 чел. |
от 901 до 1500 чел. |
от 1501 до 2000 чел. |
Норматив штатных должностей медицинских работников (фельдшер, акушерка, санитар) |
1,5 |
3 |
3,5 |
Коэффициент специфики оказания медицинской помощи при несоответствии кадрового обеспечения: |
|
|
|
- на 3,5 штатные единицы |
|
|
0,24 |
- на 3,25 штатные единицы |
|
|
0,30 |
- на 3 штатные единицы |
|
0,27 |
0,35 |
- на 2,75 штатные единицы |
|
0,33 |
0,40 |
- на 2,5 штатные единицы |
|
0,39 |
0,46 |
- на 2,25 штатные единицы |
|
0,45 |
0,51 |
- на 2 штатные единицы |
|
0,51 |
0,57 |
- на 1,75 штатные единицы |
|
0,57 |
0,62 |
- на 1,5 штатные единицы |
0,42 |
0,64 |
0,68 |
- на 1,25 штатные единицы |
0,52 |
0,70 |
0,73 |
- на 1 штатную единицу |
0,61 |
0,76 |
0,78 |
- на 0,75 штатных единиц |
0,71 |
0,82 |
0,84 |
- на 0,5 штатных единиц |
0,81 |
0,88 |
0,89 |
- на 0,25 штатных единиц |
0,90 |
0,94 |
0,95 |
В случае оказания медицинской
помощи фельдшерскими здравпунктами и
фельдшерско-акушерскими пунктами
женщинам репродуктивного возраста, но
при отсутствии в указанных пунктах
акушеров полномочия по работе с такими
женщинами осуществляются фельдшером или
медицинской сестрой (в части проведения
санитарно-гигиенического обучения
женщин по вопросам грудного
вскармливания, предупреждения
заболеваний репродуктивной системы,
абортов и инфекций, передаваемых половым
путем). В этом случае размер финансового
обеспечения фельдшерских здравпунктов,
фельдшерско-акушерских пунктов
устанавливается с учетом отдельного
повышающего коэффициента,
рассчитываемого с учетом доли женщин
репродуктивного возраста в численности
прикрепленного населения, согласно
Приложению N 13 к настоящему Тарифному
соглашению.
Для подтверждения размера
финансового обеспечения, установленного
Комиссией по разработке территориальной
программы обязательного медицинского
страхования, медицинская организация
ежеквартально по состоянию на пятое
число месяца, следующего за отчетным,
предоставляет в ГУ ТФОМС РК информацию о
наличии ФП, ФАП и соответствие их
требованиям, установленным Приказом N
543н, с указанием доли женщин
репродуктивного возраста в численности
прикрепленного населения. За
достоверность и полноту предоставленных
сведений руководители медицинских
организаций несут персональную
ответственность.
В случае изменения сведений актуальная
информация о перечне фельдшерских,
фельдшерско-акушерских пунктов со
сведениями о численности обслуживаемого
населения, наличии лицензии и штатной
численности персонала направляется в
Комиссию по разработке Территориальной
программы ОМС.
2. Оплата первичной (первичной
специализированной) медико-санитарной
помощи по профилю "стоматология"
осуществляется по отдельному подушевому
нормативу финансирования на
прикрепившихся лиц в дополнение к
применяемому в соответствии с
территориальной программой
обязательного медицинского страхования
способу оплаты по подушевому нормативу
финансирования на прикрепившихся лиц (за
исключением стоматологической помощи
при использовании мобильного
лечебно-профилактического комплекса
"стоматология", стоматологической
медицинской помощи, оказываемой МО, не
имеющими прикрепленного населения,
стоматологической помощи по
специальности "ортодонтия" (детский
прием), стоматологической медицинской
помощи застрахованным лицам, не имеющим
прикрепления к МО, стоматологической
медицинской помощи при условии
применения общего обезболивания и
неотложной стоматологической помощи,
оказанной в ночное время).
2.1. Маршрутизация пациентов при
оказании стоматологической медицинской
осуществляется в соответствии с
приказом Министерства здравоохранения
Республики Карелия от 9 декабря 2021 года N
2006 "О маршрутизации населения при
оказании медицинской помощи по профилю
"стоматология" на территории Республики
Карелия", приказом Министерства
здравоохранения Республики Карелия от 21
марта 2023 года N 460/МЗ-П "Об организации в
Республике Карелия первичной
медико-санитарной помощи
стоматологического профиля под общим
обезболиванием".
2.2. Оплата стоматологической
медицинской помощи включает в себя
расходы в объеме, обеспечивающем
лечебно-диагностический процесс на
основе стандартов оказания медицинской
помощи при лечении основного
заболевания (в том числе оперативные
пособия, все виды анестезии, включая
наркоз, рентгенологические
исследования, другие
лечебно-диагностические исследования,
физиотерапевтическое лечение и т.д.).
2.3. При планировании и учете объема
гарантируемой стоматологической помощи
учитываются как посещения с
профилактической и иными целями, так и
обращения в связи с заболеваниями и
посещения с неотложной целью.
2.4. Оказание стоматологической
помощи в амбулаторных условиях должно
быть основано на соблюдении принципа
максимальной санации полости рта и зубов
(лечение 2-х, 3-х зубов) за одно обращение.
2.5. Определение количества условных
единиц трудоемкости (далее - УЕТ) при
оказании стоматологической помощи
осуществляется в соответствии с
Классификатором основных медицинских
услуг по оказанию специализированной
стоматологической помощи, выраженной в
УЕТ (Приложение N 21 к настоящему
Тарифному соглашению).
2.6. За одну УЕТ принимаются 10 минут.
При этом для учета случаев лечения
обязательно используется следующее
правило: один визит пациента является
одним посещением.
2.7. Оплата за медицинскую помощь по
стоматологическому профилю, оказанную
пациентам, прикрепленным к иным
медицинским организациям,
осуществляется в рамках
межучережденческих расчетов.
2.8. Оплата стоматологической
медицинской помощи при условии
применения общего обезболивания
осуществляется по тарифам и количеству
УЕТ в соответствии с Приложением N 7 к
настоящему Тарифному соглашению.
2.9. Средний размер финансового
обеспечения медицинской помощи по
профилю "Стоматология" рассчитывается по
следующей формуле:

где:
ФОС |
средний размер финансового обеспечения медицинской помощи по профилю "Стоматология"; |
ОСС |
объем средств, выделенный Комиссией на оплату медицинской помощи по профилю "Стоматология"; |
ЧС |
численность прикрепленного населения к медицинским организациям (структурным подразделениям медицинских организаций), оказывающим медицинскую помощь по профилю "Стоматология" |
Базовый (средний) подушевой
норматив финансирования на
прикрепившихся лиц по профилю
"Стоматология" рассчитывается по
следующей формуле:

где:
|
базовый (средний) подушевой норматив финансирования по профилю "Стоматология" |
Дифференцированные подушевые
нормативы финансирования по профилю
"Стоматология", значение параметра СКДот,
СКДпв, а также коэффициенты, применяемые
к базовому подушевому нормативу
финансирования по указанному профилю,
рассчитываются аналогично
коэффициентам, применяемым к базовому
(среднему) подушевому нормативу
финансирования на прикрепившихся лиц, и
устанавливаются в тарифном соглашении в
Приложении N 15.
Оплата медицинской помощи за единицу
объема медицинской помощи - за
медицинскую услугу, посещение, обращение
(законченный случай)
3. Финансовое обеспечение расходов
отдельных медицинских организаций, не
имеющих прикрепившихся лиц, медицинской
помощи, оказанной в рамках
межтерриториальных и межучрежденческих
расходов, а также видов расходов, не
включенных в подушевой норматив,
осуществляется за единицу объема
медицинской помощи.
4. При этом оплата первичной
медико-санитарной помощи производится
по тарифам за посещение с
профилактической и иными целями,
обращение по поводу заболевания, по
количеству УЕТ для оплаты
стоматологической медицинской помощи,
комплексное посещение и медицинскую
услугу.
5. По установленным тарифам за
единицу объема медицинской помощи
посещение (Приложение N 7 к настоящему
Тарифному соглашению) оплачиваются
следующие виды медицинской помощи,
оказанной врачами и средним медицинским
персоналом, ведущим самостоятельный
прием:
5.1. медицинская помощь, оказанная
врачами-специалистами медицинских
организаций, включенных в Перечень
медицинских организаций, не имеющих
прикрепившихся лиц (Приложение N 1 к
настоящему Тарифному соглашению);
5.2. медицинская помощь, оказанная в
амбулаторных условиях по профилям
"акушерство и гинекология" и "акушерское
дело";
5.3. медицинская помощь по профилю
"ортопедия и травматология", оказанная в
травматологических круглосуточных
пунктах ГБУЗ РК "Детская республиканская
больница им. И.Н. Григовича" и ГБУЗ РК
"Республиканская больница скорой и
экстренной медицинской помощи";
5.4. стоматологическая медицинская
помощь при использовании мобильного
лечебно-профилактического комплекса
"стоматология"; стоматологической
медицинской помощи, оказываемой МО, не
имеющими прикрепленного населения; при
оказании медицинской помощи
врачами-ортодонтами согласно Приложению
N 21 к настоящему Тарифному соглашению;
5.5. неотложная медицинская помощь,
оказываемая неприкрепленному
населению;
5.6. медицинская помощь, оказываемая
следующими врачами-специалистами
медицинских организаций 3 уровня за
исключением Прионежского филиала ГБУЗ
РК "Республиканская больница им.В.А.
Баранова":
- взрослое население (18 лет и
старше): гематолог (код специальности - 9),
кардиолог-аритмолог (код специальности
кардиолог - 25), нейрохирург (код
специальности - 36),
сурдолог-отоларинголог (код
специальности - 75), сердечно-сосудистый
хирург (код специальности - 65),
торакальный хирург (код специальности -
78), челюстно-лицевой хирург (код
специальности - 91);
- детское население (до 18 лет):
детский кардиолог (код специальности - 18);
аллерголог (код специальности
аллерголог-иммунолог - 3), пульмонолог
(код специальности - 55), детский
эндокринолог (код специальности - 22),
офтальмолог кабинета охраны зрения (код
специальности офтальмолог - 46), детский
онколог (код специальности - 19), акушер -
гинеколог (код специальности - 2), детский
уролог (код специальности детская
урология - андрология - 20), нейрохирург
(код специальности - 36), нефролог (код
специальности - 38);
- врачами-специалистами
республиканских центров: аллерголог (код
специальности аллерголог - иммунолог - 3),
пульмонолог (код специальности - 55),
эндокринолог (код специальности - 92),
офтальмолог (код специальности - 46),
хирург (код специальности - 90), невролог
(код специальности - 35);
5.7. медицинская помощь, оказываемая
новорожденному со дня рождения до
истечения тридцати дней со дня
государственной регистрации факта
рождения;
5.8. медицинская помощь, оказанная в
центрах амбулаторной онкологической
помощи в рамках обращения по
заболеванию;
5.9. реабилитации в амбулаторных
условиях (3 этап) оплачивается по тарифу
за единицу объема - комплексное
посещение;
5.10. диспансерное наблюдение в
рамках оказания первичной
медико-санитарной помощи пациентов с
хроническими неинфекционными
заболеваниями и пациентов с высоким
риском их развития, осуществляемое в
соответствии с приказом МЗ РФ N 168н и
приказом МЗ РФ N 548н. При этом единицей
объема оказанной медицинской помощи
является комплексное посещение;
5.11. диспансерное наблюдения детей,
проживающих в организациях социального
обслуживания (детских домах-интернатах),
предоставляющих социальные услуги в
стационарной форме;
5.12. медицинская помощь, оказанная
определенным группам взрослого
застрахованного населения в рамках
проведения 1 этапа диспансеризации, в том
числе при проведении углубленной
диспансеризации и диспансеризации для
оценки репродуктивного здоровья женщин
и мужчин;
5.13. медицинская помощь, оказанная
детям-сиротам и детям, находящимся в
трудной жизненной ситуации, в рамках
проведения 1 этапа диспансеризации;
5.14. медицинская помощь, оказанная
детям-сиротам и детям, оставшимся без
попечения родителей, в том числе
усыновленным (удочеренным), принятым под
опеку (попечительство), в приемную или
патронатную семью, в рамках проведения 1
этапа диспансеризации;
5.15. медицинская помощь, оказанная
взрослому застрахованному населению в
рамках проведения профилактических
медицинских осмотров;
5.16. медицинская помощь, оказанная
несовершеннолетним в рамках проведения 1
этапа профилактических медицинских
осмотров;
5.17. посещение врача-невролога и
врача детского кардиолога в кабинете
катамнестического наблюдения за детьми
с перинатальной патологией с
обязательным выполнением комплекса
исследований по тарифу, установленному
приложением N 7 к настоящему Тарифному
соглашению;
5.18. посещение врача-пульмонолога
Респираторного центра ГБУЗ
"Республиканская больница им. В.А.
Баранова" с обязательным проведением
комплексного исследования функции
внешнего дыхания;
5.19. посещение в рамках школы
сахарного диабета.
Медицинская помощь в рамках школ
сахарного диабета оплачивается за
единицу объема - комплексное посещение,
включающее от 15 до 20 часов занятий в
рамках школы сахарного диабета, а также
проверку дневников самоконтроля по
тарифу, установленному Приложением N 8 к
настоящему Тарифному соглашению.
5.20. посещение к врачу офтальмологу
с выполнением услуг - фокальная лазерная
коагуляция глазного дна, панретинальная
лазерная коагуляция;
5.21. посещение к врачу
акушер-гинекологу с введением
иммуноглобулина человека антирезус Rh0
(D).
5.22. Консультативная медицинская
помощь, оказанная врачами-специалистами
ГБУЗ "Республиканская больница им. В.А.
Баранова" при выездной деятельности,
оплачивается по тарифу, в соответствии с
Приложением N 7 к настоящему Тарифному
соглашению, в рамках межучрежденческих
расчетов.
5.23. Диагностика мужского здоровья
одного дня (комплексное посещение),
оказываемое на базе ГБУЗ РК "Городская
поликлиника N 2" (мужчины от 19 до 65 лет).
Комлесное посещение включает в
себя профилактический осмотр
врачом-терапевтом, врачом-кардиологом,
врачом-эндокринологом,
врачом-офтальмологом, врачом-хирургом,
врачом-пульмонологом, врачом-онкологом,
врачом-торакальным-хирургом,
врачом-урологом, медицинским
психологом.
Лабораторные исследования: общий
клинический анализ крови, исследование
уровня глюкозы крови; биохимический
анализ крови: исследование (АСАТ),
исследование (АЛАТ), исследование уровня
холестерина крови, исследование уровня
холестерина липопротеидов низкой
плотности сыворотки крови, исследование
креатинина в крови, исследование мочевой
кислоты в крови, исследование уровня
общего билирубина, исследование уровня
амилазы сыворотки крови, исследование
уровня триглицеридов в крови,
исследование уровня мочевины в крови;
онкомаркер специфический РSА-125
исследование уровня
простатспецифического (ПСА) антигена
общего в крови.
Функциональные исследования:
электрокардиография (проведение
электрокардиографических исследований),
спирометрия внешнего дыхания.
Ультразвуковые исследования:
щитовидной железы и пращитовидных желез;
предстательной железы.
Спиральная компьютерная
томография (СКТ): грудной клетки без
контраста, брюшной полости без
контраста.
Комплексное посещение,
оплачивается по тарифу, в соответствии с
Приложением N 8 к настоящему Тарифному
соглашению.
6. Маршрутизация оказания
амбулаторно-поликлинической
медицинской помощи, в том числе с
направлением или без направления из
медицинской организации по месту
оказания первичной врачебной
медико-санитарной помощи, а также по
направлениям комиссии по постановке
граждан на воинский учет, призывной
комиссии или начальника отдела военного
комиссариата, регулируются приказами
Министерства здравоохранения
Республики Карелия.
7. Оплата по тарифу за обращение
(законченный случай) может
осуществляться при обращении по поводу
заболевания.
7.1. Обращение по поводу заболевания
(законченный случай) в амбулаторных
условиях подлежит оплате при не менее
двух посещений по поводу одного
заболевания (травмы или иного состояния)
врачей одной специальности или
медицинскому работнику, имеющему
среднее медицинское образование,
ведущему самостоятельный прием.
7.2. Оплата за обращение в связи с
заболеванием включает расходы в объеме,
обеспечивающем лечебно-диагностический
процесс в соответствии с утвержденными
клиническими рекомендациями, Порядками
оказания медицинской помощи и на основе
стандартов оказания медицинской помощи
при лечении основного заболевания (в том
числе оперативные пособия, выполненные
малоинвазивными и эндоскопическими
методами, все виды анестезии,
лабораторные, в том числе прижизненные
гистологические и цитологические
исследования, рентгенологические
исследования, другие
лечебно-диагностические исследования,
физиотерапевтическое лечение, лечебный
массаж, лечебную физкультуру, доабортное
консультирование беременных женщин и
т.д. (за исключением диализа).
7.3. Если в рамках законченного
случая лечения заболевания в
соответствии со стандартами
(протоколами), клиническими
рекомендациями были выполнены разовые
посещения пациента к врачам других
специальностей или медицинским
работникам, имеющим среднее медицинское
образование, ведущим самостоятельный
прием, указанные посещения отдельно не
оплачиваются, но учитываются как
выполненные медицинские услуги.
7.4. Случаи при тяжелом течении
заболевания (тяжелой сочетанной
патологии) с длительностью
амбулаторного лечения более 60
календарных дней, подтвержденной
заключением Врачебной комиссии МО,
каждые 60 дней определяются как условно
законченные и оплачиваются согласно
стоимости обращения (законченного
случая).
7.5. Оплата медицинской помощи в
приемном отделении Регионального и
Первичных сосудистых центров в случаях
оказания медицинской помощи пациентам в
возрасте 18 лет и старше с подозрением на
острое нарушение мозгового
кровообращения или острый коронарный
синдром, не требующих последующей
госпитализации в Региональный и
Первичный сосудистый центр, а также
оплата медицинской помощи в приемном
отделении стационарной МО в случаях, не
требующих последующей госпитализации в
данную МО, осуществляется по тарифу
обращения по поводу заболевания при
оказании медицинской помощи в
амбулаторных условиях. Одновременно при
выполнении по неотложным показаниям в
приемном отделении ультразвуковых
исследований брюшной полости,
выполненных по неотложным показаниям,
согласно перечню кодов медицинских
услуг, утвержденных тарифным
соглашением (Приложение N 8 к настоящему
Тарифному соглашению), дополнительно
осуществляется оплата услуги по тарифу
за единицу объема - медицинскую услугу.
Оплата других отдельных диагностических
исследований, выполненных в приемном
отделении при оказании неотложной
медицинской помощи, не предусмотрена.
Не подлежат оплате услуги,
оказанные в приемном отделении, в случае
госпитализации пациента в
круглосуточный стационар данной МО в
течение 24 часов от момента оказания
медицинской помощи в приемном отделении
по неотложным показаниям в связи с
заболеванием, послужившим поводом для
госпитализации.
7.6. Оплата по тарифу в рамках
подготовки к экстракорпоральному
оплодотворению (далее - ЭКО) (цель -
обращение по поводу заболевания) в
соответствии с приказом Министерства
здравоохранения Республики Карелия.
7.7. Оплата 2 этапа диспансеризации
взрослого населения, 2 этапа
диспансеризации пребывающих в
стационарных учреждениях детей-сирот и
детей, находящихся в трудной жизненной
ситуации, диспансеризации детей-сирот и
детей, оставшихся без попечения
родителей, в том числе усыновленных
(удочеренных), принятых под опеку
(попечительство), в приемную или
патронатную семью и 2 этапа
профилактических медицинских осмотров
несовершеннолетних осуществляется по
тарифу, установленному Приложением N 7 к
настоящему Тарифному соглашению.
7.7.1. 2 этап диспансеризации
считается законченным в случае
выполнения осмотров, исследований и иных
медицинских мероприятий, установленных
для 2 этапа в соответствии с Приказом
Министерства здравоохранения
Российской Федерации от 27.07.2021 N 404н "Об
утверждении порядка проведения
профилактического медицинского осмотра
и диспансеризации определенных групп
взрослого населения" (далее - Приказ МЗ РФ
от 27.07.2021 N 404н).
7.8. Оплате по тарифу за обращение по
заболеванию с обязательным выполнением
комплекса диагностических исследований
и услуг подлежат:
- комплексное обследование для
постановки диагноза и назначения
лекарственной терапии пациентам с
хроническим вирусным гепатитом С (без
цирроза печени);
- комплексное обследование для
постановки диагноза и назначения
лекарственной терапии пациентам с
хроническим вирусным гепатитом С (с
циррозом печени).
Оплата осуществляется по тарифу,
установленному Приложением N 8 к
настоящему Тарифному соглашению, в
соответствии с кодами услуг,
утвержденными Приказом Министерства
здравоохранения Российской Федерации от
13 октября 2017 г. N 804н "Об утверждении
номенклатуры медицинских услуг".
8. К посещениям в связи с оказанием
медицинской помощи в неотложной форме,
оплачиваемой по тарифам, относится:
8.1. Неотложная стоматологическая
помощь, оказываемая врачами и средним
медицинским персоналом пациентам,
получающим медицинскую помощь в
стационаре круглосуточного пребывания,
подлежит оплате в полном объеме по
тарифам, утвержденным Приложением N 7 к
настоящему Тарифному соглашению.
8.2. Оплата неотложной
стоматологической помощи по тарифу в
ночное время осуществляется в случае,
если время окончания случая в интервале
с 22.00 часов до 06.00 часов.
9. Профилактические медицинские
осмотры и диспансеризация взрослого
населения, в том числе углубленная
диспансеризации и диспансеризация для
оценки репродуктивного здоровья женщин
и мужчин.
9.1. Оплата профилактических
медицинских осмотров и диспансеризации
взрослого населения осуществляется за
единицу объема медицинской помощи
(комплексное посещение) по тарифам,
установленным Приложением N 9 к Тарифному
соглашению, в соответствии с объемом
медицинских исследований, установленных
Приказом МЗ РФ от 27.04.2021 N 404н.
9.2. Порядок взаимодействия при
организации прохождения
застрахованными лицами
профилактических мероприятий
устанавливается межведомственным
соглашением о взаимодействии
медицинских организаций, страховых
медицинских организаций, осуществляющих
деятельность в сфере обязательного
медицинского страхования Республики
Карелия, ГУ ТФОМС РК, Министерства
здравоохранения Республики Карелия при
информационном сопровождении
застрахованных лиц на всех этапах
оказания им медицинской помощи.
9.3. Профилактический медицинский
осмотр взрослого населения проводится 1
раз в год, начиная с достижения возраста
18 лет.
9.4. Диспансеризация взрослого
населения проводится 1 раз в 3 года в
возрастные периоды с 18 лет до 39 лет
включительно и ежегодно в возрасте 40 лет
и старше, предусмотренные приказом МЗ РФ
от 27.04.2021 N 404н, за исключением отдельных
категорий граждан, диспансеризация
которых проводится ежегодно вне
зависимости от возраста, а именно:
1) инвалидов Великой Отечественной
войны и инвалидов боевых действий, а
также участников Великой Отечественной
войны, ставших инвалидами вследствие
общего заболевания, трудового увечья или
других причин (кроме лиц, инвалидность
которых наступила вследствие их
противоправных действий);
2) лиц, награжденных знаком "Жителю
блокадного Ленинграда", лиц,
награжденных знаком "Житель осажденного
Севастополя" и признанных инвалидами
вследствие общего заболевания,
трудового увечья и других причин (кроме
лиц, инвалидность которых наступила
вследствие их противоправных действий);
3) бывших несовершеннолетних
узников концлагерей, гетто, других мест
принудительного содержания, созданных
фашистами и их союзниками в период
второй мировой войны, признанных
инвалидами вследствие общего
заболевания, трудового увечья и других
причин (за исключением лиц, инвалидность
которых наступила вследствие их
противоправных действий).
4) работающих граждан, не достигших
возраста, дающего право на назначение
пенсии по старости, в том числе досрочно,
в течение пяти лет до наступления такого
возраста, и работающих граждан,
являющихся получателями пенсии по
старости или пенсии за выслугу лет.
9.5. Годом прохождения
диспансеризации считается календарный
год, в котором гражданин достигает
соответствующего возраста, при этом дата
начала и дата окончания диспансеризации
должны соответствовать одному
календарному году.
9.6. Диспансеризация лиц,
находящихся в стационарных организациях
социального обслуживания, проводится в
приоритетном порядке с привлечением
близлежащих медицинских организаций.
9.7. При диспансеризации в рамках
первичной медико-санитарной помощи
случай считается законченным, если
гражданину проведено обследование и
даны необходимые рекомендации, т.е.
выполнены мероприятия, определенные
нормативными документами.
9.8. Профилактический медицинский
осмотр и первый этап диспансеризации
считается завершенным в случае
выполнения в течение календарного года
не менее 85% от объема профилактического
медицинского осмотра, при этом
обязательным для всех граждан является
проведение анкетирования и прием
(осмотр) врачом по медицинской
профилактике отделения (кабинета)
медицинской профилактики или центра
здоровья, или фельдшером, а также
проведение маммографии, исследование
кала на скрытую кровь иммунохимическим
качественным или количественным
методом, осмотр фельдшером (акушеркой)
или врачом акушером-гинекологом, взятие
мазка с шейки матки, цитологическое
исследование мазка с шейки матки,
определение простат-специфического
антигена в крови, которые проводятся в
соответствии с приложением N 1 к порядку
проведения профилактического
медицинского осмотра и диспансеризации
определенных групп взрослого населения,
утвержденному приказом МЗ РФ от 27.07.2021 N
404н.
9.9. При проведении
профилактического медицинского осмотра
и диспансеризации могут учитываться
результаты ранее проведенных (не позднее
одного года) медицинских осмотров и
диспансеризации, подтвержденные
медицинскими документами гражданина, за
исключением случаев выявления у него
симптомов и синдромов заболеваний,
свидетельствующих о наличии медицинских
показаний для повторного проведения
исследований и иных медицинских
мероприятий в рамках профилактического
медицинского осмотра и диспансеризации.
9.10. Работники и обучающиеся в
образовательной организации вправе
пройти профилактический медицинский
осмотр и (или) диспансеризацию в иной
медицинской организации участвующей в
реализации программы государственных
гарантий бесплатного оказания гражданам
медицинской помощи, в том числе по месту
нахождения мобильной медицинской
бригады, организованной в структуре иной
медицинской организации (включая место
работы и учебы).
9.11. МО обеспечивают организацию
прохождения гражданами
профилактических медицинских осмотров,
в том числе в вечерние часы и субботу, а
также предоставляют гражданам
возможность дистанционной записи на
медицинские исследования.
9.12. Профилактический медицинский
осмотр и первый этап диспансеризации
может проводиться мобильными
медицинскими бригадами и мобильными
медицинскими бригадами с привлечением
мобильных комплексов.
9.13. Не подлежит одновременной
оплате проведение диспансеризации
определенных групп взрослого населения
и профилактического осмотра в течение
одного календарного года.
9.14. Отказ пациента от проведения
второго этапа диспансеризации подлежит
обязательному оформлению в первичной
медицинской документации и в реестрах на
оплату в соответствии с
межведомственным соглашением.
9.15. Тариф выходного дня применяется
если начало и/или завершение
профилактического медицинского осмотра
и первого этапа диспансеризации
осуществляется в выходной день.
9.16. Диспансеризация взрослого
населения репродуктивного возраста по
оценке репродуктивного здоровья
проводится в целях выявления у граждан
признаков заболеваний или состояний,
которые могут негативно повлиять на
беременность и последующее течение
беременности, родов и послеродового
периода, а также факторов риска их
развития.
9.17. Проведение диспансеризации,
направленной на оценку здоровья женщин и
мужчин репродуктивного возраста,
организуется поэтапно в зависимости от
возрастных групп одновременно с
прохождением профилактического осмотра
или диспансеризации.
9.18. Первый этап диспансеризации
включает:
а) у женщин:
9.18.1. Прием (осмотр, консультация)
врача-акушера-гинеколога первичный,
который включает:
- оценку репродуктивного здоровья и
репродуктивных установок с помощью
вопросника - анамнестической анкеты для
женщин 18 - 49 лет;
- гинекологический осмотр с
визуальным осмотром наружных половых
органов с осмотром влагалища и шейки
матки в зеркалах и забором материала на
исследование, бимануальным влагалищным
исследованием;
- пальпацию молочных желез и
визуальное исследование молочных желез;
- индивидуальное консультирование
по вопросам репродуктивного здоровья,
репродуктивных установок и мотивации на
рождение детей.
9.18.2. микроскопическое исследование
влагалищных мазков.
9.18.3. цитологическое исследование
микропрепарата с шейки матки и
цервикального канала или жидкостное
цитологическое исследование
микропрепарата шейки матки (за
исключением случаев невозможности
проведения исследования по медицинским
показаниям в связи с экстирпацией матки,
virgo) с окрашиванием по Папаниколау
(другие способы окраски не допускаются) 1
раз в 3 года у женщин 21-29 лет и 1 раз в 5 лет
у женщин 30-49 лет (21, 24, 27, 30, 35, 40, 45 лет),
9.18.4. у женщин в возрасте 18-29 лет
проведение лабораторных исследований
мазков в целях выявления возбудителей
инфекционных заболеваний органов малого
таза методом полимеразной цепной
реакции которое включает:
- определение ДНК возбудителей
инфекций, передаваемых половым путем
(Neisseria gonorrhoeae, Trichomonas vaginalis, Chlamydia trachomatis,
Mycoplasma genitalium) в отделяемом слизистых
женских половых органов методом ПЦР;
б) у мужчин в возрасте 18-49 лет прием
(осмотр) врачом-урологом (при его
отсутствии врачом-хирургом, прошедшим
подготовку по вопросам репродуктивного
здоровья у мужчин), который включает в
себя:
- оценку репродуктивного здоровья и
репродуктивных установок с помощью
вопросника - анамнестической анкеты для
мужчин 18-49 лет;
- визуальный осмотр наружных
половых органов.
9.19. Второй этап диспансеризации
проводится по результатам первого этапа
в целях дополнительного обследования и
уточнения диагноза заболевания
(состояния) и при наличии показаний
включает:
а) у женщин:
- в возрасте 30 - 49 лет проведение
лабораторных исследований мазков в
целях выявления возбудителей
инфекционных заболеваний органов малого
таза методом полимеразной цепной
реакции которое включает:
- определение ДНК возбудителей
инфекций, передаваемых половым путем
(Neisseria gonorrhoeae, Trichomonas vaginalis, Chlamydia trachomatis,
Mycoplasma genitalium) в отделяемом слизистых
женских половых органов методом ПЦР
качественное исследование;
- определение ДНК вирусов папилломы
человека (Papilloma virus) высокого
канцерогенного риска в отделяемом
(соскобе) из цервикального канала
методом ПЦР, качественное исследование 1
раз в 5 лет (30, 35, 40, 45 лет);
- ультразвуковое исследование
матки и придатков в 1-й фазе
менструального цикла (при наличии), а
также при наличии медицинских показаний
для расширения исследования проводится
ультразвуковое исследование матки и
придатков трансабдоминальное.
Дополнительно оценивается количество
антральных фолликулов (КАФ) в обоих
яичниках;
- ультразвуковое исследование
молочных желез в 1-й фазе менструального
цикла (при наличии) для адекватной
трактовки результатов инструментальной
диагностики и последующей маршрутизации
пациенток. Дополнительно оценивается
состояние регионарных лимфоузлов.
- повторный прием (осмотр) врачом
акушером-гинекологом.
б) у мужчин:
- спермограмму;
- микроскопическое исследование
микрофлоры или проведение лабораторных
исследований в целях выявления
возбудителей инфекционных заболеваний
передаваемые половым путем методом
полимеразной цепной реакции
(определение ДНК возбудителей инфекции
(Neisseria gonorrhoeae, Trichomonas vaginalis, Chlamydia trachomatis,
Mycoplasma genitalium) качественное исследование,
определение ДНК уреплазм (Ureaplasma spp.) в
отделяемом из уретры методом ПЦР,
качественное исследование;
- ультразвуковое исследование
предстательной железы и органов
мошонки;
- повторный прием (осмотр)
врачом-урологом (при его отсутствии
врачом-хирургом, прошедшим подготовку по
вопросам репродуктивного здоровья у
мужчин).
Оплата диспансеризации,
направленной на оценку здоровья женщин и
мужчин репродуктивного возраста,
осуществляется за единицу объема
медицинской помощи (комплексное
посещение, медицинскую услугу) по
тарифам, установленным Приложением N 9 к
настоящему Тарифному соглашению.
Приложением N 11 к настоящему
Тарифному соглашению установлены
перечень видов и тарифы на отдельные
лабораторные исследования, проводимые в
рамках диспансеризации взрослого
населения репродуктивного возраста ГБУЗ
"Республиканский перинатальный центр им.
Гуткина К.А." и ГБУЗ "Республиканская
инфекционная больница".
Оплата отдельных лабораторных
исследований в рамках диспансеризации
взрослого населения репродуктивного
возраста, проводимых ГБУЗ
"Республиканский перинатальный центр им.
Гуткина К.А." и ГБУЗ "Республиканская
инфекционная больница", возможна только
при наличии направления от медицинской
организации, к которой прикреплен
гражданин.
Расчет за выполнение отдельных
лабораторных исследований в рамках
диспансеризации взрослого населения
репродуктивного возраста, утвержденных
Приложением N 11 к настоящему Тарифному
соглашению, осуществляется ГУ ТФОМС РК в
рамках межучрежденческих расчетов.
9.20. При невозможности проведения
всех исследований в медицинской
организации, к которой прикреплен
гражданин, для проведения указанных
исследований медицинским работником
медицинской организации, к которой
прикреплен гражданин, осуществляется
забор материала для исследования и его
направление в установленном порядке в
иную медицинскую организацию, в том
числе федеральную медицинскую
организацию. В случае отсутствия в
медицинской организации, к которой
прикреплен гражданин, врача
акушера-гинеколога, врача-уролога
(врача-хирурга, прошедшего подготовку по
вопросам репродуктивного здоровья)
данная медицинская организация
привлекает к проведению диспансеризации
соответствующих врачей иных медицинских
организаций (в том числе на основе
выездных форм их работы) с обязательным
информированием гражданина о дате и
времени работы этих врачей не менее чем
за 3 рабочих дня до назначения даты
приема (осмотра).
9.21. Тариф выходного дня при
проведение 1 и 2 этапов диспансеризации,
направленной на оценку репродуктивного
здоровья женщин и мужчин, применяется
если начало и/или завершение
диспансеризации осуществляется в
выходной день.
10. Диспансеризация пребывающих в
стационарных учреждениях детей-сирот и
детей, находящихся в трудной жизненной
ситуации; диспансеризация детей-сирот и
детей, оставшихся без попечения
родителей, в том числе усыновленных
(удочеренных), принятых под опеку
(попечительство), в приемную или
патронатную семью и профилактические
медицинские осмотры
несовершеннолетних.
10.1. Диспансеризация пребывающих в
стационарных учреждениях детей-сирот и
детей, находящихся в трудной жизненной
ситуации; диспансеризация детей-сирот и
детей, оставшихся без попечения
родителей, в том числе усыновленных
(удочеренных), принятых под опеку
(попечительство), в приемную или
патронатную семью, проводится ежегодно,
но не более одного раза в календарном
году в соответствии с приказами
Министерства здравоохранения
Российской Федерации от 15.02.2013 N 72н "О
проведении диспансеризации пребывающих
в стационарных учреждениях детей сирот и
детей, находящихся в трудной жизненной
ситуации", от 21.04.2022 N 275н "Об утверждении
порядка диспансеризации детей - сирот и
детей, оставшихся без попечения
родителей, в том числе усыновленных
(удочеренных), принятых под опеку
(попечительство), в приемную или
патронатную семью".
10.2. Профилактические осмотры
несовершеннолетних проводятся в
установленные возрастные периоды в
соответствии с объемом медицинских
исследований, установленным приказом
Министерства здравоохранения
Российской Федерации от 10.08.2017 N 514н "О
порядке проведения профилактических
медицинских осмотров
несовершеннолетних" (далее - приказ МЗ РФ
от 10.08.2017 N 514н).
10.3. Профилактические осмотры
несовершеннолетних и диспансеризация
проводятся в 2 этапа. Первый этап может
проводиться мобильными медицинскими
бригадами.
10.4. Законченный случай 1 этапа
диспансеризации указанных категорий
детей подлежит оплате при выполнении 100%
от объема обследования.
10.5. Профилактический осмотр
является завершенным в случае
проведения осмотров
врачами-специалистами и выполнения
исследований, включенных в Перечень
исследований при проведении
профилактических медицинских осмотров
несовершеннолетних (Приложение N 1 к
Порядку проведения профилактических
медицинских осмотров
несовершеннолетних, утвержденному
приказом МЗ РФ от 10.08.2017 N 514н.
10.6 Оплата профилактических
медицинских осмотров и диспансеризации
несовершеннолетних осуществляется за
единицу объема медицинской помощи
(комплексное посещение) по тарифам,
установленным Приложением N 9 к
настоящему Тарифному соглашению.
10.7. Профилактические осмотры
проводятся медицинскими организациями в
объеме, предусмотренном перечнем
исследований при проведении
профилактических медицинских осмотров
несовершеннолетних, в том числе в
вечерние часы и субботу.
10.8. При проведении
профилактических осмотров учитываются
результаты осмотров
врачами-специалистами и исследований,
внесенные в медицинскую документацию
несовершеннолетнего (историю развития
ребенка), выполненные в том числе в
других медицинских организациях и/или
оплаченные ранее, давность которых не
превышает 3 месяцев с даты проведения
осмотра врача-специалиста и (или)
исследования, а у несовершеннолетнего,
не достигшего возраста 2 лет, учитываются
результаты осмотров
врачами-специалистами и исследований,
давность которых не превышает 1 месяца с
даты осмотра врача-специалиста и (или)
исследования.
10.9. В случае отказа
несовершеннолетнего (его родителя или
иного законного представителя) от
проведения одного или нескольких
медицинских вмешательств,
предусмотренных в рамках I или II этапов
профилактического осмотра, оформленного
в соответствии с законодательством,
профилактический осмотр считается
завершенным в объеме проведенных
осмотров врачами-специалистами и
выполненных исследований.
10.10. Общая продолжительность I этапа
профилактического осмотра должна
составлять не более 20 рабочих дней, а при
назначении дополнительных консультаций,
исследований и (или) необходимости
получения информации о состоянии
здоровья несовершеннолетнего из других
медицинских организаций, общая
продолжительность профилактического
осмотра должна составлять не более 45
рабочих дней (I и II этапы).
10.11. Профилактические осмотры
новорожденных в возрасте до 29 дней
учитываются как один законченный
случай.
10.12. Оплата 1 этапа диспансеризации
пребывающих в стационарных учреждениях
детей-сирот и детей, находящихся в
трудной жизненной ситуации,
диспансеризации детей-сирот и детей,
оставшихся без попечения родителей, в
том числе усыновленных (удочеренных),
принятых под опеку (попечительство), в
приемную или патронатную семью, и 1 этапа
профилактических медицинских осмотров
несовершеннолетних осуществляется по
тарифу выходного дня, если начало и/или
завершение первого этапа
профилактического медицинского осмотра
и первого этапа диспансеризации
осуществляется в выходной день.
11. Диспансерное наблюдение
отдельных категорий граждан из числа
взрослого населения, включая
диспансерное наблюдение работающих
граждан и (или) обучающихся в
образовательных организациях, а также
детей, проживающих в организациях
социального обслуживания (детских
домах-интернатах), предоставляющих
социальные услуги в стационарной форме.
11.1. Посещение в связи с
диспансерным наблюдением - однократное
посещение в целях профилактического
медицинского осмотра, организованное в
рамках диспансерного наблюдения за
больными с хроническими заболеваниями
или перенесшими острые заболевания,
оплачивается за единицу объема
медицинской помощи (комплексное
посещение) по тарифам, установленным
Приложением N 8 к настоящему Тарифному
соглашению, с учетом группы заболеваний.
11.2. Комплексное посещение включает
стоимость посещения врача, проводящего
диспансерное наблюдение, а также
стоимость лабораторных и
диагностических исследований,
предусмотренных порядком проведения
диспансерного наблюдения, утвержденным
приказами МЗ РФ N 168н, 548н и с учетом
целевых показателей охвата населения
профилактическими медицинскими
осмотрами федерального проекта
"Развитие системы оказания первичной
медико-санитарной помощи" национального
проекта "Здравоохранение").
11.3. При проведении диспансерного
наблюдения у врачей разных
специальностей по разным нозологическим
формам в одни и те же календарные сроки
оплате подлежат комплексные посещения с
диспансерной целью у каждого
специалиста.
11.4. При наличии хронических
заболеваний у застрахованных лиц,
находящихся в стационарных организациях
социального обслуживания, диспансерное
наблюдение осуществляется в углубленном
порядке.
11.5. В отношении работающих
застрахованных лиц по месту
осуществления служебной деятельности
может быть организовано проведение
диспансерного наблюдения в целях
профилактики развития профессиональных
заболеваний или осложнений, обострений
ранее сформированных хронических
неинфекционных заболеваний (далее -
диспансерное наблюдение работающих
граждан).
11.6. Организация диспансерного
наблюдения работающих граждан может
осуществляться:
при наличии у работодателя
подразделения (кабинет врача,
здравпункт, медицинский кабинет,
медицинская часть и другие
подразделения), оказывающего
медицинскую помощь работникам
организации силами и средствами такого
подразделения;
при отсутствии у работодателя
указанного подразделения путем
заключения работодателем договора с
государственной (муниципальной)
медицинской организацией любой
подведомственности, участвующей в
базовой (территориальной) программе
обязательного медицинского страхования
и имеющей материально-техническую базу и
медицинских работников, необходимых для
проведения диспансерного наблюдения
работающего гражданина (с оплатой такой
медицинской помощи по отдельным
реестрам счетов в порядке,
устанавливаемом Министерством
здравоохранения Российской Федерации).
11.7. Копия договора о проведении
диспансерного наблюдения работающих
граждан между работодателем и указанной
медицинской организацией, заверенная в
установленном порядке, направляется
медицинской организацией в
территориальный фонд обязательного
медицинского страхования
соответствующего субъекта Российской
Федерации в целях последующей оплаты
оказанных комплексных посещений по
диспансеризации работающих граждан в
рамках отдельных реестров счетов.
11.8. Диспансерное наблюдение
работающего гражданина также может быть
проведено силами медицинской
организации, к которой прикреплен
работающий гражданин, с использованием
выездных методов работы и организацией
осмотров и исследований по месту
осуществления гражданином служебной
деятельности.
11.9. Если медицинская организация,
осуществляющая диспансерное наблюдение
работающего гражданина, не является
медицинской организацией, к которой
прикреплен работающий гражданин, то
данная организация направляет сведения
о результатах прохождения работающим
гражданином диспансерного наблюдения в
медицинскую организацию, к которой
прикреплен гражданин, с использованием
Единой государственной информационной
системы в сфере здравоохранения в
течение 3 рабочих дней после получения
указанных результатов.
11.10 Диспансерное наблюдение детей,
проживающих в организациях социального
обслуживания (детских домах-интернатах),
предоставляющих социальные услуги в
стационарной форме осуществляется в
соответствии с приказом МЗ РФ N 302н.
11.11. Оплате за счет средств ОМС не
подлежат:
1) случаи диспансерного наблюдения
пациента у врачей разных специальностей
по одним и тем же нозологическим формам в
течение одного календарного месяца;
2) случаи диспансерного наблюдения
пациента у врачей одной и той же
специальности по разным нозологическим
формам в течение одного календарного
месяца;
3) случаи диспансерного наблюдения
пациента, не прикрепленного к МО, за
исключением наблюдения, осуществляемого
диспансерами, ГБУЗ РК "Республиканская
больница им. В.А. Баранова" и ГБУЗ РК
"Детская республиканская больница им.
И.Н. Григовича" и женскими консультациями
при диспансерном наблюдении беременных.
11.12. Оплата случаев диспансерного
наблюдения пациентов, выполняемых
диспансерами, ГБУЗ РК "Республиканская
больница им. В.А. Баранова", ГБУЗ РК
"Детская республиканская больница им.
И.Н. Григовича" и женскими консультациями
при диспансерном наблюдении беременных
по заболеваниям, не включенным в
перечень приказа МЗ РФ N 168н, 548н и 302н
осуществляется в данных учреждениях по
тарифу посещения с иными целями.
Оплата случаев по заболеваниям,
включенным в перечень приказа МЗ РФ N 168н,
548н осуществляется по тарифу за единицу
объема медицинской помощи (комплексное
посещение).
11.13. Порядок информационного
взаимодействия при организации
прохождения застрахованными лицами
диспансерного наблюдения
устанавливается межведомственным
соглашением о взаимодействии
медицинских организаций, страховых
медицинских организаций, осуществляющих
деятельность в сфере обязательного
медицинского страхования Республики
Карелия, ГУ ТФОМС РК, Министерства
здравоохранения Республики Карелия при
информационном сопровождении
застрахованных лиц на всех этапах
оказания им медицинской помощи.
12. Углубленная диспансеризация (I
этап)
12.1. Углубленная диспансеризация
проводится в соответствии с Порядком
направления граждан на прохождение
углубленной диспансеризации,
утвержденным Приказом Министерства
здравоохранения Российской Федерации N
698н от 01.07.2021 "Порядок направления граждан
на прохождение углубленной
диспансеризации, включая категории
граждан, проходящих углубленную
диспансеризацию", Перечнем исследований
и иных медицинских вмешательств,
утвержденных Приложением N 2 к Программе
государственных гарантий, планируется и
учитывается в объеме и стоимости
профилактических мероприятий.
12.2. Проведение углубленной
диспансеризации осуществляется вне
зависимости от факта прохождения
гражданами профилактических
медицинских осмотров или
диспансеризации.
12.3. Граждане, переболевшие новой
коронавирусной инфекцией (COVID-19), в
течение года после заболевания вправе
пройти углубленную диспансеризацию.
12.4. Оплата углубленной
диспансеризации осуществляется за
единицу объема медицинской помощи по
тарифам, установленным Приложением N 10 к
настоящему Тарифному соглашению: за
комплексное посещение, включающее
исследования и медицинские
вмешательства: измерение насыщения
крови кислородом (сатурация) в покое,
проведение спирографии или спирометрии,
общий (клинический) анализ крови
развернутый, биохимический анализ крови
(включая исследование уровня
холестерина, уровня липопротеинов
низкой плотности, С-реактивного белка,
определение активности
аланинаминотрансферазы в крови
определение активности
аспартатаминотрансферазы в крови,
определение лактатдегидрогеназы в
крови, исследование уровня креатинина в
крови).
12.5. Оплата углубленной
диспансеризации за комплексное
посещение возможна в случае выполнения
всех исследований и медицинских
вмешательств, учитываемых при расчете
стоимости комплексного посещения. В
случае, если отдельные исследования и
медицинские вмешательства, учитываемые
при расчете стоимости комплексного
посещения углубленной диспансеризации,
не были выполнены, оплата такого случая
не осуществляется.
12.6. Если пациент в этом году уже
прошел диспансеризацию и в данный момент
проходит исключительно углубленную
диспансеризацию - оплата приема (осмотра)
врачом и рентгенографии дополнительно к
стоимости углубленной диспансеризации
не осуществляется.
13. Третий этап медицинской
реабилитации.
13.1. Медицинская помощь по
реабилитации в амбулаторных условиях
оказывается в соответствии с Порядком
организации медицинской реабилитации,
включающим протоколы реабилитационных
мероприятий, и Порядком маршрутизации
пациентов, утвержденными приказами
Министерства здравоохранения
Республики Карелия, и оплачивается по
тарифу за единицу объема - комплексное
посещение (цель - Комплексное посещение в
амбулаторных условиях в связи с
проведением 3 этапа медицинской
реабилитации - 3.2).
13.2. Оплате за комплексное посещение
подлежит законченный случай медицинской
реабилитации в амбулаторных условиях.
Комплексное посещение включает
набор необходимых консультаций
специалистов, а также проведение методов
реабилитации, определенных протоколами
реабилитационных мероприятий,
утвержденных приказами Министерства
здравоохранения Республики Карелия.
13.3. Тарифы на оплату комплексного
посещения по медицинской реабилитации в
амбулаторных условиях установлены в
Приложении N 8 к настоящему Тарифному
соглашению.
13.4. Случай медицинской
реабилитации в амбулаторных условиях
относится к прерванным с случаях
прерывания лечения по медицинским
показаниям, письменного отказа пациента
от дальнейшего лечения или изменения
условий оказания медицинской помощи.
13.5. Оплата за прерванный случай
комплексного посещения по медицинской
реабилитации в амбулаторных условиях
осуществляется при условии выполнения
не менее 50% от объема необходимых
консультаций специалистов, а также
методов реабилитации, определенных
протоколами реабилитационных
мероприятий, утвержденными Приказами
Министерства здравоохранения
Республики Карелия.
13.6. Медицинская реабилитация в
амбулаторных условиях может проводиться
на базе действующих отделений
(кабинетов) физиотерапии, лечебной
физкультуры, массажа и других
подразделений в соответствии с
назначенными врачом по медицинской
реабилитации мероприятиями при наличии
у МО лицензии на медицинскую
реабилитацию.
14. Оплата подготовки к ЭКО.
14.1. Оплата осуществляется в
соответствии с перечнем обследований
для направления на ЭКО, утвержденным
приказом Министерства здравоохранения
Республики Карелия от 2 июня 2022 года N 951
"Об организации оказания медицинской
помощи при лечении бесплодия с
применением вспомогательных
репродуктивных технологий в Республике
Карелия".
14.2. Тарифы на оплату подготовки к
ЭКО в амбулаторных условиях установлены
в Приложении N 8 к настоящему Тарифному
соглашению.
15. Оплате медицинской помощи за
единицу объема медицинской помощи - за
медицинскую услугу подлежат:
1) отдельные диагностические
(лабораторные) исследования;
2) процедуры диализа, включающего
различные методы;
3) диагностические исследования в
соответствии с приказами Министерства
здравоохранения Республики Карелия при
их частичной или полной централизации, в
рамках межучрежденческих расчетов;
4) медицинская помощь с применением
телемедицинских технологий;
5) жидкостные цитологические
исследования мазка (соскоба) с шейки
матки при его окрашивании по
Папаниколау;
6) тестирование на выявление
коронавирусной инфекции;
7) услуги по размораживанию
эмбрионов, с последующим переносом
эмбрионов в полость матки (криоперенос)
как отдельный этап экстракорпорального
оплодотворения;
8) комплексное обследования в
Центре здоровья;
9) обследования при углубленной
диспансеризации (I-II этап);
10) иммунологическое исследование
на аллергены детского населения;
11) комплекс исследований для
выявления аллергена;
12) видеокапсульные эндоскопические
диагностические исследования
желудочно-кишечного тракта;
13) колоноскопия с тотальной
внутревенной анестезией;
14) рентгеноденситометрия;
15) электроэнцефалография с
видеомониторингом;
16) электронейромиография
стимуляционная одного нерва;
17) электромиография игольчатыми
электродами (одна мышца);
18) оптическая когерентная
томография глаза;
19) исследование коротколатентных
вызванных потенциалов;
20) регистрация вызванных
акустических ответов мозга на
постоянные модулированные тоны (ASSR
тест);
21) позитронная эмиссионная
томография, совмещенная с компьютерной
томографией (ПЭТ КТ);
22) ПЦР крови на РНК вируса гепатита
С (качественно, генотип);
23) биопсия (мультифокальная)
предстательной железы трансректальная
пункционная под контролем
ультразвукового исследования;
24) биопсия (мультифокальная)
простаты трансперинеальная пункционная
под контролем ультразвукового
исследования;
25) пункция новообразования
молочной железы прицельная пункционная
под контролем ультразвукового
исследования;
26) пункция щитовидной или
паращитовидной железы под контролем
ультразвукового исследования;
27) введение иммуноглобулина
человека антирезус Rh0 (D).
16. К отдельным диагностическим
(лабораторным) исследованиям относят
исследования, проводимые в рамках
компьютерной томографии,
магнитно-резонансной томографии,
ультразвукового исследования
сердечно-сосудистой системы,
эндоскопических диагностических
исследований, молекулярно-генетических
исследований и патолого-анатомических
исследований биопсийного
(операционного) материала с целью
диагностики онкологических заболеваний
и подбора противоопухолевой
лекарственной терапии.
16.1. Направление пациентов на
отдельные диагностические
(лабораторные) исследования
осуществляется в соответствии с
Порядком маршрутизации пациентов,
утвержденным приказом Министерства
здравоохранения Республики Карелия, и
объемами, установленными Комиссией по
разработке ТПОМС.
16.2. Назначение отдельных
диагностических(лабораторных)
исследований осуществляется лечащим
врачом медицинской организации,
оказывающим первичную медико-санитарную
помощь, в том числе первичную
специализированную, при наличии
медицинских показаний.
16.3. Оплата отдельных
диагностических (лабораторных)
исследований осуществляется по тарифу
за единицу объема - медицинскую услугу
только при наличии направления от МО.
17. Оплата за проведение процедуры
диализа:
17.1. Оплата услуг диализа
осуществляется в соответствии с
Порядком оказания услуг по гемодиализу,
утвержденным приказом Министерства
здравоохранения Республики Карелия.
17.2. При проведении диализа в
амбулаторных условиях оплата
осуществляется за медицинскую услугу -
одну процедуру экстракорпорального
диализа и один день перитонеального
диализа. При этом в целях учета объемов
медицинской помощи лечение в течение
одного месяца учитывается как одно
обращение (в среднем 13 процедур
экстракорпорального диализа, 12-14 в
зависимости от календарного месяца, или
ежедневные обмены с эффективным объемом
диализата при перитонеальном диализе в
течение месяца).
17.3. При проведении диализа в
амбулаторных условиях обеспечение
лекарственными препаратами для
профилактики осложнений не
осуществляется за счет средств ОМС.
Тарифы на услуги за проведение
диализа не включают в себя проезд
пациентов до места оказания медицинских
услуг диализа.
18. Диагностические исследования в
соответствии с приказами Министерства
здравоохранения Республики Карелия при
их частичной или полной централизации в
рамках межучрежденческих расчетов:
18.1. Диагностические исследования,
выполненные на основании направлений
Прионежского филиала ГБУЗ
"Республиканская больница им. В.А.
Баранова", не включенных в пункт 19
настоящего приложения к тарифному
соглашению, без учета граждан,
застрахованных за пределами Республики
Карелия, осуществляется в пределах
утвержденных видов и объемов в рамках
приказа Министерства здравоохранения
Республики Карелия.
18.2. Перечень видов исследований и
тарифы на диагностические исследования
установлены в Приложении N 11 к настоящему
Тарифному соглашению.
18.3. Расчет за диагностические
исследования между ГБУЗ
"Республиканская больница им. В.А.
Баранова", направившей на
диагностические исследования, и МО,
выполнившей указанные исследования,
осуществляется ГУ ТФОМС РК на основании
отдельного реестра счетов за
диагностические исследования в рамках
утвержденных объемов и утвержденного
финансового плана ГБУЗ "Республиканская
больница им. В.А. Баранова".
18.4. Реестр счетов за
диагностические исследования
предоставляется МО, выполнившей
медицинскую услугу. При этом стоимость
выполненных исследований удерживается
ГУ ТФОМС РК в рамках межучрежденческих
расчетов из средств окончательного
расчета за медицинскую помощь, оказанную
в данном месяце ГБУЗ "Республиканская
больница им. В.А. Баранова", направившей
застрахованных лиц на диагностические
исследования, в соответствии с
утвержденными тарифами за фактически
выполненное количество услуг.
18.5. Оплата медицинской помощи при
централизованном оказании услуг по
выполнению цитологических
исследований.
18.5.1. Стоимость медицинской помощи
при централизованном выполнении
цитологических исследований включена в
подушевой норматив финансирования на
прикрепившихся лиц (за исключением
жидкостных цитологических исследований
мазка (соскоба) с шейки матки при его
окрашивании по Папаниколау и
цитологических исследований, включенных
в приложение N 8 к настоящему Тарифному
соглашению) и в стоимость законченного
случая лечения заболевания,
оплачиваемого по КСГ.
18.5.2. Оплата проведения
цитологических исследований
осуществляется при оказании медицинской
помощи в амбулаторных условиях в
соответствии с Порядками и объемами,
утвержденными приказами Министерства
здравоохранения Республики Карелия, за
фактически выполненное ГБУЗ РК
"Республиканский онкологический
диспансер" количество услуг на основании
предоставленного реестра и счета, и
возможна только при наличии направления
при наличии направления от медицинской
организации к которой прикреплен
гражданин.
18.5.3. Расчет за выполнение
централизованных цитологических
исследований, утвержденных Приложением N
11 к настоящему Тарифному соглашению,
осуществляется ГУ ТФОМС РК в рамках
межучрежденческих расчетов.
18.5.4. Оплата проведения жидкостных
цитологических исследований мазка
(соскоба) с шейки матки при его
окрашивании по Папаниколау и отдельных
цитологических исследований,
утвержденных Приложением N 8 к настоящему
Тарифному, осуществляется по тарифу в
пределах объемов, установленных
Комиссией по разработке территориальной
программы ОМС.
18.6. Оплата медицинской помощи при
централизованном оказании услуг при
выполнении микробиологических
исследований.
18.6.1. Стоимость медицинской помощи
при централизованном выполнении
микробиологических исследований
включена в подушевой норматив
финансирования на прикрепившихся лиц и в
стоимость законченного случая лечения
заболевания, оплачиваемого по КСГ.
18.6.2. Оплата проведения
микробиологических исследований
осуществляется при оказании медицинской
помощи в амбулаторных условиях в
соответствии с Порядком и
маршрутизацией, утвержденными приказом
Министерства здравоохранения
Республики Карелия от 22 июня 2022 года N 1059
"О маршрутизации проведения
микробиологических исследований в
Республике Карелия", за фактически
выполненное количество услуг на
основании реестра и счета,
предоставленного МО, выполнившей
исследование и возможна только при
наличии направления на проведение
исследования.
18.6.3 Оплата проведения
микробиологических исследований
осуществляется по Перечню
централизованных микробиологических
исследований в соответствии с кодами
услуг и тарифами, утвержденными
Приложением N 11 к настоящему Тарифному
соглашению, в рамках межучрежденческих
расчетов.
19. Оплата медицинской помощи с
применением телемедицинских
технологий:
19.1. Оказании медицинской помощи с
применением телемедицинских технологий
в медицинских организациях третьего
уровня, а также на базе ГБУЗ
"Республиканский онкологический
диспансер", осуществляется в
соответствии с приказом Министерства
здравоохранения Республики Карелия.
19.2. Направлениями использования
телемедицинских технологий при оказании
медицинской помощи является
дистанционное взаимодействие
медицинских работников между собой с
оплатой услуги по тарифу, установленному
Приложением N 11 к настоящему Тарифному
соглашению, в рамках межучрежденческих
расчетов.
19.3. Формы дистанционного
взаимодействия медицинских работников
включают (в соответствии с приказом
Министерства здравоохранения
Республики Карелия):
- дистанционную консультацию в
режиме реального времени;
- дистанционную консультацию в
режиме отсроченной консультации;
- дистанционный консилиум (с
участием 2-3 специалистов);
- дистанционное предоставление
заключения (описание, интерпретация) по
данным выполненного исследования 1
группы (ультразвуковая, эндоскопическая,
функциональная диагностики,
патолого-анатомическое исследование);
- дистанционное предоставление
заключения (описание, интерпретация) по
данным выполненного исследования 2
группы (рентгенодиагностика, КТ, МРТ, ПЭТ,
радионуклидная диагностика).
19.4. Оплата дистанционного
взаимодействия медицинских работников,
оказывающих первичную медико-санитарную
помощь, с пациентами и (или) их законными
представителями в рамках дистанционного
динамического наблюдения за пациентами,
страдающими хроническими
неинфекционными заболеваниями, в том
числе при диспансерном наблюдении,
осуществляется по подушевому нормативу
финансирования на прикрепившихся лиц с
учетом показателей результативности
деятельности медицинской организации
(включая показатели объема медицинской
помощи) в соответствии с приказом
Министерства здравоохранения
Республики Карелия от 02.06.2020 N 787 "Об
организации дистанционного
динамического наблюдения за пациентами
при оказании первичной
медико-санитарной помощи в Республике
Карелия".
20. Оплате тестирования на выявление
коронавирусной инфекции подлежат услуги
по исследованию на наличие новой
коронавирусной инфекции (COVID-19) методом
полимеразной цепной реакции в случае:
- наличия у застрахованных
гражданин признаков острого простудного
заболевания неясной этиологии при
проявлении симптомов, не исключающих
наличие новой коронавирусной инфекции
(COVID-19);
- наличия у застрахованных граждан
новой коронавирусной инфекции (COVID-19), в
том числе для оценки проводимого
лечения;
- положительного результата
исследования на выявление возбудителя
новой коронавирусной инфекции (COVID-19),
полученного с использованием
экспресс-теста (при условии передачи
гражданином или уполномоченной на
экспресс-тестирование организацией
указанного теста медицинской
организации).
20.1. Тарифы на оплату тестирования
на выявление новой коронавирусной
инфекции в амбулаторных условиях
установлены в Приложении N 8 к настоящему
Тарифному соглашению.
21. Оплата услуги по размораживанию
криоконсервированных эмбрионов, с
последующим переносом эмбрионов в
полость матки (криоперенос), как
отдельный этап экстракорпорального
оплодотворения, осуществляется по
тарифу в амбулаторных условиях в
соответствии с Приложением N 8 к
настоящему Тарифному соглашению.
22. Оплата комплексного
обследования в Центре здоровья, Центре
здоровья для детей осуществляется
однократно в календарном году при
первичном обращении по тарифу за
медицинскую услугу, при условии
проведения гражданину 100% объема
обследований.
22.1. Объем исследований на одно
комплексное обследование для взрослых и
для детей в Центрах здоровья
определяется в соответствии с порядком,
утвержденным приказами Министерства
здравоохранения РФ.
22.2. При необходимости выявления
дополнительных факторов риска в
комплексное обследование включаются
иные исследования, проводимые на
установленном в Центре здоровья
оборудовании.
22.3. Посещение для динамического
наблюдения в Центре здоровья, Центре
здоровья для детей принимается к оплате
не ранее, чем через месяц с даты
законченного случая первичного
обращения в Центр здоровья для детей в
отношении одного и того же гражданина,
ребенка (подростка), учитывается в
реестрах на оплату как посещение при
оказании медицинской помощи с
профилактической целью. Кодируются
такие посещения в соответствии с классом
XXI МКБ10 (Z00-Z99) и оплачивается в рамках
подушевого норматива финансирования.
22.4. При одновременном проведении
профилактических медицинских осмотров
несовершеннолетних, профилактических
осмотров и диспансеризации определенных
групп взрослого населения,
диспансеризации детей и посещении
Центра здоровья в реестрах на оплату
учитывается случай проведения
диспансеризации и/или профилактического
медицинского осмотра.
23. Обследование при углубленной
диспансеризация I-II этап.
1) за услугу в рамках I этапа
углубленной диспансеризации
оплачиваются следующие исследования:
- тест с 6 минутной ходьбой (при
исходной сатурации кислорода крови 95
процентов и больше в сочетании с
наличием у гражданина жалоб на одышку,
отеки, которые появились впервые или
повысилась их интенсивность);
- определение концентрации Д -
димера в крови у граждан, перенесших
среднюю степень тяжести и выше новой
коронавирусной инфекции (COVID-19);
2) за услугу в рамках II этапа
углубленной диспансеризации
оплачиваются следующие исследования:
- проведение эхокардиографии (в
случае показателя сатурации в покое 94
процента и ниже, а также по результатам
проведения теста с 6-минутной ходьбой);
- проведение компьютерной
томографии легких (в случае показателя
сатурации в покое 94 процента и ниже, а
также по результатам проведения теста с
6-минутной ходьбой);
- дуплексное сканирование вен
нижних конечностей (при наличии
показаний по результатам определения
концентрации Д-димера в крови).
23.1. В соответствии с пунктом 3
приказа Министерства здравоохранения
Российской Федерации от 01.07.2021 N 698н "Об
утверждении Порядка направления граждан
на прохождение углубленной
диспансеризации, включая категории
граждан, проходящих углубленную
диспансеризацию в первоочередном
порядке", маршрутизацией пациентов для
проведения второго этапа углубленной
диспансеризации, утвержденной приказом
министерства здравоохранения
Республики Карелия от 17.01.2024 N 54/МЗ-П "О
проведении углубленной диспансеризации
в Республике Карелия" пациент может быть
направлен для выполнения исследований,
необходимых для проведения углубленной
диспансеризации, в иную медицинскую
организацию. Оплата медицинской услуги,
выполненной в медицинской организации в
соответствии с маршрутизацией для
проведения второго этапа углубленной
диспансеризации, возможна только при
наличии направления из медицинской
организации, к которой прикреплен
пациент.
23.2. Оплата за услугу в рамках I этапа
углубленной диспансеризации (тест с 6
минутной ходьбой, определение
концентрации Д - димера в крови у граждан)
возможна только при условии выполнения
комплексного посещения у данного
застрахованного лица.
24. К комплексу исследований для
выявления аллергена относятся:
- количественное определение
специфических иммуноглобулинов Е в
сыворотке крови - ингаляционная панель 20
шт.;
- количественное определение
специфических иммуноглобулинов Е в
сыворотке крови - пищевая панель,
смешанная аллергопанель - 20 шт.;
- количественное определение
специфических иммуноглобулинов Е в
сыворотке крови - смешанная
аллергопанель - 20 шт.
24.1. Оплата медицинских услуг
осуществляется в соответствии с кодами
услуг и тарифами, утвержденными
Приложением N 8 к настоящему Тарифному
соглашению.
25. Видеокапсульные эндоскопические
диагностические исследования
желудочно-кишечного тракта.
Оплате подлежат медицинские услуги
"Толстокишечная эндоскопия
видеокапсульная" и "Тонкокишечная
эндоскопия видеокапсульная",
выполненные в амбулаторных условиях, в
соответствии с кодами услуг и тарифами,
утвержденными Приложением N 8 к
настоящему Тарифному соглашению.
26. Рентгеноденситометрия.
Оплате подлежат медицинские услуги
"Рентгеноденситометрия поясничного
отдела позвоночника",
"Рентгеноденситометрия проксимального
отдела бедренной кости (обоих бедер)",
"Рентгеноденситометрия проксимального
отдела бедренной кости (одного бедра), в
соответствии с кодами услуг,
утвержденным Республиканским
справочником N 40 и тарифом, утвержденным
Приложением N 8 к настоящему Тарифному
соглашению.
27. Иные медицинские услуги.
Оплата медицинских услуг
"Электроэнцефалография с
видеомониторингом" (дневное и ночное
мониторирование),
"Электронейромиография стимуляционная
одного нерва", "Электронейромиография
стимуляционная одного нерва",
"Регистрация вызванных акустических
ответов мозга на постоянные
модулированные тоны (ASSR тест)", "ПЦР крови
на РНК вируса гепатита С качественно",
"ПЦР крови на РНК вируса гепатита С
генотип", "Позитронная эмиссионная
томография, совмещенная с компьютерной
томографией для выявления
воспалительных очагов", "Оптическая
спектральная когерентная томография
глаза", "Биопсия (мультифокальная)
предстательной железы трансректальная
пункционная под контролем
ультразвукового исследования", "Биопсия
(мультифокальная) простаты
трансперинеальная пункционная под
контролем ультразвукового
исследования", "Пункция новообразования
молочной железы прицельная пункционная
под контролем ультразвукового
исследования", "Пункция щитовидной или
паращитовидной железы под контролем
ультразвукового исследования", "Введение
иммуноглобулина человека антирезус Rh0 (D)"
осуществляется в соответствии с кодами
услуг, утвержденными Республиканским
справочником N 40 и тарифами,
установленными Приложением N 8 к
настоящему Тарифному соглашению.
28. Включению в Реестры счетов и
оплате за счет ОМС не подлежат:
1) амбулаторные посещения в период
пребывания застрахованного лица в
условиях стационара в медицинской
организации, оказывающей медицинскую
(кроме дня поступления и выписки из
стационара, а также оказания медицинской
помощи (консультаций), выполненных в
других медицинских организациях в
экстренной и неотложной форме);
2) посещения, выполненные
освобожденными заведующими отделений и
председателями врачебных комиссий;
3) посещения среднего медицинского
персонала, не ведущего самостоятельный
амбулаторный прием, в том числе
посещения доврачебного кабинета;
4) консультации амбулаторных
больных врачами стационаров;
5) обязательные предварительные
(при поступлении на работу) и
периодические в течение трудовой
деятельности медицинские осмотры
работающих граждан и граждан, занятых на
работах с вредными и (или) опасными
условиями труда;
6) осмотры врачами при проведении
медицинского освидетельствования в
целях определения годности граждан к
военной или приравненной к ней службе;
7) медицинские осмотры для
медицинского освидетельствования на
право управления автомобилями и
маломерными судами, на получение
разрешения на приобретение и ношение
оружия;
8) посещения при заболеваниях, не
включенных в базовую программу
обязательного медицинского страхования
(заболевания, передаваемые половым
путем, вызванные вирусом иммунодефицита
человека, синдром приобретенного
иммунодефицита, туберкулез, психические
расстройства и расстройства поведения, в
том числе связанные с употреблением
психоактивных веществ, включая
профилактические медицинские осмотры
обучающихся в общеобразовательных
организациях и профессиональных
образовательных организациях, а также в
образовательных организациях высшего
образования в целях раннего
(своевременного) выявления незаконного
потребления наркотических средств и
психотропных веществ);
9) посещения по поводу оказания
паллиативной медицинской помощи в
амбулаторных условиях, в том числе
выездными патронажными службами;
10) посещение к врачу перед
постановкой реакции Манту и однократный
врачебный осмотр через три дня после
постановки реакции Манту с целью оценки
результатов пробы. Кодируются такие
посещения, как Z01.5 (Диагностические
кожные и сенсебилизационные тесты). В
случае проведения реакции Манту с
диагностической целью (при подозрении на
заболевание) используется код Z03.0.
11) посещения для выполнения
флюорографии. Кодируются такие
посещения как Z11.1.
12) проведение медицинского
наблюдения и контроля за состоянием
здоровья лиц, занимающихся спортом и
выступающих на соревнованиях в составе
сборных команд, оценка уровня их
физического развития, выявление
состояний и заболеваний, являющихся
противопоказаниями к занятиям спортом;
13) посещения по поводу оформления
медицинских свидетельств о: смерти,
профессиональной пригодности, выдачи
дубликата листка нетрудоспособности.
Кодируются такие посещения как Z02.7.
14) посещения по поводу выдачи
выписок и дубликатов медицинской
документации по запросам учреждений и
пациентов;
15) посещения с целью получения
справок (по запросам учреждений и
пациентов): о состоянии здоровья; о
нуждаемости в постороннем уходе; о
совместном проживании; о праве на
дополнительную жилую площадь; о
нуждаемости в технических средствах
реабилитации и других средствах,
внесенных в индивидуальную программу
реабилитации; для получения путевки на
санаторно-курортное лечение; для
получения путевки в дом отдыха; для
оформления санаторно-курортной карты;
для оформления ф.N 086/у (в год окончания
общеобразовательного учреждения); для
оформления справки в санаторные группы
летних оздоровительных лагерей с
дневным пребыванием и загородные
оздоровительные лагеря; в спортивные
секции и бассейн; о заключительном
диагнозе пострадавшего от несчастного
случая на производстве;
16) посещения с целью проведения
комплексного
психолого-медико-педагогического
обследования детей для заключения
психолого-медико-педагогической
комиссии;
17) пренатальная (дородовая
диагностика) нарушений развития ребенка
у беременных женщин, неонатальный
скрининг на 5 наследственных и
врожденных заболеваний в части
исследований и консультаций,
осуществляемых медико-генетическими
центрами (консультациями), а также
медико-генетических исследований в
соответствующих структурных
подразделениях медицинских
организаций;
18) зубопротезирование,
ортодонтическое лечение граждан старше
18 лет, использование несъемных
конструкций при ортопедическом лечении
граждан старше 18 лет, оказание
стоматологических услуг без медицинских
показаний (эстетическая реставрация
зубов, подготовка полости рта в целях
зубопротезирования и пр.);
19) посещения при следующих
результатах обращения за медицинской
помощью: констатация факта смерти (код -
313);
20) доабортное консультирование
беременных женщин психологом в целях
профилактики прерывания беременности.
26. При формировании реестров счетов
и счетов на оплату медицинской помощи,
оказываемой в амбулаторных условиях, вне
зависимости от применяемого способа
оплаты, отражаются все единицы объема с
указанием размеров установленных
тарифов согласно порядку,
предусмотренному настоящим тарифным
соглашением.
II. Оплата медицинской помощи, оказанной в
стационарных условиях, за случай
госпитализации (законченный случай
лечения) по поводу заболевания,
включенного в соответствующую группу
заболеваний (в том числе
клинико-статистическую группу
заболеваний, группу высокотехнологичной
медицинской помощи), в том числе в
сочетании с оплатой за услугу диализа
29. Оплата за счет средств ОМС
медицинской помощи, оказанной в
стационарных условиях, по КСГ
осуществляется во всех страховых
случаях, за исключением:
1) заболеваний, при лечении которых
применяются виды и методы медицинской
помощи по перечню видов
высокотехнологичной медицинской помощи
(далее - ВМП), включенных в базовую
программу обязательного медицинского
страхования, на которые Программой
установлены нормативы финансовых затрат
на единицу предоставления медицинской
помощи;
2) заболеваний, при лечении которых
применяются виды и методы медицинской
помощи по перечню видов ВМП, не
включенных в базовую программу
обязательного медицинского страхования,
для которых Программой установлена
средняя стоимость оказания медицинской
помощи, в случае их финансирования в
рамках территориальной программы
обязательного медицинского
страхования;
3) социально-значимых заболеваний
(заболевания, передаваемые половым
путем, туберкулез, ВИЧ-инфекции и синдром
приобретенного иммунодефицита,
психические расстройства, расстройства
поведения, и наркологические
заболевания (в том числе, снятие
алкогольной интоксикации));
4) процедур диализа, включающих
различные методы (оплата
осуществляется).
30. Формирование КСГ осуществляется
на основе совокупности следующих
параметров, классификационных
критериев, определяющих относительную
затратоемкость лечения пациентов:
1) код диагноза (по МКБ-10);
2) хирургическая операция и (или)
другая применяемая медицинская
технология (код в соответствии с
Номенклатурой медицинских услуг,
утвержденной приказом Министерства
здравоохранения Российской Федерации от
13.10.2017 N 804н (далее - Номенклатура), а также,
при необходимости, конкретизация
медицинской услуги в зависимости от
особенностей ее исполнения (иной
классификационный критерий);
3) схема лекарственной терапии;
4) МНН лекарственного препарата;
5) Сопутствующий диагноз и/или
осложнения заболевания (код по МКБ 10);
6) пол;
7) возрастная категория пациента;
8) длительность лечения;
9) Оценка состояния пациента по
шкалам: шкала оценки органной
недостаточности у пациентов,
находящихся на интенсивной терапии
(Sequential Organ Failure Assessment, SOFA), шкала оценки
органной недостаточности у пациентов
детского возраста, находящихся на
интенсивной терапии (Pediatric Sequential Organ Failure
Assessment, pSOFA), шкала реабилитационной
маршрутизации; индекс оценки тяжести и
распространенности псориаза (Psoriasis Area
Severity Index, PASI);
10) длительность непрерывного
проведения ресурсоемких медицинских
услуг: искусственной вентиляции легких,
видео-ЭЭГ-мониторинга
11) количество дней проведения
лучевой терапии (фракций);
12) показания к применению
лекарственного препарата;
13) объем послеоперационных грыж
брюшной стенки;
14) степень тяжести заболевания;
15) Этап лечения, в том числе этап
проведения экстракорпорального
оплодотворения, долечивание пациентов с
коронавирусной инфекцией COVID-19,
посттрансплантационный период после
пересадки костного мозга;
16) Сочетание нескольких
классификационных критериев в рамках
одного классификационного критерия
(например, сочетание оценки состояния
пациента по шкале реабилитационной
маршрутизации с назначением
ботулинического токсина).
31. Все КСГ распределены по профилям
медицинской помощи, при этом часть
диагнозов, устанавливаемых при
различных заболеваниях, хирургических
операций и других медицинских
технологий, могут использоваться в
смежных профилях, а часть являются
универсальными для применения их в
нескольких профилях. При оплате
медицинской помощи в подобных случаях
отнесение КСГ к конкретному профилю не
учитывается.
32. Аналогично оплата по КСГ для
случаев лекарственной терапии при
злокачественных новообразованиях
лимфоидной и кроветворной тканей может
осуществляться при госпитализации на
койках как по профилю "Онкология", так и
по профилю "Гематология".
33. Исключением являются КСГ,
включенные в профили "Медицинская
реабилитация" и "Гериатрия", лечение в
рамках которых может осуществляться
только в медицинских организациях и
структурных подразделениях медицинских
организаций, имеющих лицензию на
оказание медицинской помощи по профилю
"Медицинская реабилитация" и "Гериатрия".
34. КСГ st38.001 "Соматические
заболевания, осложненные старческой
астенией" формируется с учетом двух
классификационных критериев - основного
диагноза пациента (из установленного
Расшифровкой групп перечня) и
сопутствующего диагноза пациента (R54
Старческая астения).
Обязательным условием для оплаты
медицинской помощи поданной КСГ также
является лечение на геронтологической
профильной койке.
35. Перечни КСГ, используемые для
оплаты медицинской помощи в
стационарных условиях и в условиях
дневного стационара, установлены
приложением 6 и приложением 7 к
Методическим рекомендациям по способам
оплаты медицинской помощи за счет
средств обязательного медицинского
страхования.
36. Для оплаты случая лечения по КСГ
в качестве основного диагноза
указывается код по МКБ-10, являющийся
основным поводом к госпитализации.
Исключением являются случаи,
осложненные сепсисом и фебрильной
нейтропенией.
37. Медицинской организацией должен
быть обеспечен учет всех медицинских
услуг классификационных критериев,
используемых в расшифровке групп.
38. В Приложении N 23 к настоящему
Тарифному соглашению приведены
комбинации КСГ, в которых, при наличии
хирургических операций и/или других
применяемых медицинских технологий,
отнесение случая осуществляется только
на основании кода Номенклатуры.
39. При отсутствии хирургических
операций и/или применяемых медицинских
технологий, являющихся
классификационным критерием, отнесение
случая лечения к той или иной КСГ
осуществляется в соответствии с кодом
диагноза по МКБ-10.
40. Возраст пациента определяется на
момент поступления в стационар (на дату
начала лечения).
41. Стоимость одного законченного
случая лечения по КСГ (ССКГС) (за
исключением КСГ, в составе которых
Программой государственных гарантий
установлены доли заработной платы и
прочих расходов) определяется по
следующей формуле:
ССКСГ = БС x КД x КЗКСГ x КСКСГ x КУСМО +
БС x КД* x КСЛП
где:
БС |
базовая ставка, рублей; |
КЗКСГ |
коэффициент относительной затратоемкости КСГ (подгруппы в составе КСГ), к которой отнесен данный случай госпитализации; |
КСКСГ |
коэффициент специфики КСГ, к которой отнесен данный случай госпитализации (используется в расчетах, в случае если указанный коэффициент определен в субъекте Российской Федерации для данной КСГ); |
КУСМО |
коэффициент уровня медицинской организации, в которой был пролечен пациент; |
КД |
коэффициент дифференциации, рассчитанный в соответствии с постановлением Правительства Российской Федерации от 05.05.2012 N 462 "О порядке распределения, предоставления и расходования субвенций из бюджета Федерального фонда обязательного медицинского страхования бюджетам территориальных фондов обязательного медицинского страхования на осуществление переданных органам государственной власти субъектов Российской Федерации полномочий Российской Федерации в сфере обязательного медицинского страхования" (далее - Постановление N 462). |
КСЛП |
коэффициент сложности лечения пациента (при необходимости, сумма применяемых КСЛП) |
<*> - КД не применяется для КСЛП "проведение сопроводительной лекарственной терапии при злокачественных новообразованиях у взрослых в соответствии с клиническими рекомендациями" (равно единице) | |
Стоимость одного случая
госпитализации по КСГ, в составе которых
Программой государственных гарантий
установлена доля заработной платы и
прочих расходов, определяется по
следующей формуле:
ССКСГ = БС x КЗКСГ x ((1 - ДЗП) + ДЗП x
КСКСГ x КУСМО x КД) + БС x КД* x КСЛП,
где:
БС |
размер базовой ставки без учета коэффициента дифференциации, рублей; |
КЗКСГ |
коэффициент относительной затратоемкости по КСГ, к которой отнесен данный случай госпитализации; |
ДЗП |
доля заработной платы и прочих расходов в структуре стоимости КСГ (установленное Приложением 4 к Программе государственных гарантий значение, к которому применяется КД, КС и КУС); |
КСКСГ |
коэффициент специфики КСГ, к которой отнесен данный случай госпитализации (используется в расчетах, в случае если указанный коэффициент определен для данной КСГ); |
КУСМО |
коэффициент уровня медицинской организации, в которой был пролечен пациент; |
КД |
коэффициент дифференциации, рассчитанный в соответствии с Постановлением N 462; |
КСЛП |
коэффициент сложности лечения пациента (при необходимости, сумма применяемых КСЛП). |
<*> - КД не применяется для КСЛП "проведение сопроводительной лекарственной терапии при злокачественных новообразованиях у взрослых в соответствии с клиническими рекомендациями" (равно единице) | |
42. Условия применения КСЛП:
42.1. Случаи, для которых установлен
КСЛП и его значения, утверждаются
Приложением N 24 к настоящему Тарифному
соглашению.
42.2. Предоставление спального места
и питания законному представителю
несовершеннолетних (дети до 4 лет, дети
старше 4 лет при наличии медицинских
показаний, детей-инвалидов в возрасте до
18 лет), за исключением случаев, к которым
применяется КСЛП, предусмотренный
пунктом 42.3, оплачивается по тарифам КСГ с
использованием КСЛП - 0,2.
42.3. Предоставление спального места
и питания законному представителю
несовершеннолетних (детей до 4 лет, детей
старше 4 лет при наличии медицинских
показаний, детей-инвалидов в возрасте до
18 лет), получающих медицинскую помощь по
профилю "Детская онкология" и (или)
"Гематология" оплачивается по тарифам
КСГ с использованием КСЛП - 0,6.
42.4. В медицинской документации
ставится обязательная отметка о
совместном пребывании с предоставлением
спального места и питания законного
представителя ребенка.
42.5. Сложность лечения пациента,
связанная с возрастом, для лиц старше 75
лет в случае проведения консультации
врача-гериатра оплачивается по тарифам
КСГ с использованием КСЛП - 0,2 кроме
случаев госпитализации на
геронтологические профильные койки.
42.6. Наличие у пациента тяжелой
сопутствующей патологии, влияющей на
сложность лечения пациента, требующей
применения ресурсоемких медицинских
технологий и увеличения затрат на
медикаменты и расходный материал,
оплачивается с применением КСЛП - 0,6.
Перечень заболеваний представлен в
Приложении N 25 к настоящему Тарифному
соглашению.
42.7. Проведение сочетанных
хирургических вмешательств (перечень
возможных сочетанных операций
представлен в Приложении N 26 к настоящему
Тарифному соглашению) или проведение
однотипных операций на парных органах
(перечень возможных однотипных операций
представлен в Приложении N 27 к настоящему
Тарифному соглашению) оплачивается с
применением КСЛП - для 1 уровня - 0,05; для 2
уровня - 0,47; для 3 уровня - 1,16; для 4 уровня -
2,07; для 5 уровня - 3,49.
42.8. Развертывание индивидуального
поста, утвержденного приказом
руководителя медицинской организации, с
отражением учета рабочего времени
персонала в табеле учета рабочего
времени оплачиваются с применением КСЛП
0,2.
42.9. Проведение сопроводительной
лекарственной терапии при
злокачественных новообразованиях у
взрослых оплачивается с применением
КСЛП в стационарных условиях в диапазоне
от 0,17 до 1,53, в условиях дневного
стационара - от 0,29 до 2,67.
42.10. Проведение 1 этапа реабилитации
оплачивается с применением КСЛП - 0,15 при
соблюдении следующих условий:
нахождение пациента на
реанимационной койке и/или койке
интенсивной терапии;
начала реанимационных мероприятий
не позднее 48 часов от поступления в
отделение реанимации на койку
интенсивной терапии;
общая длительность
реабилитационных мероприятий не менее
5-ти суток, включая период после перевода
на профильные койки по окончании
реабилитационных мероприятий;
обязательная продолжительность
реабилитационных мероприятий не менее
одного часа в сутки;
организация отделения ранней
медицинской реабилитации на не менее чем
12 коек отделения, оказывающего
медицинскую помощь по профилю
"анестезиология и реанимация", и его
укомплектование в соответствии с
порядком оказания медицинской помощи
медицинской помощи по медицинской
реабилитации;
проведение медицинской
реабилитации мультидисциплинарной
реабилитационной командой.
42.11. проведение тестирования на
выявление респираторных вирусных
заболеваний (грипп, COVID-19) в период
госпитализации - 0,05.
Указанный КСЛП не может
применяться при оплате случаев лечения,
оплачиваемых по КСГ st12.012 "Грипп, вирус
гриппа идентифицирован" и КСГst12.015-st12.019,
используемых для оплаты случаев лечения
новой коронавирусной инфекции COVID-19.
42.12. В случае, если в рамках одной
госпитализации возможно применение
нескольких КСЛП, итоговое значение КСЛП
рассчитывается путем суммирования
соответствующих КСЛП.
43. Коэффициент специфики
применяется к КСГ в целом и является
единым для всех уровней оказания
медицинской помощи.
44. Коэффициенты уровня оказания
стационарной медицинской помощи (для
круглосуточных и дневных стационаров)
приведены в Приложении N 19 к настоящему
Тарифному соглашению.
45. Перечень КСГ, медицинская помощь
по которым оказывается в стационарных
условиях преимущественно на одном
уровне либо имеет высокую степень
стандартизации медицинских технологий,
и предусматривает одинаковое применение
методов диагностики и лечения в
различных уровнях оказания помощи и к
которым не применяется коэффициент
уровня, приведен в Приложении N 30 к
настоящему Тарифному соглашению.
46. Стоимость законченного случая
лечения по КСГ в круглосуточном
стационаре включает в себя расходы в
объеме, обеспечивающем
лечебно-диагностический процесс в
соответствии с утвержденными
клиническими рекомендациями, Порядками
оказания медицинской помощи и на основе
стандартов оказания медицинской помощи
по основному заболеванию в
регламентируемые сроки (в том числе
оперативные пособия, все виды анестезии,
лабораторные, в том числе прижизненные
гистологические и цитологические
исследования, рентгенологические
исследования, другие
лечебно-диагностические исследования,
физиотерапевтическое лечение, лечебный
массаж, лечебную физкультуру и т.д. (за
исключением диализа), консультативную
медицинскую помощь врачей-специалистов
при наличии сопутствующего заболевания
и (или) возникающих острых состояниях) от
момента поступления до выбытия.
Кроме того, в стоимость
законченного случая лечения по КСГ в
круглосуточном стационаре включено
проведение патолого-анатомических
вскрытий (посмертное
патологоанатомическое исследование
внутренних органов и тканей умершего
человека, новорожденных, а также
мертворожденных и плодов) в
патолого-анатомических отделениях
медицинских организаций, имеющих
лицензии на осуществление медицинской
деятельности, предусматривающие
выполнение работ (услуг) по
патологической анатомии, в случае смерти
застрахованного лица при получении
медицинской помощи в стационарных
условиях (результат госпитализации) по
поводу заболеваний и (или) состояний,
включенных в базовую программу
обязательного медицинского страхования,
в указанных медицинских организациях.
47. Оплата при переводах пациентов
из одного структурного подразделения в
другое в рамках одной медицинской
организации либо между медицинскими
организациями:
47.1. В случае перевода пациента в
круглосуточном стационаре из одного
профильного отделения в другое в
пределах одной МО при лечении одного
заболевания, в том числе с целью
проведения оперативного вмешательства,
случай госпитализации подлежит учету в
реестре и оплачивается как один
законченный случай.
47.2. В случае, если перевод пациента
из одного отделения медицинской
организации в другое обусловлен
возникновением (наличием) нового
заболевания или состояния, относящегося
к тому же классу МКБ-10, что и диагноз
основного заболевания, и (или)
являющегося следствием закономерного
прогрессирования основного заболевания,
внутрибольничной инфекции или
осложнением основного заболевания, что
не соответствует критериям оплаты
случая госпитализации/лечения по двум
КСГ, оплата производится в рамках одного
случая лечения по КСГ с наибольшим
размером оплаты, а отнесение такого
случая к прерванным по основанию
перевода пациента из одного отделения
медицинской организации в другое не
производится.
47.3. Оплата по двум КСГ по
заболеваниям, относящимся к одному
классу МКБ-10, при переводе в пределах
одной МО либо между МО, осуществляется в
следующих случаях:
1) при проведении медицинской
реабилитации пациента после завершения
лечения в той же МО по поводу
заболевания, по которому осуществлялось
лечение (при наличии лицензии на
оказание медицинской помощи по профилю
"медицинская реабилитация");
2) при дородовой госпитализации
пациентки в отделение патологии
беременности в случае пребывания в
отделении патологии беременности в
течение 6 дней и более с последующим
родоразрешением в одной МО (оплата
одного пролеченного случая по двум КСГ:
st02.001 "Осложнения, связанные с
беременностью" и st02.003 "Родоразрешение", а
также st02.001 "Осложнения, связанные с
беременностью" и st02.004 "Кесарево сечение").
При выполнении операции кесарева
сечения (A16.20.005 "Кесарево сечение") случай
относится к КСГ st02.004 вне зависимости от
диагноза.
3) в случае пребывания в отделении
патологии беременности не менее 2 дней
при оказании медицинской помощи по
следующим МКБ-10:
O14.1 Тяжелая преэклампсия.
O34.2 Послеоперационный рубец матки,
требующий предоставления медицинской
помощи матери.
O36.3 Признаки внутриутробной
гипоксии плода, требующие
предоставления медицинской помощи
матери.
O36.4 Внутриутробная гибель плода,
требующая предоставления медицинской
помощи матери.
O42.2 Преждевременный разрыв плодных
оболочек, задержка родов, связанная с
проводимой терапией.
4) при случае оказания медицинской
помощи, связанной с установкой, заменой
порт системы (катетера) для
лекарственной терапии злокачественных
новообразований с последующим
проведением лекарственной терапии или
после хирургического лечения в рамках
одной госпитализации;
5) при этапном хирургическом
лечении злокачественных
новообразований, не предусматривающем
выписку пациента из стационара;
6) проведение реинфузии аутокрови, или
баллонной внутриаортальной
контрпульсации, или экстракорпоральной
мембранной оксигенации на фоне лечения
основного заболевания;
7) наличие у пациента тяжелой
сопутствующей патологии, требующей в
ходе оказания медицинской помощи в
период госпитализации имплантации в
организм пациента медицинского изделия;
8) проведение первой иммунизации
против респираторно-синцитиальной
вирусной инфекции в период
госпитализации по поводу лечения
нарушений, возникающих в перинатальном
периоде, являющихся показанием к
иммунизации;
9) проведение антимикробной терапии
инфекций, вызванных полирезистентными
микроорганизмами.
47.4. Если один из случаев лечения,
оплачиваемых по двум КСГ, является
прерванным, его оплата осуществляется в
соответствии с установленными правилами
(за исключением пункта 47.3. настоящего
тарифного соглашения).
47.5. При переводе пациента в другую
МО, из одного отделения МО в другое, в том
числе при переводе из круглосуточного
стационара в дневной стационар и
наоборот (при этом в реестре счетов
оформляются два законченных случая),
если это обусловлено возникновением
(наличием) нового заболевания или
состояния, входящего в другой класс МКБ-10
и не являющегося следствием
закономерного прогрессирования
основного заболевания, внутрибольничной
инфекции или осложнением основного
заболевания, оба случая лечения
заболевания подлежат оплате в рамках
соответствующих КСГ, при этом случай
лечения до осуществления перевода
оплачивается в соответствии с правилами,
установленными для прерванных случаев.
47.6. Все случаи лечения в условиях
круглосуточного или дневного
стационара, составляющие законченный
случай, подлежат оплате по тарифам,
действующим на дату окончания
законченного случая.
48. Особенности оплаты случаев
стационарного лечения в условиях
круглосуточного стационара по профилю
"акушерство и гинекология":
48.1. Оплата по КСГ st01.001 "Беременность
без патологии, дородовая госпитализация
в отделение сестринского ухода"
осуществляется только медицинскими
организациями, имеющими в структуре
соответствующее отделение или
выделенные койки сестринского ухода.
48.2. Стоимость КСГ по профилю
"акушерство и гинекология",
предусматривающих родоразрешение,
включает расходы на пребывание
новорожденного в МО, где произошли роды.
48.3. Пребывание здорового
новорожденного в МО в период
восстановления здоровья матери после
родов не является основанием для
предоставления оплаты по КСГ по профилю
"неонатология".
48.4. Медицинская помощь
новорожденным детям по профилю
"неонатология" во время пребывания
матери в послеродовом отделении
подлежит оплате по КСГ st17.001 - st17.003при
условии пребывания ребенка в палате
(отделении) интенсивной терапии (ИТАР).
48.5. Все случаи медицинской помощи,
оплаченные по КСГ st17.001-st17.003 подлежат
медико-экономической экспертизе и, при
необходимости, экспертизе качества
медицинской помощи.
49. В случае присоединения
внутрибольничной инфекции к основному
заболеванию оплата осуществляется
только по КСГ, соответствующей основному
диагнозу.
50. Медицинская помощь в рамках
обследования детей-сирот и детей,
оставшихся без попечения родителей,
помещаемых под надзор в организации для
детей-сирот и детей, оставшихся без
попечения родителей, в условиях
круглосуточного стационара ГБУЗ
"Детская республиканская больница им.
И.Н. Григовича" оплачивается по КСГ st36.004
"Факторы, влияющие на состояние здоровья
населения и обращения в учреждения
здравоохранения" (по МКБ-1 - Z02.2 -
Обследование в связи с поступлением в
учреждение длительного пребывания).
51. Случаи оказания медицинской
помощи в стационарных условиях с
основным диагнозом по МКБ-10: Т40
(Отравление наркотиками и
психодислептиками (галлюциногенами)) или
Т51 (Токсическое действие алкоголя)
подлежат обязательной
медико-экономической экспертизе и, при
необходимости, экспертизе качества
медицинской помощи.
Не должно считаться нарушением
включение в реестр счетов амбулаторных
посещений нефролога другой МО с целью
проведения хронического гемодиализа или
перитонеального диализа пациентами с
хронической почечной недостаточностью в
период пребывания застрахованного лица
в круглосуточном.
III. Оплата медицинской помощи, оказанной
в стационарных условиях, за прерванный
случай оказания медицинской помощи в
случаях прерывания лечения по
медицинским показаниям, перевода
пациента из одного отделения
медицинской организации в другое,
изменения условий оказания медицинской
помощи пациенту с дневного стационара на
круглосуточный стационар, оказания
медицинской помощи с проведением
лекарственной терапии при
злокачественных новообразованиях, в
ходе которой медицинская помощь по
объективным причинам оказана пациенту
не в полном объеме по сравнению с
выбранной для оплаты схемой
лекарственной терапии, в том числе в
случае прерывания лечения при
возникновении абсолютных
противопоказаний к продолжению лечения,
не купируемых при проведении
симптоматического лечения, перевода
пациента в другую медицинскую
организацию, преждевременной выписки
пациента из медицинской организации в
случае его письменного отказа от
дальнейшего лечения, смерти пациента,
выписки пациента до истечения 3 дней
(включительно) со дня госпитализации
(начала лечения), за исключением случаев
оказания медицинской помощи по группам
заболеваний, состояний, приведенных в
приложении N 28 к настоящему Тарифному
соглашению, в том числе в сочетании с
оплатой за услугу диализа
52. К прерванным случаям оказания
медицинской относятся:
1) случаи прерывания лечения по
медицинским показаниям;
2) случаи лечения при переводе
пациента из одного отделения
медицинской организации в другое;
3) случаи изменения условий
оказания медицинской помощи (перевода
пациента из стационарных условий в
условия дневного стационара);
4) случаи перевода пациента в другую
медицинскую организацию;
5) случаи лечения при
преждевременной выписке пациента из
медицинской организации в случае его
письменного отказа от дальнейшего
лечения;
6) случаи лечения, закончившиеся,
смертью пациента (летальным исходом);
7) случаи оказания медицинской
помощи с проведением лекарственной
терапии при злокачественных
новообразованиях, в ходе которой
медицинская помощь по объективным
причинам оказана пациенту не в полном
объеме по сравнению с выбранной для
оплаты схемой лекарственной терапии, в
том числе в случае прерывания лечения
при возникновении абсолютных
противопоказаний к продолжению лечения,
не купируемых при проведении
симптоматического лечения;
8) законченные случаи лечения (не
являющиеся прерванными по основаниям 1-7)
длительностью 3 дня и менее по КСГ, не
включенным в перечень КСГ, для которых
оптимальным сроком лечения является
период менее 3 дней включительно,
установленным Приложением N 28 к
настоящему Тарифному соглашению.
Законченные случаи оказания
медицинской помощи по данным КСГ не
могут быть отнесены к прерванным случаям
по основаниям, связанным с длительностью
лечения, и оплачивается в полном объеме
независимо от длительности лечения. При
этом в случае наличия оснований
прерванности, не связанных с
длительностью лечения, случай оказания
медицинской помощи оплачивается как
прерванный на общих основаниях.
9) случаи оказания медицинской
помощи по профилю "медицинская
реабилитация" КСГ st37.002, st37.003, st37.006, st37.007,
st37.024, st37.025, st37.026 при длительности лечения
менее количества дней, определенных
приложением 6 к Методическим
рекомендациям по способам оплаты
медицинской помощи (далее - Расшифровка
групп КС).
53. В случае, если пациенту было
выполнено хирургическое вмешательство и
(или) была проведена тромболитическая
терапия случай оплачивается в размере:
1) при длительности лечения 3 дня и
менее - 80% от стоимости КСГ;
2) при длительности лечения более 3-х
дней - 90% от стоимости КСГ.
54. Если хирургическое
вмешательство и (или) тромболитическая
терапия не проводились, случай
оплачивается в размере:
1) при длительности лечения 3 дня и
менее - 20% от стоимости КСГ;
2) при длительности лечения более 3-х
дней - 50% от стоимости КСГ;
55. В случае если фактическое
количество дней введения в рамках случая
проведения лекарственной терапии при
злокачественных новообразованиях (кроме
лимфоидной и кроветворной тканей)
пациенту в возрасте 18 лет и старше
соответствует количеству дней введения,
предусмотренному в описании схемы
лекарственной терапии, оплата случаев
лечения осуществляется в полном объеме
по соответствующей КСГ.
56. В случае если фактическое
количество дней введения, меньше
предусмотренного в описании схемы
лекарственной терапии, оплата случая
проведения лекарственной терапии при
злокачественных новообразованиях
осуществляется в соответствии с
Приложением N 31 к настоящему Тарифному
соглашению:
1) при длительности лечения (дней
введения) 3 дня и менее - 50% от стоимости
КСГ;
2) при длительности лечения (дней
введения) более 3-х дней - 80% от стоимости
КСГ.
57. Учитывая, что проведение лучевой
терапии предусмотрено, начиная с одной
фракции, оплата случаев лечения
осуществляется путем отнесения случая к
соответствующей КСГ исходя из
фактически проведенного количества дней
облучения (фракций).
Прерванные случаи лечения
проведения лучевой терапии, лучевой
терапии в сочетании с лекарственной
терапией подлежат оплате в соответствии
с Приложением N 31 к настоящему Тарифному
соглашению:
1) при длительности лечения 3 дня и
менее - 50% от стоимости КСГ;
2) при длительности лечения более 3-х
дней - 80% от стоимости КСГ.
58. В случае, если длительность
лечения менее 3 дней и при этом одна из
КСГ входит Перечень КСГ, оплата которых в
условиях круглосуточного стационара
осуществляется в полном объеме при
длительности госпитализации до 3 дней
включительно (Приложение N 28 к настоящему
Тарифному соглашению), или в Перечень
КСГ, оплата которых в условиях дневных
стационаров всех типов осуществляется в
полном объеме при длительности
госпитализации до 3 дней включительно
(Приложение N 34 к настоящему Тарифному
соглашению), то выбор КСГ с максимальной
стоимостью определяется с учетом доли
оплаты прерванного случая.
59. Размер оплаты прерванных случаев
отдельных КСГ (в том числе при переводе
пациента в другую МО, преждевременной
выписке пациента из МО при его
письменном отказе от дальнейшего
лечения, при длительности лечения 3 дня и
менее, летальном исходе), за исключением
случаев, предусмотренных п/пунктом 47.3
настоящего Тарифного соглашения,
представлен в Приложении N 31 к настоящему
Тарифному соглашению.
60. Перечень КСГ, которые
предполагают хирургическое лечение или
тромболитическую терапию в стационарных
условиях, устанавливается согласно
Приложению N 29 к настоящему Тарифному
соглашению.
Особенности формирования КСГ для
случаев лечения пациентов с новой
коронавирусной инфекцией COVID-19
(st12.015-st12.019).
61. Формирование групп
осуществляется по коду МКБ 10 (U07.1 или U07.2)
в сочетании с кодами иного
классификационного критерия "stt1"-"stt4",
отражающих тяжесть течения заболевания,
или "stt5", отражающим признак долечивания
пациента с новой коронавирусной
инфекцией COVID-19.
62. Тяжесть течения заболевания
определяется в соответствии с
классификацией COVID-19 по степени тяжести,
представленной во Временных
методических рекомендациях
"Профилактика, диагностика и лечение
новой коронавирусной инфекции (COVID-19)",
утвержденных Министерством
здравоохранения Российской Федерации.
63. Каждой степени тяжести состояния
соответствует отдельная КСГ st12.015-st12.018
(уровни 1-4).
64. Коэффициенты относительной
затратоемкости по КСГ st12.016-st12.018 (уровни
2-4), соответствующие случаям
среднетяжелому, тяжелому и крайне
тяжелому течению заболевания, учитывают
период долечивания пациента.
65. Правила оплаты госпитализаций в
случае перевода пациента на
долечивание:
- в пределах одной медицинской
организации - оплата в рамках одного
случая оказания медицинской помощи (по
КСГ с наибольшей стоимостью
законченного случая лечения
заболевания);
- в другую медицинскую организацию -
оплата случая лечения до перевода
осуществляется за прерванный случай
оказания медицинской помощи по КСГ,
соответствующей тяжести течения
заболевания. Оплата законченного случая
лечения после перевода осуществляется
по КСГ st12.019 "Коронавирусная инфекция
COVID-19 (долечивание)"
- в амбулаторных условиях - оплата
случая лечения до перевода
осуществляется за прерванный случай
оказания медицинской помощи по КСГ,
соответствующей тяжести течения
заболевания, за исключением случаев
соответствия критериям выписки
пациентов из стационара, утвержденных
действующей версией временных
методических рекомендаций
"Профилактика, диагностика и лечение
новой коронавирусной инфекции (COVID 19).
IV. Оплата высокотехнологичной
медицинской помощи
66. Отнесение случая оказания
медицинской помощи к ВМП осуществляется
при соответствии наименования вида
высокотехнологичной медицинской помощи,
кодов МКБ-10, модели пациента, вида
лечения и метода лечения аналогичным
параметрам, установленным в базовой
программе ОМС перечнем видов
высокотехнологичной медицинской помощи,
содержащего, в том числе методы лечения и
источники финансового обеспечения
высокотехнологичной медицинской помощи
(далее - Перечень ВМП).
67. Оплата видов
высокотехнологичной медицинской помощи,
включенных в базовую программу
обязательного медицинского страхования,
осуществляется по нормативам финансовых
затрат на единицу объема предоставления
медицинской помощи, утвержденным
Программой. В случае, если хотя бы один из
вышеуказанных параметров не
соответствует Перечню, оплата случая
оказания медицинской помощи
осуществляется по соответствующей КСГ,
исходя из выполненной хирургической
операции и/или других применяемых
медицинских технологий.
68. Оплата ВМП и специализированной
медицинской помощи.
68.1. В случае если у пациента после
оказания специализированной
медицинской помощи определяются
показания к получению медицинской
помощи с применением метода лечения,
включенного в Перечень видов ВМП
(приложение N 1 к Программе, раздел I), либо
после оказания высокотехнологичной
медицинской помощи определяются
показания к оказанию специализированной
медицинской помощи, указанные случаи
оплачиваются дважды, в рамках
специализированной медицинской помощи
по соответствующей КСГ, а в рамках
высокотехнологичной медицинской помощи
по нормативу (среднему нормативу)
финансовых затрат на единицу объема
медицинской помощи. При этом
предоперационный и послеоперационный
период включается в законченный случай
лечения как для специализированной, так
и для высокотехнологичной медицинской
помощи, и не может быть представлен к
оплате по второму тарифу.
68.2. Медицинская помощь в неотложной
и экстренной формах, а также медицинская
реабилитация, в соответствии с порядками
оказания медицинской помощи, на основе
клинических рекомендаций и с учетом
стандартов медицинской помощи, может
быть предоставлена родителям (законным
представителям), госпитализированным по
уходу за детьми, страдающими тяжелыми
хроническими инвалидизирующими
заболеваниями, требующими
сверхдлительных сроков лечения, и
оплачивается медицинским организациям
педиатрического профиля, имеющим
необходимые лицензии, в соответствии с
установленными способами оплаты.
68.3. Если пациенту в момент оказания
высокотехнологичной медицинской помощи
по профилям "неонатология" или "детская
хирургия в период новорожденности"
определяются показания к проведению
иммунизации против
респираторно-синцитиальной вирусной
(РСВ) инфекции, то данный случай
оплачивается по двум (нескольким)
тарифам: в рамках высокотехнологичной
медицинской помощи по соответствующему
нормативу (среднему нормативу)
финансовых затрат на единицу объема
медицинской помощи и по соответствующей
КСГ в рамках специализированной
медицинской помощи. Кратность
применения КСГ "Проведение иммунизации
против респираторно-синцитиальной
вирусной инфекции" должна
соответствовать количеству введений
паливизумаба для проведения иммунизации
за весь период госпитализации.
68.4. В случае перевода пациента из
ПСЦ или стационара МО в РСЦ, с целью
диагностики или лечения и его
возвращения для продолжения лечения в
отделение того же профиля
первоначальной МО при ОКС, ТЛТ при ОКС с
подъемом st, оба случая лечения в
одноименной МО (до перевода в РСЦ и после
возвращения из РСЦ) подлежат учету,
предъявляются в реестре счетов и
оплачиваются как один случай
госпитализации (по КСГ периода лечения с
наибольшим размером оплаты). При этом
медицинская помощь одного периода
лечения предоставляется в реестрах
счетов на оплату с нулевым тарифом, а
фактическая длительность случая лечения
определяется с учетом койко-дней,
проведенных пациентом от начала лечения
до полного его завершения в данной МО.
Этап лечения в условиях РСЦ при
проведении ЧКВ или АКШ оплачивается по
соответствующему тарифу ВМП в ОМС, при
консервативном лечении - по
соответствующей КСГ.
V. Оплата медицинской помощи, оказанной в
условиях дневных стационаров, за случай
(законченный случай) лечения
заболевания, включенного в
соответствующую группу заболеваний (в
том числе клинико-статистическую группу
заболеваний, группу высокотехнологичной
медицинской помощи), за услугу диализа (в
том числе в сочетании с оплатой по
клинико-статистической группе
заболеваний, группе высокотехнологичной
медицинской помощи
69. Формирование КСГ осуществляется
на основе совокупности следующих
параметров, классификационных
критериев, определяющих относительную
затратоемкость лечения пациентов:
1) код диагноза (по МКБ 10);
2) хирургическая операция и (или)
другая применяемая медицинская
технология (код в соответствии с
Номенклатурой медицинских услуг,
утвержденной приказом Министерства
здравоохранения Российской Федерации от
13.10.2017 N 804н (далее - Номенклатура), а также,
при необходимости, конкретизация
медицинской услуги в зависимости от
особенностей ее исполнения (иной
классификационный критерий);
3) схема лекарственной терапии;
4) МНН лекарственного препарата;
5) сопутствующий диагноз и/или
осложнения заболевания (код по МКБ-10);
6) пол;
7) возрастная категория пациента;
8) длительность лечения;
9) оценка состояния пациента (по
Шкале оценки органной недостаточности у
пациентов, находящихся на интенсивной
терапии, Шкале Реабилитационной
Маршрутизации); оценка состояния
пациента по шкалам: шкала оценки
органной недостаточности у пациентов,
находящихся на интенсивной терапии
(Sequential Organ Failure Assessment, SOFA), шкала оценки
органной недостаточности у пациентов
детского возраста, находящихся на
интенсивной терапии (Pediatric Sequential Organ Failure
Assessment, pSOFA), шкала реабилитационной
маршрутизации; индекс оценки тяжести и
распространенности псориаза (Psoriasis Area
Severity Index, PASI);
10) длительность непрерывного
проведения ресурсоемких медицинских
услуг: искусственной вентиляции легких,
видео-ЭЭГ-мониторинга;
11) количество дней проведения
лучевой терапии (фракций);
12) показания к применению
лекарственного препарата;
13) объем послеоперационных грыж
брюшной стенки;
14) степень тяжести заболевания;
15) этап лечения, в том числе этап
проведения экстракорпорального
оплодотворения, долечивание пациентов с
новой коронавирусной инфекцией COVID-19,
посттрансплантационный период после
пересадки костного мозга;
16) сочетание нескольких
классификационных критериев в рамках
одного классификационного критерия
(например, сочетание оценки состояния
пациента по шкале реабилитационной
маршрутизации с назначением
ботулинического токсина).
70. При наличии хирургических
операций и/или других применяемых
медицинских технологий, являющихся
классификационным критерием, отнесение
случая лечения к конкретной КСГ
осуществляется в соответствии с кодом
Номенклатуры.
71. При наличии нескольких
хирургических операций и/или
применяемых медицинских технологий,
являющихся классификационными
критериями, оплата осуществляется по
КСГ, которая имеет более высокий
коэффициент относительной
затратоемкости.
72. Если пациенту оказывалось
оперативное лечение, то выбор между
применением КСГ, определенной в
соответствии с кодом диагноза по МКБ-10, и
КСГ, определенной на основании кода
Номенклатуры, осуществляется в
соответствии с правилами, приведенными в
Методических рекомендациях.
73. В Приложении N 33 к настоящему
Тарифному соглашению приведены
комбинации КСГ дневных стационаров, в
которых, при наличии хирургических
операций и/или других применяемых
медицинских технологий, отнесение
случая осуществляется только на
основании кода Номенклатуры.
74. При отсутствии хирургических
операций и/или применяемых медицинских
технологий, являющихся
классификационным критерием, отнесение
случая лечения к той или иной КСГ
осуществляется в соответствии с кодом
диагноза по МКБ 10.
75. Возраст пациента определяется на
момент поступления в дневной стационар
(на дату начала лечения).
76. Стоимость одного законченного
случая лечения по КСГ (ССКСГ) (за
исключением КСГ, в составе которых
Программой государственных гарантий
установлены доли заработной платы и
прочих расходов) определяется по
следующей формуле:
ССКСГ = БС x КД x КЗКСГ x КСКСГ x КУСМО +
БС x КД* x КСЛП,
где:
БС |
базовая ставка, рублей; |
КЗКСГ |
коэффициент относительной затратоемкости КСГ (подгруппы в составе КСГ), к которой отнесен данный случай госпитализации; |
КСКСГ |
коэффициент специфики КСГ, к которой отнесен данный случай госпитализации (используется в расчетах, в случае если указанный коэффициент определен в субъекте Российской Федерации для данной КСГ); |
КУСМО |
коэффициент уровня медицинской организации, в которой был пролечен пациент; |
КД |
коэффициент дифференциации, рассчитанный в соответствии с постановлением Правительства Российской Федерации от 05.05.2012 N 462 "О порядке распределения, предоставления и расходования субвенций из бюджета Федерального фонда обязательного медицинского страхования бюджетам территориальных фондов обязательного медицинского страхования на осуществление переданных органам государственной власти субъектов Российской Федерации полномочий Российской Федерации в сфере обязательного медицинского страхования" (далее - Постановление N 462) |
КСЛП |
коэффициент сложности лечения пациента (при необходимости, сумма применяемых КСЛП). |
<*> - КД не применяется для КСЛП "проведение сопроводительной лекарственной терапии при злокачественных новообразованиях у взрослых в соответствии с клиническими рекомендациями" (равно единице) | |
Стоимость одного случая
госпитализации по КСГ, в составе которых
Программой государственных гарантий
установлена доля заработной платы и
прочих расходов, определяется по
следующей формуле:
ССКСГ = БС x КЗКСГ x ((1 - ДЗП) + ДЗП x
КСКСГ x КУСМО x КД) + БС x КД* x КСЛП,
где:
БС |
размер базовой ставки без учета коэффициента дифференциации, рублей; |
КЗКСГ |
коэффициент относительной затратоемкости по КСГ, к которой отнесен данный случай госпитализации; |
ДЗП |
доля заработной платы и прочих расходов в структуре стоимости КСГ (установленное Приложением 4 к Программе государственных гарантий значение, к которому применяется КД, КС и КУС); |
КСКСГ |
коэффициент специфики КСГ, к которой отнесен данный случай госпитализации (используется в расчетах, в случае если указанный коэффициент определен для данной КСГ); |
КУСМО |
коэффициент уровня медицинской организации, в которой был пролечен пациент; |
КД |
коэффициент дифференциации, рассчитанный в соответствии с Постановлением N 462; |
КСЛП |
коэффициент сложности лечения пациента (при необходимости, сумма применяемых КСЛП). |
<*> - КД не применяется для КСЛП "проведение сопроводительной лекарственной терапии при злокачественных новообразованиях у взрослых в соответствии с клиническими рекомендациями" (равно единице) | |
77. Перечень КСГ, оплата которых
осуществляется в полном объеме при
длительности госпитализации 3 дня и
менее, представлен в таблице Приложения N
34 к настоящему Тарифному соглашению.
78. Стоимость законченного случая
лечения по КСГ в дневном стационаре
включает в себя расходы в объеме,
обеспечивающем лечебно-диагностический
процесс в соответствии с утвержденными
клиническими рекомендациями, с
Порядками оказания медицинской помощи и
на основе стандартов оказания
медицинской помощи по основному
заболеванию в регламентируемые сроки (в
том числе оперативные пособия, все виды
анестезии, лабораторные, в том числе
прижизненные гистологические и
цитологические исследования,
рентгенологические исследования, другие
лечебно-диагностические исследования,
физиотерапевтическое лечение, лечебный
массаж, лечебную физкультуру и т.д. (за
исключением диализа), и консультативную
медицинскую помощь врачей-специалистов,
специальность которых не совпадает с
профилем дневного стационара, при
наличии сопутствующего заболевания и
(или) возникающих острых состояниях) от
момента поступления до выбытия.
79. Коэффициент специфики
применяется к КСГ в целом и является
единым для всех уровней оказания
медицинской помощи.
80. Перечень КСГ для дневного
стационара, к которым не применяется
коэффициент уровня, приведен в
Приложении N 36 к настоящему Тарифному
соглашению.
81. При совпадении дня выписки из
круглосуточного стационара и дня
поступления в дневной стационар днем
поступления считается следующий день
после выписки больного из стационара
круглосуточного пребывания.
82. День поступления и день выписки
из дневного стационара считаются как два
дня лечения. Стоимость законченного
случая лечения в дневных стационарах
учитывает оказание медицинской помощи в
выходные и праздничные дни.
83. В период нахождения
застрахованного лица в дневном
стационаре не должны считаться
нарушением включение в реестр счетов
медицинской помощи этапного лечения
застрахованного лица в дневном
стационаре другой МО:
1) по поводу вирусного гепатита С;
2) при ЗНО с применением
противоопухолевых препаратов в условиях
дневного стационара медицинской
организации, оказывающей
специализированную медицинскую помощь
по профилю "онкология";
3) оказания медицинской помощи
пациентам с хронической почечной
недостаточностью.
VI. Оплата медицинской помощи, оказанной в
условиях дневных стационаров, за
прерванный случай оказания медицинской
помощи в случаях прерывания лечения по
медицинским показаниям, перевода
пациента из одного отделения
медицинской организации в другое,
изменения условий оказания медицинской
помощи пациенту с дневного стационара на
круглосуточный стационар, оказания
медицинской помощи с проведением
лекарственной терапии при
злокачественных новообразованиях, в
ходе которой медицинская помощь по
объективным причинам оказана пациенту
не в полном объеме по сравнению с
выбранной для оплаты схемой
лекарственной терапии, в том числе в
случае прерывания лечения при
возникновении абсолютных
противопоказаний к продолжению лечения,
не купируемых при проведении
симптоматического лечения, перевода
пациента в другую медицинскую
организацию, преждевременной выписки
пациента из медицинской организации в
случае его письменного отказа от
дальнейшего лечения, смерти пациента,
выписки пациента до истечения 3 дней
(включительно) со дня госпитализации
(начала лечения), за исключением случаев
оказания медицинской помощи по группам
заболеваний, состояний, предусмотренных
приложением N 32 к настоящему Тарифному
соглашению, в том числе в сочетании с
оплатой за услугу диализа (в том числе в
сочетании с оплатой по
клинико-статистической группе
заболеваний, группе высокотехнологичной
медицинской помощи)
84. К прерванным случаям оказания
медицинской относятся:
1) случаи прерывания лечения по
медицинским показаниям;
2) случаи лечения при переводе
пациента из одного отделения
медицинской организации в другое;
3) случаи изменения условий
оказания медицинской помощи (перевода
пациента из дневного стационара в
круглосуточный стационар);
4) случаи перевода пациента в другую
медицинскую организацию;
5) случаи лечения при
преждевременной выписке пациента из
медицинской организации в случае его
письменного отказа от дальнейшего
лечения;
6) случаи лечения, закончившиеся,
смертью пациента (летальным исходом);
7) случаи оказания медицинской
помощи с проведением лекарственной
терапии при злокачественных
новообразованиях, в ходе которой
медицинская помощь по объективным
причинам оказана пациенту не в полном
объеме по сравнению с выбранной для
оплаты схемой лекарственной терапии, в
том числе в случае прерывания лечения
при возникновении абсолютных
противопоказаний к продолжению лечения,
не купируемых при проведении
симптоматического лечения;
8) законченные случаи лечения (не
являющиеся прерванными по основаниям 1-7)
длительностью 3 дня и менее по КСГ, не
включенным в перечень КСГ, для которых
оптимальным сроком лечения является
период менее 3 дней включительно,
установленным Приложением N 34 к
настоящему тарифному соглашению;
9) случаи лечения хронического
вирусного гепатита B и C по КСГ ds12.016 - ds12.021
при длительности лечения, менее
установленной приложением 7 к
Методическим рекомендациям по способам
оплаты медицинской помощи (далее -
Расшифровщик групп КСГ ДС).
85. В случае, если пациенту была
выполнена хирургическая операция и (или)
проведена тромболитическая терапия,
случай оплачивается в размере:
1) при длительности лечения 3 дня и
менее - 80% от стоимости КСГ;
2) при длительности лечения более 3-х
дней - 90% от стоимости КСГ.
86. Если хирургическое лечение и
(или) тромболитическая терапия не
проводились, случай оплачивается в
размере:
1) при длительности лечения 3 дня и
менее - 20% от стоимости КСГ;
2) при длительности лечения более 3-х
дней - 50% от стоимости КСГ.
87. Если фактическое количество дней
введения в рамках прерванного случая
лекарственной терапии при
злокачественных новообразованиях
соответствует количеству дней введения
в тарифе, предусмотренному в описании
схемы лекарственной терапии, оплата
случаев лечения осуществляется в полном
объеме по соответствующей КСГ.
88. Если фактическое количество дней
введения меньше, чем предусмотрено в
описании схемы лекарственной терапии,
являющейся основным классификационным
критерием отнесения случая к КСГ, оплата
осуществляется в соответствии с
Приложением N 31 к настоящему Тарифному
соглашению:
1) при длительности лечения (дней
введения) 3 дня и менее - 50% от стоимости
КСГ;
2) при длительности лечения (дней
введения) более 3-х дней - 80% от стоимости
КСГ.
Данное правило применимо ко всем
случаям оказания лекарственной терапии
при злокачественных новообразованиях за
исключением лекарственной терапии при
злокачественных новообразованиях (кроме
лимфоидной и кроветворной тканей),
взрослые (уровень 1) (КСГ - ds19.116 и
лекарственной терапии ЗНО лимфоидной и
кроветворной тканей (КСГ - ds19.067 - ds19.070).
В вышеуказанных случаях (КСГ - ds19.116,
ds19.067 - ds19.070) оплата осуществляется:
1) при длительности лечения (дней
введения) 3 дня и менее - в размере 20% от
стоимости КСГ;
2) при длительности лечения (дней
введения) более 3-х дней - 50% от стоимости
КСГ.
89. Оплата случаев лечения
осуществляется путем отнесения случая к
соответствующей КСГ, исходя из
фактически проведенного количества дней
облучения (фракций).
Прерванные случаи проведения
лучевой терапии, лучевой терапии в
сочетании с лекарственной терапией
подлежат оплате аналогично случаям
лечения, когда хирургическое лечение и
(или) тромболитическая терапия не
проводились:
1) при длительности лечения 3 дня и
менее - 50% от стоимости КСГ;
2) при длительности лечения более 3-х
дней - 80% от стоимости КСГ.
90. Перечень КСГ, которые
предполагают хирургическое лечение или
тромболитическую терапию в условиях
дневного стационара, устанавливается
согласно Приложению N 35 к настоящему
Тарифному соглашению.
Оплата случаев лечения
злокачественных новообразований в
условиях круглосуточного стационара и
дневных стационаров всех типов
91. При оплате случаев лекарственной
терапии злокачественных
новообразований (далее - ЗНО) (КСГ
st08.001-st08.003, st19.090-st19.102; st19.125-st19.143; ds08.001-ds08.003,
ds19.063-ds19.078, ds19.116-ds19.134) за законченный
случай принимается госпитализация для
осуществления одному больному
определенного числа дней введения
лекарственных препаратов, в
соответствии со схемами лекарственной
терапии ЗНО.
92. Количество дней введения при
оплате случаев лекарственной терапии
ЗНО не равно числу введений, так как в
один день больной может получать
несколько лекарственных препаратов.
Также количество дней введения не равно
длительности госпитализации.
93. Оплата КСГ st19.037 "Фебрильная
нейтропения, агранулоцитоз вследствие
проведения лекарственной терапии
злокачественных новообразований (кроме
лимфоидной и кроветворной тканей)" и КСГ
st19.038 (ds19.028) "Установка, замена порт
системы (катетера) для лекарственной
терапии злокачественных
новообразований (кроме лимфоидной и
кроветворной тканей") осуществляется по
следующим правилам (данные КСГ
применяются в случаях, когда диагноз
является основным поводом для
госпитализации):
1) в случаях, когда фебрильная
нейтропения, агранулоцитоз развивается
у больного, госпитализированного с целью
проведения специализированного
противоопухолевого лечения, оплата
производится по КСГ с наибольшим
размером оплаты;
2) если больному в рамках одной
госпитализации устанавливают, меняют
порт систему (катетер) для лекарственной
терапии злокачественных
новообразований с последующим
проведением лекарственной терапии или
после хирургического лечения оплата
осуществляется по двум КСГ.
94. Отнесение случаев лечения к КСГ
st19.037, st19.038 (ds19.028) осуществляется в
соответствии с Методическими
рекомендациями по способам оплаты на 2024
год.
95. Отнесение к КСГ хирургической
онкологии производится при комбинации
диагнозов C00-C80, C97 и D00-D09 и услуг,
обозначающих выполнение оперативного
вмешательства.
96. Если больному со злокачественным
новообразованием выполнялось
оперативное вмешательство, не
являющееся классификационным критерием
для онкологических хирургических групп,
то отнесение такого случая к КСГ
производится по общим правилам, то есть к
КСГ, формируемой по коду выполненного
хирургического вмешательства.
97. В случае, если злокачественное
новообразование выявлено в результате
госпитализации с целью оперативного
лечения по поводу не логического
заболевания (доброкачественное
новообразование, кишечная
непроходимость и др.) отнесение к КСГ и
оплата осуществляются в соответствии с
классификационными критериями по коду
медицинской услуги без учета кода
диагноза злокачественного
новообразования.
98. Отнесение к КСГ st36.012 и ds36.006
"Злокачественное новообразование без
специального противоопухолевого
лечения" производится если диагноз
относится к классу С, при этом больному
не оказывалось услуг, являющихся
классификационным критерием
(химиотерапии, лучевой терапии,
хирургической операции). Данная группа
может применяться в случае
необходимости проведения
поддерживающей терапии и
симптоматического лечения.
99. Отнесение к КСГ st19.075-st19.082 и
ds19.050-ds19.047 случаев лучевой терапии
осуществляется на основании кода
медицинской услуги в соответствии с
Номенклатурой и количества дней
проведения лучевой терапии (числа
фракций).
100. Для оплаты случаев лучевой
терапии в сочетании с лекарственной
терапией и лекарственными препаратами
предусмотрены соответствующие КСГ,
отнесение к которым осуществляется по
коду медицинской услуги в соответствии с
Номенклатурой с учетом количества дней
проведения лучевой терапии (числа
фракций), а также кода МНН лекарственных
препаратов.
101. В случае применения
лекарственных препаратов, не
относящихся к перечню МНН лекарственных
препаратов в соответствии с
Методическими рекомендациями на 2024 год,
оплата случая осуществляется по
соответствующей КСГ для случаев
проведения лучевой терапии.
102. Порядок определения полноты
схем лекарственной терапии при
злокачественных новообразованиях (кроме
лимфоидной и кроветворной тканей) у
пациентов в возрасте 18 лет и старше
определен пунктом 4.2 Методических
рекомендаций.
103. При оказании медицинской помощи
пациентам со злокачественными
онкологическими заболеваниями при
назначении схем пртотивоопухолевой
лекарственной терапии с применением
лекарственных препаратов, указанных в
Приложении 13 Методических рекомендаций,
для лечения отдельных нозологий,
необходимо обязательное проведение
молекулярно-генетических исследований и
(или) иммуногистохимических
исследований (с получением определенных
результатов проведенных исследований до
назначения схемы противоопухолевой
лекарственной терапии).
Оплата проведения отдельных этапов
экстракорпорального оплодотворения
(ЭКО).
104. В соответствии с порядком
использования вспомогательных
репродуктивных технологий, выделяются
следующие этапы проведения процедуры
ЭКО:
- стимуляция суперовуляции;
- получение яйцеклетки;
- экстракорпоральное
оплодотворение и культивирование
эмбрионов;
- внутриматочное введение (перенос)
эмбрионов;
- дополнительно в процессе
проведения процедуры ЭКО возможно
осуществление криоконсервации
полученных на III этапе эмбрионов.
105. Учитывая возможность проведения
отдельных этапов процедуры
экстракорпорального оплодотворения, а
также возможность криоконсервации и
размораживания эмбрионов, в модели КСГ
дневного стационара предусмотрены КСГ
ds02.008-ds.02.011.
106. При этом хранение
криоконсервированных эмбрионов за счет
средств обязательного медицинского
страхования не осуществляется.
107. Отнесение случаев проведения
ЭКО к КСГ осуществляется на основании
иных классификационных критериев,
отражающих проведение различных этапов
ЭКО, в соответствии с разделом 3.1
приложения 9 Методических рекомендаций
по способам оплаты.
108. При завершении базовой
программы ЭКО I этапа (стимуляция
суперовуляции), I-II этапов (получение
яйцеклетки), I-III этапов
(экстракорпоральное оплодотворение и
культивирование эмбрионов) без
последующей криоконсервации эмбрионов,
оплата случая осуществляется по КСГ ds02.009
"Экстракорпоральное оплодотворение
(уровень 2)".
109. При проведении в рамках одного
случая госпитализации первых трех
этапов ЭКО c последующей
криоконсервацией эмбрионов без переноса
эмбрионов, а также проведении всех
четырех этапов ЭКО без осуществления
криоконсервации эмбрионов оплата случая
осуществляется по КСГ ds02.010
"Экстракорпоральное оплодотворение
(уровень 3)".
110. При проведении в рамках одного
случая всех этапов ЭКО c последующей
криоконсервацией эмбрионов оплата
случая осуществляется по КСГ ds02.011
"Экстракорпоральное оплодотворение
(уровень 4)".
111. Если женщина повторно проходит
процедуру ЭКО с применением ранее
криоконсервированных эмбрионов случай
госпитализации оплачивается по КСГ ds02.008
"Экстракорпоральное оплодотворение
(уровень 1)".
112. Экспертиза качества медицинской
помощи проводится по всем случаям
экстракорпорального оплодотворения,
осуществленным в рамках базовой
программы обязательного медицинского
страхования, включая оценку его
эффективности (факт наступления
беременности).
Особенности формирования КСГ для
оплаты лекарственной терапии при
хроническом вирусном гепатите С и
хронического вирусного гепатита В с
дельта агентом (далее - ХВГD в дневном
стационаре.
113. Оплата случаев лекарственной
терапии по поводу хронического
вирусного гепатита С (ХВГС) и
хронического вирусного гепатита В с
дельта агентом (далее - ХВГD)
осуществляется в соответствии со
схемами лекарственной терапии.
114. Для оплаты лекарственной
терапии ХВГС сформированы 13 схем
лекарственной терапии с установленной
длительностью одной госпитализации 28
дней, отнесенные к одной из четырех КСГ
для оплаты случаев медицинской помощи
при данном заболевании.
115. Отнесение к той или иной КСГ
случаев лекарственной терапии ХВГС
осуществляется только по сочетанию кода
диагноза по МКБ-10 и иного
классификационного критерия "thc",
отражающего применение определенной
схемы лекарственной терапии в рамках
случая противовирусного лечения.
116. Для оплаты случаев
лекарственной терапии при ХВГD
сформированы 2 схемы лекарственной
терапии с установленной длительностью
одной госпитализации 30 дней. Отнесение к
КСГ случаев лекарственной терапии ХВГД
осуществляется исключительно по
сочетанию кода диагноза по МКБ-10 и иного
классификационного критерия "thbd",
отражающего применение одной из схем
лекарственной терапии при оказании
медицинской помощи при данном
заболевании.
117. Детальное описание группировки
схем лекарственной терапии ХВГС и ХВГD в
КСГ представлено на листе "ХВГ, схемы ЛТ"
в составе Группировщика.
118. Также, с 2024 года, в рамках КСГ
ds12.020 осуществляется оплата случаев
лекарственной терапии хронического
вирусного гепатита В без дельта агента
(далее - ХВГВ), при назначении
противовирусной терапии лекарственными
препаратами группы нуклеоз(т)идов
(A25.14.008.002 - назначение нуклеозидов и
нуклеотидов - ингибиторов обратной
транскриптазы при хроническом вирусном
гепатите B) с установленной
длительностью одной госпитализации 30
дней.
119. Длительность полного курса
лекарственной терапии хронических
вирусных гепатитов С, D и В определяется
соответствующими клиническими
рекомендациями и инструкцией по
медицинскому применению тех или иных
лекарственных препаратов.
120. Критерии оказания медицинской
помощи больным с гепатитом С в условиях
дневного стационара и стационарных
условиях, в соответствии с клиническими
рекомендациями, оплата которой
осуществляется за счет средств
обязательного медицинского страхования,
утверждены приказом Министерства
здравоохранения Российской Федерации от
27.02.2023 N 70н.
121. Порядок определения полноты
выполнения схемы лекарственной терапии
при лечении хронических вирусных
гепатитов С и В с дельта агентом (D)
установлен пунктом 4.2.2. Методических
рекомендаций.
Особенности формирования КСГ
st36.028-st36.047 и ds36.015-ds36.034 "Лечение с
применением генно-инженерных
биологических препаратов и селективных
иммунодепрессантов (уровни 1-20)".
122. Отнесение к данным КСГ
производится по комбинации иного
классификационного критерия из
диапазона "gsh001"-"gsh154", соответствующего
МНН лекарственного препарата,
наименованию и описанию схемы,
количеству дней введения в соответствии
со справочником "ГИБП, схемы ЛТ" файла
"Расшифровка групп" и кода возраста "5" (от
0 дней до 18 лет) или "6" (старше 18 лет).
123. Код возраста "6" применяется в
случае, если схема лекарственной терапии
назначается только пациентам старше 18
лет, а код возраста "5" в случае, если схема
лекарственной терапии назначается
только пациентам в возрасте от 0 дней до 18
лет. Также код возраста применяется в
случае, если лекарственный препарат, в
соответствии с инструкцией по
применению, назначается в дозе из
расчета на кг веса (мг/кг), и данная
дозировка совпадает для пациентов в
возрасте от 0 дней до 18 лет и пациентов
старше 18 лет, при этом случаи лечения с
применением данных схем могут быть
отнесены к разным КСГ в зависимости от
возраста пациента. Код возраста не
указан для схем, применение которых
возможно у детей и взрослых, при этом
оплата не зависит от возраста пациента.
Периодичность подачи счетов на оплату
случаев госпитализации при лечении
одного пациента по КСГ st36.028-st36.047 и
ds36.015-ds36.034 определяется инструкцией к
лекарственному препарату и клиническими
рекомендациями по соответствующей
нозологии.
124. Выбор КСГ для оплаты случая
лечения осуществляется по общим
правилам. В ряде случаев стоимость КСГ,
определенной по коду основного
заболевания, превышает стоимость КСГ с
применением генно-инженерных
биологических препаратов и селективных
иммунодепрессантов (далее - ГИБП и СИ) и
оплата в данном случае может
осуществляться по КСГ, определенной по
коду основного заболевания, при этом
учитывается фактическая длительность
лечения и наличие у КСГ, определяемой по
коду основного заболевания, признака
прерванности, в случае длительности
госпитализации менее 3-х дней.
125. В случае лечения пациента
лекарственными препаратами в
таблетированной форме в стационарных
условиях оплата случая осуществляется
по КСГ, определенной по коду основного
заболевания.
126. Порядок определения полноты
выполнения схемы лекарственной терапии
при лечении с применением
генно-инженерных биологических
препаратов и селективных
иммунодепрессантов определен пунктом
4.3.2 Методических рекомендаций.
Особенности формирования КСГ st36.027
и ds36.014 "Лечение с применением
генно-инженерных биологических
препаратов и селективных
иммунодепрессантов (инициация)".
127. Указанные КСГ применяются для
оплаты проведения инициации или замены
ГИБП и СИ для заболеваний и состояний, по
которым не предусмотрена инициация или
замена ГИПБ и СИ, либо предусмотрено
назначение только ГИБП без возможности
применения СИ, в рамках оказания ВМП.
128. Необходимо отметить, что
поликомпонентная лекарственная терапия
с включением (инициацией и заменой) ГИБП
и СИ предполагает возможность повторной
госпитализации, требующейся в связи с
применением насыщающих доз, в
соответствии с инструкцией по
применению лекарственного препарата,
как в рамках модели КСГ, так и при
оказании ВМП.
129. Отнесение к данным КСГ
производится по следующим комбинациям:
- кода МКБ-10, кода возраста "6" (старше
18 лет) и кода иного классификационного
критерия "in", соответствующего терапии с
инициацией или заменой генно-инженерных
биологических лекарственных препаратов
или селективных иммунодепрессантов;
- кода МКБ-10, кода возраста "6" (старше
18 лет) и кода иного классификационного
критерия "inс", соответствующего терапии с
инициацией или заменой селективных
иммунодепрессантов;
- кода МКБ-10 и кода иного
классификационного критерия "in",
соответствующего терапии с инициацией
или заменой генно-инженерных
биологических лекарственных препаратов
или селективных иммунодепрессантов.
Оплата медицинской помощи,
оказанной в условиях круглосуточного и
дневного стационаров при проведении
процедур диализа, включающих различные
методы.
130. Оплата медицинской помощи при
проведении процедур диализа
осуществляется по КСГ согласно
Приложению N 8 к настоящему Тарифному
соглашению.
131. При оказании медицинской помощи
пациентам, получающим услуги диализа,
оплата в условиях круглосуточного
стационара осуществляется по КСГ для
оплаты услуг диализа только в сочетании
с основной КСГ или только в сочетании с
видом и методом лечения при оказании
высокотехнологичной медицинской помощи,
являющейся поводом для госпитализации.
132. При оказании медицинской помощи
пациентам, получающим услуги диализа,
оплата в условиях дневного стационара
осуществляется по КСГ для оплаты услуг
диализа и, при необходимости, в сочетании
с КСГ, учитывающей основное
(сопутствующее) заболевание, или со
случаем оказания высокотехнологичной
медицинской помощи.
133. Стоимость услуги с учетом
количества фактически выполненных услуг
является составным компонентом оплаты,
применяемым дополнительно к оплате
случая в условиях круглосуточного и
дневного стационаров.
При этом стоимость услуги с учетом
количества фактически выполненных услуг
прибавляется в рамках одного случая
лечения по всем КСГ.
134. В стационарных условиях к
законченному случаю относится лечение в
течение всего периода нахождения
пациента в стационаре.
135. Учитывая пожизненный характер
проводимого лечения и постоянное
количество процедур в месяц у
подавляющего большинства пациентов, в
целях учета выполненных объемов
медицинской помощи в рамках реализации
территориальной программы ОМС, за
единицу объема медицинской помощи
пациентам с хронической почечной
недостаточностью может приниматься
среднее количество услуг диализа,
проведенного в условиях дневного
стационара в течение одного месяца
лечения (от 28 дней до 31 дня).
136. При этом в стоимость лечения
входит обеспечение пациента всеми
необходимыми лекарственными
препаратами, в том числе для
профилактики осложнений. В случае, если
обеспечение лекарственными препаратами
для диализа осуществляется за счет
других источников (кроме средств ОМС),
оказание медицинской помощи с
применением диализа осуществляется в
амбулаторных условиях.
137. В случае невозможности оказать
показанную помощь при прохождении
диализа в условиях дневного стационара
допускается оказание необходимых услуг
в амбулаторно-поликлинических условиях
по месту прикрепления пациента и/или в
другой медицинской организации. При этом
случаи одновременного оказания
медицинской помощи в рамках проведения
медико-экономического контроля от
оплаты не отклоняются (АПУ).
Оплата лечения по профилю "медицинская
реабилитация" в условиях
круглосуточного и дневных стационаров
всех типов
138. Отнесение к КСГ, охватывающим
случаи оказания реабилитационной
помощи, производится по коду сложных и
комплексных услуг Номенклатуры (раздел
В) (федеральный справочник V001) в
большинстве случаев вне зависимости от
диагноза.
139. При этом для отнесения случая к
КСГ st37.001-st37.018 и ds37.001-ds37.012 применяются
классификационные критерии, учитывающие
следующие параметры:
- шкала реабилитационной
маршрутизации (ШРМ), установленной
Порядком медицинской реабилитации
взрослых;
- уровень курации установленный
порядком медицинской реабилитации для
детей;
- оптимальная длительность
реабилитации в койко-днях
(пациенто-днях);
- факт проведения медицинской
реабилитации после перенесенной
коронавирусной инфекции COVID-19;
- факт назначения ботулинического
токсина;
- факт применения роботизированных
систем;
- факт сочетания 2-х медицинских
услуг: B05.069.005 "Разработка
индивидуальной программы
дефектологической реабилитации", B05.069.006
"Разработка индивидуальной программы
логопедической реабилитации.
140. Критерием для определения
индивидуальной маршрутизации
реабилитации детей, перенесших
заболевания перинатального периода, с
нарушениями слуха без замены речевого
процессора системы кохлеарной
имплантации, с онкологическими,
гематологическими и иммунологическими
заболеваниями в тяжелых формах
продолжительного течения, с поражениями
центральной нервной системы, после
хирургической коррекции врожденных
пороков развития органов и систем,
служит оценка степени тяжести
заболевания.
141. При средней и тяжелой степени
тяжести указанных заболеваний ребенок
получает медицинскую реабилитацию в
условиях круглосуточного стационара с
оплатой по соответствующей КСГ.
142. При средней и легкой степени
тяжести указанных заболеваний ребенок
получает медицинскую реабилитацию в
условиях дневного стационара с оплатой
по соответствующей КСГ.
143. Медицинская реабилитация в
условиях дневного стационара может
проводиться на базе действующих
отделений (кабинетов) физиотерапии,
лечебной физкультуры, массажа и других
подразделений, в соответствии с
назначенными врачом по медицинской
реабилитации мероприятиями, при наличии
у МО лицензии на медицинскую
реабилитацию.
144. В случае оказания медицинской
помощи выездным способом оплата
осуществляется по соответствующей КСГ,
установленной для дневного стационара.
145. Особенности формирования
отдельных КСГ приведено и
осуществляется в соответствии с
Приложением N 8 Методических
рекомендаций.
VII. Оплата скорой медицинской помощи
146. Оплата скорой медицинской
помощи (далее - СМП), оказанной вне
медицинской организации (по месту вызова
бригады скорой, в том числе скорой
специализированной, медицинской помощи,
а также в транспортном средстве при
медицинской эвакуации), осуществляется:
1) по подушевому нормативу
финансирования в сочетании с оплатой за
вызов СМП;
2) за единицу объема медицинской
помощи - за вызов скорой медицинской
помощи (используется при оплате
медицинской помощи, оказанной
застрахованным лицам за пределами
субъекта Российской Федерации, на
территории которого выдан полис
обязательного медицинского страхования,
а также оказанной в отдельных
медицинских организациях, не имеющих
прикрепившихся лиц).
147. Подушевой норматив
финансирования СМП включает в себя
расходы на оплату медицинской помощи,
оказанной по месту вызова бригады
скорой, в том числе скорой
специализированной, медицинской помощи,
а также в транспортном средстве при
медицинской эвакуации, за исключением
вызовов с проведением тромболитической
терапии.
148. Оплата СМП в случае проведения
тромболитической терапии
осуществляется по тарифу за вызов
(Приложение N 18 к настоящему Тарифному
соглашению).
149. Размер среднего подушевого
норматива финансирования медицинской
помощи, оказанной вне медицинской
организации, рассчитывается по
следующей формуле:

где:
ОССМП |
объем средств на оплату скорой медицинской помощи, оказываемой вне медицинской организации, медицинскими организациями, участвующих в реализации территориальной программы обязательного медицинского страхования Республики Карелия, рублей; |
ЧЗ |
численность застрахованного населения Республики Карелия, человек |
Общий объем средств на оплату СМП
медицинскими организациями,
участвующими в реализации
территориальной программы
обязательного медицинского страхования,
определяется по следующей формуле:
ОССМП = (НоСМП x НфзСМП) x ЧЗ - ОСМТР,
где:
НоСМП |
средний норматив объема скорой медицинской помощи вне медицинской организации, установленный территориальной программой государственных гарантий бесплатного оказания гражданам медицинской помощи в части базовой программы обязательного медицинского страхования, вызовов; |
НфзСМП |
средний норматив финансовых затрат на единицу объема скорой медицинской помощи вне медицинской организации, установленный территориальной программой государственных гарантий бесплатного оказания гражданам медицинской помощи в части базовой программы обязательного медицинского страхования, рублей; |
ОСМТР |
объем средств, направляемых на оплату скорой медицинской помощи вне медицинской организации, оказываемой застрахованным лицам за пределами субъекта Российской Федерации, на территории которого выдан полис обязательного медицинского страхования за вызов, рублей |
Базовый подушевой норматив
финансирования СМП (ПнБАЗ), на одно
застрахованное лицо расчитывается по
следующей формуле:

где:
ПнБАЗ |
базовый подушевой норматив финансирования скорой медицинской помощи вне медицинской организации, рублей; |
ОсВ |
объем средств, направляемых на оплату скорой медицинской помощи вне медицинской организации застрахованным в Республике Карелия лицам за вызов, рублей; |
КД |
единый коэффициент дифференциации, рассчитанный в соответствии с Постановлением N 462 |
На основе среднего подушевого
норматива финансирования СМП с учетом
объективных критериев дифференциации
стоимости оказания медицинской помощи,
рассчитывается дифференцированный
подушевой норматив финансирования СМП
(ДПнi) для медицинских организаций по
следующей формуле:
![]()
где:
ДПнi |
дифференцированный подушевой норматив финансирования скорой медицинской помощи для i-той медицинской организации, рублей; |
КДнi |
коэффициент половозрастного состава; |
|
коэффициент уровня расходов медицинских организаций (особенности плотности населения, транспортной доступности, климатических и географических особенностей, размер медицинской организации) для i-той медицинской организации; |
|
коэффициент достижения целевых показателей уровня заработной платы медицинских работников, установленных "дорожными картами" развития здравоохранения в Республике Карелия, для i-той медицинской организации; |
КДi |
коэффициент дифференциации i-той медицинской организации |
Размер финансового обеспечения
медицинской организации, оказывающей
СМП, определяется исходя из значения
дифференцированного подушевого
норматива, численности обслуживаемого
населения, а также объемов медицинской
помощи, оплата которых осуществляется за
вызов по следующей формуле:
ФОСМП = ДПнi x ЧзПР + ОСВ, где:
ФОСМП |
размер финансового обеспечения медицинской организации, оказывающей СМП, рублей; |
ФДПнi |
дифференцированный подушевой норматив финансирования СМП для i-той медицинской организации, рублей; |
ЧзПР |
численность застрахованных лиц, обслуживаемых данной медицинской организацией, человек |
ОСВ |
объем средств, направляемых на оплату СМП застрахованным лицам за вызов, рублей |
150. Подушевой норматив
финансирования для ГБУЗ
"Республиканская больница скорой и
экстренной медицинской помощи"
учитывает объем СМП, оказываемой
застрахованному на территории
Республики Карелия населению,
прикрепленному в установленном порядке
для получения первичной
медико-санитарной помощи к медицинским
организациям города Петрозаводска и
Прионежского района, в соответствии с
Регламентом информационного
взаимодействия, в части прикрепления
застрахованных по обязательному
медицинскому страхованию лиц к ГБУЗ
"Республиканская больница им. В.А.
Баранова", ГБУЗ "Пряжинская центральная
районная больница", ГБУЗ
"Республиканская больница скорой и
экстренной медицинской помощи" для
оказания скорой медицинской помощи
согласно межведомственному соглашению
об информационном взаимодействии в
части прикрепления застрахованных по
обязательному медицинскому страхованию
лиц к медицинским организациям,
оказывающим первичную медико-санитарную
помощь и включенным в реестр медицинских
организаций, осуществляющих
деятельность в сфере обязательного
медицинского страхования на территории
Республики Карелия на 2024 год.
151. В случае оказания СМП
застрахованному гражданину, не
относящемуся к обслуживаемому населению
данной МО, а также гражданам,
застрахованным по ОМС в Республике
Карелия и не имеющим прикрепления к МО,
оплата производится по тарифам,
утвержденным для данной МО.
152. При осуществлении расчетов за
СМП застрахованному гражданину, не
относящемуся к обслуживаемому населению
данной МО, СМО уменьшает сумму
подушевого финансирования МО, в которой
прикреплен гражданин, на размер
стоимости оказанной СМП, рассчитанной в
соответствии с утвержденными тарифами
для МО, оказавшей СМП, в соответствии с
Регламентом информационного
взаимодействия медицинских организаций,
страховых медицинских организаций,
осуществляющих деятельность в сфере
обязательного медицинского страхования
Республики Карелия, ГУ "Территориальный
фонд обязательного медицинского
страхования Республики Карелия" по
формированию Реестров счетов на оплату
СМП, оказанной вне медицинской
организации (по месту вызова бригады
скорой, в том числе скорой
специализированной, медицинской помощи,
а также в транспортном средстве при
медицинской эвакуации), по подушевому
нормативу финансирования в сочетании с
оплатой за вызов согласно
межведомственному соглашению о порядке
формирования реестров счетов на оплату
медицинской помощи по обязательному
медицинскому страхования в сфере ОМС
Республики Карелия на 2024 год.
153. МО ежемесячно представляют:
1) в СМО - единый
персонифицированный реестр счета за
оказанную СМП, финансируемую по
подушевому нормативу и за вызов (за
медицинскую помощь, оказанную лицам,
застрахованным на территории Республики
Карелия);
2) в ТФОМС РК - реестр счета за
оказанную СМП, финансируемую за вызов (за
медицинскую помощь, оказанную лицам,
застрахованным за пределами субъекта
Российской Федерации, на территории
которого выдан полис ОМС).
154. Оплата медицинской помощи,
оказанной пациентам, обратившимся за
медицинской помощью непосредственно в
отделения СМП, осуществляется по тарифу
посещения при оказании медицинской
помощи в неотложной форме в амбулаторных
условиях.
155. В случае, если одному
застрахованному выполнено несколько
выездов СМП в день, то оплата
осуществляется по каждому выезду при
условии отражения каждого выезда в
"Журнале записи вызовов скорой
медицинской помощи" формы N 109/у.
156. Не подлежит оплате за счет
средств ОМС оказание СМП в следующих
случаях:
1) дежурство бригады СМП на массовых
мероприятиях, а также при чрезвычайных
ситуациях, стихийных бедствиях,
катастрофах при отсутствии
пострадавших;
2) незастрахованным по ОМС лицам;
3) не идентифицированным в системе
ОМС лицам;
4) при транспортировке пациента, не
нуждающегося в госпитализации;
5) при следующих результатах
обращения за медицинской помощью:
больной не найден на месте, адрес не
найден, ложный вызов, больной увезен до
прибытия скорой помощи, вызов отменен,
отказ от помощи, больной обслужен врачом
поликлиники до прибытия СМП;
6) вызовы по поводу ухудшения
заболеваний, оплата которых
предусмотрена за счет других источников
финансирования (фтизиатрия, наркология,
психиатрия, венерология);
7) вызов СМП для констатации смерти
в часы работы
амбулаторно-поликлинических
учреждений;
8) оказание паллиативной помощи (в
том числе, выполнение плановых инъекций
наркотических и ненаркотических
анальгетиков по назначению врача).
157. При формировании реестров
счетов и счетов на оплату СМП, вне
зависимости от применяемого способа
оплаты, отражаются все единицы объема с
указанием размеров установленных
тарифов согласно порядку,
предусмотренному настоящим Тарифным
соглашением.
VIII. Оплата медицинской помощи по
подушевому нормативу финансирования на
прикрепившихся к медицинской
организации лиц, включая оплату
медицинской помощи по всем видам и
условиям предоставляемой указанной
медицинской организацией медицинской
помощи, с учетом показателей
результативности деятельности
медицинской организации, в том числе
показателей объема медицинской помощи
158. При оплате медицинской помощи в
отдельных медицинских организациях,
имеющих в своем составе подразделения,
оказывающие медицинскую помощь в
амбулаторных, стационарных условиях и в
условиях дневного стационара, а также
медицинскую реабилитацию, применяться
способ оплаты по подушевому нормативу
финансирования на прикрепившихся к
такой медицинской организации лиц,
включая оплату медицинской помощи по
всем видам и условиям предоставляемой
указанной медицинской организацией
медицинской помощи, с учетом показателей
результативности деятельности
медицинской организации, в том числе
показателей объема медицинской помощи
(далее - полный подушевой норматив
финансирования).
159. При этом из расходов на
финансовое обеспечение медицинской
помощи исключаются расходы:
- в амбулаторных условиях - расходы
на проведение компьютерной томографии,
магнитно-резонансной томографии,
ультразвукового исследования
сердечно-сосудистой системы,
эндоскопических диагностических
исследований, молекулярно-генетических
исследований и патолого-анатомических
исследований биопсийного
(операционного) материала, тестирования
на выявление новой коронавирусной
инфекции (COVID-19), профилактических
медицинских осмотров и диспансеризации,
в том числе углубленной диспансеризации
и диспансеризации для оценки
репродуктивного здоровья женщин и
мужчин, расходы на оплату диспансерного
наблюдения, включая диспансерное
наблюдение работающих граждан и (или)
обучающихся в образовательных
организациях, и расходы на финансовое
обеспечение фельдшерских здравпунктов и
фельдшерско-акушерских пунктов, а также
расходы на медицинскую помощь, оказанную
в амбулаторных условиях по профилям
"акушерство и гинекология" и "акушерское
дело"; неотложную медицинскую помощь,
оказанную в приемном покое стационарной
медицинской организации и
неприкрепленным к медицинской
организации гражданам; неотложную
стоматологическую помощь в ночное время;
расходы по оплате комплексных посещений
по профилю "медицинская реабилитация" в
амбулаторно-поликлинических условиях;
посещений в рамках школы сахарного
диабета; расходы на обращения в связи с
комплексным обследованием и медицинские
услуги с отдельно установленными
тарифами в соответствии с Приложением N 8
настоящего Тарифного соглашения.
- в стационарных условиях - расходы
на оплату за законченный случай лечения
злокачественных новообразовани по
профилям медицинской помощи "Онкология",
"Гематология", "Радиология", "Детская
онкология" кодам МКБ С00-С97, D00-D09, D45-D47, Z03.1,
Z08, а также st12.003 - st12.004; st37.001-st37.026;
- в условиях дневного стационара -
расходы на оплату за законченный случай
лечения злокачественных новообразовани
по профилям медицинской помощи
"Онкология", "Гематология", "Радиология",
"Детская онкология" кодам МКБ С00-С97, D00-D09,
D45-D47, Z03.1, Z08, а также ds12.016-ds12.021; ds37.001-ds37.016.
- при оказании СМП - расходы на
оплату случаев с проведением
тромболитической терапии.
160. Полный подушевой норматив
финансирования на прикрепившихся лиц
для медицинской организации
складывается из рассчитанного
дифференцированного подушевого
норматива финансирования на
прикрепившихся лиц для данной
медицинской организации, включающего
медицинскую помощь в неотложной форме, а
также объем средств на финансовое
обеспечение медицинской помощи в
стационарных условиях, в условиях
дневного стационара и скорой
медицинской помощи, оказанной вне
медицинской организации.
161. При применении указанного
способа оплаты из общего объема средств,
предназначенных для финансового
обеспечения медицинской помощи,
оказываемой в стационарных условиях и в
условиях дневного стационара и
оплачиваемой по КСГ, исключаются
средства, направляемые на оплату
медицинской помощи в стационарных
условиях и в условиях дневного
стационара в медицинские организации,
оплата медицинской помощи в
стационарных условиях и в условиях
дневного стационара, для которых
осуществляется в рамках подушевого
норматива финансирования на
прикрепившихся к данной медицинской
организации лиц.
IX. Оплата медицинской помощи, оказанной с
применением мобильных медицинских
комплексов
162. Оплата оказания медицинской
помощи с использованием мобильных
медицинских комплексов (мобильных
медицинских бригад) осуществляется в
соответствии с Приложениями N 7 и N 9 к
настоящему Тарифному соглашению).
Приложение N 13
к Тарифному соглашению
в сфере обязательного
медицинского страхования
Республики Карелия
на 2024 год
(в редакции Дополнительного
соглашения N 8 от 07.08.2024)
ПЕРЕЧЕНЬ ФЕЛЬДШЕРСКИХ ПУНКТОВ,
ФЕЛЬДШЕРСКО-АКУШЕРСКИХ ПУНКТОВ, РАЗМЕР
ФИНАНСОВОГО ОБЕСПЕЧЕНИЯ В 2024 ГОДУ
N п/п |
Наименование ФАП |
Численность обслуживаемого населения на 01.07.2024 (человек) |
Наличие лицензии (+/-) |
Базовый норматив финансового обеспечения на год, рублей |
Коэффициент дифференциации <**> |
Базовый норматив финансового обеспечения с учетом коэффициента дифференциации и коэффициента доступности, на год, рублей |
Соответствие требованиям, установленным положением об организации оказания первичной медико-санитарной помощи взрослому населению (+/-) |
Размер финансового обеспечения с учетом коэффициента специфики оказания медицинской помощи и повышающего коэффициента на 2024 год, рублей <*> |
январь - март 2024 года |
апрель - июнь 2024 года |
июль - декабрь 2024 года | |||||||||||||||||||||||||||||
|
|
|
|
|
|
|
|
|
коэффициент специфики оказания медицинской помощи |
повышающий коэффициент |
Размер финансового обеспечения с учетом коэффициента специфики и повышающего коэффициента, рублей |
коэффициент специфики оказания медицинской помощи |
в т.ч. повышающий коэффициент |
Размер финансового обеспечения с учетом коэффициента специфики оказания медицинской помощи, рублей |
коэффициент специфики оказания медицинской помощи |
в т.ч. повышающий коэффициент |
Размер финансового обеспечения с учетом коэффициента специфики оказания медицинской помощи, рублей | |||||||||||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
всего |
в расчете на месяц <*> |
|
|
всего |
в расчете на месяц <*> |
|
|
всего |
в расчете на месяц <*> | ||||||||||||||||||||
1 |
2 |
3 |
4 |
5 |
6 |
7 = гр. 5 x гр. 6 |
8 |
9 = гр. 12 + гр. 16 + гр. 20 |
10 |
11 |
12 = гр. 13 x 3 мес. |
13 = гр. 7 x гр. 10 x гр. 11 / 12 мес. |
14 |
15 |
16 = гр. 17 x 3 мес. |
17 = гр. 7 x гр. 14 / 12 мес. |
18 |
19 |
20 = гр. 21 x 6 мес. |
21 = гр. 7 x гр. 18 / 12 мес. | ||||||||||||||||||||
I. ГБУЗ "Сегежская ЦРБ" |
1 338 |
|
|
|
15 801 588,80 |
|
10 092 338,97 |
|
|
2 507 872,59 |
835 957,53 |
|
|
2 463 368,94 |
821 122,98 |
|
|
5 121 097,44 |
853 516,24 | |||||||||||||||||||||
ФАПы, обслуживающие до 100 жителей |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
| |||||||||||||||||||||||
1 |
ФАП п. Полга |
59 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
987 599,28 |
0,5000 |
1,0000 |
246 899,82 |
82 299,94 |
0,5000 |
1,0000 |
246 899,82 |
82 299,94 |
0,5000 |
1,0000 |
493 799,64 |
82 299,94 | ||||||||||||||||||||
2 |
ФАП п. Пертозеро |
50 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
988 389,36 |
0,5000 |
1,0008 |
247 097,34 |
82 365,78 |
0,5004 |
1,0008 |
247 097,34 |
82 365,78 |
0,5004 |
1,0008 |
494 194,68 |
82 365,78 | ||||||||||||||||||||
3 |
ФАП п. Олений |
88 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
989 772,00 |
0,5000 |
1,0024 |
247 492,38 |
82 497,46 |
0,5012 |
1,0024 |
247 492,38 |
82 497,46 |
0,5010 |
1,0020 |
494 787,24 |
82 464,54 | ||||||||||||||||||||
ФАПы, обслуживающие от 101 жителей до 900 жителей |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
| |||||||||||||||||||||||
4 |
ФАП п. Попов порог |
249 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
1 607 928,21 |
0,8100 |
1,0056 |
402 217,59 |
134 072,53 |
0,8145 |
1,0056 |
402 199,80 |
134 066,60 |
0,8136 |
1,0044 |
803 510,82 |
133 918,47 | ||||||||||||||||||||
5 |
ФАП п. Идель |
231 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
1 217 120,85 |
0,6100 |
1,0087 |
303 838,38 |
101 279,46 |
0,6153 |
1,0087 |
303 834,93 |
101 278,31 |
0,6171 |
1,0117 |
609 447,54 |
101 574,59 | ||||||||||||||||||||
6 |
ФАП п. Черный порог |
154 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
1 604 774,34 |
0,8100 |
1,0029 |
401 137,65 |
133 712,55 |
0,8123 |
1,0029 |
401 113,47 |
133 704,49 |
0,8126 |
1,0032 |
802 523,22 |
133 753,87 | ||||||||||||||||||||
7 |
ФАП п. Каменный бор |
392 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
1 543 831,50 |
0,8100 |
1,0293 |
411 697,05 |
137 232,35 |
0,6337 |
1,0389 |
312 920,85 |
104 306,95 |
0,8295 |
1,0241 |
819 213,60 |
136 535,60 | ||||||||||||||||||||
8 |
ФАП п. Волдозеро |
115 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
1 152 923,43 |
0,5000 |
1,0024 |
247 492,38 |
82 497,46 |
0,6112 |
1,0019 |
301 810,35 |
100 603,45 |
0,6112 |
1,0019 |
603 620,70 |
100 603,45 | ||||||||||||||||||||
II. ГБУЗ "Пудожская ЦРБ" |
4 442 |
|
|
|
37 528 773,40 |
|
26 637 420,27 |
|
|
6 748 257,06 |
2 249 419,02 |
|
|
6 600 126,03 |
2 200 042,01 |
|
|
13 289 037,18 |
2 214 839,53 | |||||||||||||||||||||
ФАПы, обслуживающие до 100 жителей |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
| |||||||||||||||||||||||
9 |
ФАП д. Кубовская |
53 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
989 179,44 |
0,5000 |
1,0016 |
247 294,86 |
82 431,62 |
0,5008 |
1,0016 |
247 294,86 |
82 431,62 |
0,5008 |
1,0016 |
494 589,72 |
82 431,62 | ||||||||||||||||||||
10 |
ФАП п. Рагнукса |
87 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
999 648,00 |
0,5000 |
1,0122 |
249 912,00 |
83 304,00 |
0,5061 |
1,0122 |
249 912,00 |
83 304,00 |
0,5061 |
1,0122 |
499 824,00 |
83 304,00 | ||||||||||||||||||||
11 |
ФАП п. Приречный |
71 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
997 055,55 |
0,5000 |
1,0095 |
249 245,37 |
83 081,79 |
0,5048 |
1,0095 |
249 270,06 |
83 090,02 |
0,5048 |
1,0095 |
498 540,12 |
83 090,02 | ||||||||||||||||||||
12 |
ФАП п. Тамбицы |
68 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
995 080,35 |
0,5000 |
1,0075 |
248 751,57 |
82 917,19 |
0,5038 |
1,0075 |
248 776,26 |
82 925,42 |
0,5038 |
1,0075 |
497 552,52 |
82 925,42 | ||||||||||||||||||||
13 |
ФАП д. Семеново |
|
|
|
|
|
|
246 899,82 |
0,5000 |
1,0000 |
246 899,82 |
82 299,94 |
|
|
|
|
|
|
|
| ||||||||||||||||||||
ФАПы, обслуживающие от 101 жителей до 900 жителей |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
| |||||||||||||||||||||||
14 |
ФАП д. Авдеево |
320 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
1 615 909,92 |
0,8100 |
1,0100 |
403 977,48 |
134 659,16 |
0,8181 |
1,0100 |
403 977,48 |
134 659,16 |
0,8181 |
1,0100 |
807 954,96 |
134 659,16 | ||||||||||||||||||||
15 |
ФАП п. Чернореченский |
110 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
1 122 918,18 |
0,5200 |
1,0068 |
258 521,88 |
86 173,96 |
0,5235 |
1,0068 |
258 504,12 |
86 168,04 |
0,6135 |
1,0058 |
605 892,18 |
100 982,03 | ||||||||||||||||||||
16 |
ФАП п. Кривцы |
440 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
1 640 587,08 |
0,8100 |
1,0254 |
410 137,14 |
136 712,38 |
0,8306 |
1,0254 |
410 149,98 |
136 716,66 |
0,8306 |
1,0254 |
820 299,96 |
136 716,66 | ||||||||||||||||||||
17 |
ФАП п. Кубово |
372 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
1 642 400,31 |
0,8100 |
1,0266 |
410 617,11 |
136 872,37 |
0,8315 |
1,0266 |
410 594,40 |
136 864,80 |
0,8315 |
1,0266 |
821 188,80 |
136 864,80 | ||||||||||||||||||||
18 |
ФАП п. Колово |
275 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
1 626 777,48 |
0,8100 |
1,0168 |
406 697,34 |
135 565,78 |
0,8236 |
1,0168 |
406 693,38 |
135 564,46 |
0,8236 |
1,0168 |
813 386,76 |
135 564,46 | ||||||||||||||||||||
19 |
ФАП д. Куганаволок |
243 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
1 615 117,38 |
0,8100 |
1,0095 |
403 777,50 |
134 592,50 |
0,8177 |
1,0095 |
403 779,96 |
134 593,32 |
0,8177 |
1,0095 |
807 559,92 |
134 593,32 | ||||||||||||||||||||
20 |
ФАП д. Усть-Река (Колодозерский) |
112 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
1 404 768,66 |
0,8100 |
1,0015 |
400 577,67 |
133 525,89 |
0,8112 |
1,0015 |
400 570,29 |
133 523,43 |
0,6112 |
1,0019 |
603 620,70 |
100 603,45 | ||||||||||||||||||||
21 |
ФАП п. Шальский (Ново-Стеклянский) |
226 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
1 611 342,78 |
0,8100 |
1,0071 |
402 817,56 |
134 272,52 |
0,8158 |
1,0071 |
402 841,74 |
134 280,58 |
0,8158 |
1,0071 |
805 683,48 |
134 280,58 | ||||||||||||||||||||
22 |
ФАП п. Онежский |
159 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
1 612 363,47 |
0,8100 |
1,0078 |
403 097,55 |
134 365,85 |
0,8163 |
1,0078 |
403 088,64 |
134 362,88 |
0,8163 |
1,0078 |
806 177,28 |
134 362,88 | ||||||||||||||||||||
23 |
ФАП п. Подпорожье |
426 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
1 640 022,69 |
0,8100 |
1,0251 |
410 017,17 |
136 672,39 |
0,8303 |
1,0251 |
410 001,84 |
136 667,28 |
0,8303 |
1,0251 |
820 003,68 |
136 667,28 | ||||||||||||||||||||
24 |
ФАП п. Водла |
299 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
1 531 585,26 |
0,6100 |
1,0253 |
308 838,60 |
102 946,20 |
0,8254 |
1,0190 |
407 582,22 |
135 860,74 |
0,8254 |
1,0190 |
815 164,44 |
135 860,74 | ||||||||||||||||||||
25 |
ФАП д. Каршево |
257 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
1 423 027,86 |
0,6100 |
1,0172 |
306 398,73 |
102 132,91 |
0,6205 |
1,0172 |
306 402,69 |
102 134,23 |
0,8204 |
1,0129 |
810 226,44 |
135 037,74 | ||||||||||||||||||||
26 |
ФАП п. Бочилово |
213 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
1 626 777,48 |
0,8100 |
1,0168 |
406 697,34 |
135 565,78 |
0,8236 |
1,0168 |
406 693,38 |
135 564,46 |
0,8236 |
1,0168 |
813 386,76 |
135 564,46 | ||||||||||||||||||||
27 |
ФАП п. Красноборский |
331 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
1 057 916,40 |
0,5200 |
1,0300 |
264 479,10 |
88 159,70 |
0,5356 |
1,0300 |
264 479,10 |
88 159,70 |
0,5356 |
1,0300 |
528 958,20 |
88 159,70 | ||||||||||||||||||||
28 |
ФАП п. Пудожгорский |
380 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
1 238 042,16 |
0,6100 |
1,0275 |
309 501,27 |
103 167,09 |
0,6268 |
1,0275 |
309 513,63 |
103 171,21 |
0,6268 |
1,0275 |
619 027,26 |
103 171,21 | ||||||||||||||||||||
III. ГБУЗ "Беломорская ЦРБ" |
2 243 |
|
|
|
20 968 458,30 |
|
14 293 417,02 |
|
|
3 915 136,83 |
1 305 045,61 |
|
|
3 915 102,39 |
1 305 034,13 |
|
|
6 463 177,80 |
1 077 196,30 | |||||||||||||||||||||
ФАПы, обслуживающие до 100 жителей |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
| |||||||||||||||||||||||
29 |
ФАП п. Маленга |
79 |
+ |
1 230 500,00 |
1,8934 |
2 329 828,70 |
- |
1 164 914,40 |
0,5000 |
1,0000 |
291 228,60 |
97 076,20 |
0,5000 |
1,0000 |
291 228,60 |
97 076,20 |
0,5000 |
1,0000 |
582 457,20 |
97 076,20 | ||||||||||||||||||||
30 |
ФАП с. Шуерецкое |
55 |
+ |
1 230 500,00 |
1,8934 |
2 329 828,70 |
- |
1 164 914,40 |
0,5000 |
1,0000 |
291 228,60 |
97 076,20 |
0,5000 |
1,0000 |
291 228,60 |
97 076,20 |
0,5000 |
1,0000 |
582 457,20 |
97 076,20 | ||||||||||||||||||||
ФАПы, обслуживающие от 101 жителей до 900 жителей |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
| |||||||||||||||||||||||
31 |
ФАП п. Сумский Посад |
595 |
+ |
1 230 500,00 |
1,8934 |
2 329 828,70 |
- |
1 926 407,22 |
0,8100 |
1,0180 |
480 282,54 |
160 094,18 |
0,8246 |
1,0180 |
480 294,18 |
160 098,06 |
0,8291 |
1,0236 |
965 830,50 |
160 971,75 | ||||||||||||||||||||
32 |
ФАП п. Новое Машезеро |
265 |
+ |
1 230 500,00 |
1,8934 |
2 329 828,70 |
- |
1 899 391,68 |
0,8100 |
1,0058 |
474 526,71 |
158 175,57 |
0,8147 |
1,0058 |
474 527,85 |
158 175,95 |
0,8158 |
1,0072 |
950 337,12 |
158 389,52 | ||||||||||||||||||||
33 |
ФАП п. Золотец |
460 |
+ |
1 230 500,00 |
1,8934 |
2 329 828,70 |
- |
1 925 622,09 |
0,8100 |
1,0172 |
479 905,11 |
159 968,37 |
0,8239 |
1,0172 |
479 886,48 |
159 962,16 |
0,8291 |
1,0236 |
965 830,50 |
160 971,75 | ||||||||||||||||||||
34 |
ФАП п. Пушной |
318 |
+ |
1 230 500,00 |
1,8934 |
2 329 828,70 |
- |
1 442 538,45 |
0,8100 |
1,0103 |
476 649,75 |
158 883,25 |
0,8183 |
1,0103 |
476 624,70 |
158 874,90 |
0,4200 |
1,0000 |
489 264,00 |
81 544,00 | ||||||||||||||||||||
35 |
ФАП с. Колежма |
114 |
+ |
1 230 500,00 |
1,8934 |
2 329 828,70 |
- |
1 435 399,86 |
0,8100 |
1,0027 |
473 064,15 |
157 688,05 |
0,8122 |
1,0027 |
473 071,71 |
157 690,57 |
0,4200 |
1,0000 |
489 264,00 |
81 544,00 | ||||||||||||||||||||
36 |
ФАП п. Хвойный |
176 |
+ |
1 230 500,00 |
1,8934 |
2 329 828,70 |
- |
1 895 910,36 |
0,8100 |
1,0041 |
473 724,66 |
157 908,22 |
0,8133 |
1,0041 |
473 712,42 |
157 904,14 |
0,8142 |
1,0052 |
948 473,28 |
158 078,88 | ||||||||||||||||||||
37 |
ФАП с. Нюхча |
181 |
+ |
1 230 500,00 |
1,8934 |
2 329 828,70 |
- |
1 438 318,56 |
0,8100 |
1,0058 |
474 526,71 |
158 175,57 |
0,8147 |
1,0058 |
474 527,85 |
158 175,95 |
0,4200 |
1,0000 |
489 264,00 |
81 544,00 | ||||||||||||||||||||
IV. ГБУЗ "Медвежьегорская ЦРБ" |
2 281 |
|
|
|
19 751 986,00 |
|
11 277 977,46 |
|
|
2 819 485,86 |
939 828,62 |
|
|
2 819 497,20 |
939 832,40 |
|
|
5 638 994,40 |
939 832,40 | |||||||||||||||||||||
ФАПы, обслуживающие от 101 жителей до 900 жителей |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
| |||||||||||||||||||||||
38 |
ФАП п. Ламбасручей |
386 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
1 623 231,00 |
0,8100 |
1,0146 |
405 817,38 |
135 272,46 |
0,8218 |
1,0146 |
405 804,54 |
135 268,18 |
0,8218 |
1,0146 |
811 609,08 |
135 268,18 | ||||||||||||||||||||
39 |
ФАП п. Сергиево |
236 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
829 583,40 |
0,4200 |
1,0000 |
207 395,85 |
69 131,95 |
0,4200 |
1,0000 |
207 395,85 |
69 131,95 |
0,4200 |
1,0000 |
414 791,70 |
69 131,95 | ||||||||||||||||||||
40 |
ФАП п. Огорелыши |
193 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
1 204 871,16 |
0,6100 |
1,0000 |
301 217,79 |
100 405,93 |
0,6100 |
1,0000 |
301 217,79 |
100 405,93 |
0,6100 |
1,0000 |
602 435,58 |
100 405,93 | ||||||||||||||||||||
41 |
ФАП п. Ахвенламби |
107 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
829 583,40 |
0,4200 |
1,0000 |
207 395,85 |
69 131,95 |
0,4200 |
1,0000 |
207 395,85 |
69 131,95 |
0,4200 |
1,0000 |
414 791,70 |
69 131,95 | ||||||||||||||||||||
42 |
ФАП п. Шалговаара |
120 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
829 583,40 |
0,4200 |
1,0000 |
207 395,85 |
69 131,95 |
0,4200 |
1,0000 |
207 395,85 |
69 131,95 |
0,4200 |
1,0000 |
414 791,70 |
69 131,95 | ||||||||||||||||||||
43 |
ФАП д. Маслозеро |
154 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
829 583,40 |
0,4200 |
1,0000 |
207 395,85 |
69 131,95 |
0,4200 |
1,0000 |
207 395,85 |
69 131,95 |
0,4200 |
1,0000 |
414 791,70 |
69 131,95 | ||||||||||||||||||||
44 |
ФАП п. Сосновка |
570 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
1 652 247,18 |
0,8100 |
1,0327 |
413 056,98 |
137 685,66 |
0,8365 |
1,0327 |
413 063,40 |
137 687,80 |
0,8365 |
1,0327 |
826 126,80 |
137 687,80 | ||||||||||||||||||||
45 |
ФАП п. Габсельга |
246 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
1 617 871,32 |
0,8100 |
1,0112 |
404 457,48 |
134 819,16 |
0,8191 |
1,0112 |
404 471,28 |
134 823,76 |
0,8191 |
1,0112 |
808 942,56 |
134 823,76 | ||||||||||||||||||||
46 |
ФАП д. Космозеро |
135 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
1 031 839,80 |
0,5200 |
1,0046 |
257 956,98 |
85 985,66 |
0,5224 |
1,0046 |
257 960,94 |
85 986,98 |
0,5224 |
1,0046 |
515 921,88 |
85 986,98 | ||||||||||||||||||||
47 |
ФАП д. Великая Нива |
134 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
829 583,40 |
0,4200 |
1,0000 |
207 395,85 |
69 131,95 |
0,4200 |
1,0000 |
207 395,85 |
69 131,95 |
0,4200 |
1,0000 |
414 791,70 |
69 131,95 | ||||||||||||||||||||
V. ГБУЗ "Кондопожская ЦРБ" |
1 668 |
|
|
|
18 423 046,00 |
|
11 797 926,12 |
|
|
2 810 243,13 |
936 747,71 |
|
|
2 995 587,27 |
998 529,09 |
|
|
5 992 095,72 |
998 682,62 | |||||||||||||||||||||
ФАПы, обслуживающие до 100 жителей |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
| |||||||||||||||||||||||
48 |
ФАП п. Эльмус |
32 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
922 418,88 |
0,5000 |
1,0013 |
230 587,44 |
76 862,48 |
0,5007 |
1,0013 |
230 610,48 |
76 870,16 |
0,5007 |
1,0013 |
461 220,96 |
76 870,16 | ||||||||||||||||||||
49 |
ФАП д. Юркостров |
57 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
922 418,88 |
0,5000 |
1,0013 |
230 587,44 |
76 862,48 |
0,5007 |
1,0013 |
230 610,48 |
76 870,16 |
0,5007 |
1,0013 |
461 220,96 |
76 870,16 | ||||||||||||||||||||
50 |
ФАП д. Уница |
87 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
923 524,23 |
0,5000 |
1,0025 |
230 863,80 |
76 954,60 |
0,5013 |
1,0025 |
230 886,81 |
76 962,27 |
0,5013 |
1,0025 |
461 773,62 |
76 962,27 | ||||||||||||||||||||
51 |
ФАП п. Нелгмозеро |
67 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
923 155,80 |
0,5000 |
1,0021 |
230 771,67 |
76 923,89 |
0,5011 |
1,0021 |
230 794,71 |
76 931,57 |
0,5011 |
1,0021 |
461 589,42 |
76 931,57 | ||||||||||||||||||||
ФАПы, обслуживающие от 101 жителей до 900 жителей |
|
|
|
|
0,00 |
|
|
|
|
|
|
|
|
|
|
|
| |||||||||||||||||||||||
52 |
ФАП п. Березовка |
486 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 330 097,88 |
0,4200 |
1,0000 |
193 441,98 |
64 480,66 |
0,8221 |
1,0149 |
378 639,66 |
126 213,22 |
0,8229 |
1,0159 |
758 016,24 |
126 336,04 | ||||||||||||||||||||
53 |
ФАП д. Тивдия |
129 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 498 531,50 |
0,8100 |
1,0042 |
374 633,55 |
124 877,85 |
0,8134 |
1,0042 |
374 632,65 |
124 877,55 |
0,8134 |
1,0042 |
749 265,30 |
124 877,55 | ||||||||||||||||||||
54 |
ФАП п. Марциальные Воды |
186 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 505 886,45 |
0,8100 |
1,0091 |
376 461,60 |
125 487,20 |
0,8174 |
1,0091 |
376 474,95 |
125 491,65 |
0,8174 |
1,0091 |
752 949,90 |
125 491,65 | ||||||||||||||||||||
55 |
ФАП п. Кедрозеро |
187 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 497 588,24 |
0,8100 |
1,0034 |
374 335,11 |
124 778,37 |
0,8128 |
1,0034 |
374 356,29 |
124 785,43 |
0,8130 |
1,0037 |
748 896,84 |
124 816,14 | ||||||||||||||||||||
56 |
ФАП д. Улитина Новинка |
150 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
773 767,92 |
0,4200 |
1,0000 |
193 441,98 |
64 480,66 |
0,4200 |
1,0000 |
193 441,98 |
64 480,66 |
0,4200 |
1,0000 |
386 883,96 |
64 480,66 | ||||||||||||||||||||
57 |
ФАП с. Спасская Губа |
287 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 500 536,34 |
0,8100 |
1,0055 |
375 118,56 |
125 039,52 |
0,8145 |
1,0055 |
375 139,26 |
125 046,42 |
0,8145 |
1,0055 |
750 278,52 |
125 046,42 | ||||||||||||||||||||
VI. ГБУЗ "Межрайонная больница N 1" |
2 172 |
|
|
|
16 308 800,90 |
|
12 632 644,59 |
|
|
3 173 773,08 |
1 057 924,36 |
|
|
3 154 005,57 |
1 051 335,19 |
|
|
6 304 865,94 |
1 050 810,99 | |||||||||||||||||||||
ФАПы, обслуживающие до 100 жителей |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
| |||||||||||||||||||||||
58 |
ФАП п.Гимолы |
74 |
+ |
1 230 500,00 |
1,8934 |
2 329 828,70 |
- |
1 168 525,59 |
0,5000 |
1,0000 |
291 228,60 |
97 076,20 |
0,5022 |
1,0044 |
292 509,99 |
97 503,33 |
0,5020 |
1,0040 |
584 787,00 |
97 464,50 | ||||||||||||||||||||
ФАПы, обслуживающие от 101 жителей до 900 жителей |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
| |||||||||||||||||||||||
59 |
ФАП д. Вокнаволок |
316 |
+ |
1 230 500,00 |
1,8934 |
2 329 828,70 |
- |
1 914 147,66 |
0,8100 |
1,0172 |
479 905,11 |
159 968,37 |
0,8210 |
1,0136 |
478 197,33 |
159 399,11 |
0,8207 |
1,0132 |
956 045,22 |
159 340,87 | ||||||||||||||||||||
60 |
ФАП д. Заречный |
276 |
+ |
1 230 500,00 |
1,8934 |
2 329 828,70 |
- |
1 902 454,80 |
0,8100 |
1,0097 |
476 366,67 |
158 788,89 |
0,8164 |
1,0079 |
475 518,03 |
158 506,01 |
0,8160 |
1,0074 |
950 570,10 |
158 428,35 | ||||||||||||||||||||
61 |
ФАП п. Волома |
596 |
+ |
1 230 500,00 |
1,8934 |
2 329 828,70 |
- |
1 932 503,82 |
0,8100 |
1,0287 |
485 330,70 |
161 776,90 |
0,8288 |
1,0232 |
482 740,50 |
160 913,50 |
0,8279 |
1,0221 |
964 432,62 |
160 738,77 | ||||||||||||||||||||
62 |
ФАП п. Реболы |
469 |
+ |
1 230 500,00 |
1,8934 |
2 329 828,70 |
- |
1 916 042,37 |
0,8100 |
1,0285 |
485 236,35 |
161 745,45 |
0,8191 |
1,0112 |
477 090,66 |
159 030,22 |
0,8187 |
1,0107 |
953 715,36 |
158 952,56 | ||||||||||||||||||||
63 |
ФАП п. Пенинга |
235 |
+ |
1 230 500,00 |
1,8934 |
2 329 828,70 |
- |
1 901 115,75 |
0,8100 |
1,0118 |
477 357,45 |
159 119,15 |
0,8150 |
1,0062 |
474 702,60 |
158 234,20 |
0,8147 |
1,0058 |
949 055,70 |
158 175,95 | ||||||||||||||||||||
64 |
ФАП п. Тикша |
206 |
+ |
1 230 500,00 |
1,8934 |
2 329 828,70 |
- |
1 897 854,60 |
0,8100 |
1,0139 |
478 348,20 |
159 449,40 |
0,8125 |
1,0031 |
473 246,46 |
157 748,82 |
0,8123 |
1,0029 |
946 259,94 |
157 709,99 | ||||||||||||||||||||
VII. ГБУЗ "Суоярвская ЦРБ" |
3 244 |
|
|
|
16 580 741,40 |
|
11 208 925,14 |
|
|
2 825 241,78 |
941 747,26 |
|
|
2 733 150,96 |
911 050,32 |
|
|
5 650 532,40 |
941 755,40 | |||||||||||||||||||||
ФАПы, обслуживающие от 101 жителей до 900 жителей |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
| |||||||||||||||||||||||
65 |
ФАП п. Вешкелица |
411 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 500 009,96 |
0,8100 |
1,0052 |
375 006,63 |
125 002,21 |
0,8142 |
1,0052 |
375 001,11 |
125 000,37 |
0,8142 |
1,0052 |
750 002,22 |
125 000,37 | ||||||||||||||||||||
66 |
ФАП п. Гумарино |
135 |
- |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
0,00 |
0,0000 |
|
0,00 |
0,00 |
0,0000 |
0,0000 |
0,00 |
0,00 |
0,0000 |
0,0000 |
0,00 |
0,00 | ||||||||||||||||||||
67 |
ФАП п. Пийтсиеки |
389 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 511 411,91 |
0,8100 |
1,0128 |
377 841,93 |
125 947,31 |
0,8204 |
1,0128 |
377 856,66 |
125 952,22 |
0,8204 |
1,0128 |
755 713,32 |
125 952,22 | ||||||||||||||||||||
68 |
ФАП п. Тойвола |
118 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 498 882,41 |
0,8100 |
1,0044 |
374 708,16 |
124 902,72 |
0,8136 |
1,0044 |
374 724,75 |
124 908,25 |
0,8136 |
1,0044 |
749 449,50 |
124 908,25 | ||||||||||||||||||||
69 |
ФАП п. Суоеки |
233 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 129 688,34 |
0,6100 |
1,0052 |
282 412,41 |
94 137,47 |
0,6132 |
1,0052 |
282 425,31 |
94 141,77 |
0,6132 |
1,0052 |
564 850,62 |
94 141,77 | ||||||||||||||||||||
70 |
ФАП п. Лахколампи |
797 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 515 671,79 |
0,8100 |
1,0157 |
378 923,82 |
126 307,94 |
0,8227 |
1,0157 |
378 915,99 |
126 305,33 |
0,8227 |
1,0157 |
757 831,98 |
126 305,33 | ||||||||||||||||||||
71 |
ФАП п. Леппясюрья |
409 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 409 548,62 |
0,8100 |
1,0063 |
375 417,00 |
125 139,00 |
0,6151 |
1,0083 |
283 300,38 |
94 433,46 |
0,8151 |
1,0063 |
750 831,24 |
125 138,54 | ||||||||||||||||||||
72 |
ФАП п. Райконкоски |
346 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 508 279,55 |
0,8100 |
1,0107 |
377 058,48 |
125 686,16 |
0,8187 |
1,0107 |
377 073,69 |
125 691,23 |
0,8187 |
1,0107 |
754 147,38 |
125 691,23 | ||||||||||||||||||||
73 |
ФАП п. Лоймола |
406 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 135 432,56 |
0,6100 |
1,0104 |
283 873,35 |
94 624,45 |
0,6163 |
1,0104 |
283 853,07 |
94 617,69 |
0,6163 |
1,0104 |
567 706,14 |
94 617,69 | ||||||||||||||||||||
IIIV. ГБУЗ "Кемская ЦРБ" |
1 312 |
|
|
|
6 989 486,10 |
|
5 227 174,62 |
|
|
1 306 771,83 |
435 590,61 |
|
|
1 306 800,93 |
435 600,31 |
|
|
2 613 601,86 |
435 600,31 | |||||||||||||||||||||
ФАПы, обслуживающие от 101 жителей до 900 жителей |
|
|
|
- |
|
|
|
|
|
|
|
|
|
|
|
|
| |||||||||||||||||||||||
74 |
ФАП п. Кривой Порог |
860 |
+ |
1 230 500,00 |
1,8934 |
2 329 828,70 |
- |
1 916 047,08 |
0,8100 |
1,0153 |
479 008,71 |
159 669,57 |
0,8224 |
1,0153 |
479 012,79 |
159 670,93 |
0,8224 |
1,0153 |
958 025,58 |
159 670,93 | ||||||||||||||||||||
75 |
ФАП п. Панозеро |
242 |
+ |
1 230 500,00 |
1,8934 |
2 329 828,70 |
- |
1 422 809,55 |
0,6100 |
1,0011 |
355 689,72 |
118 563,24 |
0,6107 |
1,0011 |
355 706,61 |
118 568,87 |
0,6107 |
1,0011 |
711 413,22 |
118 568,87 | ||||||||||||||||||||
76 |
ФАП п. Кузема |
210 |
+ |
1 230 500,00 |
1,8934 |
2 329 828,70 |
- |
1 888 317,99 |
0,8100 |
1,0006 |
472 073,40 |
157 357,80 |
0,8105 |
1,0006 |
472 081,53 |
157 360,51 |
0,8105 |
1,0006 |
944 163,06 |
157 360,51 | ||||||||||||||||||||
IX. ГБУЗ "Калевальская ЦРБ" |
1 098 |
|
|
|
11 649 143,50 |
|
9 262 627,59 |
|
|
2 141 040,36 |
713 680,12 |
|
|
2 373 862,41 |
791 287,47 |
|
|
4 747 724,82 |
791 287,47 | |||||||||||||||||||||
ФАПы, обслуживающие от 101 жителей до 900 жителей |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
| |||||||||||||||||||||||
77 |
ФАП д. Юшкозеро |
268 |
+ |
1 230 500,00 |
1,8934 |
2 329 828,70 |
- |
1 909 817,64 |
0,8100 |
1,0058 |
474 526,71 |
158 175,57 |
0,8214 |
1,0141 |
478 430,31 |
159 476,77 |
0,8214 |
1,0141 |
956 860,62 |
159 476,77 | ||||||||||||||||||||
78 |
ФАП п. Новое Юшкозеро |
229 |
+ |
1 230 500,00 |
1,8934 |
2 329 828,70 |
- |
1 898 110,26 |
0,8100 |
1,0058 |
474 526,71 |
158 175,57 |
0,8147 |
1,0058 |
474 527,85 |
158 175,95 |
0,8147 |
1,0058 |
949 055,70 |
158 175,95 | ||||||||||||||||||||
79 |
ФАП п. Куусиниеми |
177 |
+ |
1 230 500,00 |
1,8934 |
2 329 828,70 |
- |
1 665 245,01 |
0,4200 |
1,0000 |
244 632,00 |
81 544,00 |
0,8130 |
1,0037 |
473 537,67 |
157 845,89 |
0,8130 |
1,0037 |
947 075,34 |
157 845,89 | ||||||||||||||||||||
80 |
ФАП п. Кепа |
202 |
+ |
1 230 500,00 |
1,8934 |
2 329 828,70 |
- |
1 894 592,76 |
0,8100 |
1,0039 |
473 630,28 |
157 876,76 |
0,8132 |
1,0039 |
473 654,16 |
157 884,72 |
0,8132 |
1,0039 |
947 308,32 |
157 884,72 | ||||||||||||||||||||
81 |
ФАП п. Луусалми |
222 |
+ |
1 230 500,00 |
1,8934 |
2 329 828,70 |
- |
1 894 861,92 |
0,8100 |
1,0041 |
473 724,66 |
157 908,22 |
0,8133 |
1,0041 |
473 712,42 |
157 904,14 |
0,8133 |
1,0041 |
947 424,84 |
157 904,14 | ||||||||||||||||||||
X. ГБУЗ "Сортавальская ЦРБ" |
5 754 |
|
|
|
29 476 723,88 |
|
22 266 026,91 |
|
|
5 584 479,21 |
1 861 493,07 |
|
|
5 560 515,90 |
1 853 505,30 |
|
|
11 121 031,80 |
1 853 505,30 | |||||||||||||||||||||
ФАПы, обслуживающие до 100 жителей |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
| |||||||||||||||||||||||
82 |
ФАП п. Маткаселька |
85 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
927 047,64 |
0,5000 |
1,0064 |
231 761,91 |
77 253,97 |
0,5032 |
1,0064 |
231 761,91 |
77 253,97 |
0,5032 |
1,0064 |
463 523,82 |
77 253,97 | ||||||||||||||||||||
83 |
ФАП п. Лумиваара |
64 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
926 517,99 |
0,5000 |
1,0089 |
232 337,64 |
77 445,88 |
0,5024 |
1,0047 |
231 393,45 |
77 131,15 |
0,5024 |
1,0047 |
462 786,90 |
77 131,15 | ||||||||||||||||||||
ФАПы, обслуживающие от 101 жителей до 900 жителей |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
| |||||||||||||||||||||||
84 |
ФАП п. Заозерный |
702 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 582 892,91 |
0,8100 |
1,0607 |
395 711,82 |
131 903,94 |
0,8592 |
1,0607 |
395 727,03 |
131 909,01 |
0,8592 |
1,0607 |
791 454,06 |
131 909,01 | ||||||||||||||||||||
85 |
ФАП п. Рускеала |
604 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 569 836,97 |
0,8100 |
1,0520 |
392 466,15 |
130 822,05 |
0,8521 |
1,0520 |
392 456,94 |
130 818,98 |
0,8521 |
1,0520 |
784 913,88 |
130 818,98 | ||||||||||||||||||||
86 |
ФАП п. Партала |
159 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 512 539,46 |
0,8100 |
1,0136 |
378 140,40 |
126 046,80 |
0,8210 |
1,0136 |
378 133,02 |
126 044,34 |
0,8210 |
1,0136 |
756 266,04 |
126 044,34 | ||||||||||||||||||||
87 |
ФАП п. Пуйккола |
348 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 537 210,20 |
0,8100 |
1,0301 |
384 295,98 |
128 098,66 |
0,8344 |
1,0301 |
384 304,74 |
128 101,58 |
0,8344 |
1,0301 |
768 609,48 |
128 101,58 | ||||||||||||||||||||
88 |
ФАП п. Тиурула |
153 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 504 365,18 |
0,8100 |
1,0128 |
377 841,93 |
125 947,31 |
0,8153 |
1,0065 |
375 507,75 |
125 169,25 |
0,8153 |
1,0065 |
751 015,50 |
125 169,25 | ||||||||||||||||||||
89 |
ФАП п. Куликово |
395 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 565 885,22 |
0,8100 |
1,0340 |
385 750,95 |
128 583,65 |
0,8541 |
1,0544 |
393 378,09 |
131 126,03 |
0,8541 |
1,0544 |
786 756,18 |
131 126,03 | ||||||||||||||||||||
90 |
ФАП п. Ихала |
595 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 543 928,16 |
0,8100 |
1,0507 |
391 981,17 |
130 660,39 |
0,8337 |
1,0293 |
383 982,33 |
127 994,11 |
0,8337 |
1,0293 |
767 964,66 |
127 994,11 | ||||||||||||||||||||
91 |
ФАП п. Мийнала |
348 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 519 986,96 |
0,8100 |
1,0306 |
384 482,52 |
128 160,84 |
0,8218 |
1,0146 |
378 501,48 |
126 167,16 |
0,8218 |
1,0146 |
757 002,96 |
126 167,16 | ||||||||||||||||||||
92 |
ФАП п. Терву |
117 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 536 285,81 |
0,8100 |
1,0154 |
378 811,92 |
126 270,64 |
0,8377 |
1,0342 |
385 824,63 |
128 608,21 |
0,8377 |
1,0342 |
771 649,26 |
128 608,21 | ||||||||||||||||||||
93 |
ФАП п. Ласанен |
148 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 501 739,88 |
0,8100 |
1,0128 |
377 841,93 |
125 947,31 |
0,8134 |
1,0042 |
374 632,65 |
124 877,55 |
0,8134 |
1,0042 |
749 265,30 |
124 877,55 | ||||||||||||||||||||
94 |
ФАП Тоунан |
263 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 513 032,75 |
0,8100 |
1,0227 |
381 535,29 |
127 178,43 |
0,8189 |
1,0110 |
377 165,82 |
125 721,94 |
0,8189 |
1,0110 |
754 331,64 |
125 721,94 | ||||||||||||||||||||
95 |
ФАП п. Элисенваара |
837 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 559 458,83 |
0,8100 |
1,0727 |
400 188,63 |
133 396,21 |
0,8390 |
1,0358 |
386 423,40 |
128 807,80 |
0,8390 |
1,0358 |
772 846,80 |
128 807,80 | ||||||||||||||||||||
ФАПы, обслуживающие от 901 жителей до 1500 жителей |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
| |||||||||||||||||||||||
96 |
ФАП Кааламо |
936 |
+ |
2 460 900,00 |
1,4972 |
3 684 459,48 |
- |
1 965 298,95 |
0,5100 |
1,0459 |
491 330,97 |
163 776,99 |
0,5334 |
1,0459 |
491 322,66 |
163 774,22 |
0,5334 |
1,0459 |
982 645,32 |
163 774,22 | ||||||||||||||||||||
XI. ГБУЗ "Олонецкая ЦРБ" |
4 998 |
|
|
|
20 265 200,88 |
|
13 600 432,26 |
|
|
3 400 249,92 |
1 133 416,64 |
|
|
3 400 275,72 |
1 133 425,24 |
|
|
6 799 906,62 |
1 133 317,77 | |||||||||||||||||||||
ФАПы, обслуживающие до 100 жителей |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||||||||||||||
97 |
ФАП п. Речная Сельга |
18 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
921 774,06 |
0,5000 |
1,0013 |
230 587,44 |
76 862,48 |
0,5007 |
1,0013 |
230 610,48 |
76 870,16 |
0,5000 |
1,0000 |
460 576,14 |
76 762,69 |
||||||||||||||||||||
ФАПы, обслуживающие от 101 жителей до 900 жителей |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||||||||||||||
98 |
ФАП д. Мегрега |
797 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 542 560,22 |
0,8100 |
1,0337 |
385 639,02 |
128 546,34 |
0,8373 |
1,0337 |
385 640,40 |
128 546,80 |
0,8373 |
1,0337 |
771 280,80 |
128 546,80 |
||||||||||||||||||||
99 |
ФАП п. Ковера |
509 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 515 671,79 |
0,8100 |
1,0157 |
378 923,82 |
126 307,94 |
0,8227 |
1,0157 |
378 915,99 |
126 305,33 |
0,8227 |
1,0157 |
757 831,98 |
126 305,33 |
||||||||||||||||||||
100 |
ФАП д. Куйтежа |
447 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 521 548,28 |
0,8100 |
1,0196 |
380 378,79 |
126 792,93 |
0,8259 |
1,0196 |
380 389,83 |
126 796,61 |
0,8259 |
1,0196 |
760 779,66 |
126 796,61 |
||||||||||||||||||||
101 |
ФАП с. Михайловское |
317 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 514 017,89 |
0,8100 |
1,0146 |
378 513,45 |
126 171,15 |
0,8218 |
1,0146 |
378 501,48 |
126 167,16 |
0,8218 |
1,0146 |
757 002,96 |
126 167,16 |
||||||||||||||||||||
102 |
ФАП п.Верхний Олонец |
252 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
773 767,92 |
0,4200 |
1,0000 |
193 441,98 |
64 480,66 |
0,4200 |
1,0000 |
193 441,98 |
64 480,66 |
0,4200 |
1,0000 |
386 883,96 |
64 480,66 |
||||||||||||||||||||
103 |
ФАП д. Коткозеро |
718 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 542 209,31 |
0,8100 |
1,0335 |
385 564,41 |
128 521,47 |
0,8371 |
1,0335 |
385 548,30 |
128 516,10 |
0,8371 |
1,0335 |
771 096,60 |
128 516,10 |
||||||||||||||||||||
104 |
ФАП д. Устье Тулоксы |
142 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
773 767,92 |
0,4200 |
1,0000 |
193 441,98 |
64 480,66 |
0,4200 |
1,0000 |
193 441,98 |
64 480,66 |
0,4200 |
1,0000 |
386 883,96 |
64 480,66 |
||||||||||||||||||||
105 |
ФАП д. Рыпушкалицы |
819 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 546 431,90 |
0,8100 |
1,0363 |
386 609,01 |
128 869,67 |
0,8394 |
1,0363 |
386 607,63 |
128 869,21 |
0,8394 |
1,0363 |
773 215,26 |
128 869,21 |
||||||||||||||||||||
ФАПы, обслуживающие от 101 жителей до 900 жителей |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||||||||||||||
106 |
Туксинский ФАП |
979 |
+ |
2 460 900,00 |
1,4972 |
3 684 459,48 |
- |
1 948 682,97 |
0,5100 |
1,0370 |
487 150,02 |
162 383,34 |
0,5289 |
1,0370 |
487 177,65 |
162 392,55 |
0,5289 |
1,0370 |
974 355,30 |
162 392,55 |
||||||||||||||||||||
XII. ГБУЗ "Пряжинская ЦРБ" |
2 250 |
|
|
|
18 422 896,28 |
|
11 698 127,88 |
|
|
2 924 503,26 |
974 834,42 |
|
|
2 924 541,54 |
974 847,18 |
|
|
5 849 083,08 |
974 847,18 |
|||||||||||||||||||||
ФАПы, обслуживающие до 100 жителей |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||||||||||||||
107 |
ФАП п. Верхние-Важины |
67 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
921 152,28 |
0,5000 |
1,0000 |
230 288,07 |
76 762,69 |
0,5000 |
1,0000 |
230 288,07 |
76 762,69 |
0,5000 |
1,0000 |
460 576,14 |
76 762,69 |
||||||||||||||||||||
108 |
ФАП п. Падозеро |
51 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
921 152,28 |
0,5000 |
1,0000 |
230 288,07 |
76 762,69 |
0,5000 |
1,0000 |
230 288,07 |
76 762,69 |
0,5000 |
1,0000 |
460 576,14 |
76 762,69 |
||||||||||||||||||||
ФАПы, обслуживающие от 101 жителей до 900 жителей |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||||||||||||||
109 |
ФАП п. Соддер |
103 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 131 547,62 |
0,6100 |
1,0069 |
282 890,01 |
94 296,67 |
0,6142 |
1,0069 |
282 885,87 |
94 295,29 |
0,6142 |
1,0069 |
565 771,74 |
94 295,29 |
||||||||||||||||||||
110 |
ФАП п. Кинелахта |
101 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
964 997,34 |
0,5200 |
1,0073 |
241 247,94 |
80 415,98 |
0,5238 |
1,0073 |
241 249,80 |
80 416,60 |
0,5238 |
1,0073 |
482 499,60 |
80 416,60 |
||||||||||||||||||||
111 |
ФАП п. Кудама |
120 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 131 187,05 |
0,6100 |
1,0066 |
282 805,74 |
94 268,58 |
0,6140 |
1,0066 |
282 793,77 |
94 264,59 |
0,6140 |
1,0066 |
565 587,54 |
94 264,59 |
||||||||||||||||||||
112 |
ФАП п. Новые-Пески |
149 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 137 430,08 |
0,6100 |
1,0121 |
284 350,95 |
94 783,65 |
0,6174 |
1,0121 |
284 359,71 |
94 786,57 |
0,6174 |
1,0121 |
568 719,42 |
94 786,57 |
||||||||||||||||||||
113 |
ФАП п.Крошнозеро |
374 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 523 941,50 |
0,8100 |
1,0212 |
380 975,70 |
126 991,90 |
0,8272 |
1,0212 |
380 988,60 |
126 996,20 |
0,8272 |
1,0212 |
761 977,20 |
126 996,20 |
||||||||||||||||||||
114 |
ФАП п. Сяпся |
239 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 513 278,66 |
0,8100 |
1,0141 |
378 326,91 |
126 108,97 |
0,8214 |
1,0141 |
378 317,25 |
126 105,75 |
0,8214 |
1,0141 |
756 634,50 |
126 105,75 |
||||||||||||||||||||
ФАПы, обслуживающие от 901 жителей до 1500 жителей |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||||||||||||||
115 |
ФАП п. Матросы |
1 046 |
+ |
2 460 900,00 |
1,4972 |
3 684 459,48 |
- |
2 453 441,07 |
0,6400 |
1,0404 |
613 329,87 |
204 443,29 |
0,6659 |
1,0404 |
613 370,40 |
204 456,80 |
0,6659 |
1,0404 |
1 226 740,80 |
204 456,80 |
||||||||||||||||||||
XIII. ГБУЗ "Лоухская ЦРБ" |
2 003 |
|
|
|
18 638 629,60 |
|
13 059 107,37 |
|
|
3 253 557,42 |
1 084 519,14 |
|
|
3 268 516,65 |
1 089 505,55 |
|
|
6 537 033,30 |
1 089 505,55 |
|||||||||||||||||||||
ФАПы, обслуживающие до 100 жителей |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||||||||||||||
116 |
ФАП п. Тэдино |
65 |
+ |
1 230 500,00 |
1,8934 |
2 329 828,70 |
- |
1 164 914,40 |
0,5000 |
1,0000 |
291 228,60 |
97 076,20 |
0,5000 |
1,0000 |
291 228,60 |
97 076,20 |
0,5000 |
1,0000 |
582 457,20 |
97 076,20 |
||||||||||||||||||||
ФАПы, обслуживающие от 101 жителей до 900 жителей |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||||||||||||||
117 |
ФАП п. Сосновый |
320 |
+ |
1 230 500,00 |
1,8934 |
2 329 828,70 |
- |
978 528,00 |
0,4200 |
1,0000 |
244 632,00 |
81 544,00 |
0,4200 |
1,0000 |
244 632,00 |
81 544,00 |
0,4200 |
1,0000 |
489 264,00 |
81 544,00 |
||||||||||||||||||||
118 |
ФАП п. Энгозеро |
411 |
+ |
1 230 500,00 |
1,8934 |
2 329 828,70 |
- |
1 436 966,07 |
0,6100 |
1,0016 |
355 867,35 |
118 622,45 |
0,6187 |
1,0143 |
360 366,24 |
120 122,08 |
0,6187 |
1,0143 |
720 732,48 |
120 122,08 |
||||||||||||||||||||
119 |
ФАП п. Тунгозеро |
321 |
+ |
1 230 500,00 |
1,8934 |
2 329 828,70 |
- |
1 900 119,72 |
0,8100 |
1,0008 |
472 167,75 |
157 389,25 |
0,8172 |
1,0089 |
475 983,99 |
158 661,33 |
0,8172 |
1,0089 |
951 967,98 |
158 661,33 |
||||||||||||||||||||
120 |
ФАП п. Софпорог |
179 |
+ |
1 230 500,00 |
1,8934 |
2 329 828,70 |
- |
1 895 845,65 |
0,8100 |
1,0010 |
472 262,10 |
157 420,70 |
0,8147 |
1,0058 |
474 527,85 |
158 175,95 |
0,8147 |
1,0058 |
949 055,70 |
158 175,95 |
||||||||||||||||||||
121 |
ФАП п. Плотина |
173 |
+ |
1 230 500,00 |
1,8934 |
2 329 828,70 |
- |
1 890 254,13 |
0,8100 |
1,0010 |
472 262,10 |
157 420,70 |
0,8115 |
1,0019 |
472 664,01 |
157 554,67 |
0,8115 |
1,0019 |
945 328,02 |
157 554,67 |
||||||||||||||||||||
122 |
ФАП п. Малиновая Варакка |
122 |
+ |
1 230 500,00 |
1,8934 |
2 329 828,70 |
- |
1 888 398,39 |
0,8100 |
1,0004 |
471 979,02 |
157 326,34 |
0,8106 |
1,0008 |
472 139,79 |
157 379,93 |
0,8106 |
1,0008 |
944 279,58 |
157 379,93 |
||||||||||||||||||||
123 |
ФАП п. Амбарный |
412 |
+ |
1 230 500,00 |
1,8934 |
2 329 828,70 |
- |
1 904 081,01 |
0,8100 |
1,0029 |
473 158,50 |
157 719,50 |
0,8189 |
1,0110 |
476 974,17 |
158 991,39 |
0,8189 |
1,0110 |
953 948,34 |
158 991,39 |
||||||||||||||||||||
XIV. ГБУЗ "Республиканская больница им. В.А. Баранова" (Прионежский филиал) |
1 997 |
|
|
|
11 053 677,88 |
|
7 771 742,46 |
|
|
2 127 125,49 |
709 041,83 |
|
|
2 127 148,95 |
709 049,65 |
|
|
3 517 468,02 |
586 244,67 |
|||||||||||||||||||||
ФАПы, обслуживающие до 100 жителей |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||||||||||||||
124 |
ФАП д. Ялгуба |
84 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 290 921,24 |
0,9000 |
1,0016 |
415 181,76 |
138 393,92 |
0,9014 |
1,0016 |
415 163,34 |
138 387,78 |
0,5000 |
1,0000 |
460 576,14 |
76 762,69 |
||||||||||||||||||||
ФАПы, обслуживающие от 101 жителей до 900 жителей |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||||||||||||||
125 |
ФАП д. Педасельга |
119 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 497 774,75 |
0,8100 |
1,0039 |
374 521,65 |
124 840,55 |
0,8132 |
1,0039 |
374 540,52 |
124 846,84 |
0,8128 |
1,0034 |
748 712,58 |
124 785,43 |
||||||||||||||||||||
126 |
ФАП п. Пай |
364 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 670 145,81 |
0,9000 |
1,0059 |
416 964,18 |
138 988,06 |
0,9053 |
1,0059 |
416 959,59 |
138 986,53 |
0,9078 |
1,0087 |
836 222,04 |
139 370,34 |
||||||||||||||||||||
127 |
ФАП с. Рыбрека |
426 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 145 715,42 |
0,8100 |
1,0170 |
379 408,83 |
126 469,61 |
0,8238 |
1,0170 |
379 422,63 |
126 474,21 |
0,4200 |
1,0000 |
386 883,96 |
64 480,66 |
||||||||||||||||||||
ФАПы, обслуживающие от 901 жителей до 1500 жителей |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||||||||||||||
128 |
ФАП ст. Шуйская |
1 004 |
+ |
2 460 900,00 |
1,4972 |
3 684 459,48 |
- |
2 167 185,24 |
0,5700 |
1,0305 |
541 049,07 |
180 349,69 |
0,5874 |
1,0305 |
541 062,87 |
180 354,29 |
0,5890 |
1,0334 |
1 085 073,30 |
180 845,55 |
||||||||||||||||||||
XV. ГБУЗ "Питкярантская ЦРБ" |
3 748 |
|
|
|
12 895 982,48 |
|
8 475 644,10 |
|
|
2 198 384,31 |
732 794,77 |
|
|
2 009 795,91 |
669 931,97 |
|
|
4 267 463,88 |
711 243,98 |
|||||||||||||||||||||
ФАПы, обслуживающие от 101 жителей до 900 жителей |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||||||||||||||
129 |
ФАП д. Ууксу |
268 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 502 843,88 |
0,8100 |
1,0065 |
375 491,61 |
125 163,87 |
0,8153 |
1,0065 |
375 507,75 |
125 169,25 |
0,8162 |
1,0076 |
751 844,52 |
125 307,42 |
||||||||||||||||||||
130 |
ФАП д. Рауталахти |
391 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
773 767,92 |
0,4200 |
1,0000 |
193 441,98 |
64 480,66 |
0,4200 |
1,0000 |
193 441,98 |
64 480,66 |
0,4200 |
1,0000 |
386 883,96 |
64 480,66 |
||||||||||||||||||||
131 |
ФАП д. Ряймеля |
473 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 504 405,68 |
0,8100 |
1,0076 |
375 901,98 |
125 300,66 |
0,8162 |
1,0076 |
375 922,26 |
125 307,42 |
0,8170 |
1,0086 |
752 581,44 |
125 430,24 |
||||||||||||||||||||
132 |
ФАП п. Импилахти |
671 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
962 383,53 |
0,8100 |
1,0241 |
382 057,59 |
127 352,53 |
0,4200 |
1,0000 |
193 441,98 |
64 480,66 |
0,4200 |
1,0000 |
386 883,96 |
64 480,66 |
||||||||||||||||||||
133 |
ФАП п. Харлу |
654 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 492 266,72 |
0,8100 |
1,0000 |
373 066,68 |
124 355,56 |
0,8100 |
1,0000 |
373 066,68 |
124 355,56 |
0,8100 |
1,0000 |
746 133,36 |
124 355,56 |
||||||||||||||||||||
ФАПы, обслуживающие от 901 жителей до 1500 жителей |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||||||||||||||
134 |
ФАП д. Хийденсельга |
1 291 |
+ |
2 460 900,00 |
1,4972 |
3 684 459,48 |
- |
2 239 976,37 |
0,5100 |
1,0610 |
498 424,47 |
166 141,49 |
0,5411 |
1,0610 |
498 415,26 |
166 138,42 |
0,6748 |
1,0544 |
1 243 136,64 |
207 189,44 |
||||||||||||||||||||
ВСЕГО |
40 548 |
|
|
|
274 755 135,40 |
|
189 301 532,76 |
|
|
47 736 122,13 |
15 912 040,71 |
|
|
47 652 296,37 |
15 884 098,79 |
|
|
93 913 114,26 |
15 652 185,71 |
|||||||||||||||||||||
* распределение между страховыми
медицинскими организациями:
Карельский филиал ООО "СМК РЕСО-Мед"
- 80%
Филиал ООО "СК "Ингосстрах-М" в г.
Петрозаводск - 20%
** с учетом коэффициента
доступности медицинской помощи 1,029.
Приложение N 24
к Тарифному соглашению
в сфере обязательного
медицинского страхования
Республики Карелия
на 2024 год
(в редакции Дополнительного
соглашения N 8 от 07.08.2024)
ПЕРЕЧЕНЬ СЛУЧАЕВ, ДЛЯ КОТОРЫХ УСТАНОВЛЕН
КСЛП
N |
Случаи, для которых установлен КСЛП |
Значение КСЛП |
1 |
предоставление спального места и питания законному представителю несовершеннолетних (дети до 4 лет, дети старше 4 лет при наличии медицинских показаний, детей-инвалидов в возрасте до 18 лет), за исключением случаев, к которым применяется КСЛП, предусмотренный пунктом 2 настоящего перечня |
0,2 |
2 |
предоставление спального места и питания законному представителю несовершеннолетних (детей до 4 лет, детей старше 4 лет при наличии медицинских показаний, детей-инвалидов в возрасте до 18 лет), получающих медицинскую помощь по профилю "детская онкология" и (или) "гематология" |
0,6 |
3 |
оказание медицинской помощи пациенту в возрасте старше 75 лет в случае проведения консультации врача-гериатра, за исключением случаев госпитализации на геронтологические профильные койки |
0,2 |
4 |
развертывание индивидуального поста |
0,2 |
5 |
наличие у пациента тяжелой сопутствующей патологии <1>, требующей оказания медицинской помощи в период госпитализации |
0,6 |
6 |
проведение сочетанных хирургических вмешательств или проведение однотипных операций на парных органах (уровень 1) <2> |
0,05 |
7 |
проведение сочетанных хирургических вмешательств или проведение однотипных операций на парных органах (уровень 2) <2> |
0,47 |
8 |
проведение сочетанных хирургических вмешательств или проведение однотипных операций на парных органах (уровень 3) <2> |
1,16 |
9 |
проведение сочетанных хирургических вмешательств или проведение однотипных операций на парных органах (уровень 4) <2> |
2,07 |
10 |
проведение сочетанных хирургических вмешательств или проведение однотипных операций на парных органах (уровень 5) <2> |
3,49 |
11 |
проведение 1 этапа медицинской реабилитации пациентов <3> |
0,15 |
12 |
проведение сопроводительной лекарственной терапии при злокачественных новообразованиях у взрослых в стационарных условиях в соответствии с клиническими рекомендациями (уровень 1) |
0,17 |
13 |
проведение сопроводительной лекарственной терапии при злокачественных новообразованиях у взрослых в стационарных условиях в соответствии с клиническими рекомендациями (уровень 2) |
0,61 |
14 |
проведение сопроводительной лекарственной терапии при злокачественных новообразованиях у взрослых в стационарных условиях в соответствии с клиническими рекомендациями (уровень 3) |
1,53 |
15 |
проведение сопроводительной лекарственной терапии при злокачественных новообразованиях у взрослых в условиях дневного стационара в соответствии с клиническими рекомендациями (уровень 1) |
0,29 |
16 |
проведение сопроводительной лекарственной терапии при злокачественных новообразованиях у взрослых в условиях дневного стационара в соответствии с клиническими рекомендациями (уровень 2) |
1,12 |
17 |
проведение сопроводительной лекарственной терапии при злокачественных новообразованиях у взрослых в условиях дневного стационара в соответствии с клиническими рекомендациями (уровень 3) |
2,67 |
18 |
Проведение тестирования на выявление респираторных вирусных заболеваний (гриппа, новой коронавирусной инфекции COVID-19) в период госпитализации |
0,05 |
<1> - наличие у пациента
дополнительного диагноза (диагноза
осложнения заболевания) из перечня,
определенного Приложением N 25 "Перечень
тяжелой сопутствующей патологии,
влияющей на сложность лечения пациента,
оплачиваемой с использованием КСЛП" к
настоящему Тарифному соглашению,
медицинская помощь в соответствии с
которым оказывалась пациенту в период
госпитализации.
<2> - перечень возможных операций,
а также критерии отнесения
соответствующих операций к уровню КСЛП
определен Приложением N 26 "Перечень
сочетанных хирургических вмешательств,
оплачиваемых с использованием КСЛП" и
Приложением N 27 "Перечень однотипных
операций на парных органах, оплачиваемых
с использованием КСЛП" к настоящему
Тарифному соглашению.
<3> - при проведении
реабилитационных мероприятий при
нахождении пациента на реанимационной
койке и/или койке интенсивной терапии,
начавшихся не позднее 48 часов от
поступления в отделение реанимации или
на койку интенсивной терапии с общей
длительностью реабилитационных
мероприятий не менее 5-ти суток, включая
период после перевода на профильные
койки по окончании реанимационных
мероприятий, при обязательной
продолжительности реабилитационных
мероприятий не менее одного часа в сутки
(при условии организации отделения
ранней медицинской реабилитации на не
менее чем 12 коек отделения, оказывающего
медицинскую помощь по профилю
"анестезиология и реанимация", и его
укомплектования в соответствии с
порядком оказания медицинской помощи по
медицинской реабилитации).
* - стоимость КСЛП "проведение
сопроводительной лекарственной терапии
при злокачественных новообразованиях у
взрослых в соответствии с клиническими
рекомендациями" в стационарных условиях
и в условиях дневного стационара
определяется без учета коэффициента
дифференциации субъекта Российской
Федерации.
Перечень схем сопроводительной
лекарственной терапии
КСЛП в случае проведения
сопроводительной лекарственной терапии
при злокачественных новообразованиях у
взрослых может быть применен в случае,
если проведение сопроводительной
терапии предусмотрено соответствующими
клиническими рекомендациями, в рамках
госпитализаций в стационарных условиях
по КСГ st19.084-st19.089, st19.094-st19.102, st19.144-st19.162; в
условиях дневного стационара по КСГ
ds19.058-ds19.062, ds19.067-ds19.078, ds19.116-ds19.134.
При использовании схем
лекарственной терапии,
предусматривающих применение
лекарственных препаратов филграстим,
деносумаб, эмпэгфилграстим, КСЛП
"Проведение сопроводительной
лекарственной терапии при
злокачественных новообразованиях у
взрослых" не применяется.
Перечень схем сопроводительной
лекарственной терапии, при применении
которых может быть применен КСЛП:
Код схемы |
Уровень КСЛП |
Описание схемы |
Условия применения |
supt01 |
1 |
Филграстим 4 дня введения по 300 мкг |
|
supt02 |
2 |
Деносумаб 1 день введения 120 мг |
установленный клиренс креатинина <59 мл/мин на момент принятия решения о назначении препарата Деносумаб |
supt03 |
2 |
Тоцилизумаб 1 день введения 4 мг/кг |
|
supt04 |
2 |
Филграстим 8 дней введения по 300 мкг |
|
supt05 |
3 |
Эмпэгфилграстим 1 день введения 7,5 мг |
|
supt06 |
2 |
Филграстим 10 дней введения по 300 мкг |
|
supt07 |
1 |
Микофенолата мофетил 30 дней введения по 500 мг 2 раза в день |
|
supt08 |
1 |
Такролимус 30 дней введения по 0,1 мг/кг |
|
supt09 |
3 |
Ведолизумаб 1 день введения 300 мг |
|
supt10 |
3 |
Инфликсимаб 1 день введения 800 мг |
|
supt11 |
3 |
Иммуноглобулин человека нормальный 2 дня введения по 1000 мг/кг |
|
supt12 |
3 |
Иммуноглобулин антитимоцитарный 8-14 дней введения 10-20 мг/кг |
|
Проведение тестирования на выявление
респираторных вирусных заболеваний
(грипп, COVID-19) в период госпитализации
Указанный КСЛП не может
применяться при оплате случаев лечения,
оплачиваемых по КСГ st12.012 "Грипп, вирус
гриппа идентифицирован" и КСГ st12.015-st12.019,
используемых для оплаты случаев лечения
новой коронавирусной инфекции COVID-19.
Приложение N 26
к Тарифному соглашению
в сфере обязательного
медицинского страхования
Республики Карелия
на 2024 год
(в редакции Дополнительного
соглашения N 8 от 07.08.2024)
ПЕРЕЧЕНЬ СОЧЕТАННЫХ ХИРУРГИЧЕСКИХ
ВМЕШАТЕЛЬСТВ, ОПЛАЧИВАЕМЫХ С
ИСПОЛЬЗОВАНИЕМ КСЛП
Уровень 1
Операция 1 |
Операция 2 | ||
A16.01.031 |
Устранение рубцовой деформации |
A16.01.017.001 |
Удаление доброкачественных новообразований кожи методом электрокоагуляции |
A16.01.031 |
Устранение рубцовой деформации |
A16.01.017 |
Удаление доброкачественных новообразований кожи |
A16.01.013 |
Удаление сосудистой мальформации |
A16.01.017 |
Удаление доброкачественных новообразований кожи |
A16.01.013 |
Удаление сосудистой мальформации |
A16.01.017.001 |
Удаление доброкачественных новообразований кожи методом электрокоагуляции |
A16.18.027 |
Эндоскопическое электрохирургическое удаление новообразования толстой кишки |
A16.19.017 |
Удаление полипа анального канала и прямой кишки |
A16.18.027 |
Эндоскопическое электрохирургическое удаление новообразования толстой кишки |
A16.19.003.001 |
Иссечение анальной трещины |
A16.26.093 |
Факоэмульсификация без интраокулярной линзы. Факофрагментация, факоаспирация |
A16.26.073.003 |
Проникающая склерэктомия |
A16.26.093.002 |
Факоэмульсификация с имплантацией интраокулярной линзы |
A16.26.070 |
Модифицированная синустрабекулэктомия |
A16.26.093.001 |
Факоэмульсификация с использованием фемтосекундного лазера |
A16.26.070 |
Модифицированная синустрабекулэктомия |
A16.26.049.008 |
Сквозная кератопластика |
A16.26.092 |
Экстракапсулярная экстракция катаракты с имплантацией ИОЛ |
A16.07.061.001 |
Хейлоринопластика (устранение врожденной расщелины верхней губы) |
A16.07.042 |
Пластика уздечки верхней губы |
A16.07.061.001 |
Хейлоринопластика (устранение врожденной расщелины верхней губы) |
A16.07.044 |
Пластика уздечки языка |
A16.07.066 |
Уранопластика (устранение врожденной расщелины твердого и мягкого неба) |
A16.07.042 |
Пластика уздечки верхней губы |
A16.07.066 |
Уранопластика (устранение врожденной расщелины твердого и мягкого неба) |
A16.07.044 |
Пластика уздечки языка |
A16.30.014 |
Экстирпация срединных кист и свищей шеи |
A16.01.018 |
Удаление доброкачественных новообразований подкожно-жировой клетчатки |
A16.30.014 |
Экстирпация срединных кист и свищей шеи |
A16.01.017 |
Удаление доброкачественных новообразований кожи |
A16.30.015 |
Экстирпация боковых свищей шеи |
A16.01.018 |
Удаление доброкачественных новообразований подкожно-жировой клетчатки |
A16.30.015 |
Экстирпация боковых свищей шеи |
A16.01.017 |
Удаление доброкачественных новообразований кожи |
A16.07.016 |
Цистотомия или цистэктомия |
A16.01.018 |
Удаление доброкачественных новообразований подкожно-жировой клетчатки |
A16.01.031 |
Устранение рубцовой деформации |
A16.01.018 |
Удаление доброкачественных новообразований подкожно-жировой клетчатки |
A16.01.013 |
Удаление сосудистой мальформации |
A16.01.018 |
Удаление доброкачественных новообразований подкожно-жировой клетчатки |
A16.26.106 |
Удаление инородного тела, новообразования из глазницы |
A16.26.111 |
Пластика века (блефаропластика) без и с пересадкой тканей |
A16.07.016 |
Цистотомия или цистэктомия |
A16.07.042 |
Пластика уздечки верхней губы |
A16.07.016 |
Цистотомия или цистэктомия |
A16.07.043 |
Пластика уздечки нижней губы |
Уровень 2
Операция 1 |
Операция 2 | ||
A16.12.009 |
Тромбэндартерэктомия |
A06.12.015 |
Ангиография бедренной артерии прямая, обеих сторон |
A16.12.009.001 |
Тромбоэктомия из сосудистого протеза |
A06.12.015 |
Ангиография бедренной артерии прямая, обеих сторон |
A16.12.038.006 |
Бедренно-подколенное шунтирование |
A06.12.015 |
Ангиография бедренной артерии прямая, обеих сторон |
A16.12.008.001 |
Эндартерэктомия каротидная |
A06.12.005 |
Ангиография внутренней сонной артерии |
A16.12.038.008 |
Сонно-подключичное шунтирование |
A06.12.007 |
Ангиография общей сонной артерии |
A16.12.006.001 |
Удаление поверхностных вен нижней конечности |
A16.30.001 |
Оперативное лечение пахово-бедренной грыжи |
A16.12.006.001 |
Удаление поверхностных вен нижней конечности |
A16.30.001.001 |
Оперативное лечение пахово-бедренной грыжи с использованием видеоэндоскопических технологий |
A16.12.006.001 |
Удаление поверхностных вен нижней конечности |
A16.30.001.002 |
Оперативное лечение пахово-бедренной грыжи с использованием сетчатых имплантов |
A16.14.009 |
Холецистэктомия |
A16.30.002 |
Оперативное лечение пупочной грыжи |
A16.14.009 |
Холецистэктомия |
A16.30.003 |
Оперативное лечение околопупочной грыжи |
A16.14.009 |
Холецистэктомия |
A16.30.004 |
Оперативное лечение грыжи передней брюшной стенки |
A16.14.009.002 |
Холецистэктомия лапароскопическая |
A16.30.002 |
Оперативное лечение пупочной грыжи |
A16.14.009.002 |
Холецистэктомия лапароскопическая |
A16.30.003 |
Оперативное лечение околопупочной грыжи |
A16.14.009.002 |
Холецистэктомия лапароскопическая |
A16.30.004 |
Оперативное лечение грыжи передней брюшной стенки |
A16.14.009.001 |
Холецистэктомия малоинвазивная |
A16.30.002 |
Оперативное лечение пупочной грыжи |
A16.14.009.001 |
Холецистэктомия малоинвазивная |
A16.30.003 |
Оперативное лечение околопупочной грыжи |
A16.14.009.001 |
Холецистэктомия малоинвазивная |
A16.30.004 |
Оперативное лечение грыжи передней брюшной стенки |
A16.09.026.004 |
Пластика диафрагмы с использованием видеоэндоскопических технологий |
A16.16.006.001 |
Бужирование пищевода эндоскопическое |
A16.22.001 |
Гемитиреоидэктомия |
A16.14.009.002 |
Холецистэктомия лапароскопическая |
A16.22.001 |
Гемитиреоидэктомия |
A16.30.001 |
Оперативное лечение пахово-бедренной грыжи |
A16.22.001 |
Гемитиреоидэктомия |
A16.30.001.001 |
Оперативное лечение пахово-бедренной грыжи с использованием видеоэндоскопических технологий |
A16.22.001 |
Гемитиреоидэктомия |
A16.30.001.002 |
Оперативное лечение пахово-бедренной грыжи с использованием сетчатых имплантов |
A16.22.001 |
Гемитиреоидэктомия |
A16.30.002 |
Оперативное лечение пупочной грыжи |
A16.22.001 |
Гемитиреоидэктомия |
A16.30.002.001 |
Оперативное лечение пупочной грыжи с использованием видеоэндоскопических технологий |
A16.22.001 |
Гемитиреоидэктомия |
A16.30.004 |
Оперативное лечение грыжи передней брюшной стенки |
A16.20.032 |
Резекция молочной железы |
A16.20.004 |
Сальпингэктомия лапаротомическая |
A16.20.032 |
Резекция молочной железы |
A16.20.017 |
Удаление параовариальной кисты лапаротомическое |
A16.20.032 |
Резекция молочной железы |
A16.20.061 |
Резекция яичника лапаротомическая |
A16.20.005 |
Кесарево сечение |
A16.20.041 |
Стерилизация маточных труб лапаротомическая |
A16.20.005 |
Кесарево сечение |
A16.20.075 |
Перевязка маточных артерий |
A16.20.063.001 |
Влагалищная экстирпация матки с придатками с использованием видеоэндоскопических технологий |
A16.20.083 |
Кольпоперинеоррафия и леваторопластика |
A16.16.033.001 |
Фундопликация лапароскопическая |
A16.14.009.002 |
Холецистэктомия лапароскопическая |
A16.18.027 |
Эндоскопическое электрохирургическое удаление новообразования толстой кишки |
A16.19.013 |
Удаление геморроидальных узлов |
A16.28.071.001 |
Иссечение кисты почки лапароскопическое |
A16.20.001.001 |
Удаление кисты яичника с использованием видеоэндоскопических технологий |
A16.21.002 |
Трансуретральная резекция простаты |
A16.28.085 |
Трансуретральная эндоскопическая цистолитотрипсия |
A16.26.111.001 |
Пластика верхних век без пересадки тканей чрескожным доступом |
A16.26.041.001 |
Пластика конъюнктивальной полости с использованием свободного лоскута слизистой со щеки |
A16.26.145 |
Пластика опорно-двигательной культи при анофтальме |
A16.26.041.001 |
Пластика конъюнктивальной полости с использованием свободного лоскута слизистой со щеки |
A16.19.013 |
Удаление геморроидальных узлов |
A16.19.003.001 |
Иссечение анальной трещины |
A16.26.093 |
Факоэмульсификация без интраокулярной линзы. Факофрагментация, факоаспирация |
A16.26.069 |
Трабекулотомия |
A16.26.093 |
Факоэмульсификация без интраокулярной линзы. Факофрагментация, факоаспирация |
A16.26.146 |
Реконструкция угла передней камеры глаза |
A16.30.004.011 |
Оперативное лечение грыжи передней брюшной стенки с использованием сетчатых имплантов |
A16.30.001.002 |
Оперативное лечение пахово-бедренной грыжи с использованием сетчатых имплантов |
A16.30.004.011 |
Оперативное лечение грыжи передней брюшной стенки с использованием сетчатых имплантов |
A16.30.001.001 |
Оперативное лечение пахово-бедренной грыжи с использованием видеоэндоскопических технологий |
A16.30.002.001 |
Оперативное лечение пупочной грыжи с использованием видеоэндоскопических технологий |
A16.30.001.002 |
Оперативное лечение пахово-бедренной грыжи с использованием сетчатых имплантов |
A16.30.002.001 |
Оперативное лечение пупочной грыжи с использованием видеоэндоскопических технологий |
A16.30.001.001 |
Оперативное лечение пахово-бедренной грыжи с использованием видеоэндоскопических технологий |
A16.30.002 |
Оперативное лечение пупочной грыжи |
A16.30.001 |
Оперативное лечение пахово-бедренной грыжи |
A16.30.004 |
Оперативное лечение грыжи передней брюшной стенки |
A16.30.001 |
Оперативное лечение пахово-бедренной грыжи |
A16.08.013.001 |
Пластика носовой перегородки с использованием видеоэндоскопических технологий |
A16.08.017.001 |
Гайморотомия с использованием видеоэндоскопических технологий |
A16.26.093 |
Факоэмульсификация без интраокулярной линзы. Факофрагментация, факоаспирация |
A16.26.115 |
Удаление силиконового масла (или иного высокомолекулярного соединения) из витреальной полости |
A16.26.099 |
Эвисцерация глазного яблока |
A16.26.041.001 |
Пластика конъюнктивальной полости с использованием свободного лоскута слизистой со щеки |
A16.26.115 |
Удаление силиконового масла (или иного высокомолекулярного соединения) из витреальной полости |
A16.26.094 |
Имплантация интраокулярной линзы |
A16.12.019.001 |
Ревизия бедренных артерий |
A16.12.028 |
Установка стента в сосуд |
A16.12.019.001 |
Ревизия бедренных артерий |
A16.12.026 |
Баллонная вазодилатация |
A16.12.019.001 |
Ревизия бедренных артерий |
А16.12.026.018 |
Баллонная ангиопластика подвздошной артерии |
A16.14.009 |
Холецистэктомия |
A16.30.002.001 |
Оперативное лечение пупочной грыжи с использованием видеоэндоскопических технологий |
A16.14.009 |
Холецистэктомия |
A16.30.002.002 |
Оперативное лечение пупочной грыжи с использованием сетчатых имплантов |
A16.14.009 |
Холецистэктомия |
A16.30.004.011 |
Оперативное лечение грыжи передней брюшной стенки с использованием сетчатых имплантов |
A16.14.009.002 |
Холецистэктомия лапароскопическая |
A16.30.002.001 |
Оперативное лечение пупочной грыжи с использованием видеоэндоскопических технологий |
A16.14.009.002 |
Холецистэктомия лапароскопическая |
A16.30.002.002 |
Оперативное лечение пупочной грыжи с использованием сетчатых имплантов |
A16.14.009.002 |
Холецистэктомия лапароскопическая |
A16.30.004.011 |
Оперативное лечение грыжи передней брюшной стенки с использованием сетчатых имплантов |
A16.14.009.001 |
Холецистэктомия малоинвазивная |
A16.30.002.001 |
Оперативное лечение пупочной грыжи с использованием видеоэндоскопических технологий |
A16.14.009.001 |
Холецистэктомия малоинвазивная |
A16.30.002.002 |
Оперативное лечение пупочной грыжи с использованием сетчатых имплантов |
A16.14.009.001 |
Холецистэктомия малоинвазивная |
A16.30.004.011 |
Оперативное лечение грыжи передней брюшной стенки с использованием сетчатых имплантов |
A16.30.003 |
Оперативное лечение околопупочной грыжи |
A16.30.001.002 |
Оперативное лечение пахово-бедренной грыжи с использованием сетчатых имплантов |
A16.30.002 |
Оперативное лечение пупочной грыжи |
A16.30.001.002 |
Оперативное лечение пахово-бедренной грыжи с использованием сетчатых имплантов |
A16.30.004 |
Оперативное лечение грыжи передней брюшной стенки |
A16.30.001.002 |
Оперативное лечение пахово-бедренной грыжи с использованием сетчатых имплантов |
A16.30.002 |
Оперативное лечение пупочной грыжи |
A16.16.033.001 |
Фундопликация лапароскопическая |
A16.30.002 |
Оперативное лечение пупочной грыжи |
A16.09.026.004 |
Пластика диафрагмы с использованием видеоэндоскопических технологий |
A16.30.005.003 |
Устранение грыжи пищеводного отверстия диафрагмы с использованием видеоэндоскопических технологий |
A16.16.046.002 |
Лапароскопическая диафрагмокрурорафия |
A16.30.005.003 |
Устранение грыжи пищеводного отверстия диафрагмы с использованием видеоэндоскопических технологий |
A16.16.033.001 |
Фундопликация лапароскопическая |
A16.20.043 |
Мастэктомия |
A16.20.011.002 |
Тотальная гистерэктомия (экстирпация матки) с придатками лапаротомическая |
A16.20.005 |
Кесарево сечение |
A16.20.035 |
Миомэктомия (энуклеация миоматозных узлов) лапаротомическая |
A16.20.005 |
Кесарево сечение |
A16.20.001 |
Удаление кисты яичника |
A16.20.005 |
Кесарево сечение |
A16.20.061 |
Резекция яичника лапаротомическая |
A16.20.005 |
Кесарево сечение |
A16.20.039 |
Метропластика лапаротомическая |
A16.20.083 |
Кольпоперинеоррафия и леваторопластика |
A16.20.042.001 |
Слинговые операции при недержании мочи |
A16.14.009.002 |
Холецистэктомия лапароскопическая |
A16.20.063.001 |
Влагалищная экстирпация матки с придатками с использованием видеоэндоскопических технологий |
A16.18.009.001 |
Аппендэктомия с использованием видеоэндоскопических технологий |
A16.20.061.001 |
Резекция яичника с использованием видеоэндоскопических технологий |
A16.18.009 |
Аппендэктомия |
A16.20.061 |
Резекция яичника лапаротомическая |
A16.28.054 |
Трансуретральная уретеролитоэкстракция |
A16.28.003.001 |
Лапароскопическая резекция почки |
A16.26.093 |
Факоэмульсификация без интраокулярной линзы. Факофрагментация, факоаспирация |
A16.26.049 |
Кератопластика (трансплантация роговицы) |
A16.26.093 |
Факоэмульсификация без интраокулярной линзы. Факофрагментация, факоаспирация |
A16.26.087 |
Замещение стекловидного тела |
A16.26.098 |
Энуклеация глазного яблока |
A16.26.041.001 |
Пластика конъюнктивальной полости с использованием свободного лоскута слизистой со щеки |
A16.26.115 |
Удаление силиконового масла (или иного высокомолекулярного соединения) из витреальной полости |
A16.26.093.002 |
Факоэмульсификация с имплантацией интраокулярной линзы |
A16.26.094 |
Имплантация интраокулярной линзы |
A16.26.086.001 |
Интравитреальное введение лекарственных препаратов |
Уровень 3
Операция 1 |
Операция 2 | ||
A16.22.001 |
Гемитиреоидэктомия |
A16.30.002.002 |
Оперативное лечение пупочной грыжи с использованием сетчатых имплантов |
A16.18.016 |
Гемиколэктомия правосторонняя |
A16.14.030 |
Резекция печени атипичная |
A16.30.002.002 |
Оперативное лечение пупочной грыжи с использованием сетчатых имплантов |
A16.30.001.002 |
Оперативное лечение пахово-бедренной грыжи с использованием сетчатых имплантов |
A16.30.002.002 |
Оперативное лечение пупочной грыжи с использованием сетчатых имплантов |
A16.30.001.001 |
Оперативное лечение пахово-бедренной грыжи с использованием видеоэндоскопических технологий |
A16.26.093.002 |
Факоэмульсификация с имплантацией интраокулярной линзы |
A16.26.049.005 |
Неавтоматизированная эндотекатопластика |
A16.26.049.004 |
Послойная кератопластика |
A16.26.093.002 |
Факоэмульсификация с имплантацией интраокулярной линзы |
A16.26.089.002 |
Витреоэктомия задняя субтотальная закрытая |
A16.26.093.002 |
Факоэмульсификация с имплантацией интраокулярной линзы |
Уровень 4
Операция 1 |
Операция 2 | ||
A16.09.026.004 |
Пластика диафрагмы с использованием видеоэндоскопических технологий |
A16.16.032.002 |
Эндоскопическая кардиодилятация пищевода баллонным кардиодилятатором |
A16.28.004.001 |
Лапароскопическая нефрэктомия |
A16.21.002 |
Трансуретральная резекция простаты |
A16.26.089.002 |
Витреоэктомия задняя субтотальная закрытая |
A16.26.094 |
Имплантация интраокулярной линзы |
A16.26.089.002 |
Витреоэктомия задняя субтотальная закрытая |
A16.26.082 |
Круговое эпиклеральное пломбирование |
A16.12.011.008 |
Пластика глубокой бедренной артерии |
A16.12.026 |
Баллонная вазодилатация |
A16.26.093.001 |
Факоэмульсификация с использованием фемтосекундного лазера |
A16.26.049.005 |
Неавтоматизированная эндотекатопластика |
A16.26.093.001 |
Факоэмульсификация с использованием фемтосекундного лазера |
A16.26.093.002 |
Факоэмульсификация с имплантацией интраокулярной линзы |
A16.30.005.003 |
Устранение грыжи пищеводного отверстия диафрагмы с использованием видеоэндоскопических технологий |
A16.30.005.001 |
Пластика диафрагмы с использованием импланта |
A16.20.014 |
Влагалищная тотальная гистерэктомия (экстирпация матки) с придатками |
A16.20.042.001 |
Слинговые операции при недержании мочи |
A16.20.063.001 |
Влагалищная экстирпация матки с придатками с использованием видеоэндоскопических технологий |
A16.20.042.001 |
Слинговые операции при недержании мочи |
A16.26.049.004 |
Послойная кератопластика |
A16.26.093.001 |
Факоэмульсификация с использованием фемтосекундного лазера |
A16.12.009.001 |
Тромбоэктомия из сосудистого протеза |
А16.12.026.018 |
Баллонная ангиопластика подвздошной артерии |
A16.12.038.006 |
Бедренно - подколенное шунтирование |
А16.12.026.018 |
Баллонная ангиопластика подвздошной артерии |
A16.12.009.001 |
Тромбоэктомия из сосудистого протеза |
A16.12.028 |
Установка стента в сосуд |
A16.12.011.008 |
Пластика глубокой бедренной артерии |
A16.12.028 |
Установка стента в сосуд |
A16.12.011.008 |
Пластика глубокой бедренной артерии |
А16.12.026.018 |
Баллонная ангиопластика подвздошной артерии |
A16.12.009 |
Тромбэндартерэктомия |
A16.12.028 |
Установка стента в сосуд |
A16.12.009 |
Тромбэндартерэктомия |
А16.12.026.018 |
Баллонная ангиопластика подвздошной артерии |
A16.12.038.006 |
Бедренно-подколенное шунтирование |
A16.12.026.002 |
Баллонная ангиопластика подколенной артерии и магистральных артерий голени |
A16.12.038.006 |
Бедренно-подколенное шунтирование |
A16.12.026.004 |
Баллонная ангиопластика со стентированием подколенной артерии и магистральных артерий голени |
A16.26.089.002 |
Витреоэктомия задняя субтотальная закрытая |
A16.26.093.001 |
Факоэмульсификация с использованием фемтосекундного лазера |
Ссылается на




