Тарифное соглашение в сфере
обязательного медицинского страхования
Республики Карелия на 2024 год
от 6 февраля 2024 года
г. Петрозаводск
(с
изменениями на 28 декабря 2024 года)
(в ред. Дополнительных соглашений от
06.02.2024 N 1, от 29.02.2024 N 2, от 29.03.2024 N 3, от 26.04.2024 N
4, от 31.05.2024 N 5, от 20.06.2024 N 6, от 01.07.2024 N 7, от
07.08.2024 N 8, от 30.08.2024 N 9, от 10.09.2024 N 10, от 31.10.2024
N 11, от 29.11.2024 N 12, от 26.12.2024 N 13, от 28.12.2024 N 14)
I. Общие положения
1.1 Тарифное соглашение разработано
в целях обеспечения финансовой
устойчивости сферы обязательного
медицинского страхования (далее - ОМС)
Республики Карелия, в соответствии с:
- Федеральным законом от 29.11.2010 N
326-ФЗ "Об обязательном медицинском
страховании в Российской Федерации"
(далее - Федеральный закон от 29.11.2010 N
326-ФЗ);
- Федеральным законом от 21.11.2011 N
323-ФЗ "Об основах охраны здоровья граждан
в Российской Федерации" (далее -
Федеральный закон от 21.11.2011 N 323-ФЗ);
- постановлением Правительства
Российской Федерации от 28.12.2023 N 2353 "О
программе государственных гарантий
бесплатного оказания гражданам
медицинской помощи на 2024 год и на
плановый период 2025 и 2026 годов" (далее -
Программа государственных гарантий);
- постановлением Правительства
Российской Федерации от 05.05.2012 N 462 "О
порядке распределения, предоставления и
расходования субвенций из бюджета
Федерального фонда обязательного
медицинского страхования бюджетам
территориальных фондов обязательного
медицинского страхования на
осуществление переданных органам
государственной власти субъектов
Российской Федерации полномочий
Российской Федерации в сфере
обязательного медицинского страхования"
(далее - постановление Правительства РФ
от 05.05.2012 N 462);
- постановлением Правительства
Республики Карелия от 29.12.2023 N 650-П "О
Территориальной программе
государственных гарантий бесплатного
оказания гражданам медицинской помощи в
Республике Карелия на 2024 год и на
плановый период 2025 и 2026 годов" (далее -
Территориальная программа
государственных гарантий);
- приказом Министерства
здравоохранения Российской Федерации от
28.02.2019 N 108н "Об утверждении Правил
обязательного медицинского страхования"
(далее - Правила ОМС);
- приказом Министерства
здравоохранения Российской Федерации от
10.02.2023 N 44 "Об утверждении Требований к
структуре и содержанию тарифного
соглашения" (далее - приказ МЗ РФ от 10.02.2023
N 44);
- приказом Министерства
здравоохранения Российской Федерации от
12.02.2021 N 80н "Об утверждении порядка и
сроков рассмотрения тарифных
соглашений, заключаемых в соответствии с
частью 2 статьи 30 Федерального закона от
29.11.2010 N 326-ФЗ, подготовки заключения
Федеральным фондом обязательного
медицинского страхования о соответствии
тарифного соглашения базовой программе
обязательного медицинского страхования
и его типовой формы" (далее - приказ МЗ РФ
от 12.02.2021 N 80н);
- приказом Министерства
здравоохранения и социального развития
Российской Федерации от 17.05.2012 N 555н "Об
утверждении номенклатуры коечного фонда
по профилям медицинской помощи" (далее -
приказ МЗ и СР РФ от 17.05.2012 N 555н);
- приказом Министерства
здравоохранения Российской Федерации от
13.10.2017 N 804н "Об утверждении номенклатуры
медицинских услуг" (далее - приказ МЗ РФ
от 13.10.2017 N 804н);
- приказом Министерства
здравоохранения Российской Федерации от
27.04.2021 N 404н "Об утверждении Порядка
проведения профилактического
медицинского осмотра и диспансеризации
определенных групп взрослого населения"
(далее - приказ МЗ РФ от 27.04.2021 N 404н);
- приказом Министерства
здравоохранения Российской Федерации от
01.07.2021 N 698н "Об утверждении Порядка
направления граждан на прохождение
углубленной диспансеризации, включая
категории граждан, проходящих
углубленную диспансеризацию в
первоочередном порядке (далее - приказ МЗ
РФ от 01.07.2021 N 698н);
- приказом Министерства
здравоохранения Российской Федерации от
15.02.2013 N 72н "О проведении диспансеризации
пребывающих в стационарных учреждениях
детей-сирот и детей, находящихся в
трудной жизненной ситуации" (далее -
приказ МЗ РФ от 15.02.2013 N 72н);
- приказом Министерства
здравоохранения Российской Федерации от
21.04.2022 N 275н "Об утверждении порядка
диспансеризации детей-сирот и детей,
оставшихся без попечения родителей, в
том числе усыновленных (удочеренных),
принятых под опеку (попечительство), в
приемную или патронатную семью" (далее -
приказ МЗ РФ от 21.04.2022 N 275н);
- приказом Министерства
здравоохранения Российской Федерации от
10.08.2017 N 514н "О порядке проведения
профилактических медицинских осмотров
несовершеннолетних" (далее - приказ МЗ РФ
от 10.08.2017 N 514н);
- приказом Министерства
здравоохранения Российской Федерации от
15.03.2022 N 168н "Об утверждении порядка
проведения диспансерного наблюдения за
взрослыми";
- приказом Минздрава России от
04.06.2020 N 548н "Об утверждении порядка
диспансерного наблюдения за взрослыми с
онкологическими заболеваниями" (далее -
приказ МЗ РФ от 04.06.2020 N 548н);
- приказом Министерства
здравоохранения Российской Федерации от
13.10.2015 N 711н "Об утверждении формы
направления на медицинское
обследование, а также перечня
исследований при проведении
медицинского обследования и формы
заключения о состоянии здоровья
ребенка-сироты, ребенка, оставшегося без
попечения родителей, помещаемого под
надзор в организацию для детей-сирот и
детей, оставшихся без попечения
родителей (далее - приказ МЗ РФ от 13.10.2015 N
711н);
- приказом Министерства
здравоохранения и социального развития
Российской Федерации от 23.03.2012 N 252н "Об
утверждении порядка возложения на
фельдшера, акушерку руководителем
медицинской организации при организации
оказания первичной медико-санитарной
помощи и скорой медицинской помощи
отдельных функций лечащего врача по
непосредственному оказанию медицинской
помощи пациенту в период наблюдения за
ним и его лечения, в том числе по
назначению и применению лекарственных
препаратов, включая наркотические
лекарственные препараты и психотропные
лекарственные препараты" (далее - приказ
МЗ и СР РФ от 23.03.2012 N 252н);
- приказом Министерства
здравоохранения и социального развития
Российской Федерации от 15.05.2012 N 543н "Об
утверждении Положения об организации
оказания первичной медико-санитарной
помощи взрослому населению" (далее -
приказ МЗ и СР РФ от 15.05.2012 N 543н);
- приказом Министерства
здравоохранения Российской Федерации от
15.12.2014 N 834н "Об утверждении
унифицированных форм медицинской
документации, используемых в
медицинских организациях, оказывающих
медицинскую помощь в амбулаторных
условиях, и порядков по их заполнению"
(далее - приказ МЗ РФ от 15.12.2014 N 834н);
- приказом Федерального фонда
обязательного медицинского страхования
от 07.04.2011 N 79 "Об утверждении Общих
принципов построения и функционирования
информационных систем и порядка
информационного взаимодействия в сфере
обязательного медицинского страхования"
(далее - приказ ФФОМС от 07.04.2011 N 79);
- приказом Министерства
здравоохранения Российской Федерации от
19.03.2021 N 231н "Об утверждении Порядка
проведения контроля объемов, сроков,
качества и условий предоставления
медицинской помощи по обязательному
медицинскому страхованию, а также ее
финансового обеспечения" (далее - приказ
МЗ РФ от 19.03.2021 N 231н);
- "Методическими рекомендациями по
способам оплаты медицинской помощи за
счет средств обязательного медицинского
страхования" Министерства
здравоохранения Российской Федерации и
Федерального фонда обязательного
медицинского страхования (далее -
Методические рекомендации);
- Порядками оказания медицинской
помощи населению, утвержденными
Министерством здравоохранения
Российской Федерации;
- и иными нормативными правовыми
актами.
1.2. Предметом настоящего Тарифного
соглашения являются согласованные
Сторонами способы и условия оплаты
медицинской помощи, оказываемой
медицинскими организациями
застрахованным лицам в рамках
Территориальной программы
обязательного медицинского страхования
Республики Карелия, размер и структура
тарифов на оплату медицинской помощи,
размер неоплаты или неполной оплаты
затрат на оказание медицинской помощи, а
также уплаты медицинской организацией
штрафов за неоказание, несвоевременное
оказание либо оказание медицинской
помощи ненадлежащего качества.
1.3. На основании статей 30, 36
Федерального закона от 29.11.2010 N 326-ФЗ,
статьи 79 Федерального закона от 21.11.2011 N
323-фЗ "Об основах охраны здоровья граждан
в Российской Федерации" сторонами
тарифного соглашения являются
Министерство здравоохранения
Республики Карелия (далее - Министерство)
в лице Министра здравоохранения
Республики Карелия М.Е. Охлопкова,
Государственное учреждение
"Территориальный фонд обязательного
медицинского страхования Республики
Карелия" (далее - ГУ ТФОМС РК) в лице и.о.
директора О.Л. Салонен, Карельский филиал
ООО "СМК РЕСО-Мед" в лице директора В.А.
Пантелеева, Республиканская организация
профсоюза работников здравоохранения в
лице председателя М.П. Цаплина,
Региональная общественная организация
"Союз главных врачей учреждений
здравоохранения Республики Карелия" в
лице директора А.А. Романова.
1.4. Целями Тарифного соглашения
являются:
- создание условий для обеспечения
равнодоступности застрахованным в
системе ОМС лицам в бесплатном получении
качественной медицинской помощи по
Программе ОМС с учетом порядков оказания
медицинской помощи и на основе
стандартов медицинской помощи;
- обеспечение финансовой
устойчивости системы ОМС в Республике
Карелия с учетом особенностей
половозрастного состава населения,
уровня и структуры заболеваемости
населения Республик Карелия;
- обеспечение целевого и
эффективного использования средств ОМС.
1.5. Положения Тарифного соглашения
являются обязательными для всех
участников сферы обязательного
медицинского страхования Республики
Карелия.
1.6. За счет средств ОМС оплачивается
медицинская помощь, оказанная
медицинскими организациями любой формы
собственности, имеющими полученную в
установленном порядке лицензию на
оказание медицинской помощи,
включенными в Реестр медицинских
организаций, осуществляющих
деятельность в сфере ОМС (приложение N 1 к
настоящему Тарифному соглашению) и
заключивших договоры на оказание и
оплату медицинской помощи по ОМС.
1.7. МО ведут раздельный учет:
1) по поступлениям и кассовым
расходам в разрезе:
- условий оказания медицинской
помощи;
- медицинских услуг (компьютерной
томографии, магнитно-резонансной
томографии, ультразвукового
исследования сердечно-сосудистой
системы, эндоскопических
диагностических исследований,
молекулярно-генетических исследований и
патологоанатомических исследований
биопсийного (операционного) материала с
целью диагностики онкологических
заболеваний и подбора противоопухолевой
лекарственной терапии (далее -
молекулярно-генетические исследования и
патологоанатомические исследования
биопсийного (операционного) материала),
тестирования на выявление новой
коронавирусной инфекции (COVID-19),
профилактических медицинских осмотров и
диспансеризации, в том числе углубленной
диспансеризации, средств на финансовое
обеспечение фельдшерских /
фельдшерско-акушерских пунктов);
- структурных подразделений
медицинских организаций;
2) объемов медицинской помощи,
оказанной в амбулаторных условиях,
стационарных условиях, в условиях
дневного стационара и скорой
медицинской помощи;
3) посещений с профилактической
целью (посещения Центра здоровья в связи
с диспансеризацией определенных групп
населения, диспансерным наблюдением,
профилактическим осмотром, разовые
посещения по заболеваниям, посещения с
иными целями), неотложной медицинской
помощи, а также посещений и обращений по
поводу заболеваний;
4) вызовов специализированных
выездных бригад скорой медицинской
помощи, врачебных общепрофильных
выездных бригад скорой медицинской
помощи, фельдшерских общепрофильных
выездных бригад скорой медицинской
помощи.
1.8. Основные понятия и термины:
Застрахованное лицо - физическое
лицо, на которое распространяется
обязательное медицинское страхование в
соответствии с Федеральным законом от
29.11.2010 N 326-ФЗ.
Прикрепленное застрахованное лицо
- лицо, застрахованное по ОМС на
территории Республики Карелия, и
прикрепившееся к медицинской
организации в установленном порядке для
получения первичной медико-санитарной
помощи.
Медицинская помощь - комплекс
мероприятий, направленных на
поддержание и (или) восстановление
здоровья и включающий в себя
предоставление медицинских услуг.
Первичная медико-санитарная помощь
- вид медицинской помощи, оказываемой в
амбулаторных условиях и в условиях
дневного стационара, включающий в себя
мероприятия по профилактике,
диагностике, лечению заболеваний и
состояний, медицинской реабилитации,
наблюдению за течением беременности,
формированию здорового образа жизни и
санитарно-гигиеническому просвещению
населения. Первичная медико-санитарная
помощь гражданам в целях приближения к
их месту жительства, месту работы или
обучения осуществляется по
территориально-участковому принципу,
предусматривающему формирование групп
обслуживаемого населения по месту
жительства, месту работы или учебы.
Первичная доврачебная
медико-санитарная помощь оказывается
фельдшерами, акушерами и другими
медицинскими работниками со средним
медицинским образованием.
Первичная врачебная
медико-санитарная помощь оказывается
врачами-терапевтами,
врачами-терапевтами участковыми,
врачами-педиатрами, врачами-педиатрами
участковыми и врачами общей практики
(семейными врачами).
Первичная специализированная
медико-санитарная помощь оказывается
врачами-специалистами, включая
врачей-специалистов медицинских
организаций, оказывающих
специализированную, в том числе
высокотехнологичную, медицинскую
помощь.
Специализированная медицинская
помощь - вид медицинской помощи,
оказываемый врачами-специалистами в
стационарных условиях и условиях
дневного стационара, включающий в себя
профилактику, диагностику и лечение
заболеваний и состояний (в том числе в
период беременности, родов и
послеродовый период), требующих
использования специальных методов и
сложных медицинских технологий, а также
медицинскую реабилитацию.
Высокотехнологичная медицинская
помощь (далее - ВМП) - вид медицинской
помощи, являющийся частью
специализированной медицинской помощи,
который включает в себя применение новых
сложных и (или) уникальных методов
лечения, а также ресурсоемких методов
лечения с научно доказанной
эффективностью, в том числе клеточных
технологий, роботизированной техники,
информационных технологий и методов
генной инженерии, разработанных на
основе достижений медицинской науки и
смежных отраслей науки и техники.
Скорая, в том числе скорая
специализированная - медицинская помощь
оказывается гражданам в экстренной или
неотложной форме вне МО (по месту вызова
бригады скорой, в том числе скорой
специализированной, медицинской помощи,
а также в транспортном средстве при
медицинской эвакуации), при
заболеваниях, несчастных случаях,
травмах, отравлениях и других
состояниях, требующих срочного
медицинского вмешательства.
Медицинская услуга - медицинское
вмешательство или комплекс медицинских
вмешательств, направленных на
профилактику, диагностику и лечение
заболеваний, медицинскую - реабилитацию
и имеющих самостоятельное законченное
значение.
Медицинское освидетельствование -
совокупность методов медицинского
осмотра и медицинских исследований,
направленных на подтверждение такого
состояния здоровья человека, которое
влечет за собой наступление юридически
значимых последствий.
Медицинская организация (МО) -
юридическое лицо (филиал), независимо от
организационно-правовой формы,
осуществляющее в качестве основного
(уставного) вида деятельности
медицинскую деятельность на основании
лицензии, выданной в порядке,
установленном законодательством
Российской Федерации, и включенное в
реестр медицинских организаций,
осуществляющих деятельность в сфере
обязательного медицинского страхования
в Республике Карелия.
Страховая медицинская организация
(СМО) - страховая организация, имеющая
лицензию, выданную федеральным органом
исполнительной власти, осуществляющим
функции по контролю и надзору в сфере
страховой деятельности, и включенная в
реестр страховых медицинских
организаций, осуществляющих
деятельность в сфере обязательного
медицинского страхования в Республике
Карелия.
Комиссия по разработке
Территориальной программы ОМС - Комиссия
по разработке Территориальной программы
обязательного медицинского страхования,
созданная в соответствии с
законодательством Российской Федерации
в сфере обязательного медицинского
страхования, разрабатывающая проект
территориальной программы,
осуществляющая распределение и
корректировку объемов медицинской
помощи, рассмотрение тарифов и
формирование тарифного соглашения,
разрабатывающая и устанавливающая
показатели эффективности деятельности
медицинских организаций,
устанавливающая иные сроки подачи
медицинскими организациями уведомления
об осуществлении деятельности в сфере
обязательного медицинского страхования
для вновь создаваемых медицинских
организаций в соответствии с Правилами
ОМС.
Обслуживаемое население -
застрахованные лица, проживающие на
территории обслуживания, в соответствии
с паспортами участков и с учетом
критериев территориальной (в том числе
транспортной) доступности первичной
доврачебной, первичной врачебной и
неотложной медико-санитарной помощи.
Прикрепленное население -
застрахованные лица, фактически
прикрепившиеся для оказания первичной
медико-санитарной помощи к медицинским
организациям на территории
обслуживания, в том числе
воспользовавшиеся правом выбора
медицинского учреждения и врача (с его
согласия) в соответствии с действующим
законодательством.
Посещение - единица объема
медицинской помощи, оказываемой в
амбулаторных условиях с
профилактической целью, в том числе
однократное посещение в связи с
заболеванием, и при оказании медицинской
помощи в неотложной форме, с последующей
записью в карте амбулаторного больного.
Под посещением в амбулаторных
условиях понимается контакт пациента с
врачом (кроме врачей параклинических
специальностей), средним медицинским
персоналом, ведущим самостоятельный
прием в амбулаторно-поликлинической
организации (подразделении), а также на
дому, включающий комплекс необходимых
профилактических,
лечебно-диагностических услуг, с
последующей записью в медицинской карте
амбулаторного больного (постановка
диагноза, назначение лечения, записи
динамического наблюдения и другие
записи на основании наблюдения за
пациентом).
Посещение приемного отделения
стационара - случай оказания неотложной
медицинской помощи в приемном отделении
стационара пациенту, не подлежащему
госпитализации, с последующей записью в
"Журнал учета приема пациентов и отказов
в оказании медицинской помощи в
стационарных условиях, в условиях
дневного стационара" (ф. N 001/у).
Посещения к одному и тому же
врачу-специалисту (среднему
медицинскому работнику) и/или к
врачам-специалистам одной
специальности, выполненные пациентом в
течение одного дня, учитываются и
оплачиваются как одно посещение.
Дистанционное взаимодействие или
телемедицинская консультация (далее -
ТМК) - консультация
врачом-специалистом/консилиумом,
осуществляемая по электронным каналам
связи с использованием компьютерных и
телекоммуникационных технологий для
передачи информации о состоянии
здоровья пациента, видеоизображения
данных инструментального,
лабораторного, лучевого обследований.
Возможно проведение ТМК с приглашением
пациента, а также в режиме врач-пациент.
Обращение по поводу заболевания -
законченный случай лечения заболевания
в амбулаторных условиях с кратностью не
менее двух посещений по поводу одного
заболевания (несчастного случая, травмы,
отравления или иного состояния) врачей
одной специальности или медицинских
работников, имеющих среднее медицинское
образование, ведущих самостоятельный
прием.
Под законченным случаем лечения
заболевания в амбулаторных условиях
понимается объем
лечебно-диагностических и
реабилитационных мероприятий, в
результате которых наступает
выздоровление, улучшение, направление
пациента в дневной стационар, на
госпитализацию в круглосуточный
стационар, летальный исход. В объем
медицинских услуг входит обследование
(физикальное, лабораторное,
функциональное, ультразвуковое,
эндоскопическое, рентгенологическое и
т.д.) и лечение. Обращение, как
законченный случай по поводу
заболевания, складывается из первичных и
повторных посещений, а также
консультаций специалистов, выполненных
в рамках одного страхового случая.
Обращение по поводу проведения
диспансерного наблюдения - законченный
случай медицинской помощи по поводу
диспансерного наблюдения в рамках
оказания первичной медико-санитарной
помощи больных хроническими
неинфекционными заболеваниями и
пациентов с высоким риском их развития, а
также граждан, находящихся в
восстановительном периоде после
перенесенных острых заболеваний,
состояний, в том числе травм и
отравлений. Единицей объема оказанной
медицинской помощи является комплексное
посещение.
Неотложная медицинская помощь -
медицинская помощь, оказанная гражданам
вне медицинской организации, а также в
амбулаторных и стационарных условиях,
при внезапных острых заболеваниях,
состояниях, обострении хронических
заболеваний без явных признаков угрозы
жизни пациента.
Условная единица трудоемкости (УЕТ)
- норматив времени, затрачиваемый при
оказании стоматологической медицинской
помощи на выполнение объема работы
врачом-стоматологом и зубным врачом на
терапевтическом, хирургическом,
ортодонтическом приеме.
Законченный случай лечения в
стационаре или дневном стационаре -
случай оказания медицинской помощи по
основному заболеванию в соответствии со
стандартами и порядками оказания
медицинской помощи с предоставлением
лечебно-диагностических и
консультативных услуг
врачей-специалистов при наличии
сопутствующего заболевания и (или)
возникающих острых состояниях от
момента поступления до выбытия (выписка,
перевод в другое профильное отделение
пациента по поводу другого или
сопутствующего заболевания),
подтвержденного первичной медицинской
документацией.
Законченный случай лечения -
совокупность медицинских услуг в
соответствии со стандартом медицинской
помощи по основному заболеванию,
предоставленных пациенту в медицинской
организации в регламентируемые сроки в
виде диагностической, лечебной,
реабилитационной и консультативной
медицинской помощи, в случае достижения
клинического результата от момента
поступления до выбытия (выписка, перевод
в другую медицинскую организацию или в
другое профильное отделение пациента по
поводу другого или сопутствующего
заболевания), подтвержденного первичной
медицинской документацией.
Прерванный случай лечения - случай
оказания медицинской помощи в случаях
прерывания лечения по медицинским
показаниям, перевода пациента из одного
отделения медицинской организации в
другое, изменения условий оказания
медицинской помощи пациенту с
круглосуточного стационара на дневной
стационар и с дневного стационара на
круглосуточный стационар, оказания
медицинской помощи с проведением
лекарственной терапии при
злокачественных новообразованиях, в
ходе которой медицинская помощь по
объективным причинам оказана пациенту
не в полном объеме, по сравнению с
выбранной для оплаты схемой
лекарственной терапии, в том числе в
случае прерывания лечения при
возникновении абсолютных
противопоказаний к продолжению лечения,
не купируемых при проведении
симптоматического лечения, перевода
пациента в другую медицинскую
организацию, преждевременной выписки
пациента из медицинской организации при
его письменном отказе от дальнейшего
лечения, летального исхода, выписки
пациента до истечения 3-х дней
(включительно) со дня госпитализации
(начала лечения), за исключением случаев
оказания медицинской помощи по группам
заболеваний, состояний (групп
заболеваний, состояний) с оптимальной
длительностью лечения до 3 дней
включительно, в том числе в сочетании с
оплатой за услугу диализа.
Случай госпитализации в
круглосуточный стационар (случай
лечения в дневном стационаре) - случай
диагностики и лечения в стационарных
условиях и (или) условиях дневного
стационара, в рамках которого
осуществляется ведение одной
медицинской карты стационарного
больного, являющийся единицей объема
медицинской помощи в рамках реализации
Территориальной программы ОМС.
Клинико-статистическая группа
заболеваний (далее - КСГ, группа
заболеваний, состояний) - группа
заболеваний, относящихся к одному
профилю медицинской помощи и сходных по
используемым методам диагностики и
лечения пациентов и средней
ресурсоемкости (стоимость, структура
затрат и набор используемых ресурсов).
Стандарт медицинской помощи -
формализованный документ системы
стандартизации в здравоохранении,
определяющий требования к оказанию
медицинской помощи при определенном
заболевании, с определенным синдромом
или при определенной клинической
ситуации, разрабатывается для
заболевания(й) или состояния(й) в
соответствии с номенклатурой
медицинских услуг и включает в себя
усредненные показатели частоты
предоставления и кратности применения.
Протокол ведения больных -
нормативный документ системы
стандартизации в здравоохранении,
определяющий требования к выполнению
медицинской помощи больному при
определенном заболевании, с
определенным синдромом или определенной
клинической ситуацией.
Клинические рекомендации -
документы, содержащие основанную на
научных доказательствах
структурированную информацию по
вопросам профилактики, диагностики,
лечения и реабилитации, в том числе
протоколы ведения (протоколы лечения)
пациента, варианты медицинского
вмешательства и описание
последовательности действий
медицинского работника с учетом течения
заболевания, наличия осложнений и
сопутствующих заболеваний, иных
факторов, влияющих на результаты
оказания медицинской помощи.
Качество медицинской помощи -
совокупность характеристик, отражающих
своевременность оказания медицинской
помощи, правильность выбора методов
профилактики, диагностики, лечения и
реабилитации при оказании медицинской
помощи, степень достижения
запланированного результата.
Тарифы на оплату медицинской
помощи - денежные суммы, определяющие
уровень возмещения и состав
компенсируемых расходов медицинских
организаций по выполнению
Территориальной программы ОМС, как
составной части Территориальной
программы государственных гарантий
бесплатного оказания гражданам
медицинской помощи в Республике
Карелия.
Подушевой норматив финансирования
- размер финансовых средств на одно
застрахованное лицо, прикрепленное к
медицинской организации,
предназначенных для оплаты первичной
доврачебной и первичной врачебной
медико-санитарной помощи, скорой
медицинской помощи, оказанной вне
медицинской организации.
Базовая ставка - средний объем
финансового обеспечения медицинской
помощи в расчете на одного пролеченного
пациента, определенный исходя из
нормативов финансовых затрат на единицу
объема медицинской помощи,
установленных Территориальной
программой государственных гарантий
бесплатного оказания гражданам
медицинской помощи на 2024 год и на
плановый период 2025 и 2026 годов.
Коэффициент относительной
затратоемкости - устанавливаемый
Проектом Программы государственных
гарантий, коэффициент, отражающий
отношение стоимости конкретной КСГ к
среднему объему финансового обеспечения
медицинской помощи в расчете на одного
пролеченного пациента (базовой ставке).
Коэффициент дифференциации -
устанавливаемый на федеральном уровне
коэффициент, отражающий более высокий
уровень заработной платы, и коэффициент
ценовой дифференциации бюджетных услуг
для субъекта Российской Федерации и/или
отдельных территорий субъекта
Российской Федерации (используемый в
расчетах в случае, если коэффициент
дифференциации не является единым для
всей территории субъекта Российской
Федерации).
Коэффициент специфики -
устанавливаемый на территориальном
уровне коэффициент, позволяющий
корректировать тариф КСГ с целью
управления структурой госпитализаций и
(или) учета региональных особенностей
оказания медицинской помощи по
конкретной КСГ.
Коэффициент уровня медицинской
организации - устанавливаемый на
территориальном уровне коэффициент,
позволяющий учесть различия в размерах
расходов медицинских организаций в
зависимости от уровня медицинской
организации, оказывающих медицинскую
помощь в стационарных условиях и в
условиях дневного стационара.
Коэффициент подуровня медицинской
организации - устанавливаемый на
территориальном уровне коэффициент,
позволяющий учесть различия в размерах
расходов медицинских организаций одного
уровня, обусловленных объективными
причинами.
Коэффициент сложности лечения
пациентов - устанавливаемый на
федеральном уровне коэффициент,
применяемый в отдельных случаях в связи
со сложностью лечения пациента, и
учитывающий более высокий уровень
затрат на оказание медицинской помощи.
Половозрастные коэффициенты
дифференциации устанавливаемые на
территориальном уровне коэффициенты,
позволяющие учесть различия в
потреблении медицинской помощи по полу и
возрасту.
Коэффициент дифференциации на
прикрепившихся к медицинской
организации лиц с учетом наличия
подразделений, расположенных в сельской
местности, отдаленных территориях,
поселках городского типа и малых городах
с численностью населения до 50 тысяч
человек - устанавливаемый на
территориальном уровне коэффициент,
позволяющий учесть расходы на
содержание медицинской организации и
оплату труда персонала исходя из
расположения и отдаленности
обслуживаемых территорий.
Коэффициент дифференциации,
учитывающий достижение целевых
показателей уровня заработной платы
медицинских работников, установленных
"дорожными картами" - устанавливаемый на
территориальном уровне коэффициент,
позволяющий учесть достижение целевых
показателей уровня заработной платы
медицинских работников к показателям
"дорожной карты".
Оплата медицинской помощи по КСГ -
оплата медицинской помощи по тарифу,
рассчитанному исходя из установленных:
базовой ставки, коэффициента
относительной затратоемкости и
поправочных коэффициентов.
Реестр счетов на оплату
медицинской помощи - реестр
персонифицированных сведений о
пролеченных пациентах и об оказанной им
медицинской помощи на основании данных
медицинской документации, формируемый в
соответствии с нормативными правовыми
актами в сфере ОМС медицинской
организацией, представляется в ГУ ТФОМС
РК и СМО в порядке и в сроки,
установленные договором на оказание и
оплату медицинской помощи по ОМС и
настоящим Тарифным соглашением.
Направление - документ, оформляемый
лечащим врачом медицинской организации
в соответствии с учетной формой N 057/у-04,
утвержденной приказом Министерства
здравоохранения и социального развития
Российской Федерации от 22.11.2004 N 255, в том
числе в электронном виде в медицинской
информационной системе, и выдаваемый
гражданину с целью получения им
медицинской помощи.
Направление на госпитализацию -
документ, оформляемый лечащим врачом
медицинской организации в электронном
виде, имеющий уникальный номер в
медицинской информационной системе и
выдаваемый гражданину в бумажном виде с
целью получения им медицинской помощи в
условиях круглосуточного и/или дневного
стационара.
Порядок оплаты медицинской помощи
1.9. Оплата медицинской помощи,
оказываемой МО гражданам,
застрахованным по ОМС в Республике
Карелия, осуществляется в соответствии с
договорами на оказание и оплату
медицинской помощи по ОМС:
- на основании предоставленных МО
реестров счетов на оплату медицинской
помощи по ОМС в пределах объемов
предоставления медицинской помощи,
установленных решением Комиссии по
разработке Территориальной программы
ОМС;
- по тарифам на оплату медицинской
помощи в сфере ОМС Республики Карелия
(далее - тарифы) и способам оплаты
медицинской помощи, утвержденным
настоящим Тарифным соглашением;
- с учетом результатов контроля
объемов, сроков, качества и условий
предоставления медицинской помощи по
ОМС.
1.10. Оплата медицинской помощи
производится в пределах объемов
медицинской помощи, соответствующих
финансовых планов, утвержденных
решением Комиссии по разработке
Территориальной программы ОМС на
текущий год и с учетом расчетного
среднемесячного плана, результатов
проведения медико-экономического
контроля:
- в разрезе целей посещения, условий
оказания медицинской помощи;
по отдельным группам
диагностических (лабораторных)
исследований;
- по услугам диализа в целом вне
зависимости от условия оказания
медицинской помощи.
1.11. Оплата объемов медицинской
помощи, предоставленных сверх объемов
медицинской помощи и финансов,
установленных решением Комиссии по
разработке Территориальной программы
ОМС, не является обязательством сферы
ОМС.
1.12. Комиссией по разработке
территориальной программы ОМС вне
зависимости от применяемого способа
оплаты устанавливаются единые тарифы на
оплату медицинской помощи по каждой
единице объема, в том числе применяемые
при межучережденческих расчетах и
межтерриториальных расчетах.
1.13. При отсутствии возможности
оказания застрахованным лицам
амбулаторной медицинской помощи в МО,
включенных в Перечень медицинских
организаций, участвующих в подушевом
финансировании, в полном объеме и на
условиях, определенных Территориальной
программой ОМС, в соответствии с уровнем
оказания медицинской помощи (отсутствие
врача-специалиста, за исключением
централизованных приемов
врачей-специалистов), МО обеспечивает
оказание необходимых медицинских услуг
в других МО по направлениям.
1.14. При оплате медицинской помощи
по подушевому нормативу в реестры счетов
на оплату медицинской помощи в
обязательном порядке включаются все
единицы объема медицинской помощи,
оказанной в амбулаторных условиях, с
указанием размеров установленных
тарифов.
1.15. Расчеты между МО, включенными в
Перечень медицинских организаций,
участвующих в подушевом финансировании,
осуществляются по тарифам,
установленным Тарифным соглашением, в
рамках межучрежденческих расчетов.
1.16. При отсутствии возможности
проведения тех или иных
лечебно-диагностических услуг, в том
числе осмотров врачей-специалистов в
соответствии с Порядками оказания
медицинской помощи и на основе
стандартов оказания медицинской помощи,
входящих в стоимость тарифа в
амбулаторных условиях или КСГ в условиях
стационаров всех типов (за исключением
МРТ и диализа), МО обеспечивает оказание
необходимых медицинских услуг в других
МО, в соответствии с действующим
законодательством Российской Федерации,
по направлению, на основе заключенных с
ними договоров, с последующей оплатой за
медицинскую услугу по стоимости,
согласованной сторонами при заключении
договора.
1.17. Оплата медицинской помощи
производится в соответствии с Перечнем
заболеваний и состояний, оказание
медицинской помощи при которых
осуществляется за счет средств ОМС.
II. Способы оплаты медицинской помощи
2.1. При оплате медицинской помощи,
оказанной в амбулаторных условиях:
- по подушевому нормативу
финансирования на прикрепившихся лиц (за
исключением расходов на проведение
компьютерной томографии,
магнитно-резонансной томографии,
ультразвукового исследования
сердечнососудистой системы,
эндоскопических диагностических
исследований, молекулярно-генетических
исследований и патологоанатомических
исследований биопсийного
(операционного) материала с целью
диагностики онкологических заболеваний
и подбора противоопухолевой
лекарственной терапии (далее -
молекулярно-генетические исследования и
патологоанатомические исследования
биопсийного (операционного) материала),
на проведение тестирования на выявление
новой коронавирусной инфекции (COVID-19),
профилактических медицинских осмотров и
диспансеризации, в том числе углубленной
диспансеризации и диспансеризации для
оценки репродуктивного здоровья женщин
и мужчин, а также средств на оплату
диспансерного наблюдения, включая
диспансерное наблюдение работающих
граждан, и финансовое обеспечение
фельдшерских здравпунктов,
фельдшерско-акушерских пунктов) с учетом
показателей результативности
деятельности медицинской организации
(включая показатели объема медицинской
помощи), в том числе с включением
расходов на медицинскую помощь,
оказываемую в иных медицинских
организациях и оплачиваемую за единицу
объема медицинской помощи;
- за единицу объема медицинской
помощи - за медицинскую услугу,
посещение, обращение (законченный
случай) при оплате:
- медицинской помощи, оказанной
застрахованным лицам за пределами
субъекта Российской Федерации, на
территории которого выдан полис
обязательного медицинского
страхования;
- медицинской помощи, оказанной в
медицинских организациях, не имеющих
прикрепившихся лиц;
- медицинской помощи, оказанной
медицинской организацией (в том числе по
направлениям, выданным иной медицинской
организацией), источником финансового
обеспечения которой являются средства
подушевого норматива финансирования на
прикрепившихся лиц, получаемые иной
медицинской организацией;
- отдельных диагностических
(лабораторных) исследований
компьютерной томографии,
магнитно-резонансной томографии,
ультразвукового исследования
сердечно-сосудистой системы,
эндоскопических диагностических
исследований, молекулярно-генетических
исследований и патологоанатомических
исследований биопсийного
(операционного) материала, тестирования
на выявление новой коронавирусной
инфекции (COVID-19);
- профилактических медицинских
осмотров и диспансеризации, в том числе
углубленной диспансеризации и
диспансеризации для оценки
репродуктивного здоровья женщин и
мужчин;
- диспансерного наблюдения
отдельных категорий граждан из числа
взрослого населения, включая
диспансерное наблюдение работающих
граждан и (или) обучающихся в
образовательных организациях;
- медицинской помощи по медицинской
реабилитации (комплексное посещение);
- по нормативу финансирования
структурного подразделения медицинской
организации - используется при оплате
медицинской помощи, оказываемой
фельдшерскими здравпунктами и
фельдшерско-акушерскими пунктами,
учитывает критерий соответствия их
требованиям, установленным Положением
об организации оказания первичной
медико-санитарной помощи взрослому
населению, утвержденным приказом МЗ и СР
РФ от 15.05.2012 N 543н.
2.2. При оплате медицинской помощи,
оказанной в стационарных условиях, в том
числе для медицинской реабилитации в
специализированных медицинских
организациях (структурных
подразделениях):
- за случай госпитализации
(законченный случай лечения) по поводу
заболевания, включенного в
соответствующую группу заболеваний (в
том числе клинико-статистические группы
заболеваний), группу
высокотехнологичной медицинской
помощи), в том числе в сочетании с оплатой
за услугу диализа);
- за прерванный случай оказания
медицинской помощи в случаях прерывания
лечения по медицинским показаниям,
перевода пациента из одного отделения
медицинской организации в другое,
изменения условий оказания медицинской
помощи пациенту с дневного стационара на
круглосуточный стационар, оказания
медицинской помощи с проведением
лекарственной терапии при
злокачественных новообразованиях, в
ходе которой медицинская помощь по
объективным причинам оказана пациенту
не в полном объеме по сравнению с
выбранной для оплаты схемой
лекарственной терапии, в том числе в
случае прерывания лечения при
возникновении абсолютных
противопоказаний к продолжению лечения,
не купируемых при проведении
симптоматического лечения, перевода
пациента в другую медицинскую
организацию, преждевременной выписки
пациента из медицинской организации в
случае его письменного отказа от
дальнейшего лечения, смерти пациента,
выписки пациента до истечения 3 дней
(включительно) со дня госпитализации
(начала лечения), за исключением случаев
оказания медицинской помощи по группам
заболеваний, состояний, приведенных в
приложении N 28 к настоящему Тарифному
соглашению, в том числе в сочетании с
оплатой за услугу диализа.
2.3. При оплате медицинской помощи,
оказанной в условиях дневного
стационара:
- за случай (законченный случай)
лечения заболевания, включенного в
соответствующую группу заболеваний (в
том числе клинико-статистические группы
заболеваний) группу высокотехнологичной
медицинской помощи), за услугу диализа (в
том числе в сочетании с оплатой по
клинико-статистической группе
заболеваний, группе высокотехнологичной
медицинской помощи);
- за прерванный случай оказания
медицинской помощи в случаях прерывания
лечения по медицинским показаниям,
перевода пациента из одного отделения
медицинской организации в другое,
изменения условий оказания медицинской
помощи пациенту с дневного стационара на
круглосуточный стационар, оказания
медицинской помощи с проведением
лекарственной терапии при
злокачественных новообразованиях, в
ходе которой медицинская помощь по
объективным причинам оказана пациенту
не в полном объеме по сравнению с
выбранной для оплаты схемой
лекарственной терапии, в том числе в
случае прерывания лечения при
возникновении абсолютных
противопоказаний к продолжению лечения,
не купируемых при проведении
симптоматического лечения, перевода
пациента в другую медицинскую
организацию, преждевременной выписки
пациента из медицинской организации в
случае его письменного отказа от
дальнейшего лечения, смерти пациента,
выписки пациента до истечения 3 дней
(включительно) со дня госпитализации
(начала лечения), за исключением случаев
оказания медицинской помощи по группам
заболеваний, состояний, предусмотренных
приложением N 32 к настоящему Тарифному
соглашению, в том числе в сочетании с
оплатой за услугу диализа (в том числе в
сочетании с оплатой по
клинико-статистической группе
заболеваний, группе высокотехнологичной
медицинской помощи).
В рамках проведения контроля за
выполнением плановых заданий при учете
фактически выполненных объемов
медицинской помощи, оказанной в условиях
круглосуточного и дневного стационаров,
учитываются в том числе страховые случаи
с нулевым тарифом. Для страховых случаев,
которым действующим тарифным
соглашением определена оплата вне
зависимости от изменения диагноза, т.е.
при переводе пациента с одного профиля
на другой, оплата производится по тарифу
за каждое движение, все движения
учитываются отдельно.
2.4. По нормативам финансовых затрат
на единицу объема предоставления
медицинской помощи по перечню видов
высокотехнологичной медицинской помощи,
включенных в базовую программу
обязательного медицинского страхования,
финансовое обеспечение которых
осуществляется за счет субвенции из
бюджета Федерального фонда
обязательного медицинского страхования
бюджетам территориальных фондов
обязательного медицинского
страхования.
2.5. При оплате скорой медицинской
помощи, оказанной вне медицинской
организации (по месту вызова бригады
скорой, в том числе скорой
специализированной, медицинской помощи,
а также в транспортном средстве при
медицинской эвакуации):
- по подушевому нормативу
финансирования;
- за единицу объема медицинской
помощи - за вызов скорой медицинской
помощи (используется при оплате
медицинской помощи, оказанной
застрахованным лицам за пределами
субъекта Российской Федерации, на
территории которого выдан полис
обязательного медицинского страхования,
а также оказанной в отдельных
медицинских организациях, не имеющих
прикрепившихся лиц).
2.6. оплата медицинской помощи по
подушевому нормативу финансирования на
прикрепившихся к медицинской
организации лиц, включая оплату
медицинской помощи по всем видам и
условиям предоставляемой указанной
медицинской организацией медицинской
помощи, с учетом показателей
результативности деятельности
медицинской организации, в том числе
показателей объема медицинской помощи.
2.7. Перечень медицинских
организаций, включенных в реестр
медицинских организаций, осуществляющих
деятельность в сфере обязательного
медицинского страхования на территории
Республики Карелия, в разрезе условий
оказания медицинской помощи и
применяемых способов оплаты
устанавливается в приложении N 1 к
настоящему Тарифному соглашению.
2.8. Порядок применения способов
оплаты установлены приложением N 2 к
настоящему Тарифному соглашению.
III. Размер и структура тарифов на оплату
медицинской помощи
Порядок формирования и структура
тарифа на оплату медицинской помощи по
ОМС устанавливаются в соответствии с
Федеральным законом "Об обязательном
медицинском страховании в Российской
Федерации".
Расчет тарифов производится в
соответствии с методикой расчета
тарифов на оплату медицинской помощи по
обязательному медицинскому страхованию,
установленной разделом XII Правил
обязательного медицинского страхования,
утвержденных приказом Министерства
здравоохранения и социального развития
Российской Федерации от 28 февраля 2019
года N 108н "Об утверждении Правил
обязательного медицинского страхования"
и приказом Министерства здравоохранения
Российской Федерации от 10.02.2023 N 44 "Об
утверждении Требований к структуре и
содержанию тарифного соглашения".
Структура тарифа на оплату
медицинской помощи по обязательному
медицинскому страхованию включает в
себя расходы на заработную плату,
начисления на оплату труда, прочие
выплаты, приобретение лекарственных
средств, расходных материалов, продуктов
питания, мягкого инвентаря, медицинского
инструментария, реактивов и химикатов,
прочих материальных запасов, расходы на
оплату стоимости лабораторных и
инструментальных исследований,
проводимых в других учреждениях (при
отсутствии в медицинской организации
лаборатории и диагностического
оборудования), организации питания (при
отсутствии организованного питания в
медицинской организации), расходы на
оплату услуг связи, транспортных услуг,
коммунальных услуг, работ и услуг по
содержанию имущества, включая расходы на
техническое обслуживание и ремонт
основных средств, расходы на арендную
плату за пользование имуществом, оплату
программного обеспечения и прочих услуг,
социальное обеспечение работников
медицинских организаций, установленное
законодательством Российской Федерации,
прочие расходы, расходы на приобретение
основных средств (оборудование,
производственный и хозяйственный
инвентарь) стоимостью до четырехсот
тысяч рублей за единицу, а также
допускается приобретение основных
средств (медицинских изделий,
используемых для проведения медицинских
вмешательств, лабораторных и
инструментальных исследований)
стоимостью до 1 млн. рублей при
отсутствии у медицинской организации не
погашенной в течение 3 месяцев
кредиторской задолженности за счет
средств обязательного медицинского
страхования.
Финансирование расходов,
включенных в структуру тарифа, при
невыполнении медицинскими
организациями объемов медицинской
помощи, установленных решением Комиссии
по разработке Территориальной программы
ОМС, не является обязательством сферы
ОМС.
Расходы на приобретение основных
средств (оборудование, производственный
и хозяйственный инвентарь) стоимостью
свыше 400 тысяч рублей за единицу (за
исключением структуры затрат тарифа по
ВМП), проведение капитального ремонта и
проектно-сметной документации для его
проведения и иные расходы, не включенные
в структуру тарифа на оплату медицинской
помощи за счет средств обязательного
медицинского страхования, в
соответствии с частью 7 статьи 35
Федерального закона от 29.11.2010 N 326-ФЗ "Об
обязательном медицинском страховании в
Российской Федерации", осуществляются за
счет бюджетных ассигнований
соответствующих бюджетов и в структуру
тарифа не включаются.
3.1. Тарифы на оплату медицинской
помощи в амбулаторных условиях.
Средний размер финансового
обеспечения медицинской помощи,
оказываемой медицинскими организациями,
участвующими в реализации
территориальной программы
обязательного медицинского страхования,
в амбулаторных условиях в расчете на
одно застрахованное лицо, определенный
на основе нормативов объемов
медицинской помощи и финансовых затрат
на единицу объема медицинской помощи,
установленных территориальной
программой обязательного медицинского
страхования, составляет 9 858,86 рублей.
(в ред. Дополнительных соглашений
от 30.08.2024 N 9, от 26.12.2024 N 13)
3.1.1. При определении подушевого
норматива финансирования медицинской
помощи в амбулаторных условиях на
прикрепившихся лиц устанавливаются:
3.1.1.1. Половозрастные коэффициенты
дифференциации к базовому подушевому
нормативу финансирования амбулаторной
медицинской помощи (приложение N 4 к
настоящему Тарифному соглашению).
Половозрастные группы численности
застрахованных лиц, используемые для
определения половозрастных
коэффициентов дифференциации,
применяемых для установления подушевого
норматива финансирования амбулаторной
медицинской помощи (приложение N 3 к
настоящему Тарифному соглашению).
3.1.1.2. Перечень видов медицинской
помощи, финансовое обеспечение которых
осуществляется по подушевому нормативу
финансирования и Перечень видов
медицинской помощи, финансовое
обеспечение которых осуществляется вне
подушевого норматива финансирования
(приложение N 2 к настоящему Тарифному
соглашению).
3.1.1.3. Размер базового подушевого
норматива финансирования медицинской
помощи в амбулаторных условиях на
прикрепившихся лиц на 2024 год размере 3
687,40 рублей, в среднем в месяц - 307,28 рублей,
в том числе на январь - 283,91 рублей,
февраль-октябрь - 275,64 рублей, ноябрь - 630,60
рублей, декабрь - 292,16 рублей; без учета
коэффициента дифференциации по
Республике Карелия - 2 430,72 рублей, в
среднем в месяц - 202,56 рублей, в том числе
на январь - 187,15 рублей, февраль-октябрь -
181,70 рублей, ноябрь - 415,69 рублей, декабрь -
192,59 рублей.
(п. 3.1.1.3. в ред. Дополнительного
соглашения от 26.12.2024 N 13)
3.1.1.4. Значения дифференцированных
подушевых нормативов финансирования
амбулаторной помощи для медицинских
организаций, имеющих прикрепленное
население, а также коэффициенты:
дифференциации на прикрепившихся к
медицинской организации лиц с учетом
наличия подразделений, расположенных в
сельской местности, отдаленных
территориях, поселках городского типа и
малых городах с численностью населения
до 50 тысяч человек, и расходов на их
содержание и оплату труда персонала;
половозрастного состава;
уровня расходов медицинских
организаций;
достижения целевых показателей
уровня заработной платы медицинских
работников, установленных "дорожными
картами" развития здравоохранения в
Республике Карелия;
дифференциации по территориям
оказания медицинской помощи (приложение
N 6 к настоящему Тарифному соглашению).
3.1.1.5. Половозрастные коэффициенты
дифференциации к базовому подушевому
нормативу финансирования на
прикрепившихся лиц по профилю
"Стоматология" (приложение N 14 к
настоящему Тарифному соглашению).
Половозрастные группы численности
застрахованных лиц, используемые для
определения половозрастных
коэффициентов дифференциации,
применяемых для установления подушевого
норматива финансирования на
прикрепившихся лиц по профилю
"Стоматология" (приложение N 3 к
настоящему Тарифному соглашению).
3.1.1.6. Размер базового подушевого
норматива финансирования на
прикрепившихся лиц по профилю
"Стоматология" на 2024 год в размере 619,12
рублей, в среднем в месяц - 51,59 рублей, в
том числе на январь - 57,48 рублей, февраль -
октябрь - 49,65 рублей, ноябрь-декабрь - 57,37
рублей; без учета коэффициента
дифференциации по Республике Карелия -
408,12 рублей, в среднем в месяц - 34,01 рублей,
в том числе на январь - 37,89 рублей,
февраль-октябрь - 32,73 рублей,
ноябрь-декабрь - 37,82 рублей.
(п. 3.1.1.6 в ред. Дополнительного
соглашения от 29.11.2024 N 12)
3.1.1.7. Значения дифференцированных
подушевых нормативов финансирования на
прикрепившихся лиц по профилю
"Стоматология", а также коэффициенты:
дифференциации на прикрепившихся к
медицинской организации лиц с учетом
наличия подразделений, расположенных в
сельской местности, отдаленных
территориях, поселках городского типа и
малых городах с численностью населения
до 50 тысяч человек, и расходов на их
содержание и оплату труда персонала;
половозрастного состава;
уровня расходов медицинских
организаций;
достижения целевых показателей
уровня заработной платы медицинских
работников, установленных "дорожными
картами" развития здравоохранения в
Республике Карелия;
дифференциации по территориям
оказания медицинской помощи (приложение
N 15 к настоящему Тарифному соглашению).
3.1.2. Для оплаты медицинской помощи
за единицу объема медицинской помощи
(медицинская услуга, услуга диализа,
посещение, обращение (законченный
случай) комплексное посещение),
применяемые в том числе для оплаты
стоимости медицинской помощи, оказанной
медицинскими организациями республики
Карелия лицам, застрахованным на
территориях других субъектов Российской
Федерации, устанавливаются:
3.1.2.1. Базовые нормативы финансовых
затрат, тарифы на оплату единицы объема
медицинской помощи (медицинская услуга,
посещение, обращение (законченный
случай), УЕТ), оказываемые в амбулаторных
условиях (приложение N 7 к настоящему
Тарифному соглашению).
3.1.2.2. Базовые нормативы финансовых
затрат, тарифы на оплату мероприятий по
диспансеризации и профилактическим
осмотрам определенных групп населения,
диспансеризации граждан
репродуктивного возраста по оценке
репродуктивного здоровья, в том числе с
использованием мобильных медицинских
бригад и в выходные дни (приложение N 9 к
настоящему Тарифному соглашению).
3.1.2.3. Базовые нормативы финансовых
затрат, тарифы на исследования и
медицинские вмешательства, включенные в
углубленную диспансеризацию (приложение
N 10 к настоящему Тарифному соглашению).
3.1.2.3. Базовые нормативы финансовых
затрат, тарифы на медицинские услуги
(приложение N 8 к настоящему Тарифному
соглашению).
3.1.2.4. Базовые нормативы финансовых
затрат, тарифы на медицинские услуги для
осуществления межучрежденческих
расчетов (приложение N 11 к настоящему
Тарифному соглашению).
3.1.3. Размер финансового обеспечения
фельдшерских, фельдшерско-акушерских
пунктов, а также информация об их
соответствии / несоответствии
требованиям, установленным приказом
Минздравсоцразвития России от 15.05.2012 N 543н
"Об утверждении Положения об организации
оказания первичной медико-санитарной
помощи взрослому населению" (приложение N
13 к настоящему Тарифному соглашению).
3.1.4. Перечень показателей
результативности деятельности
медицинских организаций, имеющих
прикрепившихся лиц, и критерии их оценки,
(включая целевые значения), а также
порядок осуществления выплат
медицинским организациям за достижение
указанных показателей, в том числе
размер выплат за достижение показателей
результативности деятельности
медицинских организаций
устанавливаются в приложении N 39 к
настоящему Тарифному соглашению.
3.2. При определении тарифов на
оплату медицинской помощи, оказываемой в
стационарных условиях, устанавливается:
3.2.1. Средний размер финансового
обеспечения медицинской помощи,
оказываемой медицинскими организациями,
участвующими в реализации
территориальной программы
обязательного медицинского страхования,
в стационарных условиях расчете на одно
застрахованное лицо, определенный на
основе нормативов объемов медицинской
помощи и финансовых затрат на единицу
объема медицинской помощи,
установленных территориальной
программой обязательного медицинского
страхования, в размере 10 757,18 рублей.
(в ред. Дополнительных соглашений
от 30.08.2024 N 9, от 26.12.2024 N 13)
3.2.2. Перечень КСГ, в соответствии с
перечнем заболеваний, состояний (групп
заболеваний, состояний), при которых
оказывается специализированная
медицинская помощь (за исключением
высокотехнологичной медицинской
помощи), в стационарных условиях в
составе Проекта Программы
государственных гарантий, с указанием
коэффициентов относительной
затратоемкости КСГ (приложение N 4 к
настоящему Тарифному соглашению).
3.2.3. Размер средней стоимости
законченного случая лечения,
включенного в КСГ, в стационарных
условиях - 43 822,19 рублей, в том числе без
учета коэффициента дифференциации по
Республике Карелия (базовая ставка
финансирования медицинской помощи,
оказываемой в стационарных условиях) - 28
887,40 рублей.
(в ред. Дополнительного соглашения
от 07.08.2024 N 8)
3.2.4. Значения коэффициентов:
а) коэффициентов дифференциации по
территориям оказания медицинской помощи
для медицинских организаций (приложение
N 1 к настоящему Тарифному соглашению);
б) коэффициентов специфики
(приложение N 22 к настоящему Тарифному
соглашению);
в) коэффициентов сложности лечения
пациента (приложение N 24 к настоящему
Тарифному соглашению);
г) коэффициентов уровня (подуровня)
оказания медицинской помощи (приложение
N 19 к настоящему Тарифному соглашению).
К первому уровню медицинской
организации относятся медицинские
организации и (или) структурные
подразделения медицинских организаций,
оказывающие медицинскую помощь (за
исключением высокотехнологичной) в
пределах муниципального образования
(внутригородского округа).
Ко второму уровню медицинской
организации относятся медицинские
организации и (или) структурные
подразделения медицинских организаций,
имеющие в своей структуре отделения и
(или) центры, оказывающие медицинскую
помощь (за исключением
высокотехнологичной) населению
нескольких муниципальных образований, а
также специализированные больницы,
центры, диспансеры.
К третьему уровню медицинской
организации относятся медицинские
организации и (или) структурные
подразделения медицинских организаций,
оказывающие населению
высокотехнологичную медицинскую
помощь.
Уровни медицинских организаций и
порядок направления пациентов в
медицинские организации определяется
Министерством здравоохранения
Республики Карелия.
3.2.5. Размер оплаты прерванных
случаев оказания медицинской помощи,
оказанной в стационарных условиях,
установлен приложениями N 2, N 31 к
настоящему Тарифному соглашению.
3.2.6. Доли заработной платы и прочих
расходов в структуре затрат тарифа на
оплату медицинской помощи по КСГ в
условиях круглосуточного стационара
(приложение N 22 к настоящему Тарифному
соглашению).
3.2.7. Тарифы на оплату услуг диализа
(приложение N 8 к настоящему Тарифному
соглашению).
3.2.8. Перечень КСГ, при оплате
которых не применяется коэффициент
уровня (подуровня) медицинской
организации (приложение N 30 к настоящему
Тарифному соглашению).
3.2.9. Перечень КСГ с оптимальной
длительностью лечения до 3 дней
включительно (приложение N 28 к настоящему
Тарифному соглашению).
3.2.10. Перечень КСГ, предполагающих
хирургическое вмешательство или
тромболитическую терапию (приложение N 29
к настоящему Тарифному соглашению).
3.2.11. Тарифы на оплату законченных
случаев оказания высокотехнологичной
медицинской помощи, установленные с
учетом применения коэффициента
дифференциации к доле заработной платы в
составе норматива финансовых затрат на
единицу объема медицинской помощи,
установленной в Программе
государственных гарантий (приложение N 20
к настоящему Тарифному соглашению).
3.3. При определении тарифов на
оплату медицинской помощи, оказываемой в
условиях дневного стационара,
устанавливается:
3.3.1. Средний размер финансового
обеспечения медицинской помощи,
оказываемой медицинскими организациями,
участвующими в реализации
территориальной программы
обязательного медицинского страхования,
в условиях дневного стационара расчете
на одно застрахованное лицо,
определенный на основе нормативов
объемов медицинской помощи и финансовых
затрат на единицу объема медицинской
помощи, установленных территориальной
программой обязательного медицинского
страхования, в размере 2 951,07 рублей.
(в ред. Дополнительных соглашений
от 30.08.2024 N 9, от 26.12.2024 N 13)
3.3.2. Перечень КСГ, в соответствии с
перечнем заболеваний, состояний (групп
заболеваний, состояний), при которых
оказывается специализированная
медицинская помощь (за исключением
высокотехнологичной медицинской
помощи), в условиях дневного стационара в
составе Проекта Программы
государственных гарантий, с указанием
коэффициентов относительной
затратоемкости КСГ (приложение N 32 к
настоящему Тарифному соглашению).
3.3.3. Размер средней стоимости
законченного случая лечения,
включенного в КСГ, в условиях дневного
стационара - 30 949,54 рублей, в том числе без
учета коэффициента дифференциации по
Республике Карелия (базовая ставка
финансирования медицинской помощи,
оказываемой в условиях дневного
стационара) - 20 401,81 рублей.
(в ред. Дополнительное соглашение
от 07.08.2024 N 8, от 26.12.2024 N 13)
3.3.4. Значения коэффициентов:
а) коэффициентов дифференциации по
территориям оказания медицинской помощи
для медицинских организаций (приложение
N 1 к настоящему Тарифному соглашению);
б) коэффициентов специфики
(приложение N 32 к настоящему Тарифному
соглашению);
в) коэффициентов сложности лечения
пациента (приложение N 24 к настоящему
Тарифному соглашению);
г) коэффициентов уровня (подуровня)
оказания медицинской помощи (приложение
N 19 к настоящему Тарифному соглашению).
К первому уровню медицинской
организации относятся медицинские
организации и (или) структурные
подразделения медицинских организаций,
оказывающие медицинскую помощь (за
исключением высокотехнологичной) в
пределах муниципального образования
(внутригородского округа).
Ко второму уровню медицинской
организации относятся медицинские
организации и (или) структурные
подразделения медицинских организаций,
имеющие в своей структуре отделения и
(или) центры, оказывающие медицинскую
помощь (за исключением
высокотехнологичной) населению
нескольких муниципальных образований, а
также специализированные больницы,
центры, диспансеры.
К третьему уровню медицинской
организации относятся медицинские
организации и (или) структурные
подразделения медицинских организаций,
оказывающие населению
высокотехнологичную медицинскую
помощь.
Уровни медицинских организаций и
порядок направления пациентов в
медицинские организации определяется
Министерством здравоохранения
Республики Карелия.
3.3.5. Размер оплаты прерванных
случаев оказания медицинской помощи,
оказанной в условиях дневного
стационара, установлен приложениями N 2, N
31 к настоящему Тарифному соглашению.
3.3.6. Доли заработной платы и прочих
расходов в структуре затрат тарифа на
оплату медицинской помощи по КСГ в
условиях дневного стационара
(приложение N 13 к настоящему Тарифному
соглашению).
3.3.7. Тарифы на оплату услуг диализа
(приложение N 8 к настоящему Тарифному
соглашению).
3.3.8. Перечень КСГ, при оплате
которых не применяется коэффициент
уровня (подуровня) медицинской
организации (приложение N 36 к настоящему
Тарифному соглашению).
3.3.9. Перечень КСГ с оптимальной
длительностью лечения до 3 дней
включительно (приложение N 34 к настоящему
Тарифному соглашению).
3.3.10. Перечень КСГ, предполагающих
хирургическое вмешательство или
тромболитическую терапию (приложение N 35
к настоящему Тарифному соглашению).
3.4. При определении тарифа на оплату
скорой медицинской помощи, оказываемой
вне медицинской организации,
устанавливаются:
3.4.1. Средний размер финансового
обеспечения скорой медицинской помощи,
оказываемой медицинскими организациями,
участвующими в реализации
территориальной программы
обязательного медицинского страхования,
вне медицинской организации расчете на
одно застрахованное лицо, определенный
на основе нормативов объемов
медицинской помощи и финансовых затрат
на единицу объема медицинской помощи,
установленных территориальной
программой обязательного медицинского
страхования, 1 614,87 рублей.
3.4.2. Перечень видов медицинской
помощи, финансовое обеспечение которых
осуществляется по подушевому нормативу
финансирования и Перечень видов
медицинской помощи, финансовое
обеспечение которых осуществляется вне
подушевого норматива финансирования
установлены приложением N 2 к настоящему
Тарифному соглашению.
3.4.3. Половозрастные коэффициенты
дифференциации к базовому подушевому
нормативу финансирования скорой
медицинской помощи, оказываемой вне
медицинской организации (приложение N 16 к
настоящему Тарифному соглашению).
Половозрастные группы численности
застрахованных лиц, используемые для
определения половозрастных
коэффициентов дифференциации,
применяемых для установления подушевого
норматива финансирования скорой
медицинской помощи, оказываемой вне
медицинской организации (приложение N 3 к
настоящему Тарифному соглашению).
3.4.4. Размер базового подушевого
норматива финансирования скорой
медицинской помощи, оказываемой вне
медицинской организации, в соответствии
с перечнем расходов на медицинскую
помощь, финансовое обеспечение которых
осуществляется по подушевому нормативу
финансирования, в размере 1 624,16 рублей, в
среднем в месяц - 135,35 рублей, в том числе
на январь - октябрь - 134,79 рублей, ноябрь -
137,99 рублей, декабрь - 138,35 рублей; без
учета коэффициента дифференциации по
Республике Карелия - 1 070,64 рублей, в
среднем в месяц - 89,22 рублей, в том числе
на январь - октябрь - 88,85 рублей, ноябрь -
90,96 рублей, декабрь - 91,20 рублей.
(п. 3.4.4 в ред. Дополнительное
соглашение от 26.12.2024 N 13)
3.4.5. Значения дифференцированных
подушевых нормативов финансирования
скорой медицинской помощи, оказываемой
вне медицинской организации, а также
коэффициенты:
половозрастного состава;
уровня расходов медицинских
организаций;
достижения целевых показателей
уровня заработной платы медицинских
работников, установленных "дорожными
картами" развития здравоохранения в
Республике Карелия;
дифференциации по территориям
оказания медицинской помощи (приложение
N 17 к настоящему Тарифному соглашению).
3.4.6. Тарифы на оплату единицы объема
медицинской помощи (вызов), применяемые в
том числе для оплаты стоимости
медицинской помощи, оказанной
медицинскими организациями республики
Карелия лицам, застрахованным на
территориях других субъектов Российской
Федерации (приложение N 18 к настоящему
Тарифному соглашению).
3.5. При оплате медицинской помощи в
медицинских организациях, имеющих в
своем составе подразделения,
оказывающие медицинскую помощь в
амбулаторных условиях, стационарных
условиях и в условиях дневного
стационара, устанавливаются:
3.5.1. Перечень видов медицинской
помощи, финансовое обеспечение которых
осуществляется по подушевому нормативу
финансирования и Перечень видов
медицинской помощи, финансовое
обеспечение которых осуществляется вне
подушевого норматива финансирования
(приложение N 2).
3.5.2. Размер базового подушевого
норматива финансирования медицинской
помощи на прикрепившихся лиц на 2024 год в
размере 14 064,96 рублей, в среднем в месяц - 1
172,08 рублей, в том числе на январь -
октябрь - 1 055,48 рублей, ноябрь - 2 057,28
рублей, декабрь - 1 452,82 рублей; без учета
коэффициента дифференциации по
Республике Карелия - 9 271,56 рублей, в
среднем в месяц - 772,63 рублей, в том числе
на январь - октябрь - 695,77 рублей, ноябрь - 1
356,15 рублей, декабрь - 957,69 рублей.
(п. 3.5.2 в ред. Дополнительное
соглашение от 26.12.2024 N 13)
3.5.3. Значения дифференцированных
подушевых нормативов финансирования для
медицинских организаций, имеющих
прикрепленное население, а также
коэффициенты:
дифференциации на прикрепившихся к
медицинской организации лиц с учетом
наличия подразделений, расположенных в
сельской местности, отдаленных
территориях, поселках городского типа и
малых городах с численностью населения
до 50 тысяч человек, и расходов на их
содержание и оплату труда персонала;
половозрастного состава;
уровня расходов медицинских
организаций;
достижения целевых показателей
уровня заработной платы медицинских
работников, установленных "дорожными
картами" развития здравоохранения в
Республике Карелия;
дифференциации по территориям
оказания медицинской помощи (приложение
N 12).
IV. Размер неоплаты, неполной оплаты
затрат на оказание медицинской помощи, а
также штрафов за неоказание,
несвоевременное оказание либо оказание
медицинской помощи ненадлежащего
качества
4.1. ГУ ТФОМС РК и СМО осуществляют
контроль объемов, сроков, качества и
условий предоставления медицинской
помощи по ОМС застрахованным лицам в
соответствии с приказом МЗ РФ от 19.03.2021 N
231н.
4.2. Сумма, не подлежащая оплате по
результатам контроля, удерживается из
объема средств, предусмотренных для
оплаты медицинской помощи, оказанной МО,
или подлежит возврату в СМО (или ГУ ТФОМС
РК), в соответствии с "Перечнем нарушений,
выявленных по результатам контроля
объемов, сроков, качества и условий
предоставления медицинской помощи, и
размеры финансовых санкций в системе
обязательного медицинского страхования"
(приложение N 38 к настоящему Тарифному
соглашению).
4.3. При применении финансовых
санкций по результатам контроля объемов,
сроков, качества и условий
предоставления медицинской помощи ГУ
ТФОМС, СМО и МО руководствуются
приложениями Соглашения, действовавшего
в момент оказания медицинской помощи.
V. Заключительные положения
5.1. Настоящее Тарифное соглашение
заключается на один финансовый год,
вступает в силу с 1 января 2024 года и
распространяется на правоотношения,
связанные с оплатой медицинской помощи,
оказанной в течение данного финансового
года.
5.2. Все приложения к Тарифному
соглашению являются его неотъемлемой
частью.
5.3. Внесение изменений в тарифное
соглашение осуществляется путем
заключения дополнительного соглашения к
тарифному соглашению в соответствии с
решениями Комиссии по разработке
Территориальной программы ОМС.
Дополнительное соглашение является
неотъемлемой частью тарифного
соглашения.
5.4. По всем вопросам,
неурегулированным настоящим Тарифным
соглашением, стороны руководствуются
действующим законодательством.
Подписи сторон:
Министерство здравоохранения
Республики Карелия
ГУ ТФОМС РК
Карельский филиал ООО
"СМК РЕСО-Мед"
Республиканская организация профсоюза
работников здравоохранения
РОО "Союз главных врачей
учреждений здравоохранения
Республики Карелия"
Приложение N 1
к Тарифному соглашению
в сфере обязательного
медицинского страхования
Республики Карелия на 2023 год
ПЕРЕЧЕНЬ МЕДИЦИНСКИХ ОРГАНИЗАЦИЙ,
УСЛОВИЯ ОКАЗАНИЯ МЕДИЦИНСКОЙ ПОМОЩИ,
СПОСОБЫ ОПЛАТЫ И КОЭФФИЦИЕНТЫ
ДИФФЕРЕНЦИАЦИИ
(в
ред. Дополнительного соглашения от 29.11.2024
N 12)
N п/п |
Реестровый номер ГИС ОМС |
Реестровый номер F003 |
Наименование МО |
МО РК, оказывающие медицинскую помощь в амбулаторных условиях |
МО РК, оказывающих медицинскую помощь в стационарных условиях |
МО РК, оказывающие медицинскую помощь в условиях дневного стационара |
МО РК, оказывающие скорую медицинскую помощь вне медицинских организаций |
Способы оплаты |
Перечень медицинских организаций Республики Карелия, имеющих прикрепленное население |
Перечень медицинских организаций Республики Карелия, имеющих прикрепленного населения по профилю "Стоматология" |
Перечень медицинских организаций Республики Карелия, не имеющих прикрепленного населения |
Коэффициенты дифференциации для медицинских организаций Республики Карелия |
Перечень МО, участвующих в проведении профилактических медицинских осмотров и диспансеризации населения | ||||||
|
|
|
|
|
|
|
|
Оплата по подушевому нормативу финансирования на прикрепившихся лиц |
Оплата по подушевому нормативу финансирования на прикрепившихся лиц по всем видам и условиям оказания медицинской помощи |
Оплата за единицу объема медицинской помощи (медицинскую услугу) |
Оплата по нормативу финансирования структурного подразделения |
Оплата за случай лечения заболевания |
|
|
|
|
| ||
|
|
|
|
|
|
|
|
амбулаторная помощь |
стоматологическая помощь |
скорая медицинская помощь |
|
|
|
|
|
|
|
|
|
1 |
2 |
3 |
4 |
5 |
6 |
7 |
8 |
9 |
10 |
11 |
12 |
13 |
14 |
15 |
16 |
19 |
20 |
21 |
22 |
1 |
10202406800 |
100001 |
ГБУЗ "Республиканская больница им. В.А. Баранова" |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
|
+ |
+ |
+ |
+ |
+ |
|
1,455 |
+ |
2 |
10202400200 |
100002 |
ГБУЗ "Детская республиканская больница им. И.Н. Григовича" |
+ |
+ |
+ |
|
+ |
|
|
|
+ |
|
+ |
+ |
|
|
1,455 |
+ |
3 |
10202406900 |
100003 |
ГБУЗ "Госпиталь для ветеранов войн" |
+ |
+ |
+ |
|
|
|
|
|
+ |
|
+ |
|
|
+ |
1,455 |
|
4 |
10202402800 |
100006 |
ГБУЗ "Республиканский онкологический диспансер" |
+ |
+ |
+ |
|
|
|
|
|
+ |
|
+ |
|
|
+ |
1,455 |
|
5 |
10202403400 |
100009 |
ГБУЗ "Республиканский кожно-венерологический диспансер" |
+ |
+ |
+ |
|
|
|
|
|
+ |
|
+ |
|
|
+ |
1,455 |
|
6 |
10202403900 |
100010 |
ГБУЗ "Республиканская инфекционная больница" |
+ |
+ |
+ |
|
|
|
|
|
+ |
|
+ |
|
|
+ |
1,455 |
|
7 |
10202401300 |
100011 |
ГБУЗ "Республиканская больница скорой и экстренной медицинской помощи" |
+ |
+ |
+ |
+ |
+ |
|
+ |
|
+ |
|
+ |
|
|
+ |
1,455 |
|
8 |
10202403700 |
100882 |
ГБУЗ "Республиканский стоматологический центр" |
+ |
|
|
|
+ |
+ |
|
|
+ |
|
|
|
+ |
+ |
1,455 |
|
9 |
10202405000 |
100020 |
ГБУЗ "Городская поликлиника N 1" |
+ |
|
+ |
|
+ |
+ |
|
|
+ |
|
+ |
+ |
+ |
|
1,455 |
+ |
10 |
10202400800 |
100021 |
ГБУЗ "Городская поликлиника N 2" |
+ |
|
+ |
|
+ |
|
|
|
+ |
|
+ |
+ |
|
|
1,455 |
+ |
11 |
10202407300 |
100022 |
ГБУЗ "Городская поликлиника N 3" |
+ |
|
+ |
|
+ |
+ |
|
|
+ |
|
+ |
+ |
+ |
|
1,455 |
+ |
12 |
10202404600 |
100023 |
ГБУЗ "Городская поликлиника N 4" |
+ |
|
+ |
|
+ |
+ |
|
|
+ |
|
+ |
+ |
+ |
|
1,455 |
+ |
13 |
10202404300 |
100005 |
ГБУЗ "Городская детская больница" |
+ |
+ |
+ |
|
|
|
|
|
+ |
|
+ |
|
|
+ |
1,455 |
+ |
14 |
10202405900 |
100025 |
ГБУЗ "Городская детская поликлиника N 1" |
+ |
|
+ |
|
+ |
|
|
|
+ |
|
+ |
+ |
|
|
1,455 |
+ |
15 |
10202403800 |
100026 |
ГБУЗ "Городская детская поликлиника N 2" |
+ |
|
+ |
|
+ |
|
|
|
+ |
|
+ |
+ |
|
|
1,455 |
+ |
16 |
10202405200 |
100033 |
ГБУЗ "Республиканский перинатальный центр им. Гуткина К.А." |
+ |
+ |
+ |
|
|
|
|
|
+ |
|
+ |
|
|
+ |
1,455 |
|
17 |
10202404200 |
100085 |
ГБУЗ "Беломорская ЦРБ" |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
|
+ |
+ |
+ |
+ |
+ |
|
1,84 |
+ |
18 |
10202406200 |
100107 |
ГБУЗ "Калевальская ЦРБ" |
+ |
+ |
+ |
+ |
|
+ |
+ |
+ |
+ |
+ |
|
+ |
+ |
|
1,84 |
+ |
19 |
10202404500 |
100115 |
ГБУЗ "Кемская ЦРБ" |
+ |
+ |
+ |
+ |
|
+ |
+ |
+ |
+ |
+ |
|
+ |
+ |
|
1,84 |
+ |
20 |
10202406000 |
100129 |
ГБУЗ "Кондопожская ЦРБ" |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
|
+ |
+ |
+ |
+ |
+ |
|
1,455 |
+ |
21 |
10202404900 |
100184 |
ГБУЗ "Лоухская ЦРБ" |
+ |
+ |
+ |
+ |
|
+ |
+ |
+ |
+ |
+ |
|
+ |
+ |
|
1,84 |
+ |
22 |
10202406500 |
100201 |
ГБУЗ "Медвежьегорская ЦРБ" |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
|
+ |
+ |
+ |
+ |
+ |
|
1,56 |
+ |
23 |
10202404400 |
100205 |
ГБУЗ "Толвуйская амбулатория" |
+ |
|
+ |
|
+ |
|
|
|
+ |
|
+ |
+ |
|
|
1,56 |
+ |
24 |
10202406300 |
100256 |
ГБУЗ "Олонецкая ЦРБ" |
+ |
+ |
+ |
+ |
|
+ |
+ |
+ |
+ |
+ |
|
+ |
+ |
|
1,455 |
+ |
25 |
10202407200 |
100282 |
ГБУЗ "Питкярантская ЦРБ" |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
|
+ |
+ |
+ |
+ |
+ |
|
1,455 |
+ |
26 |
10202406400 |
100329 |
ГБУЗ "Пряжинская ЦРБ" |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
|
+ |
+ |
+ |
+ |
+ |
|
1,455 |
+ |
27 |
10202405300 |
100362 |
ГБУЗ "Пудожская ЦРБ" |
+ |
+ |
+ |
+ |
|
+ |
+ |
+ |
+ |
+ |
|
+ |
+ |
|
1,56 |
+ |
28 |
10202402700 |
100391 |
ГБУЗ "Сегежская ЦРБ" |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
|
+ |
+ |
+ |
+ |
+ |
|
1,56 |
+ |
29 |
10202401100 |
100409 |
ГБУЗ "Суоярвская ЦРБ" |
+ |
+ |
+ |
+ |
|
|
+ |
+ |
+ |
+ |
|
+ |
|
|
1,455 |
+ |
30 |
10202405600 |
100702 |
ГБУЗ "Сортавальская ЦРБ" |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
|
+ |
+ |
+ |
+ |
+ |
|
1,455 |
+ |
31 |
10202402600 |
100836 |
ГБУЗ "Межрайонная больница N 1" |
+ |
+ |
+ |
+ |
+ |
+ |
+ |
|
+ |
+ |
+ |
+ |
+ |
|
1,84 |
+ |
32 |
10202402000 |
100890 |
ГБУЗ "Республиканский наркологический диспансер" |
|
+ |
|
|
|
|
|
|
|
|
+ |
|
|
+ |
1,455 |
|
33 |
10202400300 |
100895 |
ГБУЗ "Центр паллиативной медицинской помощи" |
|
+ |
|
|
|
|
|
|
|
|
+ |
|
|
+ |
1,455 |
|
34 |
10202402900 |
100892 |
ГБУЗ "Республиканский противотуберкулезный диспансер" |
+ |
+ |
|
|
|
|
|
|
+ |
|
|
|
|
+ |
1,455 |
|
35 |
10202406700 |
100851 |
ФГБУН ФИЦ "Карельский научный центр Российской академии наук" |
+ |
|
|
|
|
|
|
|
+ |
|
|
|
|
+ |
1,455 |
|
36 |
10202402100 |
100712 |
ФКУЗ "МСЧС МВД России по Республике Карелия" |
+ |
|
|
|
|
|
|
|
+ |
|
+ |
|
|
+ |
1,455 |
|
37 |
10202403300 |
100017 |
ЧУЗ "КБ "РЖД-Медицина" г. Петрозаводск" |
+ |
+ |
+ |
|
+ |
+ |
|
|
+ |
|
+ |
+ |
+ |
|
1,455 |
+ |
|
|
|
поликлиника на станции Кемь |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
1,84 |
|
38 |
10202402400 |
100884 |
АО "Кондопожский ЦБК" |
+ |
|
+ |
|
|
|
|
|
+ |
|
+ |
|
|
+ |
1,455 |
|
39 |
10202400100 |
100816 |
ООО "Медицинское объединение "Она" |
+ |
|
|
|
|
|
|
|
+ |
|
|
|
|
+ |
1,455 |
|
40 |
10202401800 |
100817 |
ООО "МРТ-Эксперт Петрозаводск" |
+ |
|
|
|
|
|
|
|
+ |
|
|
|
|
+ |
1,455 |
|
41 |
10202405700 |
100864 |
ООО "ЛДЦ МИБС - Петрозаводск" |
+ |
|
|
|
|
|
|
|
+ |
|
|
|
|
+ |
1,455 |
|
42 |
10202407700 |
100818 |
ООО "Мед-Лидер" |
+ |
|
|
|
|
+ |
|
|
|
|
|
|
+ |
+ |
1,56 |
|
43 |
10202402500 |
100866 |
ООО "Офтальмологический центр Карелии" |
+ |
+ |
+ |
|
|
|
|
|
+ |
|
+ |
|
|
+ |
1,455 |
|
44 |
10202403200 |
100846 |
ООО "Визус" |
+ |
|
+ |
|
|
|
|
|
+ |
|
|
|
|
+ |
1,455 |
|
45 |
10202405100 |
100874 |
ООО "Республиканский центр ЭКО" |
+ |
|
+ |
|
|
|
|
|
+ |
|
+ |
|
|
+ |
1,455 |
|
46 |
10202400600 |
100853 |
ООО "Центр ЭКО" |
+ |
|
+ |
|
|
|
|
|
+ |
|
+ |
|
|
+ |
1,455 |
|
47 |
10202401400 |
100852 |
ООО "Ай-Клиник Северо-Запад" (г. Спб) |
+ |
|
+ |
|
|
|
|
|
+ |
|
+ |
|
|
+ |
1,228 |
|
48 |
10202404800 |
100830 |
ООО "Центр инновационной эмбриологии и репродуктологии "ЭмбриЛайф" (г. Спб) |
+ |
+ |
+ |
|
|
|
|
|
+ |
|
+ |
|
|
+ |
1,228 |
|
49 |
10202404700 |
100898 |
ООО "Хирургия Грандмед" (г. Спб) |
|
+ |
|
|
|
|
|
|
|
|
+ |
|
|
+ |
1,228 |
|
50 |
10202405800 |
100850 |
ООО "Нефролайн - Карелия" |
+ |
|
+ |
|
|
|
|
|
+ |
|
+ |
|
|
+ |
1,56 |
|
51 |
10202401700 |
100888 |
ООО "Карельский нефрологический центр" |
+ |
|
+ |
|
|
|
|
|
+ |
|
+ |
|
|
+ |
1,455 |
|
52 |
10202401900 |
100843 |
ИП "Рианов" |
+ |
|
+ |
|
|
|
|
|
+ |
|
|
|
|
+ |
1,455 |
|
53 |
10202407100 |
100878 |
ООО "Центр медицины позвоночника" |
+ |
|
+ |
|
|
|
|
|
+ |
|
+ |
|
|
+ |
1,455 |
|
54 |
10202407400 |
100896 |
АНО МЦ "Салюс" |
+ |
|
|
|
|
|
|
|
+ |
|
|
|
|
+ |
1,455 |
|
55 |
10202401000 |
100875 |
ООО "М-Лайн" (г. Москва) |
+ |
|
|
|
|
|
|
|
|
|
|
|
|
+ |
1,708 |
|
56 |
10202400700 |
100004 |
ООО "ИнноМед" (г. Архангельск) |
+ |
+ |
+ |
|
|
|
|
|
+ |
|
+ |
|
|
+ |
1,555 |
|
57 |
10202404000 |
100039 |
ООО "Онкологический научный центр" (г. Спб) |
+ |
|
+ |
|
|
|
|
|
+ |
|
+ |
|
|
+ |
1,228 |
|
58 |
10202405500 |
100037 |
ООО "АВ МЕДИКАЛ ГРУПП" (г. Спб) |
+ |
|
+ |
|
|
|
|
|
+ |
|
+ |
|
|
+ |
1,228 |
|
59 |
10202403100 |
100040 |
АО "МЕДИЦИНА" (г. Москва) |
|
+ |
+ |
|
|
|
|
|
|
|
+ |
|
|
+ |
1,708 |
|
60 |
10202404100 |
100847 |
ООО "НПФ "Хеликс" |
+ |
|
|
|
|
|
|
|
|
|
|
|
|
+ |
1,228 |
|
61 |
10202402200 |
100819 |
ООО "ИНВИТРО СПб" |
+ |
|
|
|
|
|
|
|
|
|
|
|
|
+ |
1,228 |
|
62 |
10202403600 |
100048 |
АО "Современные медицинские технологии" (г. Спб) |
|
+ |
|
|
|
|
|
|
|
|
+ |
|
|
|
1,228 |
|
63 |
10202400900 |
100042 |
ООО "Медицинский центр АЙМЕД" (г. Спб) |
+ |
|
+ |
|
|
|
|
|
+ |
|
+ |
|
|
|
1,228 |
|
64 |
10202400500 |
100036 |
ООО "ВИТАЛАБ" (г. Курск) |
+ |
|
|
|
|
|
|
|
+ |
|
|
|
|
|
1,000 |
|
65 |
10202406100 |
100045 |
ООО "МЕДГРУПП" (г. Петрозаводск) |
+ |
|
|
|
|
|
|
|
+ |
|
|
|
|
|
1,455 |
|
66 |
10202406600 |
100049 |
ООО "ЛДЦ МИБС" (Спб) |
|
+ |
+ |
|
|
|
|
|
+ |
|
+ |
|
|
|
1,228 |
|
67 |
10202401200 |
100879 |
АО "МЦРМ" (г. Спб) |
|
|
+ |
|
|
|
|
|
|
|
+ |
|
|
|
1,228 |
|
68 |
10202403000 |
100046 |
ООО "МАТЬ И ДИТЯ Санкт-Петербург" (г. Спб) |
|
|
+ |
|
|
|
|
|
|
|
+ |
|
|
|
1,228 |
|
69 |
10202401600 |
100043 |
ООО "Немецкая семейная клиника" (г. Спб) |
|
|
+ |
|
|
|
|
|
|
|
+ |
|
|
|
1,228 |
|
70 |
10202405400 |
100876 |
ООО "ГЕНЕЗИС" (г. Спб) |
|
|
+ |
|
|
|
|
|
|
|
+ |
|
|
|
1,228 |
|
71 |
10202402300 |
100044 |
АО "Европейский медицинский центр" (г. Москва) |
|
+ |
+ |
|
|
|
|
|
|
|
+ |
|
|
|
1,708 |
|
72 |
10202400400 |
100041 |
ООО "МЕДКЛУБ" (г. Спб) |
|
+ |
|
|
|
|
|
|
|
|
+ |
|
|
|
1,228 |
|
73 |
10202407600 |
100051 |
ООО "КМЦ" (г. Петрозаводск) |
|
+ |
+ |
|
|
|
|
|
|
|
+ |
|
|
|
1,455 |
|
74 |
10202407900 |
100053 |
АО "Санаторий "Марциальные воды" |
+ |
+ |
|
|
|
|
|
|
+ |
|
+ |
|
|
+ |
1,455 |
|
75 |
10202407800 |
100052 |
ООО "Юридическая компания "Статус" |
+ |
|
|
|
|
|
|
|
+ |
|
|
|
|
+ |
1,455 |
|
Приложение N 2
к Тарифному соглашению
в сфере обязательного
медицинского страхования
Республики Карелия на 2023 год
ПОРЯДОК ПРИМЕНЕНИЯ СПОСОБОВ ОПЛАТЫ
МЕДИЦИНСКОЙ ПОМОЩИ
(в ред. Дополнительных соглашений от 29.02.2024 N 2, от 29.03.2024 N 3, от 26.04.2024 N 4, от 31.05.2024 N 5, от 20.06.2024 N 6, от 01.07.2024 N 7, от 07.08.2024 N 8, от 30.08.2024 N 9, от 31.10.2024 N 11, от 29.11.2024 N 12, от 26.12.2024 N 13, от 28.12.2024 N 14)
I. Оплата медицинской помощи, оказанной в
амбулаторных условиях
Оплата по подушевому нормативу
финансирования на прикрепившихся лиц (за
исключением расходов на проведение
компьютерной томографии,
магнитно-резонансной томографии,
ультразвукового исследования
сердечно-сосудистой системы,
эндоскопических диагностических
исследований, молекулярно-генетических
исследований и патологоанатомических
исследований биопсийного
(операционного) материала с целью
диагностики онкологических заболеваний
и подбора противоопухолевой
лекарственной терапии (далее -
молекулярно-генетические исследования и
патологоанатомические исследования
биопсийного (операционного) материала),
на проведение тестирования на выявление
новой коронавирусной инфекции (COVID-19),
профилактических медицинских осмотров и
диспансеризации, в том числе углубленной
диспансеризации и диспансеризации для
оценки репродуктивного здоровья женщин
и мужчин, а также средств на оплату
диспансерного наблюдения, включая
диспансерное наблюдение работающих
граждан, и финансовое обеспечение
фельдшерских здравпунктов,
фельдшерско-акушерских пунктов) с учетом
показателей результативности
деятельности медицинской организации
(включая показатели объема медицинской
помощи), в том числе с включением
расходов на медицинскую помощь,
оказываемую в иных медицинских
организациях и оплачиваемую за единицу
объема медицинской помощи
1. Подушевой норматив
финансирования амбулаторной помощи
включает в себя:
1.1. оказание первичной доврачебной,
первичной врачебной медико-санитарной
помощи и первичной специализированной
медико-санитарной помощи (за исключением
расходов на проведение компьютерной
томографии, магнитно-резонансной
томографии, ультразвукового
исследования сердечно-сосудистой
системы, эндоскопических
диагностических исследований,
молекулярно-генетические исследования и
патологоанатомические исследования
биопсийного (операционного) материала),
тестирования на выявление новой
коронавирусной инфекции (COVID-19),
профилактических медицинских осмотров и
диспансеризации, в том числе углубленной
диспансеризации, медицинской помощи,
оказанной застрахованным лицам за
пределами субъекта Российской
Федерации, на территории которого выдан
полис обязательного медицинского
страхования, средств на оплату
диспансерного наблюдения и финансового
обеспечения фельдшерских /
фельдшерско-акушерских пунктов), в том
числе медицинской помощи с применением
телемедицинских технологий, включая
проведение по направлению лечащего
врача медицинским психологом
консультирования пациентов из числа
ветеранов боевых действий, лиц,
состоящих на диспансерном наблюдении,
женщин в период беременности, родов и
послеродовой период по вопросам,
связанным с имеющимся заболеванием и
(или) состоянием, включенным в базовую
программу обязательного медицинского
страхования.
1.2. проведение осмотров врачами и
диагностических исследований в целях
медицинского освидетельствования лиц,
желающих усыновить (удочерить), взять под
опеку (попечительство), в приемную или
патронатную семью детей, оставшихся без
попечения родителей (в части видов
медицинской помощи и по заболеваниям,
входящим в базовую программу
обязательного медицинского
страхования);
1.3. проведение обязательных
диагностических исследований и оказание
медицинской помощи (в части заболеваний,
входящих в базовую программу
обязательного медицинского страхования)
при первоначальной постановке граждан
на воинский учет, при призыве на военную
службу, при поступлении на военную
службу или приравненную к ней службу по
контракту, при поступлении в военные
профессиональные организации или
военные образовательные организации
высшего образования, при призыве на
военные сборы, при направлении на
альтернативную гражданскую службу (в
части видов медицинской помощи и по
заболеваниям, входящим в базовую
программу обязательного медицинского
страхования);
1.4. исключен. - Дополнительное
соглашение от 01.07.2024 N 7;
1.4. оказание медицинской помощи
средним медицинским персоналом
(фельдшером, акушеркой) при возложении на
него руководителем медицинской
организации при организации оказания
первичной медико-санитарной помощи
отдельных функций лечащего врача по
непосредственному оказанию медицинской
помощи пациенту в период наблюдения за
ним и его лечения (за исключением
оказанной медицинской помощи по
профилям "акушерство и гинекология" и
"акушерское дело");
1.5. проведение медицинского осмотра
и, при необходимости, медицинского
обследования перед профилактическими
прививками при осуществлении
иммунопрофилактики, а также оказания
медицинской помощи в медицинских
организациях, осуществляющих
деятельность в системе обязательного
медицинского страхования, при
возникновении поствакцинальных
осложнений;
1.6. медицинскую помощь при
дистанционном взаимодействии
медицинских работников, оказывающих
первичную медико-санитарную помощь, с
пациентами и (или) их законными
представителями в рамках динамического
наблюдения за пациентами, страдающими
хроническими неинфекционными
заболеваниями;
1.7. медицинскую помощь, оказанную
мобильными медицинскими бригадами (за
исключением медицинской помощи,
оказанной по стоматологическому профилю
и при проведении профилактических
медицинских осмотров и
диспансеризации);
1.8. посещение Центров здоровья с
целью динамического наблюдения;
1.9. проведение диспансерного
наблюдения детского населения в рамках
оказания первичной медико-санитарной
помощи с хроническими неинфекционными
заболеваниями и с высоким риском их
развития, за исключением диспансерного
наблюдения детей, проживающих в
организациях социального обслуживания
(детских домах-интернатах),
предоставляющих социальные услуги в
стационарной форме в соответствии с
приказом Министерства здравоохранения
Российской Федерации от 16 мая 2019 г. N 302н
"Об утверждении порядка прохождения
несовершеннолетними диспансерного
наблюдения, в том числе в период обучения
и воспитания в образовательных
организациях" (далее - приказ МЗ РФ N 302н).
(п. 1.10 в ред. Дополнительного
соглашения от 29.02.2024 N 2)
1.10. медицинскую помощь, оказанную в
центрах амбулаторной онкологической
помощи, в рамках посещения с
профилактической целью (цель посещения -
посещение с иными целями);
1.12. исключен. - Дополнительное
соглашение от 29.02.2024 N 2;
1.11. тестирование на выявление
респираторных вирусных заболеваний,
включая грипп.
Оплата тестирования на выявление
респираторных вирусных заболеваний,
включая грипп, в рамках
межтерриториальных и межучрежденческих
расчетов осуществляется по тарифам,
утвержденным приложением N 11 к
настоящему Тарифному соглашению.
1.12. консультирование медицинским
психологом по направлению лечащего
врача по вопросам, связанным с имеющимся
заболеванием и (или) состоянием,
включенным в базовую программу
обязательного медицинского страхования:
пациентов из числа ветеранов боевых
действий; лиц, состоящих на диспансерном
наблюдении; женщин в период
беременности, родов и послеродовой
период.
При отсутствии в медицинской
организации медицинского психолога
медико-психологическая помощь пациенту
оказывается в иной медицинской
организации.
Оплата медицинской помощи в рамках
межучрежденческих расчетов
осуществляется по тарифам, утвержденным
приложением N 7 к настоящему Тарифному
соглашению.
1.13. неотложную медицинскую помощь
(за исключением медицинской помощи в
приемном отделении стационарной МО в
случаях, не требующих последующей
госпитализации в данную МО).
1.13.1. к посещениям в связи с
оказанием медицинской помощи в
неотложной форме относятся посещения
врачей или медицинских работников,
имеющих среднее медицинское
образование, ведущих самостоятельный
прием, при внезапных острых
заболеваниях, состояниях, обострении
хронических заболеваний, без явных
признаков угрозы жизни пациента.
1.13.2. оказание неотложной
медицинской помощи лицам, обратившимся с
признаками неотложных состояний, может
осуществляться в амбулаторных условиях
или на дому при вызове медицинского
работника.
1.13.3. посещения в связи с оказанием
неотложной помощи не входят в обращение
по поводу заболевания и подлежат оплате
при условии выполнения мероприятий,
направленных на купирование неотложного
состояния.
1.13.4. посещения для оказания
медицинской помощи при отсутствии
выполнения мероприятий, направленных на
купирование неотложного состояния, а
также посещения лиц, обратившихся
повторно по одному и тому же заболеванию
с признаками неотложных состояний в
течение трех дней от момента первичного
посещения с неотложной целью, следует
относить к обращению по поводу
заболевания или разовому посещению в
связи с заболеванием.
1.14. Средний размер финансового
обеспечения медицинской помощи в
амбулаторных условиях, определенный на
основе нормативов объемов медицинской
помощи и финансовых затрат на единицу
объема медицинской помощи,
установленных территориальной
программой обязательного медицинского
страхования (![]() ), определяется по следующей
формуле:
), определяется по следующей
формуле:
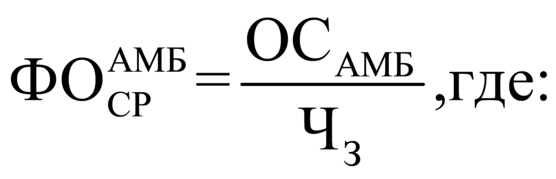
ОСАМБ |
объем средств на оплату медицинской помощи в амбулаторных условиях для медицинских организаций, участвующих в реализации территориальной программы обязательного медицинского страхования Республики Карелия, рублей; |
ЧЗ |
численность застрахованного населения Республики Карелия, человек |
Объем средств на оплату
медицинской помощи в амбулаторных
условиях для медицинских организаций,
участвующих в реализации
территориальной программы
обязательного медицинского страхования
Республики Карелия определяется на
основе нормативов объемов медицинской
помощи и финансовых затрат на единицу
объема медицинской помощи,
установленных территориальной
программой обязательного медицинского
страхования, по следующей формуле:
ОСАМБ = (НоПМО x НфзПМО + НоДИСП x НфзДИСП +
НоИЦ x НфзИЦ +
+ НоОЗ x НфзОЗ + НоНЕОТЛ x НфзНЕОТЛ + НоМР x НфзМР + НоДН x НфзДН x ЧЗ - ОСМТР,
где:
НоПМО |
средний норматив объема медицинской помощи, оказываемой в амбулаторных условиях, для проведения профилактических медицинских осмотров, установленный Территориальной программой государственных гарантий в части базовой программы, посещений; |
НоДИСП |
средний норматив объема медицинской помощи, оказываемой в амбулаторных условиях, для проведения диспансеризации, установленный Территориальной программой государственных гарантий в части базовой программы, посещений; |
НоИЦ |
средний норматив объема медицинской помощи, оказываемой в амбулаторных условиях, для посещений с иными целями, установленный Территориальной программой государственных гарантий в части базовой программы, посещений; |
НоОЗ |
средний норматив объема медицинской помощи, оказываемой в амбулаторных условиях в связи с заболеваниями, установленный Территориальной программой государственных гарантий в части базовой программы, обращений; |
НоНЕОТЛ |
средний норматив объема медицинской помощи, оказываемой в амбулаторных условиях в неотложной форме, установленный Территориальной программой государственных гарантий в части базовой программы, посещений; |
НоМР |
средний норматив объема медицинской помощи, оказываемой в амбулаторных условиях, для обращения по заболеванию при оказании медицинской помощи по профилю "Медицинская реабилитация", установленный Территориальной программой государственных гарантий в части базовой программы, комплексных посещений; |
НоДН |
средний норматив объема медицинской помощи, оказываемой в амбулаторных условиях, для диспансерного наблюдения, установленный Территориальной программой государственных гарантий в части базовой программы, комплексных посещений; |
НфзПМО |
средний норматив финансовых затрат на единицу объема медицинской помощи, оказываемой в амбулаторных условиях, для проведения профилактических медицинских осмотров, установленный Территориальной программой государственных гарантий в части базовой программы, рублей; |
НфзДИСП |
средний норматив финансовых затрат на единицу объема медицинской помощи, оказываемой в амбулаторных условиях, для проведения диспансеризации, установленный Территориальной программой государственных гарантий в части базовой программы, рублей; |
НфзИЦ |
средний норматив финансовых затрат на единицу объема медицинской помощи, оказываемой в амбулаторных условиях, для посещений с иными целями, установленный Территориальной программой государственных гарантий в части базовой программы, рублей; |
НфзОЗ |
средний норматив финансовых затрат на единицу объема медицинской помощи, оказываемой в амбулаторных условиях в связи с заболеваниями, установленный Территориальной программой государственных гарантий в части базовой программы, рублей; |
НфзНЕОТЛ |
средний норматив финансовых затрат на единицу объема медицинской помощи, оказываемой в амбулаторных условиях в неотложной форме, установленный Территориальной программой государственных гарантий в части базовой программы, рублей; |
НфзМР |
средний норматив финансовых затрат на единицу объема медицинской помощи, оказываемой в амбулаторных условиях, для обращения по заболеванию при оказании медицинской помощи по профилю "Медицинская реабилитация", установленный Территориальной программой государственных гарантий в части базовой программы, рублей; |
НфзДН |
средний норматив финансовых затрат на единицу объема медицинской помощи, оказываемой в амбулаторных условиях, для диспансерного наблюдения, установленный Территориальной программой государственных гарантий в части базовой программы, рублей; |
ОСМТР |
объем средств, направляемых на оплату медицинской помощи, оказываемой в амбулаторных условиях и оплачиваемой за единицу объема медицинской помощи застрахованным лицам за пределами субъекта Российской Федерации, на территории которого выдан полис обязательного медицинского страхования, рублей; |
Значение базового (среднего)
подушевого норматива финансирования на
прикрепившихся лиц определяется по
следующей формуле:
(в ред. Дополнительного соглашения
от 26.04.2024 N 4)

где:
ПНБАЗ |
Базовый (средний) подушевой норматив финансирования на прикрепившихся лиц, рублей; |
ОСПНФ |
объем средств на оплату медицинской помощи по подушевому нормативу финансирования, рублей; |
ОСрд |
объем средств, направляемых медицинским организациям ОС в случае достижения ими значений показателей результативности деятельности согласно балльной оценке, рублей; |
СКДОТ |
подразделений, расположенных в сельской местности, отдаленных территориях, поселках городского типа и малых городах с численностью населения до 50 тысяч человек, и расходов на их содержание и оплату труда персонала; |
СКДпв |
значение среднего взвешенного с учетом численности прикрепленного населения коэффициента половозрастного состава; |
КД |
единый коэффициент дифференциации субъекта Российской Федерации, рассчитанный в соответствии с Постановлением N 462 |
Параметр СКДот используется в
целях сохранения сбалансированности
территориальных программ обязательного
медицинского страхования и
рассчитывается по следующей формуле:
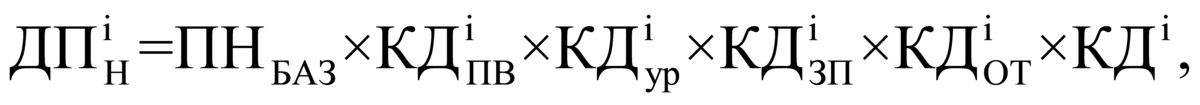
где:
|
значение коэффициента дифференциации на прикрепившихся к медицинской организации лиц с учетом наличия подразделений, расположенных в сельской местности, отдаленных территориях, поселках городского типа и малых городах с численностью населения до 50 тысяч человек, и расходов на их содержание и оплату труда персонала, установленного тарифным соглашением для i-той медицинской организации; |
|
численность застрахованных лиц, прикрепленных к i-той медицинской организации, человек; |
По аналогичной формуле
рассчитывается значение СКДПВ.
Объем средств на оплату
медицинской помощи в амбулаторных
условиях по подушевому нормативу
финансирования, оказываемой
медицинскими организациями,
участвующими в реализации
территориальной программы
обязательного медицинского страхования
(), рассчитывается без учета средств на
финансовое обеспечение медицинской
помощи, оплачиваемой за единицу объема, и
средств на финансовое обеспечение
фельдшерских, фельдшерско-акушерских
пунктов, определяется по следующей
формуле:
ОСПНФ = ОСАМБ - ОСФАП - ОСИССЛЕД - ОСНЕОТЛ -
ОСЕО - ОСПО - ОСДИСП - ОСДН - ОСС, где:
ОСФАП |
объем средств, направляемых на финансовое обеспечение фельдшерских, фельдшерско-акушерских пунктов в соответствии с установленными Территориальной программой государственных гарантий размерами финансового обеспечения фельдшерских, фельдшерско-акушерских пунктов, рублей; |
ОСИССЛЕД |
объем средств, направляемых на оплату проведения отдельных диагностических (лабораторных) исследований (компьютерной томографии, магнитно-резонансной томографии, ультразвукового исследования сердечно-сосудистой системы, эндоскопических диагностических исследований, молекулярно-генетических исследований и патологоанатомических исследований биопсийного (операционного) материала, тестирования на выявление новой коронавирусной инфекции (COVID-19) в соответствии с нормативами, установленными Территориальной программой государственных гарантий в части базовой программы, рублей; |
ОСНЕОТЛ |
объем средств, направляемых на оплату посещений в неотложной форме в соответствии с нормативами, установленными Территориальной программой государственных гарантий в части базовой программы, рублей (используется в случае принятия Комиссией решения о финансировании медицинской помощи в неотложной форме вне подушевого норматива); |
ОСЕО |
объем средств, направляемых на оплату медицинской помощи, оказываемой в амбулаторных условиях за единицу объема медицинской помощи застрахованным в данном субъекте Российской Федерации лицам (в том числе комплексных посещений по профилю "Медицинская реабилитация", а также диспансерного наблюдения), рублей; |
ОСПО |
объем средств, направляемых на оплату проведения профилактических медицинских осмотров в соответствии с нормативами, установленными Территориальной программой государственных гарантий в части базовой программы, рублей |
ОСДИСП |
объем средств, направляемых на оплату проведения диспансеризации, включающей профилактический медицинский осмотр и дополнительные методы обследований (в том числе второго этапа диспансеризации и углубленной диспансеризации), рублей |
ОСДН |
объем средств, направляемых на оплату проведения диспансерного наблюдения, в соответствии с нормативами, установленными Территориальной программой государственных гарантий в части базовой программы, рублей; |
ОСС |
объем средств, выделенный Комиссией на оплату медицинской помощи по профилю "Стоматология" |
Дифференцированные подушевые
нормативы финансирования для
медицинских организаций, участвующих в
реализации территориальной программы
обязательного медицинского страхования
(![]() ), рассчитываются на основе
базового подушевого норматива
финансирования медицинской помощи,
оказываемой в амбулаторных условиях по
следующей формуле:
), рассчитываются на основе
базового подушевого норматива
финансирования медицинской помощи,
оказываемой в амбулаторных условиях по
следующей формуле:
![]()
где:
|
дифференцированный подушевой норматив для i-той медицинской организации, рублей; |
|
коэффициент половозрастного состава, для i-той медицинской организации; |
|
коэффициент уровня расходов медицинских организаций, для i-той медицинской организации; |
|
коэффициент достижения целевых показателей уровня заработной платы медицинских работников, установленных "дорожными картами" развития здравоохранения в Республике Карелия, для i-той медицинской организации; |
|
коэффициент дифференциации на прикрепившихся к медицинской организации лиц с учетом наличия подразделений, расположенных в сельской местности, отдаленных территориях, поселках городского типа и малых городах с численностью населения до 50 тысяч человек, и расходов на их содержание и оплату труда персонала; |
КДi |
коэффициент дифференциации для i-той медицинской организации |
С целью учета различий в
потреблении медицинской помощи при
расчете значений коэффициентов
половозрастного состава ![]() учитываются половозрастные
коэффициенты дифференциации.
Половозрастные коэффициенты
дифференциации рассчитываются на
основании данных о затратах на оплату
медицинской помощи, оказанной
застрахованным лицам за определенный
расчетный период, и численности
застрахованных лиц за данный период, и
установлены приложением N 4 к настоящему
Тарифному соглашению.
учитываются половозрастные
коэффициенты дифференциации.
Половозрастные коэффициенты
дифференциации рассчитываются на
основании данных о затратах на оплату
медицинской помощи, оказанной
застрахованным лицам за определенный
расчетный период, и численности
застрахованных лиц за данный период, и
установлены приложением N 4 к настоящему
Тарифному соглашению.
При расчете коэффициентов уровня
расходов медицинских организаций ![]() учитываются расходы, связанные с
содержанием медицинской организации.
При расчете
учитываются расходы, связанные с
содержанием медицинской организации.
При расчете ![]() медицинские организации
объединяются в группы, а при расчете
дифференцированного подушевого
норматива используются значения КДУР
для соответствующей группы медицинских
организаций.
медицинские организации
объединяются в группы, а при расчете
дифференцированного подушевого
норматива используются значения КДУР
для соответствующей группы медицинских
организаций.
При расчете коэффициентов
достижения целевых показателей уровня
заработной платы медицинских
работников, установленных "дорожными
картами" развития здравоохранения в
Республике Карелия ![]() , учитываются значения целевых
показателей уровня заработной платы
медицинских работников к показателям
"дорожной карты".
, учитываются значения целевых
показателей уровня заработной платы
медицинских работников к показателям
"дорожной карты".
КДОТ применяется в отношении
медицинских организаций с учетом
наличия у них подразделений,
расположенных в сельской местности,
отдаленных территориях, поселках
городского типа и малых городах с
численностью населения до 50 тысяч
человек.
К подушевому нормативу
финансирования на прикрепившихся лиц
такой медицинской организации, с учетом
расходов на ее содержание и оплату труда
персонала, исходя из расположения и
отдаленности обслуживаемых территорий
применяются следующие коэффициенты
дифференциации в размере:
для медицинских организаций и их
подразделений, обслуживающих до 20 тысяч
человек, - не менее 1,113;
для медицинских организаций и их
подразделений, обслуживающих свыше 20
тысяч человек, - не менее 1,04.
Значения дифференцированных
подушевых нормативов финансирования
амбулаторной помощи для медицинских
организаций, имеющих прикрепленное
население, а также коэффициенты
дифференциации на прикрепившихся к
медицинской организации лиц с учетом
наличия подразделений, расположенных в
сельской местности, отдаленных
территориях, поселках городского типа и
малых городах с численностью населения
до 50 тысяч человек, и расходов на их
содержание и оплату труда персонала;
коэффициенты половозрастного состава;
коэффициенты уровня расходов
медицинских организаций; коэффициенты
достижения целевых показателей уровня
заработной платы медицинских
работников, установленных "дорожными
картами" развития здравоохранения в
Республике Карелия; коэффициенты
дифференциации по территориям оказания
медицинской помощи устанавливаются в
приложении N 6 к настоящему Тарифному
соглашению.
Размер финансового обеспечения
фельдшерских, фельдшерско-акушерских
пунктов при условии их соответствия
требованиям, установленным приказом
Минздравсоцразвития России от 15.05.2012 N 543н
"Об утверждении Положения об организации
оказания первичной медико-санитарной
помощи взрослому населению" (далее -
Приказ N 543н), составляет в среднем на 2024
год:
фельдшерский,
фельдшерско-акушерский пункт,
обслуживающий
от 101 до 900 жителей, - 1 230,5 тыс.
рублей;
фельдшерский,
фельдшерско-акушерский пункт,
обслуживающий
от 901 до 1500 жителей, - 2 460,9 тыс.
рублей;
фельдшерский,
фельдшерско-акушерский пункт,
обслуживающий
от 1501 до 2000 жителей, - 2 907,1 тыс.
рублей.
При расчете размеров финансового
обеспечения фельдшерских,
фельдшерско-акушерских пунктов в
Республике Карелия применяются
коэффициенты дифференциации,
рассчитанные в соответствии с
постановлением Правительства РФ от
05.05.2012 N 462, с учетом коэффициента
доступности медицинской помощи.
Размер финансового обеспечения
фельдшерских, фельдшерско-акушерских
пунктов иных типов, обслуживающих менее
100 жителей, определяется, с учетом
применения понижающего поправочного
коэффициента в размере 0,5 к размеру
финансового обеспечения фельдшерского,
фельдшерско-акушерского пункта,
обслуживающего от 100 до 900 жителей.
Размер средств, направляемых на
финансовое обеспечение фельдшерских,
фельдшерско-акушерских пунктов в i-той
медицинской организации, рассчитывается
следующим образом:
![]() , где:
, где:
|
размер средств, направляемых на финансовое обеспечение фельдшерских, фельдшерско-акушерских пунктов в i-той медицинской организации; |
|
число фельдшерских, фельдшерско-акушерских пунктов n-типа (в зависимости от численности обслуживаемого населения и соответствия требованиям, установленным положением об организации оказания первичной медико-санитарной помощи взрослому населению); |
|
базовый норматив финансовых затрат на финансовое обеспечение структурных подразделений медицинских организаций - фельдшерских, фельдшерско-акушерских пунктов n-го типа; |
|
коэффициент специфики оказания медицинской помощи, применяемый к базовому нормативу финансовых затрат на финансовое обеспечение структурных подразделений медицинской организации, учитывающий критерий соответствия их требованиям, установленным положением об организации оказания первичной медико-санитарной помощи взрослому населению, утвержденным Министерством здравоохранения Российской Федерации (для типов фельдшерских, фельдшерско-акушерских пунктов, для которых размер финансового обеспечения фельдшерских, фельдшерско-акушерских пунктов определен Программой, устанавливается значение коэффициента равное 1) |
(в том числе с учетом расчетного
объема средств на оплату консультаций,
связанных с проведением
санитарно-гигиенического обучения
женщин по вопросам грудного
вскармливания, предупреждения
заболеваний репродуктивной системы,
абортов и инфекций, передаваемых половым
путем).
(абзац введен Дополнительным
соглашением от 26.04.2024 N 4)
В случае если у фельдшерских,
фельдшерско-акушерских пунктов в
течение года меняется численность
обслуживаемого населения, а также факт
соответствия требованиям,
установленными приказом N 543н, годовой
размер финансового обеспечения
фельдшерских, фельдшерско-акушерских
пунктов учитывает объем средств,
направленных на финансовое обеспечение
фельдшерских, фельдшерско-акушерских
пунктов за предыдущие периоды с начала
года, и рассчитывается следующим
образом:
 , где:
, где:
|
фактический размер финансового обеспечения фельдшерского, фельдшерско-акушерского пункта; |
|
размер средств, направленный на финансовое обеспечение фельдшерского, фельдшерско-акушерского пункта с начала года; |
nМЕС |
количество месяцев, оставшихся до конца календарного года |
Расходы на оплату транспортных
услуг не входят в размеры финансового
обеспечения фельдшерских,
фельдшерско-акушерских пунктов.
При несоответствии фельдшерских,
фельдшерско-акушерских пунктов
требованиям приказа N 543н размеру
финансового обеспечения применяется
коэффициент специфики оказания
медицинской помощи.
В каждой модели фельдшерского,
фельдшерско-акушерского пункта в
зависимости от числа обслуживаемого
населения и нормативов штатной
численности устанавливается
коэффициент специфики оказания
медицинской помощи с пошаговым расчетом
по 0,25 ставки.
При условии несоответствия
кадрового обеспечения приказу N 53н,
размер коэффициентов специфики оказания
медицинской помощи представлен в
таблице:
Наименование |
Модели ФП/ФАП, обслуживающих население | ||
|
от 101 до 900 чел. |
от 901 до 1500 чел. |
от 1501 до 2000 чел. |
Норматив штатных должностей медицинских работников (фельдшер, акушерка, санитар) |
1,5 |
3 |
3,5 |
Коэффициент специфики оказания медицинской помощи при несоответствии кадрового обеспечения: |
|
|
|
- на 3,5 штатные единицы |
|
|
0,24 |
- на 3,25 штатные единицы |
|
|
0,30 |
- на 3 штатные единицы |
|
0,27 |
0,35 |
- на 2,75 штатные единицы |
|
0,33 |
0,40 |
- на 2,5 штатные единицы |
|
0,39 |
0,46 |
- на 2,25 штатные единицы |
|
0,45 |
0,51 |
- на 2 штатные единицы |
|
0,51 |
0,57 |
- на 1,75 штатные единицы |
|
0,57 |
0,62 |
- на 1,5 штатные единицы |
0,42 |
0,64 |
0,68 |
- на 1,25 штатные единицы |
0,52 |
0,70 |
0,73 |
- на 1 штатную единицу |
0,61 |
0,76 |
0,78 |
- на 0,75 штатных единиц |
0,71 |
0,82 |
0,84 |
- на 0,5 штатных единиц |
0,81 |
0,88 |
0,89 |
- на 0,25 штатных единиц |
0,90 |
0,94 |
0,95 |
В случае оказания медицинской
помощи фельдшерскими здравпунктами и
фельдшерско-акушерскими пунктами
женщинам репродуктивного возраста, но
при отсутствии в указанных пунктах
акушеров полномочия по работе с такими
женщинами осуществляются фельдшером или
медицинской сестрой (в части проведения
санитарно-гигиенического обучения
женщин по вопросам грудного
вскармливания, предупреждения
заболеваний репродуктивной системы,
абортов и инфекций, передаваемых половым
путем). В этом случае размер финансового
обеспечения фельдшерских здравпунктов,
фельдшерско-акушерских пунктов
устанавливается с учетом отдельного
повышающего коэффициента,
рассчитываемого с учетом доли женщин
репродуктивного возраста в численности
прикрепленного населения, согласно
приложению N 13 к настоящему Тарифному
соглашению.
Для подтверждения размера
финансового обеспечения, установленного
Комиссией по разработке территориальной
программы обязательного медицинского
страхования, медицинская организация
ежеквартально по состоянию на пятое
число месяца, следующего за отчетным,
предоставляет в ГУ ТФОМС РК информацию о
наличии ФП, ФАП и соответствие их
требованиям, установленным приказом N
543н, с указанием доли женщин
репродуктивного возраста в численности
прикрепленного населения. За
достоверность и полноту предоставленных
сведений руководители медицинских
организаций несут персональную
ответственность.
В случае изменения сведений актуальная
информация о перечне фельдшерских,
фельдшерско-акушерских пунктов со
сведениями о численности обслуживаемого
населения, наличии лицензии и штатной
численности персонала направляется в
Комиссию по разработке Территориальной
программы ОМС.
2. Оплата первичной (первичной
специализированной) медико-санитарной
помощи по профилю "стоматология"
осуществляется по отдельному подушевому
нормативу финансирования на
прикрепившихся лиц в дополнение к
применяемому в соответствии с
территориальной программой
обязательного медицинского страхования
способу оплаты по подушевому нормативу
финансирования на прикрепившихся лиц (за
исключением стоматологической помощи
при использовании мобильного
лечебно-профилактического комплекса
"стоматология", стоматологической
медицинской помощи, оказываемой МО, не
имеющими прикрепленного населения,
стоматологической помощи по
специальности "ортодонтия" (детский
прием), стоматологической медицинской
помощи застрахованным лицам, не имеющим
прикрепления к МО, стоматологической
медицинской помощи при условии
применения общего обезболивания и
неотложной стоматологической помощи,
оказанной в ночное время).
2.1. Маршрутизация пациентов при
оказании стоматологической медицинской
осуществляется в соответствии с
приказом Министерства здравоохранения
Республики Карелия от 9 декабря 2021 года N
2006 "О маршрутизации населения при
оказании медицинской помощи по профилю
"стоматология" на территории Республики
Карелия", приказом Министерства
здравоохранения Республики Карелия от 21
марта 2023 года N 460/МЗ-П "Об организации в
Республике Карелия первичной
медико-санитарной помощи
стоматологического профиля под общим
обезболиванием".
2.2. Оплата стоматологической
медицинской помощи включает в себя
расходы в объеме, обеспечивающем
лечебно-диагностический процесс на
основе стандартов оказания медицинской
помощи при лечении основного
заболевания (в том числе оперативные
пособия, все виды анестезии, включая
наркоз, рентгенологические
исследования, другие
лечебно-диагностические исследования,
физиотерапевтическое лечение и т.д.).
2.3. При планировании и учете объема
гарантируемой стоматологической помощи
учитываются как посещения с
профилактической и иными целями, так и
обращения в связи с заболеваниями и
посещения с неотложной целью.
2.4. Оказание стоматологической
помощи в амбулаторных условиях должно
быть основано на соблюдении принципа
максимальной санации полости рта и зубов
(лечение 2-х, 3-х зубов) за одно обращение.
2.5. Определение количества условных
единиц трудоемкости (далее - УЕТ) при
оказании стоматологической помощи
осуществляется в соответствии с
Классификатором основных медицинских
услуг по оказанию специализированной
стоматологической помощи, выраженной в
УЕТ (приложение N 21 к настоящему
Тарифному соглашению).
2.6. За одну УЕТ принимаются 10 минут.
При этом для учета случаев лечения
обязательно используется следующее
правило: один визит пациента является
одним посещением.
2.7. Оплата за медицинскую помощь по
стоматологическому профилю, оказанную
пациентам, прикрепленным к иным
медицинским организациям,
осуществляется в рамках
межучережденческих расчетов.
2.8. Оплата стоматологической
медицинской помощи при условии
применения общего обезболивания
осуществляется по тарифам и количеству
УЕТ в соответствии с приложением N 7 к
настоящему Тарифному соглашению.
2.9. Средний размер финансового
обеспечения медицинской помощи по
профилю "Стоматология" рассчитывается по
следующей формуле:

где:
ФОС |
средний размер финансового обеспечения медицинской помощи по профилю "Стоматология"; |
ОСС |
объем средств, выделенный Комиссией на оплату медицинской помощи по профилю "Стоматология"; |
ЧС |
численность прикрепленного населения к медицинским организациям (структурным подразделениям медицинских организаций), оказывающим медицинскую помощь по профилю "Стоматология" |
Базовый (средний) подушевой
норматив финансирования на
прикрепившихся лиц по профилю
"Стоматология" рассчитывается по
следующей формуле:
(в ред. Дополнительного соглашения
от 26.04.2024 N 4)

где:
|
базовый (средний) подушевой норматив финансирования по профилю "Стоматология" |
Дифференцированные подушевые
нормативы финансирования по профилю
"Стоматология", значение параметра СКДот,
СКДпв, а также коэффициенты, применяемые
к базовому подушевому нормативу
финансирования по указанному профилю,
рассчитываются аналогично
коэффициентам, применяемым к базовому
(среднему) подушевому нормативу
финансирования на прикрепившихся лиц, и
устанавливаются в тарифном соглашении в
приложении N 15.
Оплата медицинской помощи за единицу
объема медицинской помощи - за
медицинскую услугу, посещение, обращение
(законченный случай)
3. Финансовое обеспечение расходов
отдельных медицинских организаций, не
имеющих прикрепившихся лиц, медицинской
помощи, оказанной в рамках
межтерриториальных и межучрежденческих
расходов, а также видов расходов, не
включенных в подушевой норматив,
осуществляется за единицу объема
медицинской помощи.
4. При этом оплата первичной
медико-санитарной помощи производится
по тарифам за посещение с
профилактической и иными целями,
обращение по поводу заболевания, по
количеству УЕТ для оплаты
стоматологической медицинской помощи,
комплексное посещение и медицинскую
услугу.
5. По установленным тарифам за
единицу объема медицинской помощи
посещение (приложение N 7 к настоящему
Тарифному соглашению) оплачиваются
следующие виды медицинской помощи,
оказанной врачами и средним медицинским
персоналом, ведущим самостоятельный
прием:
5.1. медицинская помощь, оказанная
врачами-специалистами медицинских
организаций, включенных в Перечень
медицинских организаций, не имеющих
прикрепившихся лиц (приложение N 1 к
настоящему Тарифному соглашению);
5.2. медицинская помощь, оказанная в
амбулаторных условиях по профилям
"акушерство и гинекология" и "акушерское
дело";
5.3. медицинская помощь по профилю
"ортопедия и травматология", оказанная в
травматологических круглосуточных
пунктах ГБУЗ РК "Детская республиканская
больница им. И.Н. Григовича" и ГБУЗ РК
"Республиканская больница скорой и
экстренной медицинской помощи";
5.4. стоматологическая медицинская
помощь при использовании мобильного
лечебно-профилактического комплекса
"стоматология"; стоматологической
медицинской помощи, оказываемой МО, не
имеющими прикрепленного населения; при
оказании медицинской помощи
врачами-ортодонтами согласно приложению
N 21 к настоящему Тарифному соглашению;
5.5. неотложная медицинская помощь,
оказываемая неприкрепленному
населению;
5.6. медицинская помощь, оказываемая
следующими врачами-специалистами
медицинских организаций 3 уровня за
исключением Прионежского филиала ГБУЗ
РК "Республиканская больница им. В.А.
Баранова":
- взрослое население (18 лет и
старше): гематолог (код специальности - 9),
кардиолог-аритмолог (код специальности
кардиолог - 25), нейрохирург (код
специальности - 36),
сурдолог-отоларинголог (код
специальности - 75), сердечно-сосудистый
хирург (код специальности - 65),
торакальный хирург (код специальности -
78), челюстно-лицевой хирург (код
специальности - 91);
- детское население (до 18 лет):
детский кардиолог (код специальности - 18);
аллерголог (код специальности
аллерголог-иммунолог - 3), пульмонолог
(код специальности - 55), детский
эндокринолог (код специальности - 22),
офтальмолог кабинета охраны зрения (код
специальности офтальмолог - 46), детский
онколог (код специальности - 19),
акушер-гинеколог (код специальности - 2),
детский уролог (код специальности
детская урология - андрология - 20),
нейрохирург (код специальности - 36),
нефролог (код специальности - 38);
- врачами-специалистами
республиканских центров: аллерголог (код
специальности аллерголог - иммунолог - 3),
пульмонолог (код специальности - 55),
эндокринолог (код специальности - 92),
офтальмолог (код специальности - 46),
хирург (код специальности - 90), невролог
(код специальности - 35);
5.7. медицинская помощь, оказываемая
новорожденному со дня рождения до
истечения тридцати дней со дня
государственной регистрации факта
рождения;
5.8. медицинская помощь, оказанная в
центрах амбулаторной онкологической
помощи в рамках обращения по
заболеванию;
5.9. реабилитации в амбулаторных
условиях (3 этап) оплачивается по тарифу
за единицу объема - комплексное
посещение;
5.10. диспансерное наблюдение в
рамках оказания первичной
медико-санитарной помощи пациентов с
хроническими неинфекционными
заболеваниями и пациентов с высоким
риском их развития, осуществляемое в
соответствии с приказом МЗ РФ N 168н и
приказом МЗ РФ N 548н. При этом единицей
объема оказанной медицинской помощи
является комплексное посещение;
5.11. диспансерное наблюдения детей,
проживающих в организациях социального
обслуживания (детских домах-интернатах),
предоставляющих социальные услуги в
стационарной форме;
5.12. медицинская помощь, оказанная
определенным группам взрослого
застрахованного населения в рамках
проведения 1 этапа диспансеризации, в том
числе при проведении углубленной
диспансеризации и диспансеризации для
оценки репродуктивного здоровья женщин
и мужчин;
5.13. медицинская помощь, оказанная
детям-сиротам и детям, находящимся в
трудной жизненной ситуации, в рамках
проведения 1 этапа диспансеризации;
5.14. медицинская помощь, оказанная
детям-сиротам и детям, оставшимся без
попечения родителей, в том числе
усыновленным (удочеренным), принятым под
опеку (попечительство), в приемную или
патронатную семью, в рамках проведения 1
этапа диспансеризации;
5.15. медицинская помощь, оказанная
взрослому застрахованному населению в
рамках проведения профилактических
медицинских осмотров;
5.16. медицинская помощь, оказанная
несовершеннолетним в рамках проведения 1
этапа профилактических медицинских
осмотров;
5.17. посещение врача-невролога и
врача-кардиолога в кабинете
катамнестического наблюдения за детьми
с перинатальной патологией с
обязательным выполнением комплекса
исследований по тарифу, установленному
приложением N 7 к настоящему Тарифному
соглашению;
5.18. посещение врача-пульмонолога
Респираторного центра ГБУЗ
"Республиканская больница им. В.А.
Баранова" с обязательным проведением
комплексного исследования функции
внешнего дыхания;
5.19. посещение в рамках школы
сахарного диабета.
Медицинская помощь в рамках школ
сахарного диабета оплачивается за
единицу объема - комплексное посещение,
включающее от 15 до 20 часов занятий в
рамках школы сахарного диабета, а также
проверку дневников самоконтроля по
тарифу, установленному приложением N 8 к
настоящему Тарифному соглашению.
5.20. посещение к врачу офтальмологу
и выполнение услуг - фокальная лазерная
коагуляция глазного дна, панретинальная
лазерная коагуляция;
(п. 5.20 в ред. Дополнительного
соглашения от 31.05.2024 N 5)
5.21. посещение к врачу
акушер-гинекологу с введением
иммуноглобулина человека антирезус Rh0
(D).
5.22. Консультативная медицинская
помощь, оказанная врачами-специалистами
ГБУЗ "Республиканская больница им.В.А.
Баранова" при выездной деятельности,
оплачивается по тарифу, в соответствии с
приложением N 7 к настоящему Тарифному
соглашению, в рамках межучрежденческих
расчетов.
5.23. Диагностика мужского здоровья
одного дня (комплексное посещение),
оказываемое на базе ГБУЗ РК "Городская
поликлиника N 2" (мужчины от 19 до 65 лет).
(в ред. Дополнительного соглашения
от 01.07.2024 N 7)
5.24. Эндовазальная лазерная
коагуляция вен нижних конечностей в
амбулаторных условиях.
(пп. 5.24 введен Дополнительным
соглашением от 30.08.2024 N 9)
Комплексное посещение включает в
себя профилактический осмотр
врачом-терапевтом, врачом-кардиологом,
врачом-эндокринологом,
врачом-офтальмологом, врачом-хирургом,
врачом-пульмонологом, врачом-онкологом,
врачом - торакальным хирургом,
врачом-урологом, медицинским
психологом.
Лабораторные исследования: общий
клинический анализ крови, исследование
уровня глюкозы крови; биохимический
анализ крови: исследование (АСАТ),
исследование (АЛАТ), исследование уровня
холестерина крови, исследование уровня
холестерина липопротеидов низкой
плотности сыворотки крови, исследование
креатинина в крови, исследование мочевой
кислоты в крови, исследование уровня
общего билирубина, исследование уровня
амилазы сыворотки крови, исследование
уровня триглицеридов в крови,
исследование уровня мочевины в крови;
онкомаркер специфический PSA-125,
исследование уровня
простатспецифического (ПСА) антигена
общего в крови.
Функциональные исследования:
электрокардиография (проведение
электрокардиографических исследований),
спирометрия внешнего дыхания.
Ультразвуковые исследования:
щитовидной железы и паращитовидных
желез; предстательной железы.
Спиральная компьютерная
томография (СКТ): грудной клетки без
контраста, брюшной полости без
контраста.
Комплексное посещение
оплачивается по тарифу в соответствии с
приложением N 8 к настоящему Тарифному
соглашению.
(пп. 5.23 введен Дополнительным
соглашением от 20.06.2024 N 6)
6. Маршрутизация оказания
амбулаторно-поликлинической
медицинской помощи, в том числе с
направлением или без направления из
медицинской организации по месту
оказания первичной врачебной
медико-санитарной помощи, а также по
направлениям комиссии по постановке
граждан на воинский учет, призывной
комиссии или начальника отдела военного
комиссариата, регулируются приказами
Министерства здравоохранения
Республики Карелия.
7. Оплата по тарифу за обращение
(законченный случай) может
осуществляться при обращении по поводу
заболевания.
7.1. Обращение по поводу заболевания
(законченный случай) в амбулаторных
условиях подлежит оплате при не менее
двух посещений по поводу одного
заболевания (травмы или иного состояния)
врачей одной специальности или
медицинского работника, имеющего
среднее медицинское образование,
ведущего самостоятельный прием.
7.2. Оплата за обращение в связи с
заболеванием включает расходы в объеме,
обеспечивающем лечебно-диагностический
процесс в соответствии с утвержденными
клиническими рекомендациями, Порядками
оказания медицинской помощи и на основе
стандартов оказания медицинской помощи
при лечении основного заболевания (в том
числе оперативные пособия, выполненные
малоинвазивными и эндоскопическими
методами, все виды анестезии,
лабораторные, в том числе прижизненные
гистологические и цитологические
исследования, рентгенологические
исследования, другие
лечебно-диагностические исследования,
физиотерапевтическое лечение, лечебный
массаж, лечебная физкультура, доабортное
консультирование беременных женщин и
т.д. (за исключением диализа)).
7.3. Если в рамках законченного
случая лечения заболевания в
соответствии со стандартами
(протоколами), клиническими
рекомендациями были выполнены разовые
посещения пациента врачей других
специальностей или медицинских
работников, имеющих среднее медицинское
образование, ведущих самостоятельный
прием, указанные посещения отдельно не
оплачиваются, но учитываются как
выполненные медицинские услуги.
7.4. Случаи при тяжелом течении
заболевания (тяжелой сочетанной
патологии) с длительностью
амбулаторного лечения более 60
календарных дней, подтвержденной
заключением Врачебной комиссии МО,
каждые 60 дней определяются как условно
законченные и оплачиваются согласно
стоимости обращения (законченного
случая).
7.5. Оплата медицинской помощи в
приемном отделении Регионального и
Первичных сосудистых центров в случаях
оказания медицинской помощи пациентам в
возрасте 18 лет и старше с подозрением на
острое нарушение мозгового
кровообращения или острый коронарный
синдром, не требующих последующей
госпитализации в Региональный и
Первичный сосудистый центр, а также
оплата медицинской помощи в приемном
отделении стационарной МО в случаях, не
требующих последующей госпитализации в
данную МО, осуществляется по тарифу
обращения по поводу заболевания при
оказании медицинской помощи в
амбулаторных условиях. Одновременно при
выполнении по неотложным показаниям в
приемном отделении ультразвуковых
исследований брюшной полости,
выполненных по неотложным показаниям,
согласно перечню кодов медицинских
услуг, утвержденных Тарифным
соглашением (приложение N 8 к настоящему
Тарифному соглашению), дополнительно
осуществляется оплата услуги по тарифу
за единицу объема - медицинскую услугу.
Оплата других отдельных диагностических
исследований, выполненных в приемном
отделении при оказании неотложной
медицинской помощи, не предусмотрена.
Не подлежат оплате услуги,
оказанные в приемном отделении, в случае
госпитализации пациента в
круглосуточный стационар данной МО в
течение 24 часов от момента оказания
медицинской помощи в приемном отделении
по неотложным показаниям в связи с
заболеванием, послужившим поводом для
госпитализации.
7.6. Оплата по тарифу в рамках
подготовки к экстракорпоральному
оплодотворению (далее - ЭКО) (цель -
обращение по поводу заболевания) в
соответствии с приказом Министерства
здравоохранения Республики Карелия.
7.7. Оплате по тарифу за обращение по
заболеванию с обязательным выполнением
комплекса диагностических исследований
и услуг подлежат:
- комплексное обследование для
постановки диагноза и назначения
лекарственной терапии пациентам с
хроническим вирусным гепатитом C (без
цирроза печени);
- комплексное обследование для
постановки диагноза и назначения
лекарственной терапии пациентам с
хроническим вирусным гепатитом C (с
циррозом печени).
Оплата осуществляется по тарифу,
установленному приложением N 8 к
настоящему Тарифному соглашению, в
соответствии с кодами услуг,
утвержденными приказом Министерства
здравоохранения Российской Федерации от
13 октября 2017 г. N 804н "Об утверждении
номенклатуры медицинских услуг".
7.8. Исключен. - Дополнительное
соглашение от 29.11.2024 N 12.
(п. 7 в ред. Дополнительного
соглашения от 31.10.2024 N 11)
8. К посещениям в связи с оказанием
медицинской помощи в неотложной форме,
оплачиваемой по тарифам, относится:
8.1. Исключен. - Дополнительное
соглашение от 30.08.2024 N 9.
8.1. Оплата неотложной
стоматологической помощи по тарифу в
ночное время осуществляется в случае,
если время окончания случая в интервале
с 22.00 часов до 06.00 часов.
9. Профилактические медицинские
осмотры и диспансеризация взрослого
населения, в том числе углубленная
диспансеризация и диспансеризация для
оценки репродуктивного здоровья женщин
и мужчин.
9.1. Оплата профилактических
медицинских осмотров и диспансеризации
взрослого населения осуществляется за
единицу объема медицинской помощи
(комплексное посещение) по тарифам,
установленным приложением N 9 к Тарифному
соглашению, в соответствии с объемом
медицинских исследований, установленных
приказом МЗ РФ от 27.04.2021 N 404н.
9.2. Порядок взаимодействия при
организации прохождения
застрахованными лицами
профилактических мероприятий
устанавливается межведомственным
соглашением о взаимодействии
медицинских организаций, страховых
медицинских организаций, осуществляющих
деятельность в сфере обязательного
медицинского страхования Республики
Карелия, ГУ ТФОМС РК, Министерства
здравоохранения Республики Карелия при
информационном сопровождении
застрахованных лиц на всех этапах
оказания им медицинской помощи.
9.3. Диспансеризация лиц,
находящихся в стационарных организациях
социального обслуживания, проводится в
приоритетном порядке с привлечением
близлежащих медицинских организаций.
9.4. При диспансеризации в рамках
первичной медико-санитарной помощи
случай считается законченным, если
гражданину проведено обследование и
даны необходимые рекомендации, т.е.
выполнены мероприятия, определенные
нормативными документами.
9.5. Не подлежит одновременной
оплате проведение диспансеризации
определенных групп взрослого населения
и профилактического осмотра в течение
одного календарного года.
9.6 Отказ пациента от проведения
второго этапа диспансеризации подлежит
обязательному оформлению в первичной
медицинской документации и в реестрах на
оплату в соответствии с
межведомственным соглашением.
9.7. Тариф выходного дня применяется,
если начало и/или завершение
профилактического медицинского осмотра
и первого этапа диспансеризации
осуществляется в выходной день.
9.8. Оплата 2 этапа диспансеризации
взрослого населения осуществляется за
единицу объема - комплексное посещение
по тарифам, установленным приложением N 9
к настоящему Тарифному соглашению.
9.9. Для женщин и мужчин
репродуктивного возраста поэтапно в
зависимости от возрастных групп
одновременно с прохождением
профилактического осмотра или
диспансеризации организуется
проведение диспансеризации,
направленной на оценку их
репродуктивного здоровья (далее -
диспансеризация для оценки
репродуктивного здоровья женщин и
мужчин), включающей исследования и иные
медицинские вмешательства по перечню
согласно приложению N 25 к Программе
государственных гарантий бесплатного
оказания гражданам медицинской помощи в
Республике Карелия на 2024 год и на
плановый период 2025 и 2026 годов.
9.10. Оплата диспансеризации,
направленной на оценку здоровья женщин и
мужчин репродуктивного возраста,
осуществляется за единицу объема
медицинской помощи (комплексное
посещение, медицинскую услугу) по
тарифам, установленным приложением N 9 к
настоящему Тарифному соглашению.
Приложением N 11 к настоящему
Тарифному соглашению установлены
перечень видов и тарифы на отдельные
лабораторные исследования, проводимые в
рамках диспансеризации взрослого
населения репродуктивного возраста ГБУЗ
"Республиканский перинатальный центр им.
Гуткина К.А." и ГБУЗ "Республиканская
инфекционная больница".
Оплата отдельных лабораторных
исследований в рамках диспансеризации
взрослого населения репродуктивного
возраста, проводимых ГБУЗ
"Республиканский перинатальный центр им.
Гуткина К.А." и ГБУЗ "Республиканская
инфекционная больница", возможна только
при наличии направления от медицинской
организации.
Расчет за выполнение отдельных
лабораторных исследований в рамках
диспансеризации взрослого населения
репродуктивного возраста, утвержденных
приложением N 11 к настоящему Тарифному
соглашению, осуществляется ГУ ТФОМС РК в
рамках межучрежденческих расчетов.
9.11. При невозможности проведения
всех исследований в медицинской
организации, к которой прикреплен
гражданин, для проведения указанных
исследований медицинским работником
медицинской организации, к которой
прикреплен гражданин, осуществляется
забор материала для исследования и его
направление в установленном порядке в
иную медицинскую организацию, в том
числе федеральную медицинскую
организацию. В случае отсутствия в
медицинской организации, к которой
прикреплен гражданин, врача -
акушера-гинеколога, врача-уролога
(врача-хирурга, прошедшего подготовку по
вопросам репродуктивного здоровья)
данная медицинская организация
привлекает к проведению диспансеризации
соответствующих врачей иных медицинских
организаций (в том числе на основе
выездных форм их работы) с обязательным
информированием гражданина о дате и
времени работы этих врачей не менее чем
за 3 рабочих дня до назначения даты
приема (осмотра).
9.12. Тариф выходного дня при
проведении 1 и 2 этапов диспансеризации,
направленной на оценку репродуктивного
здоровья женщин и мужчин, применяется,
если начало и/или завершение
диспансеризации осуществляется в
выходной день.
(п. 9 в ред. Дополнительного
соглашения от 31.10.2024 N 11)
10. Диспансеризация пребывающих в
стационарных учреждениях детей-сирот и
детей, находящихся в трудной жизненной
ситуации; диспансеризация детей-сирот и
детей, оставшихся без попечения
родителей, в том числе усыновленных
(удочеренных), принятых под опеку
(попечительство), в приемную или
патронатную семью и профилактические
медицинские осмотры
несовершеннолетних.
10.1. Диспансеризация пребывающих в
стационарных учреждениях детей-сирот и
детей, находящихся в трудной жизненной
ситуации; диспансеризация детей-сирот и
детей, оставшихся без попечения
родителей, в том числе усыновленных
(удочеренных), принятых под опеку
(попечительство), в приемную или
патронатную семью, проводится ежегодно,
но не более одного раза в календарном
году в соответствии с приказами
Министерства здравоохранения
Российской Федерации от 15.02.2013 N 72н "О
проведении диспансеризации пребывающих
в стационарных учреждениях детей-сирот и
детей, находящихся в трудной жизненной
ситуации", от 21.04.2022 N 275н "Об утверждении
порядка диспансеризации детей-сирот и
детей, оставшихся без попечения
родителей, в том числе усыновленных
(удочеренных), принятых под опеку
(попечительство), в приемную или
патронатную семью".
10.2. Профилактические осмотры
несовершеннолетних проводятся в
установленные возрастные периоды в
соответствии с объемом медицинских
исследований, установленным приказом
Министерства здравоохранения
Российской Федерации от 10.08.2017 N 514н "О
порядке проведения профилактических
медицинских осмотров
несовершеннолетних" (далее - приказ МЗ РФ
от 10.08.2017 N 514н).
10.3. Профилактические осмотры
несовершеннолетних и диспансеризация
проводятся в 2 этапа. Первый этап может
проводиться мобильными медицинскими
бригадами.
10.4. Законченный случай 1 этапа
диспансеризации указанных категорий
детей подлежит оплате при выполнении 100%
от объема обследования.
10.5. Оплата профилактических
медицинских осмотров и диспансеризации
несовершеннолетних осуществляется за
единицу объема медицинской помощи
(комплексное посещение) по тарифам,
установленным приложением N 9 к
настоящему Тарифному соглашению.
10.6. Профилактические осмотры
новорожденных в возрасте до 29 дней
учитываются как один законченный
случай.
10.7. Оплата 1 этапа диспансеризации
пребывающих в стационарных учреждениях
детей-сирот и детей, находящихся в
трудной жизненной ситуации,
диспансеризации детей-сирот и детей,
оставшихся без попечения родителей, в
том числе усыновленных (удочеренных),
принятых под опеку (попечительство), в
приемную или патронатную семью, и 1 этапа
профилактических медицинских осмотров
несовершеннолетних осуществляется по
тарифу выходного дня, если начало и/или
завершение первого этапа
профилактического медицинского осмотра
и первого этапа диспансеризации
осуществляется в выходной день.
10.8. Оплата 2 этапа диспансеризации
пребывающих в стационарных учреждениях
детей-сирот и детей, находящихся в
трудной жизненной ситуации,
диспансеризации детей-сирот и детей,
оставшихся без попечения родителей, в
том числе усыновленных (удочеренных),
принятых под опеку (попечительство), в
приемную или патронатную семью, и 2 этапа
профилактических медицинских осмотров
несовершеннолетних осуществляется за
единицу объема - комплексное посещение
по тарифу, установленному приложением N 9
к настоящему Тарифному соглашению.
(п. 10 в ред. Дополнительного
соглашения от 31.10.2024 N 11)
11. Диспансерное наблюдение
отдельных категорий граждан из числа
взрослого населения, включая
диспансерное наблюдение работающих
граждан и (или) обучающихся в
образовательных организациях, а также
детей, проживающих в организациях
социального обслуживания (детских
домах-интернатах), предоставляющих
социальные услуги в стационарной форме.
11.1. Оплата диспансерного
наблюдения осуществляется за единицу
объема медицинской помощи (комплексное
посещение) по тарифам, установленным
приложением N 8 к настоящему Тарифному
соглашению, с учетом группы заболеваний.
(п. 11.1 в ред. Дополнительного
соглашения от 30.08.2024 N 9)
11.2. Комплексное посещение включает
стоимость посещения врача, проводящего
диспансерное наблюдение, а также
стоимость лабораторных и
диагностических исследований,
предусмотренных порядком проведения
диспансерного наблюдения, утвержденным
приказами МЗ РФ N 168н, 548н и с учетом
целевых показателей охвата населения
профилактическими медицинскими
осмотрами федерального проекта
"Развитие системы оказания первичной
медико-санитарной помощи" национального
проекта "Здравоохранение").
11.3. При проведении диспансерного
наблюдения у врачей разных
специальностей по разным нозологическим
формам в одни и те же календарные сроки
оплате подлежат комплексные посещения с
диспансерной целью у каждого
специалиста.
11.4. При наличии хронических
заболеваний у застрахованных лиц,
находящихся в стационарных организациях
социального обслуживания, диспансерное
наблюдение осуществляется в углубленном
порядке.
11.5. В отношении работающих
застрахованных лиц по месту
осуществления служебной деятельности
может быть организовано проведение
диспансерного наблюдения в целях
профилактики развития профессиональных
заболеваний или осложнений, обострений
ранее сформированных хронических
неинфекционных заболеваний (далее -
диспансерное наблюдение работающих
граждан).
11.6. Организация диспансерного
наблюдения работающих граждан может
осуществляться:
при наличии у работодателя
подразделения (кабинет врача,
здравпункт, медицинский кабинет,
медицинская часть и другие
подразделения), оказывающего
медицинскую помощь работникам
организации силами и средствами такого
подразделения;
при отсутствии у работодателя
указанного подразделения путем
заключения работодателем договора с
государственной (муниципальной)
медицинской организацией любой
подведомственности, участвующей в
базовой (территориальной) программе
обязательного медицинского страхования
и имеющей материально-техническую базу и
медицинских работников, необходимых для
проведения диспансерного наблюдения
работающего гражданина.
(п. 11.6 в ред. Дополнительного
соглашения от 30.08.2024 N 9)
11.7. Копия договора о проведении
диспансерного наблюдения работающих
граждан между работодателем и указанной
медицинской организацией, заверенная в
установленном порядке, направляется
медицинской организацией в
территориальный фонд обязательного
медицинского страхования
соответствующего субъекта Российской
Федерации в целях последующей оплаты
оказанных комплексных посещений по
диспансерному наблюдению работающих
граждан.
(п. 11.7 в ред. Дополнительного
соглашения от 30.08.2024 N 9)
11.8. Диспансерное наблюдение
работающего гражданина также может быть
проведено силами медицинской
организации, к которой прикреплен
работающий гражданин, с использованием
выездных методов работы и организацией
осмотров и исследований по месту
осуществления гражданином служебной
деятельности.
11.9. Если медицинская организация,
осуществляющая диспансерное наблюдение
работающего гражданина, не является
медицинской организацией, к которой
прикреплен работающий гражданин, то
данная организация направляет сведения
о результатах прохождения работающим
гражданином диспансерного наблюдения в
медицинскую организацию, к которой
прикреплен гражданин, с использованием
Единой государственной информационной
системы в сфере здравоохранения в
течение 3 рабочих дней после получения
указанных результатов.
11.10 Диспансерное наблюдение детей,
проживающих в организациях социального
обслуживания (детских домах-интернатах),
предоставляющих социальные услуги в
стационарной форме осуществляется в
соответствии с приказом МЗ РФ N 302н.
11.11. Оплате за счет средств ОМС не
подлежат:
1) случаи диспансерного наблюдения
пациента у врачей разных специальностей
по одним и тем же нозологическим формам в
течение одного календарного месяца;
2) случаи диспансерного наблюдения
пациента у врачей одной и той же
специальности по разным нозологическим
формам в течение одного календарного
месяца;
3) случаи диспансерного наблюдения
пациента, не прикрепленного к МО, за
исключением наблюдения, осуществляемого
диспансерами, ГБУЗ РК "Республиканская
больница им. В.А. Баранова" и ГБУЗ РК
"Детская республиканская больница им.
И.Н. Григовича" и женскими консультациями
при диспансерном наблюдении беременных.
11.12. Оплата случаев диспансерного
наблюдения пациента, выполняемого
диспансерами, ГБУЗ РК "Республиканская
больница им. В.А. Баранова", ГБУЗ РК
"Детская республиканская больница им.
И.Н. Григовича" и женскими консультациями
при диспансерном наблюдении беременных
по заболеваниям, не включенным в
перечень приказа МЗ РФ N 168н, 548н и 302н
осуществляется в данных учреждениях по
тарифу посещения с профилактической
целью.
Оплата случаев по заболеваниям,
включенным в перечень приказа МЗ РФ N 168н,
осуществляется по тарифу за единицу
объема медицинской помощи (комплексное
посещение).
11.13. Порядок информационного
взаимодействия при организации
прохождения застрахованными лицами
диспансерного наблюдения
устанавливается межведомственным
соглашением о взаимодействии
медицинских организаций, страховых
медицинских организаций, осуществляющих
деятельность в сфере обязательного
медицинского страхования Республики
Карелия, ГУ ТФОМС РК, Министерства
здравоохранения Республики Карелия при
информационном сопровождении
застрахованных лиц на всех этапах
оказания им медицинской помощи.
12. Углубленная диспансеризация (I
этап).
12.1. Углубленная диспансеризация
проводится в соответствии с Порядком
направления граждан на прохождение
углубленной диспансеризации,
утвержденным Приказом Министерства
здравоохранения Российской Федерации N
698н от 01.07.2021 "Порядок направления граждан
на прохождение углубленной
диспансеризации, включая категории
граждан, проходящих углубленную
диспансеризацию", Перечнем исследований
и иных медицинских вмешательств,
утвержденных приложением N 2 к Программе
государственных гарантий, планируется и
учитывается в объеме и стоимости
профилактических мероприятий.
12.2. Проведение углубленной
диспансеризации осуществляется вне
зависимости от факта прохождения
гражданами профилактических
медицинских осмотров или
диспансеризации.
12.3. Граждане, переболевшие новой
коронавирусной инфекцией (COVID-19), в
течение года после заболевания вправе
пройти углубленную диспансеризацию.
12.4. Оплата углубленной
диспансеризации осуществляется за
единицу объема медицинской помощи по
тарифам, установленным приложением N 10 к
настоящему Тарифному соглашению: за
комплексное посещение, включающее
исследования и медицинские
вмешательства: измерение насыщения
крови кислородом (сатурация) в покое,
проведение спирографии или спирометрии,
общий (клинический) анализ крови
развернутый, биохимический анализ крови
(включая исследование уровня
холестерина, уровня липопротеинов
низкой плотности, C-реактивного белка,
определение активности
аланинаминотрансферазы в крови
определение активности
аспартатаминотрансферазы в крови,
определение лактатдегидрогеназы в
крови, исследование уровня креатинина в
крови).
12.5. Оплата углубленной
диспансеризации за комплексное
посещение возможна в случае выполнения
всех исследований и медицинских
вмешательств, учитываемых при расчете
стоимости комплексного посещения. В
случае, если отдельные исследования и
медицинские вмешательства, учитываемые
при расчете стоимости комплексного
посещения углубленной диспансеризации,
не были выполнены, оплата такого случая
не осуществляется.
12.6. Если пациент в этом году уже
прошел диспансеризацию и в данный момент
проходит исключительно углубленную
диспансеризацию - оплата приема (осмотра)
врачом и рентгенографии дополнительно к
стоимости углубленной диспансеризации
не осуществляется.
13. Третий этап медицинской
реабилитации.
13.1. Медицинская помощь по
реабилитации в амбулаторных условиях
оказывается в соответствии с Порядком
организации медицинской реабилитации,
включающим протоколы реабилитационных
мероприятий, и Порядком маршрутизации
пациентов, утвержденными приказами
Министерства здравоохранения
Республики Карелия, и оплачивается по
тарифу за единицу объема - комплексное
посещение (цель - Комплексное посещение в
амбулаторных условиях в связи с
проведением 3 этапа медицинской
реабилитации - 3.2).
13.2. Оплате за комплексное посещение
подлежит законченный случай медицинской
реабилитации в амбулаторных условиях.
Комплексное посещение включает
набор необходимых консультаций
специалистов, а также проведение методов
реабилитации, определенных протоколами
реабилитационных мероприятий,
утвержденных приказами Министерства
здравоохранения Республики Карелия.
13.3. Тарифы на оплату комплексного
посещения по медицинской реабилитации в
амбулаторных условиях установлены в
приложении N 8 к настоящему Тарифному
соглашению.
13.4. Случай медицинской
реабилитации в амбулаторных условиях
относится к прерванным с случаях
прерывания лечения по медицинским
показаниям, письменного отказа пациента
от дальнейшего лечения или изменения
условий оказания медицинской помощи.
13.5. Оплата за прерванный случай
комплексного посещения по медицинской
реабилитации в амбулаторных условиях
осуществляется при условии выполнения
не менее 50% от объема необходимых
консультаций специалистов, а также
методов реабилитации, определенных
протоколами реабилитационных
мероприятий, утвержденными Приказами
Министерства здравоохранения
Республики Карелия.
13.6. Медицинская реабилитация в
амбулаторных условиях может проводиться
на базе действующих отделений
(кабинетов) физиотерапии, лечебной
физкультуры, массажа и других
подразделений в соответствии с
назначенными врачом по медицинской
реабилитации мероприятиями при наличии
у МО лицензии на медицинскую
реабилитацию.
14. Оплата подготовки к ЭКО.
14.1. Оплата осуществляется в
соответствии с перечнем обследований
для направления на ЭКО, утвержденным
приказом Министерства здравоохранения
Республики Карелия от 2 июня 2022 года N 951
"Об организации оказания медицинской
помощи при лечении бесплодия с
применением вспомогательных
репродуктивных технологий в Республике
Карелия".
14.2. Тарифы на оплату подготовки к
ЭКО в амбулаторных условиях установлены
в приложении N 8 к настоящему Тарифному
соглашению.
15. Оплате медицинской помощи за
единицу объема медицинской помощи - за
медицинскую услугу подлежат:
1) отдельные диагностические
(лабораторные) исследования;
2) процедуры диализа, включающего
различные методы;
3) диагностические исследования в
соответствии с приказами Министерства
здравоохранения Республики Карелия при
их частичной или полной централизации, в
рамках межучрежденческих расчетов;
4) медицинская помощь с применением
телемедицинских технологий;
5) жидкостные цитологические
исследования мазка (соскоба) с шейки
матки при его окрашивании по
Папаниколау;
6) тестирование на выявление
коронавирусной инфекции;
7) услуги по размораживанию
эмбрионов, с последующим переносом
эмбрионов в полость матки (криоперенос)
как отдельный этап экстракорпорального
оплодотворения;
8) комплексное обследования в
Центре здоровья;
9) обследования при углубленной
диспансеризации (I-II этап);
10) иммунологическое исследование
на аллергены детского населения;
11) комплекс исследований для
выявления аллергена;
12) видеокапсульные эндоскопические
диагностические исследования
желудочно-кишечного тракта;
13) колоноскопия с тотальной
внутривенной анестезией;
14) рентгеноденситометрия;
15) электроэнцефалография с
видеомониторингом;
16) исключен. - Дополнительное
соглашение от 01.07.2024 N 7;
16) электронейромиография
стимуляционная одного нерва;
17) электромиография игольчатыми
электродами (одна мышца);
18) оптическая когерентная
томография глаза;
19) исследование коротколатентных
вызванных потенциалов;
20) регистрация вызванных
акустических ответов мозга на
постоянные модулированные тоны (ASSR
тест);
21) позитронная эмиссионная
томография, совмещенная с компьютерной
томографией (ПЭТ КТ);
22) ПЦР крови на РНК вируса гепатита
С (качественно, генотип);
23) биопсия (мультифокальная)
предстательной железы трансректальная
пункционная под контролем
ультразвукового исследования;
24) биопсия (мультифокальная)
простаты трансперинеальная пункционная
под контролем ультразвукового
исследования;
25) пункция новообразования
молочной железы прицельная пункционная
под контролем ультразвукового
исследования;
26) пункция щитовидной или
паращитовидной железы под контролем
ультразвукового исследования;
27) введение иммуноглобулина
человека антирезус Rh0 (D);
28). Эндовазальная лазерная
коагуляция вен нижних конечностей.
(п. 28 введен Дополнительным
соглашением от 30.08.2024 N 9)
16. К отдельным диагностическим
(лабораторным) исследованиям относят
исследования, проводимые в рамках
компьютерной томографии,
магнитно-резонансной томографии,
ультразвукового исследования
сердечно-сосудистой системы,
эндоскопических диагностических
исследований, молекулярно-генетических
исследований и патологоанатомических
исследований биопсийного
(операционного) материала с целью
диагностики онкологических заболеваний
и подбора противоопухолевой
лекарственной терапии.
16.1. Направление пациентов на
отдельные диагностические
(лабораторные) исследования
осуществляется в соответствии с
Порядком маршрутизации пациентов,
утвержденным приказом Министерства
здравоохранения Республики Карелия, и
объемами, установленными Комиссией по
разработке ТПОМС.
16.2. Назначение отдельных
диагностических (лабораторных)
исследований осуществляется лечащим
врачом медицинской организации,
оказывающим первичную медико-санитарную
помощь, в том числе первичную
специализированную, при наличии
медицинских показаний.
16.3. Оплата отдельных
диагностических (лабораторных)
исследований осуществляется по тарифу
за единицу объема - медицинскую услугу
только при наличии направления от МО.
17. Оплата за проведение процедуры
диализа:
17.1. Оплата услуг диализа
осуществляется в соответствии с
Порядком оказания услуг по гемодиализу,
утвержденным приказом Министерства
здравоохранения Республики Карелия.
17.2. При проведении диализа в
амбулаторных условиях оплата
осуществляется за медицинскую услугу -
одну процедуру экстракорпорального
диализа и один день перитонеального
диализа. При этом в целях учета объемов
медицинской помощи лечение в течение
одного месяца учитывается как одно
обращение (в среднем 13 процедур
экстракорпорального диализа, 12-14 в
зависимости от календарного месяца, или
ежедневные обмены с эффективным объемом
диализата при перитонеальном диализе в
течение месяца).
17.3. При проведении диализа в
амбулаторных условиях обеспечение
лекарственными препаратами для
профилактики осложнений не
осуществляется за счет средств ОМС.
Тарифы на услуги за проведение
диализа не включают в себя проезд
пациентов до места оказания медицинских
услуг диализа.
18. Диагностические исследования в
соответствии с приказами Министерства
здравоохранения Республики Карелия при
их частичной или полной централизации в
рамках межучрежденческих расчетов:
18.1. Диагностические исследования,
выполненные на основании направлений
Прионежского филиала ГБУЗ
"Республиканская больница им. В.А.
Баранова", не включенных в пункт 19
настоящего приложения к тарифному
соглашению, без учета граждан,
застрахованных за пределами Республики
Карелия, осуществляется в пределах
утвержденных видов и объемов в рамках
приказа Министерства здравоохранения
Республики Карелия.
18.2. Перечень видов исследований и
тарифы на диагностические исследования
установлены в приложении N 11 к настоящему
Тарифному соглашению.
18.3. Расчет за диагностические
исследования между ГБУЗ
"Республиканская больница им. В.А.
Баранова", направившей на
диагностические исследования, и МО,
выполнившей указанные исследования,
осуществляется ГУ ТФОМС РК на основании
отдельного реестра счетов за
диагностические исследования в рамках
утвержденных объемов и утвержденного
финансового плана ГБУЗ "Республиканская
больница им. В.А. Баранова".
18.4. Реестр счетов за
диагностические исследования
предоставляется МО, выполнившей
медицинскую услугу. При этом стоимость
выполненных исследований удерживается
ГУ ТФОМС РК в рамках межучрежденческих
расчетов из средств окончательного
расчета за медицинскую помощь, оказанную
в данном месяце ГБУЗ "Республиканская
больница им. В.А. Баранова", направившей
застрахованных лиц на диагностические
исследования, в соответствии с
утвержденными тарифами за фактически
выполненное количество услуг.
18.5. Оплата медицинской помощи при
централизованном оказании услуг по
выполнению цитологических
исследований.
18.5.1. Стоимость медицинской помощи
при централизованном выполнении
цитологических исследований включена в
подушевой норматив финансирования на
прикрепившихся лиц (за исключением
жидкостных цитологических исследований
мазка (соскоба) с шейки матки при его
окрашивании по Папаниколау и
цитологических исследований, включенных
в приложение N 8 к настоящему Тарифному
соглашению) и в стоимость законченного
случая лечения заболевания,
оплачиваемого по КСГ.
18.5.2. Оплата проведения
цитологических исследований
осуществляется при оказании медицинской
помощи в амбулаторных условиях в
соответствии с Порядками и объемами,
утвержденными приказами Министерства
здравоохранения Республики Карелия, за
фактически выполненное ГБУЗ РК
"Республиканский онкологический
диспансер" количество услуг на основании
предоставленного реестра и счета и
возможна только при наличии направления
при наличии направления от медицинской
организации.
(пп. 18.5.2 в ред. Дополнительное
соглашение от 31.10.2024 N 11)
18.5.3. Расчет за выполнение
централизованных цитологических
исследований, утвержденных приложением N
11 к настоящему Тарифному соглашению,
осуществляется ГУ ТФОМС РК в рамках
межучрежденческих расчетов.
(п. 18.5.3 в ред. Дополнительного
соглашение от 29.03.2024 N 3)
18.5.4. Оплата проведения жидкостных
цитологических исследований мазка
(соскоба) с шейки матки при его
окрашивании по Папаниколау и отдельных
цитологических исследований,
утвержденных приложением N 8 к настоящему
Тарифному, осуществляется по тарифу в
пределах объемов, установленных
Комиссией по разработке территориальной
программы ОМС.
(п. 18.5.4 в ред. Дополнительного
соглашение от 29.03.2024 N 3)
18.5.5. Исключен. - Дополнительное
соглашение от 29.03.2024 N 3.
18.6. Оплата медицинской помощи при
централизованном оказании услуг при
выполнении микробиологических
исследований.
18.6.1. Стоимость медицинской помощи
при централизованном выполнении
микробиологических исследований
включена в подушевой норматив
финансирования на прикрепившихся лиц и в
стоимость законченного случая лечения
заболевания, оплачиваемого по КСГ.
18.6.2. Оплата проведения
микробиологических исследований
осуществляется при оказании медицинской
помощи в соответствии с Порядком и
маршрутизацией, утвержденными приказом
Министерства здравоохранения
Республики Карелия, за фактически
выполненное количество услуг на
основании реестра и счета,
предоставленного МО, выполнившей
исследование, и возможна только при
наличии направления на проведение
исследования.
(пп. в ред. Дополнительного
соглашения от 31.10.2024 N 11)
18.6.3 Оплата проведения
микробиологических исследований
осуществляется по Перечню
централизованных микробиологических
исследований в соответствии с кодами
услуг и тарифами, утвержденными
приложением N 11 к настоящему Тарифному
соглашению, в рамках межучрежденческих
расчетов.
18.7 Оплата централизованного
проведения клинических лабораторных
исследований на базе централизованной
клинико-диагностической лаборатории
ГБУЗ РК "Республиканский перинатальный
центр" осуществляется в соответствии с
приказом Министерства здравоохранения
Республики Карелия от 11 июля 2024 г. N 909/МЗ-П
"О проведении централизованных
лабораторных исследований в Республике
Карелия" за фактически выполненное
количество услуг на основании реестра и
счета, предоставленного МО, выполнившей
исследование, и возможна только при
наличии направления на проведение
исследования.
(пп. 18.7 введен Дополнительным
соглашением от 31.10.2024 N 11)
19. Оплата медицинской помощи с
применением телемедицинских
технологий:
19.1. Оказании медицинской помощи с
применением телемедицинских технологий
в медицинских организациях третьего
уровня, а также на базе ГБУЗ
"Республиканский онкологический
диспансер", осуществляется в
соответствии с приказом Министерства
здравоохранения Республики Карелия.
19.2. Направлениями использования
телемедицинских технологий при оказании
медицинской помощи является
дистанционное взаимодействие
медицинских работников между собой с
оплатой услуги по тарифу, установленному
приложением N 11 к настоящему Тарифному
соглашению, в рамках межучрежденческих
расчетов.
19.3. Формы дистанционного
взаимодействия медицинских работников
включают (в соответствии с приказом
Министерства здравоохранения
Республики Карелия):
- дистанционную консультацию в
режиме реального времени;
- дистанционную консультацию в
режиме отсроченной консультации;
- дистанционный консилиум (с
участием 2-3 специалистов);
- дистанционное предоставление
заключения (описание, интерпретация) по
данным выполненного исследования 1
группы (ультразвуковая, эндоскопическая,
функциональная диагностики,
патологоанатомическое исследование);
- дистанционное предоставление
заключения (описание, интерпретация) по
данным выполненного исследования 2
группы (рентгенодиагностика, КТ, МРТ, ПЭТ,
радионуклидная диагностика).
19.4. Оплата дистанционного
взаимодействия медицинских работников,
оказывающих первичную медико-санитарную
помощь, с пациентами и (или) их законными
представителями в рамках дистанционного
динамического наблюдения за пациентами,
страдающими хроническими
неинфекционными заболеваниями, в том
числе при диспансерном наблюдении,
осуществляется по подушевому нормативу
финансирования на прикрепившихся лиц с
учетом показателей результативности
деятельности медицинской организации
(включая показатели объема медицинской
помощи) в соответствии с приказом
Министерства здравоохранения
Республики Карелия от 02.06.2020 N 787 "Об
организации дистанционного
динамического наблюдения за пациентами
при оказании первичной
медико-санитарной помощи в Республике
Карелия".
20. Оплате тестирования на выявление
коронавирусной инфекции подлежат услуги
по исследованию на наличие новой
коронавирусной инфекции (COVID-19) методом
полимеразной цепной реакции в случае:
- наличия у застрахованных
гражданин признаков острого простудного
заболевания неясной этиологии при
проявлении симптомов, не исключающих
наличие новой коронавирусной инфекции
(COVID-19);
- наличия у застрахованных граждан
новой коронавирусной инфекции (COVID-19), в
том числе для оценки проводимого
лечения;
- положительного результата
исследования на выявление возбудителя
новой коронавирусной инфекции (COVID-19),
полученного с использованием
экспресс-теста (при условии передачи
гражданином или уполномоченной на
экспресс-тестирование организацией
указанного теста медицинской
организации).
20.1. Тарифы на оплату тестирования
на выявление новой коронавирусной
инфекции в амбулаторных условиях
установлены в приложении N 8 к настоящему
Тарифному соглашению.
21. Оплата услуги по размораживанию
криоконсервированных эмбрионов, с
последующим переносом эмбрионов в
полость матки (криоперенос), как
отдельный этап экстракорпорального
оплодотворения, осуществляется по
тарифу в амбулаторных условиях в
соответствии с приложением N 8 к
настоящему Тарифному соглашению.
22. Оплата комплексного
обследования в Центре здоровья, Центре
здоровья для детей осуществляется
однократно в календарном году при
первичном обращении по тарифу за
медицинскую услугу, при условии
проведения гражданину 100% объема
обследований.
22.1. Объем исследований на одно
комплексное обследование для взрослых и
для детей в Центрах здоровья
определяется в соответствии с порядком,
утвержденным приказами Министерства
здравоохранения РФ.
22.2. При необходимости выявления
дополнительных факторов риска в
комплексное обследование включаются
иные исследования, проводимые на
установленном в Центре здоровья
оборудовании.
22.3. Посещение для динамического
наблюдения в Центре здоровья, Центре
здоровья для детей принимается к оплате
не ранее, чем через месяц с даты
законченного случая первичного
обращения в Центр здоровья для детей в
отношении одного и того же гражданина,
ребенка (подростка), учитывается в
реестрах на оплату как посещение при
оказании медицинской помощи с
профилактической целью. Кодируются
такие посещения в соответствии с классом
XXI МКБ-10 (Z00-Z99) и оплачивается в рамках
подушевого норматива финансирования.
22.4. При одновременном проведении
профилактических медицинских осмотров
несовершеннолетних, профилактических
осмотров и диспансеризации определенных
групп взрослого населения,
диспансеризации детей и посещении
Центра здоровья в реестрах на оплату
учитывается случай проведения
диспансеризации и/или профилактического
медицинского осмотра.
(п. 22.4 в ред. Дополнительного
соглашения от 29.02.2024 N 2)
23. Обследование при углубленной
диспансеризация I-II этап.
1) за услугу в рамках I этапа
углубленной диспансеризации
оплачиваются следующие исследования:
- тест с 6 минутной ходьбой (при
исходной сатурации кислорода крови 95
процентов и больше в сочетании с
наличием у гражданина жалоб на одышку,
отеки, которые появились впервые или
повысилась их интенсивность);
- определение концентрации Д-димера
в крови у граждан, перенесших среднюю
степень тяжести и выше новой
коронавирусной инфекции (COVID-19);
2) за услугу в рамках II этапа
углубленной диспансеризации
оплачиваются следующие исследования:
- проведение эхокардиографии (в
случае показателя сатурации в покое 94
процента и ниже, а также по результатам
проведения теста с 6-минутной ходьбой);
- проведение компьютерной
томографии легких (в случае показателя
сатурации в покое 94 процента и ниже, а
также по результатам проведения теста с
6-минутной ходьбой);
- дуплексное сканирование вен
нижних конечностей (при наличии
показаний по результатам определения
концентрации Д-димера в крови).
23.1. В соответствии с пунктом 3
приказа Министерства здравоохранения
Российской Федерации от 01.07.2021 N 698н "Об
утверждении Порядка направления граждан
на прохождение углубленной
диспансеризации, включая категории
граждан, проходящих углубленную
диспансеризацию в первоочередном
порядке", маршрутизацией пациентов для
проведения второго этапа углубленной
диспансеризации, утвержденной приказом
министерства здравоохранения
Республики Карелия от 17.01.2024 N 54/МЗ-П "О
проведении углубленной диспансеризации
в Республике Карелия" пациент может быть
направлен для выполнения исследований,
необходимых для проведения углубленной
диспансеризации, в иную медицинскую
организацию. Оплата медицинской услуги,
выполненной в медицинской организации в
соответствии с маршрутизацией для
проведения второго этапа углубленной
диспансеризации, возможна только при
наличии направления из медицинской
организации, к которой прикреплен
пациент.
23.2. Оплата за услугу в рамках I этапа
углубленной диспансеризации (тест с 6
минутной ходьбой, определение
концентрации Д-димера в крови у граждан)
возможна только при условии выполнения
комплексного посещения у данного
застрахованного лица.
24. К комплексу исследований для
выявления аллергена относятся:
- количественное определение
специфических иммуноглобулинов E в
сыворотке крови - ингаляционная панель 20
шт.;
- количественное определение
специфических иммуноглобулинов E в
сыворотке крови - пищевая панель,
смешанная аллергопанель - 20 шт.;
- количественное определение
специфических иммуноглобулинов E в
сыворотке крови - смешанная
аллергопанель - 20 шт.
24.1. Оплата медицинских услуг
осуществляется в соответствии с кодами
услуг и тарифами, утвержденными
приложением N 8 к настоящему Тарифному
соглашению.
25. Видеокапсульные эндоскопические
диагностические исследования
желудочно-кишечного тракта.
Оплате подлежат медицинские услуги
"Толстокишечная эндоскопия
видеокапсульная" и "Тонкокишечная
эндоскопия видеокапсульная",
выполненные в амбулаторных условиях, в
соответствии с кодами услуг и тарифами,
утвержденными приложением N 8 к
настоящему Тарифному соглашению.
26. Рентгеноденситометрия.
Оплате подлежат медицинские услуги
"Рентгеноденситометрия поясничного
отдела позвоночника",
"Рентгеноденситометрия проксимального
отдела бедренной кости (обоих бедер)",
"Рентгеноденситометрия проксимального
отдела бедренной кости (одного бедра), в
соответствии с кодами услуг,
утвержденным Республиканским
справочником N 40 и тарифом, утвержденным
приложением N 8 к настоящему Тарифному
соглашению.
27. Иные медицинские услуги.
Оплата медицинских услуг
"Электроэнцефалография с
видеомониторингом" (дневное и ночное
мониторирование),
"Электронейромиография стимуляционная
одного нерва", "Электронейромиография
стимуляционная одного нерва",
"Регистрация вызванных акустических
ответов мозга на постоянные
модулированные тоны (ASSR тест)", "ПЦР крови
на РНК вируса гепатита С качественно",
"ПЦР крови на РНК вируса гепатита С
генотип", "Позитронная эмиссионная
томография, совмещенная с компьютерной
томографией для выявления
воспалительных очагов", "Оптическая
спектральная когерентная томография
глаза", "Биопсия (мультифокальная)
предстательной железы трансректальная
пункционная под контролем
ультразвукового исследования", "Биопсия
(мультифокальная) простаты
трансперинеальная пункционная под
контролем ультразвукового
исследования", "Пункция новообразования
молочной железы прицельная пункционная
под контролем ультразвукового
исследования", "Пункция щитовидной или
паращитовидной железы под контролем
ультразвукового исследования", "Введение
иммуноглобулина человека антирезус RhO
(D)", "Эндовазальная лазерная коагуляция
вен нижних конечностей" осуществляется в
соответствии с кодами услуг,
утвержденными Республиканским
справочником N 40 и тарифами,
установленными приложением N 8 к
настоящему Тарифному соглашению.
(в ред. Дополнительных соглашений
от 01.07.2024 N 7, от 30.08.2024 N 9)
28. Включению в Реестры счетов и
оплате за счет ОМС не подлежат:
1) амбулаторные посещения в период
пребывания застрахованного лица в
условиях стационара в медицинской
организации, оказывающей медицинскую
(кроме дня поступления и выписки из
стационара, а также оказания медицинской
помощи (консультаций), выполненных в
других медицинских организациях в
экстренной и неотложной форме);
2) посещения, выполненные
освобожденными заведующими отделений и
председателями врачебных комиссий;
3) посещения среднего медицинского
персонала, не ведущего самостоятельный
амбулаторный прием, в том числе
посещения доврачебного кабинета;
4) консультации амбулаторных
больных врачами стационаров;
5) обязательные предварительные
(при поступлении на работу) и
периодические в течение трудовой
деятельности медицинские осмотры
работающих граждан и граждан, занятых на
работах с вредными и (или) опасными
условиями труда;
6) осмотры врачами при проведении
медицинского освидетельствования в
целях определения годности граждан к
военной или приравненной к ней службе;
7) медицинские осмотры для
медицинского освидетельствования на
право управления автомобилями и
маломерными судами, на получение
разрешения на приобретение и ношение
оружия;
8) посещения при заболеваниях, не
включенных в базовую программу
обязательного медицинского страхования
(заболевания, передаваемые половым
путем, вызванные вирусом иммунодефицита
человека, синдром приобретенного
иммунодефицита, туберкулез, психические
расстройства и расстройства поведения, в
том числе связанные с употреблением
психоактивных веществ, включая
профилактические медицинские осмотры
обучающихся в общеобразовательных
организациях и профессиональных
образовательных организациях, а также в
образовательных организациях высшего
образования в целях раннего
(своевременного) выявления незаконного
потребления наркотических средств и
психотропных веществ);
9) посещения по поводу оказания
паллиативной медицинской помощи в
амбулаторных условиях, в том числе
выездными патронажными службами;
10) посещение к врачу перед
постановкой реакции Манту и однократный
врачебный осмотр через три дня после
постановки реакции Манту с целью оценки
результатов пробы. Кодируются такие
посещения, как Z01.5 (Диагностические
кожные и сенсибилизационные тесты). В
случае проведения реакции Манту с
диагностической целью (при подозрении на
заболевание) используется код Z03.0;
11) посещения для выполнения
флюорографии. Кодируются такие
посещения как Z11.1;
12) проведение медицинского
наблюдения и контроля за состоянием
здоровья лиц, занимающихся спортом и
выступающих на соревнованиях в составе
сборных команд, оценка уровня их
физического развития, выявление
состояний и заболеваний, являющихся
противопоказаниями к занятиям спортом;
13) посещения по поводу оформления
медицинских свидетельств о: смерти,
профессиональной пригодности, выдачи
дубликата листка нетрудоспособности.
Кодируются такие посещения как Z02.7.
14) посещения по поводу выдачи
выписок и дубликатов медицинской
документации по запросам учреждений и
пациентов;
15) посещения с целью получения
справок (по запросам учреждений и
пациентов): о состоянии здоровья; о
нуждаемости в постороннем уходе; о
совместном проживании; о праве на
дополнительную жилую площадь; о
нуждаемости в технических средствах
реабилитации и других средствах,
внесенных в индивидуальную программу
реабилитации; для получения путевки на
санаторно-курортное лечение; для
получения путевки в дом отдыха; для
оформления санаторно-курортной карты;
для оформления ф. N 086/у (в год окончания
общеобразовательного учреждения); для
оформления справки в санаторные группы
летних оздоровительных лагерей с
дневным пребыванием и загородные
оздоровительные лагеря; в спортивные
секции и бассейн; о заключительном
диагнозе пострадавшего от несчастного
случая на производстве;
16) посещения с целью проведения
комплексного
психолого-медико-педагогического
обследования детей для заключения
психолого-медико-педагогической
комиссии;
17) пренатальная (дородовая
диагностика) нарушений развития ребенка
у беременных женщин, неонатальный
скрининг на 5 наследственных и
врожденных заболеваний в части
исследований и консультаций,
осуществляемых медико-генетическими
центрами (консультациями), а также
медико-генетических исследований в
соответствующих структурных
подразделениях медицинских
организаций;
18) зубопротезирование,
ортодонтическое лечение граждан старше
18 лет, использование несъемных
конструкций при ортопедическом лечении
граждан старше 18 лет, оказание
стоматологических услуг без медицинских
показаний (эстетическая реставрация
зубов, подготовка полости рта в целях
зубопротезирования и пр.);
19) посещения при следующих
результатах обращения за медицинской
помощью: констатация факта смерти (код -
313);
20) доабортное консультирование
беременных женщин психологом в целях
профилактики прерывания беременности.
(пп. 20 введен Дополнительным
соглашением от 29.03.2024 N 3)
26. При формировании реестров счетов
и счетов на оплату медицинской помощи,
оказываемой в амбулаторных условиях, вне
зависимости от применяемого способа
оплаты, отражаются все единицы объема с
указанием размеров установленных
тарифов согласно порядку,
предусмотренному настоящим тарифным
соглашением.
II. Оплата медицинской помощи, оказанной в
стационарных условиях, за случай
госпитализации (законченный случай
лечения) по поводу заболевания,
включенного в соответствующую группу
заболеваний (в том числе
клинико-статистическую группу
заболеваний, группу высокотехнологичной
медицинской помощи), в том числе в
сочетании с оплатой за услугу диализа
29. Оплата за счет средств ОМС
медицинской помощи, оказанной в
стационарных условиях, по КСГ
осуществляется во всех страховых
случаях, за исключением:
1) заболеваний, при лечении которых
применяются виды и методы медицинской
помощи по перечню видов
высокотехнологичной медицинской помощи
(далее - ВМП), включенных в базовую
программу обязательного медицинского
страхования, на которые Программой
установлены нормативы финансовых затрат
на единицу предоставления медицинской
помощи;
2) заболеваний, при лечении которых
применяются виды и методы медицинской
помощи по перечню видов ВМП, не
включенных в базовую программу
обязательного медицинского страхования,
для которых Программой установлена
средняя стоимость оказания медицинской
помощи, в случае их финансирования в
рамках территориальной программы
обязательного медицинского
страхования;
3) социально значимых заболеваний
(заболевания, передаваемые половым
путем, туберкулез, ВИЧ-инфекции и синдром
приобретенного иммунодефицита,
психические расстройства, расстройства
поведения, и наркологические
заболевания (в том числе, снятие
алкогольной интоксикации));
4) процедур диализа, включающих
различные методы (оплата
осуществляется).
30. Формирование КСГ осуществляется
на основе совокупности следующих
параметров, классификационных
критериев, определяющих относительную
затратоемкость лечения пациентов:
1) код диагноза (по МКБ-10);
2) хирургическая операция и (или)
другая применяемая медицинская
технология (код в соответствии с
Номенклатурой медицинских услуг,
утвержденной приказом Министерства
здравоохранения Российской Федерации от
13.10.2017 N 804н (далее - Номенклатура), а также,
при необходимости, конкретизация
медицинской услуги в зависимости от
особенностей ее исполнения (иной
классификационный критерий);
3) схема лекарственной терапии;
4) МНН лекарственного препарата;
5) Сопутствующий диагноз и/или
осложнения заболевания (код по МКБ-10);
6) пол;
7) возрастная категория пациента;
8) длительность лечения;
9) Оценка состояния пациента по
шкалам: шкала оценки органной
недостаточности у пациентов,
находящихся на интенсивной терапии
(Sequential Organ Failure Assessment, SOFA), шкала оценки
органной недостаточности у пациентов
детского возраста, находящихся на
интенсивной терапии (Pediatric Sequential Organ Failure
Assessment, pSOFA), шкала реабилитационной
маршрутизации; индекс оценки тяжести и
распространенности псориаза (Psoriasis Area
Severity Index, PASI);
10) длительность непрерывного
проведения ресурсоемких медицинских
услуг: искусственной вентиляции легких,
видео-ЭЭГ-мониторинга;
11) количество дней проведения
лучевой терапии (фракций);
12) показания к применению
лекарственного препарата;
13) объем послеоперационных грыж
брюшной стенки;
14) степень тяжести заболевания;
15) Этап лечения, в том числе этап
проведения экстракорпорального
оплодотворения, долечивание пациентов с
коронавирусной инфекцией COVID-19,
посттрансплантационный период после
пересадки костного мозга;
16) Сочетание нескольких
классификационных критериев в рамках
одного классификационного критерия
(например, сочетание оценки состояния
пациента по шкале реабилитационной
маршрутизации с назначением
ботулинического токсина).
31. Все КСГ распределены по профилям
медицинской помощи, при этом часть
диагнозов, устанавливаемых при
различных заболеваниях, хирургических
операций и других медицинских
технологий, могут использоваться в
смежных профилях, а часть являются
универсальными для применения их в
нескольких профилях. При оплате
медицинской помощи в подобных случаях
отнесение КСГ к конкретному профилю не
учитывается.
32. Аналогично оплата по КСГ для
случаев лекарственной терапии при
злокачественных новообразованиях
лимфоидной и кроветворной тканей может
осуществляться при госпитализации на
койках как по профилю "Онкология", так и
по профилю "Гематология".
33. Исключением являются КСГ,
включенные в профили "Медицинская
реабилитация" и "Гериатрия", лечение в
рамках которых может осуществляться
только в медицинских организациях и
структурных подразделениях медицинских
организаций, имеющих лицензию на
оказание медицинской помощи по профилю
"Медицинская реабилитация" и "Гериатрия".
34. КСГ st38.001 "Соматические
заболевания, осложненные старческой
астенией" формируется с учетом двух
классификационных критериев - основного
диагноза пациента (из установленного
Расшифровкой групп перечня) и
сопутствующего диагноза пациента (R54
Старческая астения).
Обязательным условием для оплаты
медицинской помощи поданной КСГ также
является лечение на геронтологической
профильной койке.
35. Перечни КСГ, используемые для
оплаты медицинской помощи в
стационарных условиях и в условиях
дневного стационара, установлены
приложением 6 и приложением 7 к
Методическим рекомендациям по способам
оплаты медицинской помощи за счет
средств обязательного медицинского
страхования.
36. Для оплаты случая лечения по КСГ
в качестве основного диагноза
указывается код по МКБ 10, являющийся
основным поводом к госпитализации.
Исключением являются случаи,
осложненные сепсисом и фебрильной
нейтропенией.
37. Медицинской организацией должен
быть обеспечен учет всех медицинских
услуг классификационных критериев,
используемых в расшифровке групп.
38. В приложении N 23 к настоящему
Тарифному соглашению приведены
комбинации КСГ, в которых, при наличии
хирургических операций и/или других
применяемых медицинских технологий,
отнесение случая осуществляется только
на основании кода Номенклатуры.
39. При отсутствии хирургических
операций и/или применяемых медицинских
технологий, являющихся
классификационным критерием, отнесение
случая лечения к той или иной КСГ
осуществляется в соответствии с кодом
диагноза по МКБ-10.
40. Возраст пациента определяется на
момент поступления в стационар (на дату
начала лечения).
41. Стоимость одного законченного
случая лечения по КСГ (ССксг) (за
исключением КСГ, в составе которых
Программой государственных гарантий
установлены доли заработной платы и
прочих расходов) определяется по
следующей формуле:
ССксг = БС x Кзп x КД x КСксг x КУСМ0 + БС x Кзп
x КД* x КСЛП
где:
БС |
базовая ставка, рублей; |
Кзп |
коэффициент достижения целевых показателей уровня заработной платы медицинских работников, предусмотренных "дорожными картами" развития здравоохранения в субъекте Российской Федерации, в соответствии с Указом Президента Российской Федерации от 7 мая 2012 г. N 597 "О мероприятиях по реализации государственной социальной политики"; |
КЗксг |
коэффициент относительной затратоемкости КСГ (подгруппы в составе КСГ), к которой отнесен данный случай госпитализации; |
КСксг |
коэффициент специфики КСГ, к которой отнесен данный случай госпитализации (используется в расчетах, в случае если указанный коэффициент определен в субъекте Российской Федерации для данной КСГ); |
КУСмо |
коэффициент уровня медицинской организации, в которой был пролечен пациент; |
КД |
коэффициент дифференциации, рассчитанный в соответствии с постановлением Правительства Российской Федерации от 05.05.2012 N 462 "О порядке распределения, предоставления и расходования субвенций из бюджета Федерального фонда обязательного медицинского страхования бюджетам территориальных фондов обязательного медицинского страхования на осуществление переданных органам государственной власти субъектов Российской Федерации полномочий Российской Федерации в сфере обязательного медицинского страхования" (далее - Постановление N 462) |
КСЛП |
коэффициент сложности лечения пациента (при необходимости, сумма применяемых КСЛП) |
* - КД не применяется для КСЛП
"проведение сопроводительной
лекарственной терапии при
злокачественных новообразованиях у
взрослых в соответствии с клиническими
рекомендациями" (равно единице).
Стоимость одного случая
госпитализации по КСГ, в составе которых
Программой государственных гарантий
установлена доля заработной платы и
прочих расходов, определяется по
следующей формуле:
ССксг = БС x Кзп x КЗксг x ((1 - Дзп) + Дзп x
КСксг x КУСмо x КД) +
+ БС x Кзп x КД* x КСЛП,
где:
БС |
размер базовой ставки без учета коэффициента дифференциации, рублей; |
Кзп |
коэффициент достижения целевых показателей уровня заработной платы медицинских работников, предусмотренных "дорожными картами" развития здравоохранения в субъекте Российской Федерации, в соответствии с Указом Президента Российской Федерации от 7 мая 2012 г. N 597 "О мероприятиях по реализации государственной социальной политики"; |
КЗксг |
коэффициент относительной затратоемкости по КСГ, к которой отнесен данный случай госпитализации; |
Дзп |
доля заработной платы и прочих расходов в структуре стоимости КСГ (установленное приложением 4 к Программе государственных гарантий значение, к которому применяется КД, КС и КУС); |
КСксг |
коэффициент специфики КСГ, к которой отнесен данный случай госпитализации (используется в расчетах, в случае если указанный коэффициент определен для данной КСГ); |
КУСмо |
коэффициент уровня медицинской организации, в которой был пролечен пациент; |
КД |
коэффициент дифференциации, рассчитанный в соответствии с Постановлением N 462; |
КСЛП |
коэффициент сложности лечения пациента (при необходимости, сумма применяемых КСЛП) |
* - КД не применяется для КСЛП
"проведение сопроводительной
лекарственной терапии при
злокачественных новообразованиях у
взрослых в соответствии с клиническими
рекомендациями" (равно единице).
Коэффициент достижения целевых
показателей уровня заработной платы
медицинских работников, предусмотренных
"дорожными картами" развития
здравоохранения в субъекте Российской
Федерации, в соответствии с Указом
Президента Российской Федерации от 7 мая
2012 г. N 597 "О мероприятиях по реализации
государственной социальной политики"
(Кзп) не применяется при определении
стоимости случаев госпитализации по КСГ
в рамках оплаты счетов и реестров счетов
за медицинскую помощь, оказанную
застрахованным лицам за пределами
территории страхования.
(абзац введен Дополнительным
соглашением от 28.12.2024 N 14)
(п. 41 в ред. Дополнительного
соглашения от 26.12.2024 N 13)
42. Условия применения КСЛП:
42.1. Случаи, для которых установлен
КСЛП и его значения, утверждаются
приложением N 24 к настоящему Тарифному
соглашению.
42.2. Предоставление спального места
и питания законному представителю
несовершеннолетних (дети до 4 лет, дети
старше 4 лет при наличии медицинских
показаний, детей-инвалидов в возрасте до
18 лет), за исключением случаев, к которым
применяется КСЛП, предусмотренный
пунктом 45.3, оплачивается по тарифам КСГ с
использованием КСЛП - 0,2.
42.3. Предоставление спального места
и питания законному представителю
несовершеннолетних (детей до 4 лет, детей
старше 4 лет при наличии медицинских
показаний, детей-инвалидов в возрасте до
18 лет), получающих медицинскую помощь по
профилю "Детская онкология" и (или)
"Гематология" оплачивается по тарифам
КСГ с использованием КСЛП - 0,6.
42.4. В медицинской документации
ставится обязательная отметка о
совместном пребывании с предоставлением
спального места и питания законного
представителя ребенка.
42.5. Сложность лечения пациента,
связанная с возрастом, для лиц старше 75
лет в случае проведения консультации
врача-гериатра оплачивается по тарифам
КСГ с использованием КСЛП - 0,2 кроме
случаев госпитализации на
геронтологические профильные койки.
42.6. Наличие у пациента тяжелой
сопутствующей патологии, влияющей на
сложность лечения пациента, требующей
применения ресурсоемких медицинских
технологий и увеличения затрат на
медикаменты и расходный материал,
оплачивается с применением КСЛП - 0,6.
Перечень заболеваний представлен в
приложении N 25 к настоящему Тарифному
соглашению.
42.7. Проведение сочетанных
хирургических вмешательств (перечень
возможных сочетанных операций
представлен в приложении N 26 к настоящему
Тарифному соглашению) или проведение
однотипных операций на парных органах
(перечень возможных однотипных операций
представлен в приложении N 27 к настоящему
Тарифному соглашению) оплачивается с
применением КСЛП - для 1 уровня - 0,05; для 2
уровня - 0,47; для 3 уровня - 1,16; для 4 уровня -
2,07; для 5 уровня - 3,49.
42.8. Развертывание индивидуального
поста, утвержденного приказом
руководителя медицинской организации, с
отражением учета рабочего времени
персонала в табеле учета рабочего
времени оплачиваются с применением КСЛП
0,2.
42.9. Проведение сопроводительной
лекарственной терапии при
злокачественных новообразованиях у
взрослых оплачивается с применением
КСЛП в стационарных условиях в диапазоне
от 0,17 до 1,53, в условиях дневного
стационара - от 0,29 до 2,67.
42.10. Проведение 1 этапа реабилитации
оплачивается с применением КСЛП - 0,15 при
соблюдении следующих условий:
нахождение пациента на
реанимационной койке и/или койке
интенсивной терапии;
начала реанимационных мероприятий
не позднее 48 часов от поступления в
отделение реанимации на койку
интенсивной терапии;
общая длительность
реабилитационных мероприятий не менее
5-ти суток, включая период после перевода
на профильные койки по окончании
реабилитационных мероприятий;
обязательная продолжительность
реабилитационных мероприятий не менее
одного часа в сутки;
организация отделения ранней
медицинской реабилитации на не менее чем
12 коек отделения, оказывающего
медицинскую помощь по профилю
"анестезиология и реанимация", и его
укомплектование в соответствии с
порядком оказания медицинской помощи
медицинской помощи по медицинской
реабилитации;
проведение медицинской
реабилитации мультидисциплинарной
реабилитационной командой.
42.11. проведение тестирования на
выявление респираторных вирусных
заболеваний (грипп, COVID-19) в период
госпитализации - 0,05.
Указанный КСЛП не может
применяться при оплате случаев лечения,
оплачиваемых по КСГ st12.012 "Грипп, вирус
гриппа идентифицирован" и КСГst12.015-st12.019,
используемых для оплаты случаев лечения
новой коронавирусной инфекции COVID-19.
42.12. В случае если в рамках одной
госпитализации возможно применение
нескольких КСЛП, итоговое значение КСЛП
рассчитывается путем суммирования
соответствующих КСЛП.
43. Коэффициент специфики
применяется к КСГ в целом и является
единым для всех уровней оказания
медицинской помощи.
44. Коэффициенты уровня оказания
стационарной медицинской помощи (для
круглосуточных и дневных стационаров)
приведены в приложении N 19 к настоящему
Тарифному соглашению.
45. Перечень КСГ, медицинская помощь
по которым оказывается в стационарных
условиях преимущественно на одном
уровне либо имеет высокую степень
стандартизации медицинских технологий,
и предусматривает одинаковое применение
методов диагностики и лечения в
различных уровнях оказания помощи и к
которым не применяется коэффициент
уровня, приведен в приложении N 30 к
настоящему Тарифному соглашению.
46. Стоимость законченного случая
лечения по КСГ в круглосуточном
стационаре включает в себя расходы в
объеме, обеспечивающем
лечебно-диагностический процесс в
соответствии с утвержденными
клиническими рекомендациями, Порядками
оказания медицинской помощи и на основе
стандартов оказания медицинской помощи
по основному заболеванию в
регламентируемые сроки (в том числе
оперативные пособия, все виды анестезии,
лабораторные, в том числе прижизненные
гистологические и цитологические
исследования, рентгенологические
исследования, другие
лечебно-диагностические исследования,
физиотерапевтическое лечение, лечебный
массаж, лечебную физкультуру и т.д. (за
исключением диализа), консультативную
медицинскую помощь врачей-специалистов
при наличии сопутствующего заболевания
и (или) возникающих острых состояниях) от
момента поступления до выбытия.
Кроме того, в стоимость
законченного случая лечения по КСГ в
круглосуточном стационаре включено
проведение патологоанатомических
вскрытий (посмертное
патологоанатомическое исследование
внутренних органов и тканей умершего
человека, новорожденных, а также
мертворожденных и плодов) в
патологоанатомических отделениях
медицинских организаций, имеющих
лицензии на осуществление медицинской
деятельности, предусматривающие
выполнение работ (услуг) по
патологической анатомии, в случае смерти
застрахованного лица при получении
медицинской помощи в стационарных
условиях (результат госпитализации) по
поводу заболеваний и (или) состояний,
включенных в базовую программу
обязательного медицинского страхования,
в указанных медицинских организациях.
47. Оплата при переводах пациентов
из одного структурного подразделения в
другое в рамках одной медицинской
организации либо между медицинскими
организациями:
47.1. В случае перевода пациента в
круглосуточном стационаре из одного
профильного отделения в другое в
пределах одной МО при лечении одного
заболевания, в том числе с целью
проведения оперативного вмешательства,
случай госпитализации подлежит учету в
реестре и оплачивается как один
законченный случай.
47.2. В случае, если перевод пациента
из одного отделения медицинской
организации в другое обусловлен
возникновением (наличием) нового
заболевания или состояния, относящегося
к тому же классу МКБ-10, что и диагноз
основного заболевания, и (или)
являющегося следствием закономерного
прогрессирования основного заболевания,
внутрибольничной инфекции или
осложнением основного заболевания, что
не соответствует критериям оплаты
случая госпитализации/лечения по двум
КСГ, оплата производится в рамках одного
случая лечения по КСГ с наибольшим
размером оплаты, а отнесение такого
случая к прерванным по основанию
перевода пациента из одного отделения
медицинской организации в другое не
производится.
47.3. Оплата медицинской помощи,
оказываемой пациентам одновременно по
двум и более КСГ осуществляется в
следующих случаях:
1) при проведении медицинской
реабилитации пациента после завершения
лечения в той же МО по поводу
заболевания, по которому осуществлялось
лечение (при наличии лицензии на
оказание медицинской помощи по профилю
"медицинская реабилитация");
2) при дородовой госпитализации
пациентки в отделение патологии
беременности в случае пребывания в
отделении патологии беременности в
течение 6 дней и более с последующим
родоразрешением в одной МО (оплата
одного пролеченного случая по двум КСГ:
st02.001 "Осложнения, связанные с
беременностью" и st02.003 "Родоразрешение", а
также st02.001 "Осложнения, связанные с
беременностью" и st02.004 "Кесарево сечение").
При выполнении операции кесарева
сечения (А 16.20.005 "Кесарево сечение")
случай относится к КСГ st02.004 вне
зависимости от диагноза.
3) в случае пребывания в отделении
патологии беременности не менее 2 дней
при оказании медицинской помощи по
следующим МКБ-10:
014.1 Тяжелая преэклампсия.
034.2 Послеоперационный рубец матки,
требующий предоставления медицинской
помощи матери.
036.3 Признаки внутриутробной
гипоксии плода, требующие
предоставления медицинской помощи
матери.
036.4 Внутриутробная гибель плода,
требующая предоставления медицинской
помощи матери.
042.2 Преждевременный разрыв плодных
оболочек, задержка родов, связанная с
проводимой терапией.
4) при случае оказания медицинской
помощи, связанной с установкой, заменой
порт системы (катетера) для
лекарственной терапии злокачественных
новообразований с последующим
проведением лекарственной терапии или
после хирургического лечения в рамках
одной госпитализации;
5) при этапном хирургическом
лечении злокачественных
новообразований, не предусматривающем
выписку пациента из стационара;
6) проведение реинфузии аутокрови,
или баллонной внутриаортальной
контрпульсации, или экстракорпоральной
мембранной оксигенации на фоне лечения
основного заболевания;
7) наличие у пациента тяжелой
сопутствующей патологии, требующей в
ходе оказания медицинской помощи в
период госпитализации имплантации в
организм пациента медицинского изделия;
8) проведение первой иммунизации
против респираторно-синцитиальной
вирусной инфекции в период
госпитализации по поводу лечения
нарушений, возникающих в перинатальном
периоде, являющихся показанием к
иммунизации;
9) проведение антимикробной терапии
инфекций, вызванных полирезистентными
микроорганизмами.
(п. 47.3 в ред. Дополнительного
соглашения от 26.12.2024 N 13)
47.4. Если один из случаев лечения,
оплачиваемых по двум КСГ, является
прерванным, его оплата осуществляется в
соответствии с установленными правилами
(за исключением пункта 48.3 настоящего
Тарифного соглашения).
47.5. При переводе пациента в другую
МО, из одного отделения МО в другое, в том
числе при переводе из круглосуточного
стационара в дневной стационар и
наоборот (при этом в реестре счетов
оформляются два законченных случая),
если это обусловлено возникновением
(наличием) нового заболевания или
состояния, входящего в другой класс МКБ-10
и не являющегося следствием
закономерного прогрессирования
основного заболевания, внутрибольничной
инфекции или осложнением основного
заболевания, оба случая лечения
заболевания подлежат оплате в рамках
соответствующих КСГ, при этом случай
лечения до осуществления перевода
оплачивается в соответствии с правилами,
установленными для прерванных случаев.
47.6. Все случаи лечения в условиях
круглосуточного или дневного
стационара, составляющие законченный
случай, подлежат оплате по тарифам,
действующим на дату окончания
законченного случая.
48. Особенности оплаты случаев
стационарного лечения в условиях
круглосуточного стационара по профилю
"акушерство и гинекология":
48.1. Оплата по КСГ st01.001 "Беременность
без патологии, дородовая госпитализация
в отделение сестринского ухода"
осуществляется только медицинскими
организациями, имеющими в структуре
соответствующее отделение или
выделенные койки сестринского ухода.
48.2. Стоимость КСГ по профилю
"акушерство и гинекология",
предусматривающих родоразрешение,
включает расходы на пребывание
новорожденного в МО, где произошли роды.
48.3. Пребывание здорового
новорожденного в МО в период
восстановления здоровья матери после
родов не является основанием для
предоставления оплаты по КСГ по профилю
"неонатология".
48.4-48.5. Исключены. - Дополнительное
соглашение от 30.08.2024 N 9.
49. В случае присоединения
внутрибольничной инфекции к основному
заболеванию оплата осуществляется
только по КСГ, соответствующей основному
диагнозу.
50. Медицинская помощь в рамках
обследования детей-сирот и детей,
оставшихся без попечения родителей,
помещаемых под надзор в организации для
детей-сирот и детей, оставшихся без
попечения родителей, в условиях
круглосуточного стационара ГБУЗ
"Детская республиканская больница им.
И.Н. Григовича" оплачивается по КСГ st36.004
"Факторы, влияющие на состояние здоровья
населения и обращения в учреждения
здравоохранения" (по МКБ-1 - Z02.2 -
Обследование в связи с поступлением в
учреждение длительного пребывания).
51. Случаи оказания медицинской
помощи в стационарных условиях с
основным диагнозом по МКБ-10: Т40
(Отравление наркотиками и
психодислептиками (галлюциногенами)) или
Т51 (Токсическое действие алкоголя)
подлежат обязательной
медико-экономической экспертизе и, при
необходимости, экспертизе качества
медицинской помощи.
Не должно считаться нарушением
включение в реестр счетов амбулаторных
посещений нефролога другой МО с целью
проведения хронического гемодиализа или
перитонеального диализа пациентами с
хронической почечной недостаточностью в
период пребывания застрахованного лица
в круглосуточном.
(абзац введен Дополнительное
соглашение от 29.02.2024 N 2)
III. Оплата медицинской помощи, оказанной
в стационарных условиях, за прерванный
случай оказания медицинской помощи в
случаях прерывания лечения по
медицинским показаниям, перевода
пациента из одного отделения
медицинской организации в другое,
изменения условий оказания медицинской
помощи пациенту с дневного стационара на
круглосуточный стационар, оказания
медицинской помощи с проведением
лекарственной терапии при
злокачественных новообразованиях, в
ходе которой медицинская помощь по
объективным причинам оказана пациенту
не в полном объеме по сравнению с
выбранной для оплаты схемой
лекарственной терапии, в том числе в
случае прерывания лечения при
возникновении абсолютных
противопоказаний к продолжению лечения,
не купируемых при проведении
симптоматического лечения, перевода
пациента в другую медицинскую
организацию, преждевременной выписки
пациента из медицинской организации в
случае его письменного отказа от
дальнейшего лечения, смерти пациента,
выписки пациента до истечения 3 дней
(включительно) со дня госпитализации
(начала лечения), за исключением случаев
оказания медицинской помощи по группам
заболеваний, состояний, приведенных в
приложении N 28 к настоящему Тарифному
соглашению, в том числе в сочетании с
оплатой за услугу диализа
52. К прерванным случаям оказания
медицинской относятся:
1) случаи прерывания лечения по
медицинским показаниям;
2) случаи лечения при переводе
пациента из одного отделения
медицинской организации в другое;
3) случаи изменения условий
оказания медицинской помощи (перевода
пациента из стационарных условий в
условия дневного стационара);
4) случаи перевода пациента в другую
медицинскую организацию;
5) случаи лечения при
преждевременной выписке пациента из
медицинской организации в случае его
письменного отказа от дальнейшего
лечения;
6) случаи лечения, закончившиеся
смертью пациента (летальным исходом);
7) случаи оказания медицинской
помощи с проведением лекарственной
терапии при злокачественных
новообразованиях, в ходе которой
медицинская помощь по объективным
причинам оказана пациенту не в полном
объеме по сравнению с выбранной для
оплаты схемой лекарственной терапии, в
том числе в случае прерывания лечения
при возникновении абсолютных
противопоказаний к продолжению лечения,
не купируемых при проведении
симптоматического лечения;
8) законченные случаи лечения (не
являющиеся прерванными по основаниям 1-7)
длительностью 3 дня и менее по КСГ, не
включенным в перечень КСГ, для которых
оптимальным сроком лечения является
период менее 3 дней включительно,
установленным приложением N 28 к
настоящему Тарифному соглашению.
Законченные случаи оказания
медицинской помощи по данным КСГ не
могут быть отнесены к прерванным случаям
по основаниям, связанным с длительностью
лечения, и оплачивается в полном объеме
независимо от длительности лечения. При
этом в случае наличия оснований
прерванности, не связанных с
длительностью лечения, случай оказания
медицинской помощи оплачивается как
прерванный на общих основаниях.
9) случаи оказания медицинской
помощи по профилю "медицинская
реабилитация" КСГ st37.002, st37.003, st37.006, st37.007,
st37.024, st37.025, st37.026 при длительности лечения
менее количества дней, определенных
приложением 6 к Методическим
рекомендациям по способам оплаты
медицинской помощи (далее - Расшифровка
групп КС).
53. В случае если пациенту было
выполнено хирургическое вмешательство и
(или) была проведена тромболитическая
терапия случай оплачивается в размере:
1) при длительности лечения 3 дня и
менее - 80% от стоимости КСГ;
2) при длительности лечения более 3-х
дней - 90% от стоимости КСГ.
54. Если хирургическое
вмешательство и (или) тромболитическая
терапия не проводились, случай
оплачивается в размере:
1) при длительности лечения 3 дня и
менее - 20% от стоимости КСГ;
2) при длительности лечения более 3-х
дней - 50% от стоимости КСГ;
55. В случае если фактическое
количество дней введения в рамках случая
проведения лекарственной терапии при
злокачественных новообразованиях (кроме
лимфоидной и кроветворной тканей)
пациенту в возрасте 18 лет и старше
соответствует количеству дней введения,
предусмотренному в описании схемы
лекарственной терапии, оплата случаев
лечения осуществляется в полном объеме
по соответствующей КСГ.
56. В случае если фактическое
количество дней введения, меньше
предусмотренного в описании схемы
лекарственной терапии, оплата случая
проведения лекарственной терапии при
злокачественных новообразованиях
осуществляется в соответствии с
приложением N 31 к настоящему Тарифному
соглашению:
1) при длительности лечения (дней
введения) 3 дня и менее - 50% от стоимости
КСГ;
2) при длительности лечения (дней
введения) более 3-х дней - 80% от стоимости
КСГ.
57. Учитывая, что проведение лучевой
терапии предусмотрено, начиная с одной
фракции, оплата случаев лечения
осуществляется путем отнесения случая к
соответствующей КСГ исходя из
фактически проведенного количества дней
облучения (фракций).
Прерванные случаи лечения
проведения лучевой терапии, лучевой
терапии в сочетании с лекарственной
терапией подлежат оплате в соответствии
с приложением N 31 к настоящему Тарифному
соглашению:
1) при длительности лечения 3 дня и
менее - 50% от стоимости КСГ;
2) при длительности лечения более 3-х
дней - 80% от стоимости КСГ.
58. В случае, если длительность
лечения менее 3 дней и при этом одна из
КСГ входит Перечень КСГ, оплата которых в
условиях круглосуточного стационара
осуществляется в полном объеме при
длительности госпитализации до 3 дней
включительно (приложение N 28 к настоящему
Тарифному соглашению), или в Перечень
КСГ, оплата которых в условиях дневных
стационаров всех типов осуществляется в
полном объеме при длительности
госпитализации до 3 дней включительно
(приложение N 34 к настоящему Тарифному
соглашению), то выбор КСГ с максимальной
стоимостью определяется с учетом доли
оплаты прерванного случая.
59. Размер оплаты прерванных случаев
отдельных КСГ (в том числе при переводе
пациента в другую МО, преждевременной
выписке пациента из МО при его
письменном отказе от дальнейшего
лечения, при длительности лечения 3 дня и
менее, летальном исходе), за исключением
случаев, предусмотренных п/пунктом 47.3
настоящего Тарифного соглашения,
представлен в приложении N 31 к настоящему
Тарифному соглашению.
60. Перечень КСГ, которые
предполагают хирургическое лечение или
тромболитическую терапию в стационарных
условиях, устанавливается согласно
приложению N 29 к настоящему Тарифному
соглашению.
Особенности формирования КСГ для
случаев лечения пациентов с новой
коронавирусной инфекцией COVID-19
(st12.015-st12.019).
61. Формирование групп
осуществляется по коду МКБ 10 (U07.1 или U07.2)
в сочетании с кодами иного
классификационного критерия "stt1"-"stt4",
отражающих тяжесть течения заболевания,
или "stt5", отражающим признак долечивания
пациента с новой коронавирусной
инфекцией COVID-19.
62. Тяжесть течения заболевания
определяется в соответствии с
классификацией COVID-19 по степени тяжести,
представленной во Временных
методических рекомендациях
"Профилактика, диагностика и лечение
новой коронавирусной инфекции (COVID-19)",
утвержденных Министерством
здравоохранения Российской Федерации.
63. Каждой степени тяжести состояния
соответствует отдельная КСГ st12.015-st12.018
(уровни 1-4).
64. Коэффициенты относительной
затратоемкости по КСГ st12.016-st12.018 (уровни
2-4), соответствующие случаям
среднетяжелому, тяжелому и крайне
тяжелому течению заболевания, учитывают
период долечивания пациента.
65. Правила оплаты госпитализаций в
случае перевода пациента на
долечивание:
- в пределах одной медицинской
организации - оплата в рамках одного
случая оказания медицинской помощи (по
КСГ с наибольшей стоимостью
законченного случая лечения
заболевания);
- в другую медицинскую организацию -
оплата случая лечения до перевода
осуществляется за прерванный случай
оказания медицинской помощи по КСГ,
соответствующей тяжести течения
заболевания. Оплата законченного случая
лечения после перевода осуществляется
по КСГ st12.019 "Коронавирусная инфекция
COVID-19 (долечивание)";
- в амбулаторных условиях - оплата
случая лечения до перевода
осуществляется за прерванный случай
оказания медицинской помощи по КСГ,
соответствующей тяжести течения
заболевания, за исключением случаев
соответствия критериям выписки
пациентов из стационара, утвержденных
действующей версией временных
методических рекомендаций
"Профилактика, диагностика и лечение
новой коронавирусной инфекции (COVID 19).
IV. Оплата высокотехнологичной
медицинской помощи
66. Отнесение случая оказания
медицинской помощи к ВМП осуществляется
при соответствии наименования вида
высокотехнологичной медицинской помощи,
кодов МКБ-10, модели пациента, вида
лечения и метода лечения аналогичным
параметрам, установленным в базовой
программе ОМС перечнем видов
высокотехнологичной медицинской помощи,
содержащего, в том числе методы лечения и
источники финансового обеспечения
высокотехнологичной медицинской помощи
(далее - Перечень ВМП).
67. Оплата видов
высокотехнологичной медицинской помощи,
включенных в базовую программу
обязательного медицинского страхования,
осуществляется по нормативам финансовых
затрат на единицу объема предоставления
медицинской помощи, утвержденным
Программой. В случае, если хотя бы один из
вышеуказанных параметров не
соответствует Перечню, оплата случая
оказания медицинской помощи
осуществляется по соответствующей КСГ,
исходя из выполненной хирургической
операции и/или других применяемых
медицинских технологий.
68. Оплата ВМП и специализированной
медицинской помощи.
68.1. В случае если у пациента после
оказания специализированной
медицинской помощи определяются
показания к получению медицинской
помощи с применением метода лечения,
включенного в Перечень видов ВМП
(приложение N 1 к Программе, раздел I), либо
после оказания высокотехнологичной
медицинской помощи определяются
показания к оказанию специализированной
медицинской помощи, указанные случаи
оплачиваются дважды, в рамках
специализированной медицинской помощи
по соответствующей КСГ, а в рамках
высокотехнологичной медицинской помощи
по нормативу (среднему нормативу)
финансовых затрат на единицу объема
медицинской помощи. При этом
предоперационный и послеоперационный
период включается в законченный случай
лечения как для специализированной, так
и для высокотехнологичной медицинской
помощи, и не может быть представлен к
оплате по второму тарифу.
68.2. Медицинская помощь в неотложной
и экстренной формах, а также медицинская
реабилитация, в соответствии с порядками
оказания медицинской помощи, на основе
клинических рекомендаций и с учетом
стандартов медицинской помощи, может
быть предоставлена родителям (законным
представителям), госпитализированным по
уходу за детьми, страдающими тяжелыми
хроническими инвалидизирующими
заболеваниями, требующими
сверхдлительных сроков лечения, и
оплачивается медицинским организациям
педиатрического профиля, имеющим
необходимые лицензии, в соответствии с
установленными способами оплаты.
68.3. Если пациенту в момент оказания
высокотехнологичной медицинской помощи
по профилям "неонатология" или "детская
хирургия в период новорожденности"
определяются показания к проведению
иммунизации против
респираторно-синцитиальной вирусной
(РСВ) инфекции, то данный случай
оплачивается по двум (нескольким)
тарифам: в рамках высокотехнологичной
медицинской помощи по соответствующему
нормативу (среднему нормативу)
финансовых затрат на единицу объема
медицинской помощи и по соответствующей
КСГ в рамках специализированной
медицинской помощи. Кратность
применения КСГ "Проведение иммунизации
против респираторно-синцитиальной
вирусной инфекции" должна
соответствовать количеству введений
паливизумаба для проведения иммунизации
за весь период госпитализации.
68.4. В случае перевода пациента из
ПСЦ или стационара МО в РСЦ, с целью
диагностики или лечения и его
возвращения для продолжения лечения в
отделение того же профиля
первоначальной МО при ОКС, TЛT при ОКС с
подъемом st, оба случая лечения в
одноименной МО (до перевода в РСЦ и после
возвращения из РСЦ) подлежат учету,
предъявляются в реестре счетов и
оплачиваются как один случай
госпитализации (по КСГ периода лечения с
наибольшим размером оплаты). При этом
медицинская помощь одного периода
лечения предоставляется в реестрах
счетов на оплату с нулевым тарифом, а
фактическая длительность случая лечения
определяется с учетом койко-дней,
проведенных пациентом от начала лечения
до полного его завершения в данной МО.
Этап лечения в условиях РСЦ при
проведении ЧКВ или АКШ оплачивается по
соответствующему тарифу ВМП в ОМС, при
консервативном лечении - по
соответствующей КСГ.
(пп. 68.4 введен Дополнительным
соглашением от 26.04.2024 N 4)
V. Оплата медицинской помощи, оказанной в
условиях дневных стационаров, за случай
(законченный случай) лечения
заболевания, включенного в
соответствующую группу заболеваний (в
том числе клинико-статистическую группу
заболеваний, группу высокотехнологичной
медицинской помощи), за услугу диализа (в
том числе в сочетании с оплатой по
клинико-статистической группе
заболеваний, группе высокотехнологичной
медицинской помощи
69. Формирование КСГ осуществляется
на основе совокупности следующих
параметров, классификационных
критериев, определяющих относительную
затратоемкость лечения пациентов:
1) код диагноза (по МКБ-10);
2) хирургическая операция и (или)
другая применяемая медицинская
технология (код в соответствии с
Номенклатурой медицинских услуг,
утвержденной приказом Министерства
здравоохранения Российской Федерации от
13.10.2017 N 804н (далее - Номенклатура), а также,
при необходимости, конкретизация
медицинской услуги в зависимости от
особенностей ее исполнения (иной
классификационный критерий);
3) схема лекарственной терапии;
4) МНН лекарственного препарата;
5) сопутствующий диагноз и/или
осложнения заболевания (код по МКБ-10);
6) пол;
7) возрастная категория пациента;
8) длительность лечения;
9) оценка состояния пациента (по
Шкале оценки органной недостаточности у
пациентов, находящихся на интенсивной
терапии, Шкале Реабилитационной
Маршрутизации); оценка состояния
пациента по шкалам: шкала оценки
органной недостаточности у пациентов,
находящихся на интенсивной терапии
(Sequential Organ Failure Assessment, SOFA), шкала оценки
органной недостаточности у пациентов
детского возраста, находящихся на
интенсивной терапии (Pediatric Sequential Organ Failure
Assessment, pSOFA), шкала реабилитационной
маршрутизации; индекс оценки тяжести и
распространенности псориаза (Psoriasis Area
Severity Index, PASI);
10) длительность непрерывного
проведения ресурсоемких медицинских
услуг: искусственной вентиляции легких,
видео-ЭЭГ-мониторинга;
11) количество дней проведения
лучевой терапии (фракций);
12) показания к применению
лекарственного препарата;
13) объем послеоперационных грыж
брюшной стенки;
14) степень тяжести заболевания;
15) этап лечения, в том числе этап
проведения экстракорпорального
оплодотворения, долечивание пациентов с
новой коронавирусной инфекцией COVID-19,
посттрансплантационный период после
пересадки костного мозга;
16) сочетание нескольких
классификационных критериев в рамках
одного классификационного критерия
(например, сочетание оценки состояния
пациента по шкале реабилитационной
маршрутизации с назначением
ботулинического токсина).
70. При наличии хирургических
операций и/или других применяемых
медицинских технологий, являющихся
классификационным критерием, отнесение
случая лечения к конкретной КСГ
осуществляется в соответствии с кодом
Номенклатуры.
71. При наличии нескольких
хирургических операций и/или
применяемых медицинских технологий,
являющихся классификационными
критериями, оплата осуществляется по
КСГ, которая имеет более высокий
коэффициент относительной
затратоемкости.
72. Если пациенту оказывалось
оперативное лечение, то выбор между
применением КСГ, определенной в
соответствии с кодом диагноза по МКБ-10, и
КСГ, определенной на основании кода
Номенклатуры, осуществляется в
соответствии с правилами, приведенными в
Методических рекомендациях.
73. В приложении N 33 к настоящему
Тарифному соглашению приведены
комбинации КСГ дневных стационаров, в
которых, при наличии хирургических
операций и/или других применяемых
медицинских технологий, отнесение
случая осуществляется только на
основании кода Номенклатуры.
74. При отсутствии хирургических
операций и/или применяемых медицинских
технологий, являющихся
классификационным критерием, отнесение
случая лечения к той или иной КСГ
осуществляется в соответствии с кодом
диагноза по МКБ-10.
75. Возраст пациента определяется на
момент поступления в дневной стационар
(на дату начала лечения).
76. Стоимость одного законченного
случая лечения по КСГ (ССКСГ) (за
исключением КСГ, в составе которых
Программой государственных гарантий
установлены доли заработной платы и
прочих расходов) определяется по
следующей формуле:
ССКСГ = БС x КД x КЗКСГ x КСКСГ x КУСМО + БС x
КД* x КСЛП,
где:
БС |
базовая ставка, рублей; |
КЗКСГ |
коэффициент относительной затратоемкости КСГ (подгруппы в составе КСГ), к которой отнесен данный случай госпитализации; |
КСКСГ |
коэффициент специфики КСГ, к которой отнесен данный случай госпитализации (используется в расчетах, в случае если указанный коэффициент определен в субъекте Российской Федерации для данной КСГ); |
КУСМО |
коэффициент уровня медицинской организации, в которой был пролечен пациент; |
КД |
коэффициент дифференциации, рассчитанный в соответствии с постановлением Правительства Российской Федерации от 05.05.2012 N 462 "О порядке распределения, предоставления и расходования субвенций из бюджета Федерального фонда обязательного медицинского страхования бюджетам территориальных фондов обязательного медицинского страхования на осуществление переданных органам государственной власти субъектов Российской Федерации полномочий Российской Федерации в сфере обязательного медицинского страхования" (далее - Постановление N 462) |
КСЛП |
коэффициент сложности лечения пациента (при необходимости, сумма применяемых КСЛП) |
* - КД не применяется для КСЛП
"проведение сопроводительной
лекарственной терапии при
злокачественных новообразованиях у
взрослых в соответствии с клиническими
рекомендациями" (равно единице).
Стоимость одного случая
госпитализации по КСГ, в составе которых
Программой государственных гарантий
установлена доля заработной платы и
прочих расходов, определяется по
следующей формуле:
ССКСГ = БС x КЗКСГ x ((1 - ДЗП) + ДЗП x КСКСГ x
КУСМО x КД) + БС x КД* x КСЛП,
где:
БС |
размер базовой ставки без учета коэффициента дифференциации, рублей; |
КЗКСГ |
коэффициент относительной затратоемкости по КСГ, к которой отнесен данный случай госпитализации; |
ДЗП |
доля заработной платы и прочих расходов в структуре стоимости КСГ (установленное приложением 4 к Программе государственных гарантий значение, к которому применяется КД, КС и КУС); |
КСКСГ |
коэффициент специфики КСГ, к которой отнесен данный случай госпитализации (используется в расчетах, в случае если указанный коэффициент определен для данной КСГ); |
КУСМО |
коэффициент уровня медицинской организации, в которой был пролечен пациент; |
КД |
коэффициент дифференциации, рассчитанный в соответствии с Постановлением N 462; |
КСЛП |
коэффициент сложности лечения пациента (при необходимости, сумма применяемых КСЛП) |
* - КД не применяется для КСЛП
"проведение сопроводительной
лекарственной терапии при
злокачественных новообразованиях у
взрослых в соответствии с клиническими
рекомендациями" (равно единице).
77. Перечень КСГ, оплата которых
осуществляется в полном объеме при
длительности госпитализации 3 дня и
менее, представлен в таблице приложения N
34 к настоящему Тарифному соглашению.
78. Стоимость законченного случая
лечения по КСГ в дневном стационаре
включает в себя расходы в объеме,
обеспечивающем лечебно-диагностический
процесс в соответствии с утвержденными
клиническими рекомендациями, с
Порядками оказания медицинской помощи и
на основе стандартов оказания
медицинской помощи по основному
заболеванию в регламентируемые сроки (в
том числе оперативные пособия, все виды
анестезии, лабораторные, в том числе
прижизненные гистологические и
цитологические исследования,
рентгенологические исследования, другие
лечебно-диагностические исследования,
физиотерапевтическое лечение, лечебный
массаж, лечебную физкультуру и т.д. (за
исключением диализа), и консультативную
медицинскую помощь врачей-специалистов,
специальность которых не совпадает с
профилем дневного стационара, при
наличии сопутствующего заболевания и
(или) возникающих острых состояниях) от
момента поступления до выбытия.
79. Коэффициент специфики
применяется к КСГ в целом и является
единым для всех уровней оказания
медицинской помощи.
80. Перечень КСГ для дневного
стационара, к которым не применяется
коэффициент уровня, приведен в
приложении N 36 к настоящему Тарифному
соглашению.
81. При совпадении дня выписки из
круглосуточного стационара и дня
поступления в дневной стационар днем
поступления считается следующий день
после выписки больного из стационара
круглосуточного пребывания.
82. День поступления и день выписки
из дневного стационара считаются как два
дня лечения. Стоимость законченного
случая лечения в дневных стационарах
учитывает оказание медицинской помощи в
выходные и праздничные дни.
83. В период нахождения
застрахованного лица в дневном
стационаре не должны считаться
нарушением включение в реестр счетов
медицинской помощи этапного лечения
застрахованного лица в дневном
стационаре другой МО:
1) по поводу вирусного гепатита С;
2) при ЗНО с применением
противоопухолевых препаратов в условиях
дневного стационара медицинской
организации, оказывающей
специализированную медицинскую помощь
по профилю "онкология".
(п. 83 введен Дополнительное
соглашение от 29.02.2024 N 2)
VI. Оплата медицинской помощи, оказанной в
условиях дневных стационаров, за
прерванный случай оказания медицинской
помощи в случаях прерывания лечения по
медицинским показаниям, перевода
пациента из одного отделения
медицинской организации в другое,
изменения условий оказания медицинской
помощи пациенту с дневного стационара на
круглосуточный стационар, оказания
медицинской помощи с проведением
лекарственной терапии при
злокачественных новообразованиях, в
ходе которой медицинская помощь по
объективным причинам оказана пациенту
не в полном объеме по сравнению с
выбранной для оплаты схемой
лекарственной терапии, в том числе в
случае прерывания лечения при
возникновении абсолютных
противопоказаний к продолжению лечения,
не купируемых при проведении
симптоматического лечения, перевода
пациента в другую медицинскую
организацию, преждевременной выписки
пациента из медицинской организации в
случае его письменного отказа от
дальнейшего лечения, смерти пациента,
выписки пациента до истечения 3 дней
(включительно) со дня госпитализации
(начала лечения), за исключением случаев
оказания медицинской помощи по группам
заболеваний, состояний, предусмотренных
приложением N 32 к настоящему Тарифному
соглашению, в том числе в сочетании с
оплатой за услугу диализа (в том числе в
сочетании с оплатой по
клинико-статистической группе
заболеваний, группе высокотехнологичной
медицинской помощи)
84. К прерванным случаям оказания
медицинской относятся:
1) случаи прерывания лечения по
медицинским показаниям;
2) случаи лечения при переводе
пациента из одного отделения
медицинской организации в другое;
3) случаи изменения условий
оказания медицинской помощи (перевода
пациента из дневного стационара в
круглосуточный стационар);
4) случаи перевода пациента в другую
медицинскую организацию;
5) случаи лечения при
преждевременной выписке пациента из
медицинской организации в случае его
письменного отказа от дальнейшего
лечения;
6) случаи лечения, закончившиеся,
смертью пациента (летальным исходом);
7) случаи оказания медицинской
помощи с проведением лекарственной
терапии при злокачественных
новообразованиях, в ходе которой
медицинская помощь по объективным
причинам оказана пациенту не в полном
объеме по сравнению с выбранной для
оплаты схемой лекарственной терапии, в
том числе в случае прерывания лечения
при возникновении абсолютных
противопоказаний к продолжению лечения,
не купируемых при проведении
симптоматического лечения;
8) законченные случаи лечения (не
являющиеся прерванными по основаниям 1-7)
длительностью 3 дня и менее по КСГ, не
включенным в перечень КСГ, для которых
оптимальным сроком лечения является
период менее 3 дней включительно,
установленным приложением N 34 к
настоящему тарифному соглашению;
9) случаи лечения хронического
вирусного гепатита B и C по КСГ ds12.016-ds12.021
при длительности лечения, менее
установленной приложением 7 к
Методическим рекомендациям по способам
оплаты медицинской помощи (далее -
Расшифровщик групп КСГ ДС).
85. В случае, если пациенту была
выполнена хирургическая операция и (или)
проведена тромболитическая терапия,
случай оплачивается в размере:
1) при длительности лечения 3 дня и
менее - 80% от стоимости КСГ;
2) при длительности лечения более 3-х
дней - 90% от стоимости КСГ.
86. Если хирургическое лечение и
(или) тромболитическая терапия не
проводились, случай оплачивается в
размере:
1) при длительности лечения 3 дня и
менее - 20% от стоимости КСГ;
2) при длительности лечения более 3-х
дней - 50% от стоимости КСГ.
87. Если фактическое количество дней
введения в рамках прерванного случая
лекарственной терапии при
злокачественных новообразованиях
соответствует количеству дней введения
в тарифе, предусмотренному в описании
схемы лекарственной терапии, оплата
случаев лечения осуществляется в полном
объеме по соответствующей КСГ.
88. Если фактическое количество дней
введения меньше, чем предусмотрено в
описании схемы лекарственной терапии,
являющейся основным классификационным
критерием отнесения случая к КСГ, оплата
осуществляется в соответствии с
приложением N 31 к настоящему Тарифному
соглашению:
1) при длительности лечения (дней
введения) 3 дня и менее - 50% от стоимости
КСГ;
2) при длительности лечения (дней
введения) более 3-х дней - 80% от стоимости
КСГ.
Данное правило применимо ко всем
случаям оказания лекарственной терапии
при злокачественных новообразованиях за
исключением лекарственной терапии при
злокачественных новообразованиях (кроме
лимфоидной и кроветворной тканей),
взрослые (уровень 1) (КСГ-ds19.116 и
лекарственной терапии ЗНО лимфоидной и
кроветворной тканей (КСГ-ds19.067-ds19.070).
В вышеуказанных случаях (КСГ-ds19.116,
ds19.067 - ds19.070) оплата осуществляется:
1) при длительности лечения (дней
введения) 3 дня и менее - в размере 20% от
стоимости КСГ;
2) при длительности лечения (дней
введения) более 3-х дней - 50% от стоимости
КСГ.
89. Оплата случаев лечения
осуществляется путем отнесения случая к
соответствующей КСГ, исходя из
фактически проведенного количества дней
облучения (фракций).
Прерванные случаи проведения
лучевой терапии, лучевой терапии в
сочетании с лекарственной терапией
подлежат оплате аналогично случаям
лечения, когда хирургическое лечение и
(или) тромболитическая терапия не
проводились:
1) при длительности лечения 3 дня и
менее - 50% от стоимости КСГ;
2) при длительности лечения более 3-х
дней - 80% от стоимости КСГ.
90. Перечень КСГ, которые
предполагают хирургическое лечение или
тромболитическую терапию в условиях
дневного стационара, устанавливается
согласно приложению N 35 к настоящему
Тарифному соглашению.
Оплата случаев лечения злокачественных
новообразований в условиях
круглосуточного стационара и дневных
стационаров всех типов
91. При оплате случаев лекарственной
терапии злокачественных
новообразований (далее - ЗНО) (КСГ
st08.001-st08.003, st19.090-st19.102; st19.125-st19.143; ds08.001-ds08.003,
ds19.063-ds19.078, ds19.116-ds19.134) за законченный
случай принимается госпитализация для
осуществления одному больному
определенного числа дней введения
лекарственных препаратов, в
соответствии со схемами лекарственной
терапии ЗНО.
92. Количество дней введения при
оплате случаев лекарственной терапии
ЗНО не равно числу введений, так как в
один день больной может получать
несколько лекарственных препаратов.
Также количество дней введения не равно
длительности госпитализации.
93. Оплата КСГ st19.037 "Фебрильная
нейтропения, агранулоцитоз вследствие
проведения лекарственной терапии
злокачественных новообразований (кроме
лимфоидной и кроветворной тканей)" и КСГ
st19.038 (ds19.028) "Установка, замена порт
системы (катетера) для лекарственной
терапии злокачественных
новообразований (кроме лимфоидной и
кроветворной тканей") осуществляется по
следующим правилам (данные КСГ
применяются в случаях, когда диагноз
является основным поводом для
госпитализации):
1) в случаях, когда фебрильная
нейтропения, агранулоцитоз развивается
у больного, госпитализированного с целью
проведения специализированного
противоопухолевого лечения, оплата
производится по КСГ с наибольшим
размером оплаты;
2) если больному в рамках одной
госпитализации устанавливают, меняют
порт систему (катетер) для лекарственной
терапии злокачественных
новообразований с последующим
проведением лекарственной терапии или
после хирургического лечения оплата
осуществляется по двум КСГ.
94. Отнесение случаев лечения к КСГ
st19.037, st19.038 (ds19.028) осуществляется в
соответствии с Методическими
рекомендациями по способам оплаты на 2024
год.
95. Отнесение к КСГ хирургической
онкологии производится при комбинации
диагнозов C00-C80, C97 и D00-D09 и услуг,
обозначающих выполнение оперативного
вмешательства.
96. Если больному со злокачественным
новообразованием выполнялось
оперативное вмешательство, не
являющееся классификационным критерием
для онкологических хирургических групп,
то отнесение такого случая к КСГ
производится по общим правилам, то есть к
КСГ, формируемой по коду выполненного
хирургического вмешательства.
97. В случае, если злокачественное
новообразование выявлено в результате
госпитализации с целью оперативного
лечения по поводу не логического
заболевания (доброкачественное
новообразование, кишечная
непроходимость и др.) отнесение к КСГ и
оплата осуществляются в соответствии с
классификационными критериями по коду
медицинской услуги без учета кода
диагноза злокачественного
новообразования.
98. Отнесение к КСГ st36.012 и ds36.006
"Злокачественное новообразование без
специального противоопухолевого
лечения" производится если диагноз
относится к классу С, при этом больному
не оказывалось услуг, являющихся
классификационным критерием
(химиотерапии, лучевой терапии,
хирургической операции). Данная группа
может применяться в случае
необходимости проведения
поддерживающей терапии и
симптоматического лечения.
99. Отнесение к КСГ st19.075-st19.082 и
ds19.050-ds19.047 случаев лучевой терапии
осуществляется на основании кода
медицинской услуги в соответствии с
Номенклатурой и количества дней
проведения лучевой терапии (числа
фракций).
100. Для оплаты случаев лучевой
терапии в сочетании с лекарственной
терапией и лекарственными препаратами
предусмотрены соответствующие КСГ,
отнесение к которым осуществляется по
коду медицинской услуги в соответствии с
Номенклатурой с учетом количества дней
проведения лучевой терапии (числа
фракций), а также кода МНН лекарственных
препаратов.
101. В случае применения
лекарственных препаратов, не
относящихся к перечню МНН лекарственных
препаратов в соответствии с
Методическими рекомендациями на 2024 год,
оплата случая осуществляется по
соответствующей КСГ для случаев
проведения лучевой терапии.
102. Порядок определения полноты
схем лекарственной терапии при
злокачественных новообразованиях (кроме
лимфоидной и кроветворной тканей) у
пациентов в возрасте 18 лет и старше
определен пунктом 4.2 Методических
рекомендаций.
103. При оказании медицинской помощи
пациентам со злокачественными
онкологическими заболеваниями при
назначении схем противоопухолевой
лекарственной терапии с применением
лекарственных препаратов, указанных в
Приложении 13 Методических рекомендаций,
для лечения отдельных нозологий,
необходимо обязательное проведение
молекулярно-генетических исследований и
(или) иммуногистохимических
исследований (с получением определенных
результатов проведенных исследований до
назначения схемы противоопухолевой
лекарственной терапии).
(п. 103 в ред. Дополнительного
соглашения от 07.08.2024 N 8)
Оплата проведения отдельных этапов
экстракорпорального оплодотворения
(ЭКО)
104. В соответствии с порядком
использования вспомогательных
репродуктивных технологий, выделяются
следующие этапы проведения процедуры
ЭКО:
- стимуляция суперовуляции;
- получение яйцеклетки;
- экстракорпоральное
оплодотворение и культивирование
эмбрионов;
- внутриматочное введение (перенос)
эмбрионов;
- дополнительно в процессе
проведения процедуры ЭКО возможно
осуществление криоконсервации
полученных на III этапе эмбрионов.
105. Учитывая возможность проведения
отдельных этапов процедуры
экстракорпорального оплодотворения, а
также возможность криоконсервации и
размораживания эмбрионов, в модели КСГ
дневного стационара предусмотрены КСГ
ds02.008-ds.02.011.
106. При этом хранение
криоконсервированных эмбрионов за счет
средств обязательного медицинского
страхования не осуществляется.
107. Отнесение случаев проведения
ЭКО к КСГ осуществляется на основании
иных классификационных критериев,
отражающих проведение различных этапов
ЭКО, в соответствии с разделом 3.1
приложения 9 Методических рекомендаций
по способам оплаты.
108. При завершении базовой
программы ЭКО I этапа (стимуляция
суперовуляции), I-II этапов (получение
яйцеклетки), I-III этапов
(экстракорпоральное оплодотворение и
культивирование эмбрионов) без
последующей криоконсервации эмбрионов,
оплата случая осуществляется по КСГ ds02.009
"Экстракорпоральное оплодотворение
(уровень 2)".
109. При проведении в рамках одного
случая госпитализации первых трех
этапов ЭКО c последующей
криоконсервацией эмбрионов без переноса
эмбрионов, а также проведении всех
четырех этапов ЭКО без осуществления
криоконсервации эмбрионов оплата случая
осуществляется по КСГ ds02.010
"Экстракорпоральное оплодотворение
(уровень 3)".
110. При проведении в рамках одного
случая всех этапов ЭКО c последующей
криоконсервацией эмбрионов оплата
случая осуществляется по КСГ ds02.011
"Экстракорпоральное оплодотворение
(уровень 4)".
111. Если женщина повторно проходит
процедуру ЭКО с применением ранее
криоконсервированных эмбрионов случай
госпитализации оплачивается по КСГ ds02.008
"Экстракорпоральное оплодотворение
(уровень 1)".
112. Экспертиза качества медицинской
помощи проводится по всем случаям
экстракорпорального оплодотворения,
осуществленным в рамках базовой
программы обязательного медицинского
страхования, включая оценку его
эффективности (факт наступления
беременности).
Особенности формирования КСГ для оплаты
лекарственной терапии при хроническом
вирусном гепатите C и хронического
вирусного гепатита B с дельта агентом
(далее - ХВГD в дневном стационаре
113. Оплата случаев лекарственной
терапии по поводу хронического
вирусного гепатита С (ХВГС) и
хронического вирусного гепатита В с
дельта агентом (далее - ХВГD)
осуществляется в соответствии со
схемами лекарственной терапии.
114. Для оплаты лекарственной
терапии ХВГС сформированы 13 схем
лекарственной терапии с установленной
длительностью одной госпитализации 28
дней, отнесенные к одной из четырех КСГ
для оплаты случаев медицинской помощи
при данном заболевании.
115. Отнесение к той или иной КСГ
случаев лекарственной терапии ХВГС
осуществляется только по сочетанию кода
диагноза по МКБ-10 и иного
классификационного критерия "thc",
отражающего применение определенной
схемы лекарственной терапии в рамках
случая противовирусного лечения.
116. Для оплаты случаев
лекарственной терапии при ХВГD
сформированы 2 схемы лекарственной
терапии с установленной длительностью
одной госпитализации 30 дней. Отнесение к
КСГ случаев лекарственной терапии ХВГД
осуществляется исключительно по
сочетанию кода диагноза по МКБ-10 и иного
классификационного критерия "thbd",
отражающего применение одной из схем
лекарственной терапии при оказании
медицинской помощи при данном
заболевании.
117. Детальное описание группировки
схем лекарственной терапии ХВГС и ХВГD в
КСГ представлено на листе "ХВГ, схемы ЛТ"
в составе Группировщика.
118. Также с 2024 года в рамках КСГ ds12.020
осуществляется оплата случаев
лекарственной терапии хронического
вирусного гепатита В без дельта агента
(далее - ХВГВ), при назначении
противовирусной терапии лекарственными
препаратами группы нуклеоз(т)идов
(A25.14.008.002 - назначение нуклеозидов и
нуклеотидов - ингибиторов обратной
транскриптазы при хроническом вирусном
гепатите B) с установленной
длительностью одной госпитализации 30
дней.
119. Длительность полного курса
лекарственной терапии хронических
вирусных гепатитов C, D и B определяется
соответствующими клиническими
рекомендациями и инструкцией по
медицинскому применению тех или иных
лекарственных препаратов.
120. Критерии оказания медицинской
помощи больным с гепатитом С в условиях
дневного стационара и стационарных
условиях, в соответствии с клиническими
рекомендациями, оплата которой
осуществляется за счет средств
обязательного медицинского страхования,
утверждены приказом Министерства
здравоохранения Российской Федерации от
27.02.2023 N 70н.
121. Порядок определения полноты
выполнения схемы лекарственной терапии
при лечении хронических вирусных
гепатитов C и B с дельта агентом (D)
установлен пунктом 4.2.2 Методических
рекомендаций.
Особенности формирования КСГ
st36.028-st36.047 и ds36.015-ds36.034 "Лечение с
применением генно-инженерных
биологических препаратов и селективных
иммунодепрессантов (уровни 1-20)".
122. Отнесение к данным КСГ
производится по комбинации иного
классификационного критерия из
диапазона "gsh001"-"gsh154", соответствующего
МНН лекарственного препарата,
наименованию и описанию схемы,
количеству дней введения в соответствии
со справочником "ГИБП, схемы ЛТ" файла
"Расшифровка групп" и кода возраста "5" (от
0 дней до 18 лет) или "6" (старше 18 лет).
123. Код возраста "6" применяется в
случае, если схема лекарственной терапии
назначается только пациентам старше 18
лет, а код возраста "5" в случае, если схема
лекарственной терапии назначается
только пациентам в возрасте от 0 дней до 18
лет. Также код возраста применяется в
случае, если лекарственный препарат, в
соответствии с инструкцией по
применению, назначается в дозе из
расчета на кг веса (мг/кг), и данная
дозировка совпадает для пациентов в
возрасте от 0 дней до 18 лет и пациентов
старше 18 лет, при этом случаи лечения с
применением данных схем могут быть
отнесены к разным КСГ в зависимости от
возраста пациента. Код возраста не
указан для схем, применение которых
возможно у детей и взрослых, при этом
оплата не зависит от возраста пациента.
Периодичность подачи счетов на оплату
случаев госпитализации при лечении
одного пациента по КСГ st36.028-st36.047 и
ds36.015-ds36.034 определяется инструкцией к
лекарственному препарату и клиническими
рекомендациями по соответствующей
нозологии.
124. Выбор КСГ для оплаты случая
лечения осуществляется по общим
правилам. В ряде случаев стоимость КСГ,
определенной по коду основного
заболевания, превышает стоимость КСГ с
применением генно-инженерных
биологических препаратов и селективных
иммунодепрессантов (далее - ГИБП и СИ) и
оплата в данном случае может
осуществляться по КСГ, определенной по
коду основного заболевания, при этом
учитывается фактическая длительность
лечения и наличие у КСГ, определяемой по
коду основного заболевания, признака
прерванности, в случае длительности
госпитализации менее 3-х дней.
125. В случае лечения пациента
лекарственными препаратами в
таблетированной форме в стационарных
условиях оплата случая осуществляется
по КСГ, определенной по коду основного
заболевания.
126. Порядок определения полноты
выполнения схемы лекарственной терапии
при лечении с применением
генно-инженерных биологических
препаратов и селективных
иммунодепрессантов определен пунктом
4.3.2 Методических рекомендаций.
Особенности формирования КСГ st36.027
и ds36.014 "Лечение с применением
генно-инженерных биологических
препаратов и селективных
иммунодепрессантов (инициация)".
127. Указанные КСГ применяются для
оплаты проведения инициации или замены
ГИБП и СИ для заболеваний и состояний, по
которым не предусмотрена инициация или
замена ГИПБ и СИ, либо предусмотрено
назначение только ГИБП без возможности
применения СИ, в рамках оказания ВМП.
128. Необходимо отметить, что
поликомпонентная лекарственная терапия
с включением (инициацией и заменой) ГИБП
и СИ предполагает возможность повторной
госпитализации, требующейся в связи с
применением насыщающих доз, в
соответствии с инструкцией по
применению лекарственного препарата,
как в рамках модели КСГ, так и при
оказании ВМП.
129. Отнесение к данным КСГ
производится по следующим комбинациям:
- кода МКБ-10, кода возраста "6" (старше
18 лет) и кода иного классификационного
критерия "in", соответствующего терапии с
инициацией или заменой генно-инженерных
биологических лекарственных препаратов
или селективных иммунодепрессантов;
- кода МКБ-10, кода возраста "6" (старше
18 лет) и кода иного классификационного
критерия "inс", соответствующего терапии с
инициацией или заменой селективных
иммунодепрессантов;
- кода МКБ-10 и кода иного
классификационного критерия "in",
соответствующего терапии с инициацией
или заменой генно-инженерных
биологических лекарственных препаратов
или селективных иммунодепрессантов.
Оплата медицинской помощи,
оказанной в условиях круглосуточного и
дневного стационаров при проведении
процедур диализа, включающих различные
методы.
130. Оплата медицинской помощи при
проведении процедур диализа
осуществляется по КСГ согласно
приложению N 8 к настоящему Тарифному
соглашению.
131. При оказании медицинской помощи
пациентам, получающим услуги диализа,
оплата в условиях круглосуточного
стационара осуществляется по КСГ для
оплаты услуг диализа только в сочетании
с основной КСГ или только в сочетании с
видом и методом лечения при оказании
высокотехнологичной медицинской помощи,
являющейся поводом для госпитализации.
132. При оказании медицинской помощи
пациентам, получающим услуги диализа,
оплата в условиях дневного стационара
осуществляется по КСГ для оплаты услуг
диализа и, при необходимости, в сочетании
с КСГ, учитывающей основное
(сопутствующее) заболевание, или со
случаем оказания высокотехнологичной
медицинской помощи.
133. Стоимость услуги с учетом
количества фактически выполненных услуг
является составным компонентом оплаты,
применяемым дополнительно к оплате
случая в условиях круглосуточного и
дневного стационаров.
При этом стоимость услуги с учетом
количества фактически выполненных услуг
прибавляется в рамках одного случая
лечения по всем КСГ.
134. В стационарных условиях к
законченному случаю относится лечение в
течение всего периода нахождения
пациента в стационаре.
135. Учитывая пожизненный характер
проводимого лечения и постоянное
количество процедур в месяц у
подавляющего большинства пациентов, в
целях учета выполненных объемов
медицинской помощи в рамках реализации
территориальной программы ОМС, за
единицу объема медицинской помощи
пациентам с хронической почечной
недостаточностью может приниматься
среднее количество услуг диализа,
проведенного в условиях дневного
стационара в течение одного месяца
лечения (от 28 дней до 31 дня).
136. При этом в стоимость лечения
входит обеспечение пациента всеми
необходимыми лекарственными
препаратами, в том числе для
профилактики осложнений. В случае, если
обеспечение лекарственными препаратами
для диализа осуществляется за счет
других источников (кроме средств ОМС),
оказание медицинской помощи с
применением диализа осуществляется в
амбулаторных условиях.
137. В случае невозможности оказать
показанную помощь при прохождении
диализа в условиях дневного стационара
допускается оказание необходимых услуг
в амбулаторно-поликлинических условиях
по месту прикрепления пациента и/или в
другой медицинской организации. При этом
случаи одновременного оказания
медицинской помощи в рамках проведения
медико-экономического контроля от
оплаты не отклоняются (АПУ).
Оплата лечения по профилю "медицинская
реабилитация" в условиях
круглосуточного и дневных стационаров
всех типов
138. Отнесение к КСГ, охватывающим
случаи оказания реабилитационной
помощи, производится по коду сложных и
комплексных услуг Номенклатуры (раздел
В) (федеральный справочник V001) в
большинстве случаев вне зависимости от
диагноза.
139. При этом для отнесения случая к
КСГ st37.001-st37.018 и ds37.001-ds37.012 применяются
классификационные критерии, учитывающие
следующие параметры:
- шкала реабилитационной
маршрутизации (ШРМ), установленной
Порядком медицинской реабилитации
взрослых;
- уровень курации установленный
порядком медицинской реабилитации для
детей;
- оптимальная длительность
реабилитации в койко-днях
(пациенто-днях);
- факт проведения медицинской
реабилитации после перенесенной
коронавирусной инфекции COVID-19;
- факт назначения ботулинического
токсина;
- факт применения роботизированных
систем;
- факт сочетания 2-х медицинских
услуг: B05.069.005 "Разработка индивидуальной
программы дефектологической
реабилитации", B05.069.006 "Разработка
индивидуальной программы
логопедической реабилитации.
140. Критерием для определения
индивидуальной маршрутизации
реабилитации детей, перенесших
заболевания перинатального периода, с
нарушениями слуха без замены речевого
процессора системы кохлеарной
имплантации, с онкологическими,
гематологическими и иммунологическими
заболеваниями в тяжелых формах
продолжительного течения, с поражениями
центральной нервной системы, после
хирургической коррекции врожденных
пороков развития органов и систем,
служит оценка степени тяжести
заболевания.
141. При средней и тяжелой степени
тяжести указанных заболеваний ребенок
получает медицинскую реабилитацию в
условиях круглосуточного стационара с
оплатой по соответствующей КСГ.
142. При средней и легкой степени
тяжести указанных заболеваний ребенок
получает медицинскую реабилитацию в
условиях дневного стационара с оплатой
по соответствующей КСГ.
143. Медицинская реабилитация в
условиях дневного стационара может
проводиться на базе действующих
отделений (кабинетов) физиотерапии,
лечебной физкультуры, массажа и других
подразделений, в соответствии с
назначенными врачом по медицинской
реабилитации мероприятиями, при наличии
у МО лицензии на медицинскую
реабилитацию.
144. В случае оказания медицинской
помощи выездным способом оплата
осуществляется по соответствующей КСГ,
установленной для дневного стационара.
145. Особенности формирования
отдельных КСГ приведено и
осуществляется в соответствии с
приложением N 8 Методических
рекомендаций.
VII. Оплата скорой медицинской помощи
146. Оплата скорой медицинской
помощи (далее - СМП), оказанной вне
медицинской организации (по месту вызова
бригады скорой, в том числе скорой
специализированной, медицинской помощи,
а также в транспортном средстве при
медицинской эвакуации), осуществляется:
1) по подушевому нормативу
финансирования в сочетании с оплатой за
вызов СМП;
2) за единицу объема медицинской
помощи - за вызов скорой медицинской
помощи (используется при оплате
медицинской помощи, оказанной
застрахованным лицам за пределами
субъекта Российской Федерации, на
территории которого выдан полис
обязательного медицинского страхования,
а также оказанной в отдельных
медицинских организациях, не имеющих
прикрепившихся лиц).
147. Подушевой норматив
финансирования СМП включает в себя
расходы на оплату медицинской помощи,
оказанной по месту вызова бригады
скорой, в том числе скорой
специализированной, медицинской помощи,
а также в транспортном средстве при
медицинской эвакуации, за исключением
вызовов с проведением тромболитической
терапии.
148. Оплата СМП в случае проведения
тромболитической терапии
осуществляется по тарифу за вызов
(приложение N 18 к настоящему Тарифному
соглашению).
149. Размер среднего подушевого
норматива финансирования медицинской
помощи, оказанной вне медицинской
организации, рассчитывается по
следующей формуле:
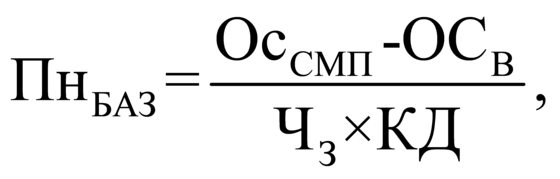
где:
ОССМП |
объем средств на оплату скорой медицинской помощи, оказываемой вне медицинской организации, медицинскими организациями, участвующих в реализации территориальной программы обязательного медицинского страхования Республики Карелия, рублей; |
ЧЗ |
численность застрахованного населения Республики Карелия, человек |
Общий объем средств на оплату СМП
медицинскими организациями,
участвующими в реализации
территориальной программы
обязательного медицинского страхования,
определяется по следующей формуле:
ОССМП = (НоСМП x НфзСМП) x ЧЗ ОСМТР, где:
НоСМП |
средний норматив объема скорой медицинской помощи вне медицинской организации, установленный территориальной программой государственных гарантий бесплатного оказания гражданам медицинской помощи в части базовой программы обязательного медицинского страхования, вызовов; |
НфзСМП |
средний норматив финансовых затрат на единицу объема скорой медицинской помощи вне медицинской организации, установленный территориальной программой государственных гарантий бесплатного оказания гражданам медицинской помощи в части базовой программы обязательного медицинского страхования, рублей; |
ОСМТР |
объем средств, направляемых на оплату скорой медицинской помощи вне медицинской организации, оказываемой застрахованным лицам за пределами субъекта Российской Федерации, на территории которого выдан полис обязательного медицинского страхования за вызов, рублей |
Базовый подушевой норматив
финансирования СМП (ПнБАЗ), на одно
застрахованное лицо расчитывается по
следующей формуле:

где:
ПнБАЗ |
базовый подушевой норматив финансирования скорой медицинской помощи вне медицинской организации, рублей; |
ОсВ |
объем средств, направляемых на оплату скорой медицинской помощи вне медицинской организации застрахованным в Республике Карелия лицам за вызов, рублей; |
КД |
единый коэффициент дифференциации, рассчитанный в соответствии с Постановлением N 462 |
На основе среднего подушевого
норматива финансирования СМП с учетом
объективных критериев дифференциации
стоимости оказания медицинской помощи,
рассчитывается дифференцированный
подушевой норматив финансирования СМП
(ДПнi) для медицинских организаций по
следующей формуле:
![]()
где:
ДПнi |
дифференцированный подушевой норматив финансирования скорой медицинской помощи для i-той медицинской организации, рублей; |
КДнi |
коэффициент половозрастного состава; |
|
коэффициент уровня расходов медицинских организаций (особенности плотности населения, транспортной доступности, климатических и географических особенностей, размер медицинской организации) для i-той медицинской организации; |
|
коэффициент достижения целевых показателей уровня заработной платы медицинских работников, установленных "дорожными картами" развития здравоохранения в Республике Карелия, для i-той медицинской организации; |
КДi |
коэффициент дифференциации i-той медицинской организации |
Размер финансового обеспечения
медицинской организации, оказывающей
СМП, определяется исходя из значения
дифференцированного подушевого
норматива, численности обслуживаемого
населения, а также объемов медицинской
помощи, оплата которых осуществляется за
вызов по следующей формуле:
ФОСМП = ФДПнi x ЧзПР + ОСВ, где:
ФОСМП |
размер финансового обеспечения медицинской организации, оказывающей СМП, рублей; |
ФДПнi |
дифференцированный подушевой норматив финансирования СМП для i-той медицинской организации, рублей; |
ЧзПР |
численность застрахованных лиц, обслуживаемых данной медицинской организацией, человек |
ОСВ |
объем средств, направляемых на оплату СМП застрахованным лицам за вызов, рублей |
150. Подушевой норматив
финансирования для ГБУЗ
"Республиканская больница скорой и
экстренной медицинской помощи"
учитывает объем СМП, оказываемой
застрахованному на территории
Республики Карелия населению,
прикрепленному в установленном порядке
для получения первичной
медико-санитарной помощи к медицинским
организациям города Петрозаводска и
Прионежского района, в соответствии с
Регламентом информационного
взаимодействия, в части прикрепления
застрахованных по обязательному
медицинскому страхованию лиц к ГБУЗ
"Республиканская больница им. В.А.
Баранова", ГБУЗ "Пряжинская центральная
районная больница", ГБУЗ
"Республиканская больница скорой и
экстренной медицинской помощи" для
оказания скорой медицинской помощи
согласно межведомственному соглашению
об информационном взаимодействии в
части прикрепления застрахованных по
обязательному медицинскому страхованию
лиц к медицинским организациям,
оказывающим первичную медико-санитарную
помощь и включенным в реестр медицинских
организаций, осуществляющих
деятельность в сфере обязательного
медицинского страхования на территории
Республики Карелия на 2024 год.
151. В случае оказания СМП
застрахованному гражданину, не
относящемуся к обслуживаемому населению
данной МО, а также гражданам,
застрахованным по ОМС в Республике
Карелия и не имеющим прикрепления к МО,
оплата производится по тарифам,
утвержденным для данной МО.
152. При осуществлении расчетов за
СМП застрахованному гражданину, не
относящемуся к обслуживаемому населению
данной МО, СМО уменьшает сумму
подушевого финансирования МО, в которой
прикреплен гражданин, на размер
стоимости оказанной СМП, рассчитанной в
соответствии с утвержденными тарифами
для МО, оказавшей СМП, в соответствии с
Регламентом информационного
взаимодействия медицинских организаций,
страховых медицинских организаций,
осуществляющих деятельность в сфере
обязательного медицинского страхования
Республики Карелия, ГУ "Территориальный
фонд обязательного медицинского
страхования Республики Карелия" по
формированию Реестров счетов на оплату
СМП, оказанной вне медицинской
организации (по месту вызова бригады
скорой, в том числе скорой
специализированной, медицинской помощи,
а также в транспортном средстве при
медицинской эвакуации), по подушевому
нормативу финансирования в сочетании с
оплатой за вызов согласно
межведомственному соглашению о порядке
формирования реестров счетов на оплату
медицинской помощи по обязательному
медицинскому страхования в сфере ОМС
Республики Карелия на 2024 год.
153. МО ежемесячно представляют:
1) в СМО - единый
персонифицированный реестр счета за
оказанную СМП, финансируемую по
подушевому нормативу и за вызов (за
медицинскую помощь, оказанную лицам,
застрахованным на территории Республики
Карелия);
2) в ТФОМС РК - реестр счета за
оказанную СМП, финансируемую за вызов (за
медицинскую помощь, оказанную лицам,
застрахованным за пределами субъекта
Российской Федерации, на территории
которого выдан полис ОМС).
154. Оплата медицинской помощи,
оказанной пациентам, обратившимся за
медицинской помощью непосредственно в
отделения СМП, осуществляется по тарифу
посещения при оказании медицинской
помощи в неотложной форме в амбулаторных
условиях.
155. В случае, если одному
застрахованному выполнено несколько
выездов СМП в день, то оплата
осуществляется по каждому выезду при
условии отражения каждого выезда в
"Журнале записи вызовов скорой
медицинской помощи" формы N 109/у.
156. Не подлежит оплате за счет
средств ОМС оказание СМП в следующих
случаях:
1) дежурство бригады СМП на массовых
мероприятиях, а также при чрезвычайных
ситуациях, стихийных бедствиях,
катастрофах при отсутствии
пострадавших;
2) незастрахованным по ОМС лицам;
3) не идентифицированным в системе
ОМС лицам;
4) при транспортировке пациента, не
нуждающегося в госпитализации;
5) при следующих результатах
обращения за медицинской помощью:
больной не найден на месте, адрес не
найден, ложный вызов, больной увезен до
прибытия скорой помощи, вызов отменен,
отказ от помощи, больной обслужен врачом
поликлиники до прибытия СМП;
6) вызовы по поводу ухудшения
заболеваний, оплата которых
предусмотрена за счет других источников
финансирования (фтизиатрия, наркология,
психиатрия, венерология);
7) вызов СМП для констатации смерти;
8) оказание паллиативной помощи (в
том числе выполнение плановых инъекций
наркотических и ненаркотических
анальгетиков по назначению врача).
(п. 156 в ред. Дополнительного
соглашения от 30.08.2024 N 9)
157. При формировании реестров
счетов и счетов на оплату СМП, вне
зависимости от применяемого способа
оплаты, отражаются все единицы объема с
указанием размеров установленных
тарифов согласно порядку,
предусмотренному настоящим Тарифным
соглашением.
VIII. Оплата медицинской помощи по
подушевому нормативу финансирования на
прикрепившихся к медицинской
организации лиц, включая оплату
медицинской помощи по всем видам и
условиям предоставляемой указанной
медицинской организацией медицинской
помощи, с учетом показателей
результативности деятельности
медицинской организации, в том числе
показателей объема медицинской помощи
158. При оплате медицинской помощи в
отдельных медицинских организациях,
имеющих в своем составе подразделения,
оказывающие медицинскую помощь в
амбулаторных, стационарных условиях и в
условиях дневного стационара, а также
медицинскую реабилитацию, применяться
способ оплаты по подушевому нормативу
финансирования на прикрепившихся к
такой медицинской организации лиц,
включая оплату медицинской помощи по
всем видам и условиям предоставляемой
указанной медицинской организацией
медицинской помощи, с учетом показателей
результативности деятельности
медицинской организации, в том числе
показателей объема медицинской помощи
(далее - полный подушевой норматив
финансирования).
159. При этом из расходов на
финансовое обеспечение медицинской
помощи исключаются расходы:
- в амбулаторных условиях - расходы
на проведение компьютерной томографии,
магнитно-резонансной томографии,
ультразвукового исследования
сердечно-сосудистой системы,
эндоскопических диагностических
исследований, молекулярно-генетических
исследований и патологоанатомических
исследований биопсийного
(операционного) материала, тестирования
на выявление новой коронавирусной
инфекции (COVID-19), профилактических
медицинских осмотров и диспансеризации,
в том числе углубленной диспансеризации
и диспансеризации для оценки
репродуктивного здоровья женщин и
мужчин, расходы на оплату диспансерного
наблюдения, включая диспансерное
наблюдение работающих граждан и (или)
обучающихся в образовательных
организациях, и расходы на финансовое
обеспечение фельдшерских здравпунктов и
фельдшерско-акушерских пунктов, а также
расходы на медицинскую помощь, оказанную
в амбулаторных условиях по профилям
"акушерство и гинекология" и "акушерское
дело"; неотложную медицинскую помощь,
оказанную в приемном покое стационарной
медицинской организации и
неприкрепленным к медицинской
организации гражданам; неотложную
стоматологическую помощь в ночное время;
расходы по оплате комплексных посещений
по профилю "медицинская реабилитация" в
амбулаторно-поликлинических условиях;
посещений в рамках школы сахарного
диабета; расходы на обращения в связи с
комплексным обследованием и медицинские
услуги с отдельно установленными
тарифами в соответствии с приложением N 8
настоящего Тарифного соглашения;
- в стационарных условиях - расходы
на оплату за законченный случай лечения
злокачественных новообразовани по
профилям медицинской помощи "Онкология",
"Гематология", "Радиология", "Детская
онкология" кодам МКБ С00-С97, D00-D09, D45-D47, Z03.1,
Z08, а также st12.003-st12.004; st37.001-st37.026;
- в условиях дневного стационара -
расходы на оплату за законченный случай
лечения злокачественных новообразовани
по профилям медицинской помощи
"Онкология", "Гематология", "Радиология",
"Детская онкология" кодам МКБ С00-С97, D00-D09,
D45-D47, Z03.1, Z08, а также ds12.016-ds12.021; ds37.001-ds37.016.
- при оказании СМП - расходы на
оплату случаев с проведением
тромболитической терапии.
160. Полный подушевой норматив
финансирования на прикрепившихся лиц
для медицинской организации
складывается из рассчитанного
дифференцированного подушевого
норматива финансирования на
прикрепившихся лиц для данной
медицинской организации, включающего
медицинскую помощь в неотложной форме, а
также объем средств на финансовое
обеспечение медицинской помощи в
стационарных условиях, в условиях
дневного стационара и скорой
медицинской помощи, оказанной вне
медицинской организации.
161. При применении указанного
способа оплаты из общего объема средств,
предназначенных для финансового
обеспечения медицинской помощи,
оказываемой в стационарных условиях и в
условиях дневного стационара и
оплачиваемой по КСГ, исключаются
средства, направляемые на оплату
медицинской помощи в стационарных
условиях и в условиях дневного
стационара в медицинские организации,
оплата медицинской помощи в
стационарных условиях и в условиях
дневного стационара, для которых
осуществляется в рамках подушевого
норматива финансирования на
прикрепившихся к данной медицинской
организации лиц.
IX. Оплата медицинской помощи, оказанной с
применением мобильных медицинских
комплексов
162. Оплата оказания медицинской
помощи с использованием мобильных
медицинских комплексов (мобильных
медицинских бригад) осуществляется в
соответствии с приложениями N 7 и N 9 к
настоящему Тарифному соглашению).
Приложение N 3
к Тарифному соглашению
в сфере обязательного
медицинского страхования
Республики Карелия на 2023 год
ПОЛОВОЗРАСТНЫЕ ГРУППЫ ЧИСЛЕННОСТИ
ЗАСТРАХОВАННЫХ ЛИЦ, ИСПОЛЬЗУЕМЫЕ ДЛЯ
ОПРЕДЕЛЕНИЯ ПОЛОВОЗРАСТНЫХ
КОЭФФИЦИЕНТОВ ДИФФЕРЕНЦИАЦИИ
(чел.)
Численность застрахованных лиц на территории Республики Карелия по состоянию на 01.01.2023 |
в том числе по половозрастным группам застрахованных лиц | |||||||||
|
0 - до 1 года |
1-4 года |
5-17 лет |
18-64 лет |
65 лет и старше | |||||
|
муж. |
жен. |
муж. |
жен. |
муж. |
жен. |
муж. |
жен. |
муж. |
жен. |
гр. 1 = гр. 2 + гр. 3 + гр. 4 + гр. 5 + гр. 6 + гр. 7 + гр. 8 + гр. 9 + гр. 10 + гр. 11 |
гр. 2 |
гр. 3 |
гр. 4 |
гр. 5 |
гр. 6 |
гр. 7 |
гр. 8 |
гр. 9 |
гр. 10 |
гр. 11 |
616 738 |
2 110 |
1 985 |
11 422 |
10 742 |
49 225 |
46 564 |
185 846 |
198 879 |
34 599 |
75 366 |
Приложение N 4
к Тарифному соглашению
в сфере обязательного
медицинского страхования
Республики Карелия на 2023 год
ПОЛОВОЗРАСТНЫЕ КОЭФФИЦИЕНТЫ
ДИФФЕРЕНЦИАЦИИ, ПРИМЕНЯЕМЫЕ ДЛЯ
УСТАНОВЛЕНИЯ ПОДУШЕВОГО НОРМАТИВА
ФИНАНСИРОВАНИЯ АМБУЛАТОРНОЙ
МЕДИЦИНСКОЙ ПОМОЩИ НА 2024 ГОД
Коэффициенты дифференциации для половозрастных групп застрахованных лиц в Республике Карелия | ||||||||||
0 - до 1 года |
1-4 года |
5-17 лет |
18-64 лет |
65 лет и старше | ||||||
муж. |
жен. |
муж. |
жен. |
муж. |
жен. |
муж. |
жен. |
муж. |
жен. | |
1,2274 |
1,2136 |
2,8394 |
2,6939 |
1,6206 |
1,5964 |
0,4797 |
0,7312 |
1,6000 |
1,6000 | |
Приложение N 5
к Тарифному соглашению
в сфере обязательного
медицинского страхования
Республики Карелия на 2023 год
ПЕРЕЧЕНЬ МЕДИЦИНСКИХ ОРГАНИЗАЦИЙ, ДЛЯ
КОТОРЫХ ПРИМЕНЯЕТСЯ КОЭФФИЦИЕНТ
ДИФФЕРЕНЦИАЦИИ НА ПРИКРЕПИВШИХСЯ К
МЕДИЦИНСКОЙ ОРГАНИЗАЦИИ ЛИЦ С УЧЕТОМ
НАЛИЧИЯ ПОДРАЗДЕЛЕНИЙ, РАСПОЛОЖЕННЫХ В
СЕЛЬСКОЙ МЕСТНОСТИ, ОТДАЛЕННЫХ
ТЕРРИТОРИЯХ, ПОСЕЛКАХ ГОРОДСКОГО ТИПА И
МАЛЫХ ГОРОДАХ С ЧИСЛЕННОСТЬЮ НАСЕЛЕНИЯ
ДО 50 ТЫСЯЧ ЧЕЛОВЕК
(в
ред. Дополнительного соглашения от 29.02.2024
N 2)
N п/п |
Наименование МО |
Численность обслуживаемого населения на 01.01.2024 |
Коэффициент дифференциации с учетом наличия подразделений, расположенных в сельской местности, отдаленных территориях, поселках городского типа и малых городах с численностью населения до 50 тыс. человек |
1 |
2 |
3 |
4 |
1 |
ГБУЗ "Республиканская больница им. В.А. Баранова", Прионежский филиал |
19 890 |
1,113 |
2 |
ГБУЗ "Беломорская ЦРБ" |
13 797 |
1,200 |
3 |
ГБУЗ "Калевальская ЦРБ" |
5 434 |
1,650 |
4 |
ГБУЗ "Кемская ЦРБ" |
9 071 |
1,250 |
5 |
ГБУЗ "Кондопожская ЦРБ" |
33 317 |
1,040 |
6 |
ГБУЗ "Лоухская ЦРБ" |
9 213 |
1,800 |
7 |
ГБУЗ "Медвежьегорская ЦРБ" |
24 004 |
1,040 |
8 |
ГБУЗ "Толвуйская амбулатория" |
862 |
1,200 |
9 |
ООО "МЕД-ЛИДЕР" |
23 942 |
1,078 |
10 |
ГБУЗ "Олонецкая ЦРБ" |
19 232 |
1,113 |
11 |
ГБУЗ "Питкярантская ЦРБ" |
16 218 |
1,160 |
12 |
ГБУЗ "Пряжинская ЦРБ" |
11 713 |
1,160 |
13 |
ГБУЗ "Пудожская ЦРБ" |
15 710 |
1,113 |
14 |
ГБУЗ "Сегежская ЦРБ" |
29 365 |
1,040 |
15 |
ГБУЗ "Суоярвская ЦРБ" |
12 450 |
1,400 |
16 |
ГБУЗ "Сортавальская ЦРБ" |
37 772 |
1,150 |
17 |
ГБУЗ "Межрайонная больница N 1" |
38 649 |
1,050 |
18 |
ЧУЗ "КБ "РЖД-Медицина" г. Петрозаводск", поликлиника на станции Кемь |
4 031 |
1,113 |
Приложение N 6
к Тарифному соглашению
в сфере обязательного
медицинского страхования
Республики Карелия на 2023 год
ДИФФЕРЕНЦИРОВАННЫЕ ПОДУШЕВЫЕ НОРМАТИВЫ
ФИНАНСИРОВАНИЯ АМБУЛАТОРНОЙ
МЕДИЦИНСКОЙ ПОМОЩИ И КОЭФФИЦИЕНТЫ,
ПРИМЕНЯЕМЫЕ ДЛЯ ИХ РАСЧЕТОВ, С 1 ДЕКАБРЯ
2024 ГОДА ПО 31 ДЕКАБРЯ 2024 ГОДА
(в ред. Дополнительного соглашения от 26.12.2024 N 13)
Базовый подушевой норматив (рублей)
192,59
N п/п |
Наименование МО |
Численность застрахованных лиц, прикрепленных к медицинской организации (на 01.12.2024) |
Коэффициент половозрастного состава обслуживаемого населения |
Коэффициент дифференциации на прикрепившихся к медицинской организации лиц с учетом наличия подразделений, расположенных в сельской местности, отдаленных территориях, поселках городского типа и малых городах с численностью населения до 50 тысяч человек, и расходов на их содержание и оплату труда персонала |
Коэффициент уровня расходов медицинской организации |
Коэффициент достижения целевых показателей уровня заработной платы медицинских работников, установленных "дорожными картами" развития здравоохранения в Республике Карелия |
Коэффициент дифференциации по территориям оказания медицинской помощи |
Дифференцированный подушевой норматив финансирования (в расчете на месяц), рублей |
1 |
2 |
3 |
4 |
5 |
6 |
7 |
8 |
9 |
1 |
ГБУЗ "Республиканская больница им. В.А. Баранова", Прионежский филиал |
19 539 |
1,0590 |
1,113 |
1 |
0,902586209 |
1,455 |
298,110000 |
2 |
ГБУЗ "Детская республиканская больница им. И.Н. Григовича" |
13 115 |
1,8170 |
1,000 |
1 |
7,439699949 |
1,455 |
3787,974739 |
3 |
ГБУЗ "Городская поликлиника N 1" |
78 575 |
0,8470 |
1,000 |
1 |
3,227162725 |
1,455 |
765,951025 |
4 |
ГБУЗ "Городская поликлиника N 2" |
44 477 |
0,8170 |
1,000 |
1 |
3,114978231 |
1,455 |
713,138362 |
5 |
ГБУЗ "Городская поликлиника N 3" |
36 603 |
0,7960 |
1,000 |
1 |
2,719630052 |
1,455 |
606,624052 |
6 |
ГБУЗ "Городская поликлиника N 4" |
66 500 |
0,9800 |
1,000 |
1 |
3,086385115 |
1,455 |
847,564812 |
7 |
ГБУЗ "Городская детская поликлиника N 1" |
21 744 |
1,7890 |
1,000 |
1 |
2,789976311 |
1,455 |
1398,645276 |
8 |
ГБУЗ "Городская детская поликлиника N 2" |
15 884 |
1,7840 |
1,000 |
1 |
3,660954422 |
1,455 |
1830,146681 |
9 |
ГБУЗ "Беломорская ЦРБ" |
13 602 |
1,0330 |
1,200 |
1 |
1,187444931 |
1,84 |
521,610832 |
10 |
ГБУЗ "Кондопожская ЦРБ" |
32 746 |
1,0270 |
1,040 |
1 |
3,770417990 |
1,455 |
1128,469975 |
11 |
ГБУЗ "Медвежьегорская ЦРБ" |
22 419 |
1,0330 |
1,040 |
1 |
1,832962412 |
1,56 |
591,623684 |
12 |
ГБУЗ "Толвуйская амбулатория" |
872 |
1,0140 |
1,200 |
1 |
1,129396177 |
1,56 |
412,880000 |
13 |
ГБУЗ "Питкярантская ЦРБ" |
15 720 |
1,0530 |
1,160 |
1 |
3,111855902 |
1,455 |
1065,129873 |
14 |
ГБУЗ "Пряжинская ЦРБ" |
11 475 |
1,0700 |
1,160 |
1 |
5,353968382 |
1,455 |
1862,148431 |
15 |
ГБУЗ "Сегежская ЦРБ" |
28 232 |
1,0360 |
1,040 |
1 |
1,116097207 |
1,56 |
361,287926 |
16 |
ГБУЗ "Сортавальская ЦРБ" |
37 378 |
1,0520 |
1,150 |
1 |
3,929906191 |
1,455 |
1332,270742 |
17 |
ГБУЗ "Межрайонная больница N 1" |
37 643 |
1,0230 |
1,050 |
1 |
2,674573928 |
1,84 |
1018,054659 |
18 |
ЧУЗ "КБ "РЖД-Медицина" г. Петрозаводск" |
15 736 |
0,8020 |
1,000 |
1 |
0,808284606 |
1,455 |
181,650000 |
|
ЧУЗ "КБ "РЖД-Медицина" г. Петрозаводск", поликлиника на станции Кемь |
3 985 |
0,7930 |
1,113 |
1 |
0,945914027 |
1,84 |
295,850000 |
Приложение N 7
к Тарифному соглашению
в сфере обязательного
медицинского страхования
Республики Карелия на 2023 год
ТАРИФЫ НА ОПЛАТУ МЕДИЦИНСКОЙ ПОМОЩИ,
ОКАЗЫВАЕМОЙ В АМБУЛАТОРНЫХ УСЛОВИЯХ, С 1
НОЯБРЯ 2024 ГОДА
(в ред. Дополнительного соглашения от 29.11.2024 N 12)
(рублей)
N п/п |
Наименование МО |
Коэффициенты дифференциации по территориям оказания медицинской помощи |
Коэффициент дифференциации группы медицинских организаций |
Врачебные посещения |
Посещения к среднему медицинскому персоналу, ведущему самостоятельный прием |
Стоматология, УЕТ | ||||||||||
|
|
|
|
посещение с иными целями |
посещение при оказании медицинской помощи в неотложной форме |
посещение при оказании медицинской помощи в неотложной форме в приемном отделении стационара |
обращение по поводу заболевания |
посещение с иными целями |
посещение при оказании медицинской помощи в неотложной форме |
обращение по поводу заболевания |
стоматология |
в ночное время |
медицинская помощь по профилю "Стоматология", оказываемая в мобильном лечебно-профилактическом модуле "Стоматология" |
медицинская помощь по профилю "Стоматология", оказываемая врачами-ортодонтами |
медицинская помощь по профилю "Стоматология" при условии применения общего обезболивания | |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
взрослым |
детям |
1 |
2 |
3 |
4 |
5 |
6 |
7 |
8 |
9 |
10 |
11 |
12 |
13 |
14 |
15 |
16 |
17 |
|
Базовые нормативы финансовых затрат на 2024 год |
|
|
349,20 |
846,26 |
1593,08 |
1593,08 |
279,36 |
677,01 |
1274,46 |
193,54 |
822,68 |
352,99 |
311,34 |
380,82 |
372,24 |
1 |
ГБУЗ РК "Республиканская больница им. В.А. Баранова" |
1,455 |
1,25 |
635,11 |
1539,14 |
2897,41 |
2897,41 |
|
|
|
|
|
|
|
|
|
|
|
|
|
10 559 <1> |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
1 406,63 <6> |
|
|
|
|
|
|
|
|
|
|
|
|
|
Прионежский филиал |
1,455 |
0,95 |
482,68 |
1169,74 |
|
2202,03 |
386,15 |
935,8 |
1761,62 |
281,60 |
1197,00 |
|
|
|
|
2 |
ГБУЗ РК "Детская республиканская больница им. И.Н. Григовича" |
1,455 |
1,25 |
635,11 |
1539,14 |
2897,41 |
2897,41 |
508,09 |
1231,31 |
2317,92 |
|
|
|
|
|
|
|
|
|
|
0 |
0 |
0 |
3842,94 <3> |
0 |
0 |
0 |
|
|
|
|
|
|
3 |
ГБУЗ РК "Госпиталь для ветеранов войн" |
1,455 |
1,25 |
635,11 |
1539,14 |
2897,41 |
2897,41 |
508,09 |
1231,31 |
2317,92 |
|
|
|
|
|
|
4 |
ГБУЗ РК "Республиканский онкологический диспансер" |
1,455 |
1,25 |
635,11 |
1539,14 |
2897,41 |
2897,41 |
|
|
|
|
|
|
|
|
|
5 |
ГБУЗ РК "Республиканский кожно-венерологический диспансер" |
1,455 |
1 |
508,09 |
1231,31 |
2317,93 |
2317,93 |
|
|
|
|
|
|
|
|
|
6 |
ГБУЗ РК "Республиканская инфекционная больница" |
1,455 |
1 |
508,09 |
1231,31 |
2317,93 |
2317,93 |
|
|
|
|
|
|
|
|
|
7 |
ГБУЗ РК "Республиканская больница скорой и экстренной медицинской помощи" |
1,455 |
1,25 |
635,11 |
1539,14 |
2897,41 |
2897,41 |
|
|
|
|
|
|
|
|
|
8 |
ЧУЗ "Клиническая больница "РЖД-Медицина" в городе Петрозаводск" |
1,455 |
0,95 |
482,68 |
1169,74 |
2202,03 |
2202,03 |
386,15 |
935,8 |
1761,62 |
281,60 |
1197,00 |
|
|
554,09 |
|
|
Поликлиника на станции Кемь |
1,84 |
0,95 |
610,4 |
1479,26 |
2784,7 |
2784,7 |
488,32 |
1183,41 |
2227,76 |
356,11 |
1513,73 |
|
|
|
|
9 |
ГБУЗ РК "Городская поликлиника N 1" |
1,455 |
0,95 |
482,68 |
1169,74 |
|
2202,03 |
386,15 |
935,8 |
1761,62 |
281,60 |
1197,00 |
|
|
|
|
10 |
ГБУЗ РК "Городская поликлиника N 2" |
1,455 |
0,95 |
482,68 |
1169,74 |
|
2202,03 |
386,15 |
935,8 |
1761,62 |
|
|
|
|
|
|
11 |
ГБКЗ РК "Городская поликлиника N 3" |
1,455 |
0,95 |
482,68 |
1169,74 |
|
2202,03 |
386,15 |
935,8 |
1761,62 |
281,60 |
1197,00 |
|
|
|
|
12 |
ГБУЗ РК "Городская поликлиника N 4" |
1,455 |
0,95 |
482,68 |
1169,74 |
|
2202,03 |
386,15 |
935,8 |
1761,62 |
281,60 |
1197,00 |
|
|
|
|
13 |
ГБУЗ РК "Городская детская больница" |
1,455 |
1 |
508,09 |
1231,31 |
2317,93 |
2317,93 |
406,47 |
985,05 |
1854,34 |
|
|
|
|
|
541,61 |
14 |
ГБУЗ РК "Городская детская поликлиника N 1" |
1,455 |
0,95 |
482,68 |
1169,74 |
|
2202,03 |
386,15 |
935,8 |
1761,62 |
|
|
|
|
|
|
15 |
ГБУЗ РК "Городская детская поликлиника N 2" |
1,455 |
0,95 |
482,68 |
1169,74 |
|
2202,03 |
386,15 |
935,8 |
1761,62 |
|
|
|
|
|
|
16 |
ГБУЗ РК "Республиканский перинатальный центр им. Гуткина К.А." |
1,455 |
1,25 |
635,11 |
1539,14 |
2897,41 |
2897,41 |
|
|
|
|
|
|
|
|
|
|
|
|
|
5519,51 <4> |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
2828,57 <5> |
|
|
3842,94 <3> |
|
|
|
|
|
|
|
|
|
|
Женская консультация |
1,455 |
0,95 |
482,68 |
1169,74 |
|
2202,03 |
386,15 |
935,8 |
1761,62 |
|
|
|
|
|
|
17 |
ГБУЗ РК "Беломорская центральная районная больница" |
1,84 |
1 |
642,53 |
1557,12 |
2931,27 |
2931,27 |
514,02 |
1245,7 |
2345,01 |
356,11 |
1513,73 |
|
|
700,71 |
|
18 |
ГБУЗ РК "Калевальская центральная районная больница" |
1,84 |
0,95 |
610,4 |
1479,26 |
2784,7 |
2784,70 |
488,32 |
1183,41 |
2227,76 |
356,11 |
1513,73 |
|
|
|
|
19 |
ГБУЗ РК "Кемская центральная районная больница" |
1,84 |
0,95 |
610,4 |
1479,26 |
2784,7 |
2784,70 |
488,32 |
1183,41 |
2227,76 |
356,11 |
1513,73 |
|
|
|
|
20 |
ГБУЗ РК "Кондопожская центральная районная больница" |
1,455 |
0,95 |
482,68 |
1169,74 |
2202,03 |
2202,03 |
386,15 |
935,8 |
1761,62 |
281,60 |
1197,00 |
|
|
554,09 |
|
21 |
ГБУЗ РК "Лоухская центральная районная больница" |
1,84 |
0,95 |
610,4 |
1479,26 |
2784,7 |
2784,70 |
488,32 |
1183,41 |
2227,76 |
356,11 |
1513,73 |
|
|
|
|
22 |
ГБУЗ РК "Медвежьегорская центральная районная больница" |
1,56 |
1 |
544,75 |
1320,17 |
2485,2 |
2485,20 |
435,8 |
1056,14 |
1988,16 |
301,92 |
1283,38 |
|
|
|
|
23 |
ГБУЗ РК "Толвуйская амбулатория" |
1,56 |
0,95 |
517,51 |
1254,16 |
|
2360,94 |
414,01 |
1003,33 |
1888,75 |
301,92 |
1283,38 |
|
|
|
|
24 |
ГБУЗ РК "Олонецкая центральная районная больница" |
1,455 |
0,95 |
482,68 |
1169,74 |
2202,03 |
2202,03 |
386,15 |
935,8 |
1761,62 |
281,60 |
1197,00 |
|
|
|
|
25 |
ГБУЗ РК "Питкярантская центральная районная больница" |
1,455 |
0,95 |
482,68 |
1169,74 |
2202,03 |
2202,03 |
386,15 |
935,8 |
1761,62 |
281,60 |
1197,00 |
|
|
|
|
26 |
ГБУЗ РК "Пряжинская центральная районная больница" |
1,455 |
0,95 |
482,68 |
1169,74 |
2202,03 |
2202,03 |
386,15 |
935,8 |
1761,62 |
281,60 |
1197,00 |
|
|
|
|
27 |
ГБУЗ РК "Пудожская центральная районная больница" |
1,56 |
0,95 |
517,51 |
1254,16 |
2360,94 |
2360,94 |
414,01 |
1003,33 |
1888,75 |
301,92 |
1283,38 |
|
|
|
|
28 |
ГБУЗ РК "Сегежская центральная районная больница" |
1,56 |
1 |
544,75 |
1320,17 |
2485,20 |
2485,20 |
435,8 |
1056,14 |
1988,16 |
301,92 |
1283,38 |
|
|
594,08 |
|
29 |
ГБУЗ РК "Суоярвская центральная районная больница" |
1,455 |
0,95 |
482,68 |
1169,74 |
2202,03 |
2202,03 |
386,15 |
935,8 |
1761,62 |
281,60 |
1197,00 |
|
|
|
|
30 |
ГБУЗ РК "Сортавальская центральная районная больница" |
1,455 |
1 |
508,09 |
1231,31 |
2317,93 |
2317,93 |
406,47 |
985,05 |
1854,34 |
281,60 |
1197,00 |
|
|
554,09 |
|
31 |
ФКУЗ "Медико-санитарная часть МВД по РК" |
1,455 |
0,95 |
482,68 |
1169,74 |
2202,03 |
2202,03 |
386,15 |
935,8 |
1761,62 |
281,60 |
1197,00 |
|
|
|
|
32 |
АО "Санаторий "Марциальные воды" |
1,455 |
0,95 |
482,68 |
1169,74 |
|
2202,03 |
|
|
|
|
|
|
|
|
|
33 |
ООО "Медицинское объединение "ОНА" |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
34 |
ООО "МРТ-Эксперт Петрозаводск" |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
35 |
ООО "Мед-Лидер" (г. Медвежьегорск) |
1,56 |
|
|
|
|
|
|
|
|
301,92 |
1283,38 |
|
|
|
|
|
ООО "Мед-Лидер" (г. Суоярви) |
1,455 |
|
|
|
|
|
|
|
|
281,60 |
1197,00 |
|
|
|
|
36 |
ООО "ИНВИТРО СПб" |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
37 |
ООО "Центр инновационной эмбриологии и репродуктологии "ЭмбриЛайф" |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
38 |
ГБУЗ РК "Межрайонная больница N 1" |
1,84 |
1 |
642,53 |
1557,12 |
2931,27 |
2931,27 |
514,02 |
1245,7 |
2345,01 |
356,11 |
1513,73 |
649,50 |
|
700,71 |
|
39 |
ИП "Рианов" |
1,455 |
0,95 |
482,68 |
1169,74 |
|
2202,03 |
|
|
|
|
|
|
|
|
|
40 |
ООО "Визус" |
1,455 |
0,95 |
482,68 |
1169,74 |
|
2202,03 |
|
|
|
|
|
|
|
|
|
41 |
ООО "НПФ "Хеликс" |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
42 |
ООО "Нефролайн - Карелия" |
1,56 |
0,95 |
517,51 |
1254,16 |
|
2360,94 |
|
|
|
|
|
|
|
|
|
43 |
ФГБУН ФИЦ "Карельский научный центр Российской академии наук" |
1,455 |
0,95 |
482,68 |
1169,74 |
|
2202,03 |
|
|
|
281,60 |
1197,00 |
|
|
|
|
44 |
ООО "Ай-Клиник Северо-Запад" |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
45 |
ООО "Центр ЭКО" |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
46 |
ООО "ЛДЦ МИБС - Петрозаводск" |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
47 |
ООО "Офтальмологический центр Карелии" |
1,455 |
0,95 |
482,68 |
1169,74 |
2202,03 |
2202,03 |
|
|
|
|
|
|
|
|
|
48 |
ООО "Республиканский центр ЭКО" |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
49 |
ООО "Центр медицины позвоночника" |
1,455 |
0,95 |
482,68 |
1169,74 |
|
2202,03 |
|
|
|
|
|
|
|
|
|
50 |
ГБУЗ РК "Республиканский стоматологический центр" |
1,455 |
|
|
|
|
|
|
|
|
281,60 |
1197,00 |
513,60 |
453,00 |
|
|
51 |
АО "Кондопожский ЦБК" |
1,455 |
0,95 |
482,68 |
1169,74 |
|
2202,03 |
386,15 |
935,8 |
1761,62 |
281,60 |
1197,00 |
|
|
|
|
52 |
ООО "Карельский нефрологический центр" |
1,455 |
0,95 |
482,68 |
1169,74 |
|
2202,03 |
|
|
|
|
|
|
|
|
|
53 |
ГБУЗ "Республиканский наркологический диспансер" |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
54 |
ГБУЗ "Республиканский противотуберкулезный диспансер" |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
55 |
ГБУЗ "Центр паллиативной медицинской помощи" |
1,455 |
0,95 |
482,68 |
1169,74 |
|
2202,03 |
386,15 |
935,8 |
1761,62 |
|
|
|
|
|
|
56 |
АНО МЦ "Салюс" |
1,455 |
0,95 |
482,68 |
1169,74 |
|
2202,03 |
|
|
|
|
|
|
|
|
|
57 |
ООО "Хирургия Грандмед" |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
58 |
ООО "М-Лайн" |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
59 |
ООО "ИнноМед" |
1,555 |
1,25 |
678,76 |
1644,92 |
|
3096,55 |
|
|
|
|
|
|
|
|
|
60 |
ООО "Онкологический научный центр" СПБ |
1,228 |
0,95 |
407,38 |
987,25 |
|
1858,49 |
|
|
|
|
|
|
|
|
|
61 |
ООО "АВ МЕДИКАЛ ГРУПП" |
1,228 |
0,95 |
407,38 |
987,25 |
|
1858,49 |
|
|
|
|
|
|
|
|
|
62 |
АО "МЕДИЦИНА" |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
63 |
ООО "Виталаб" |
1 |
0,95 |
331,74 |
803,95 |
|
1513,43 |
|
|
|
|
|
|
|
|
|
64 |
ООО "МЕДГРУПП" |
1,455 |
0,95 |
482,68 |
1169,74 |
|
2202,03 |
|
|
|
|
|
|
|
|
|
65 |
АО "Современные медицинские технологии" |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
66 |
ООО "Медицинский центр АЙМЕД" |
1,228 |
0,95 |
407,38 |
987,25 |
|
1858,49 |
|
|
|
|
|
|
|
|
|
67 |
ООО "ЛДЦ МИБС" (Спб) |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
68 |
АО "МЦРМ" (г. Спб) |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
69 |
ООО "МАТЬ И ДИТЯ Санкт-Петербург" (г. Спб) |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
70 |
ООО "Немецкая семейная клиника" (г. Спб) |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
71 |
ООО "ГЕНЕЗИС" (г. Спб) |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
72 |
АО "Европейский медицинский центр" (г. Москва) |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
73 |
ООО "МЕДКЛУБ" (г. Спб) |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
74 |
ООО "КМЦ" (г. Петрозаводск) |
1,455 |
0,95 |
482,68 |
1169,74 |
|
2202,03 |
|
|
|
|
|
|
|
|
|
<1> - диспансерное наблюдение
пациентов с нейрососудистой и
нейроонкологической патологией врачом
по специальности нейрохирургия.
<3> - обращение по заболеванию к
врачу по специальности "неврология" с
проведением анестезиологического
пособия при проведении МРТ и КТ детям.
<4> - посещение к врачу неврологу
в кабинете катамнестического наблюдения
за детьми с перинатальной патологией с
обязательным выполнением комплекса
исследований.
<5> - посещение к врачу детскому
кардиологу в кабинете катамнестического
наблюдения за детьми с перинатальной
патологией с обязательным выполнением
комплекса исследований.
<6> - консультативная
специализированная медицинская помощь в
рамках выездной деятельности
(межучрежденческие расчеты).
Приложение N 8
к Тарифному соглашению
в сфере обязательного
медицинского страхования
Республики Карелия на 2023 год
ТАРИФЫ НА МЕДИЦИНСКИЕ УСЛУГИ
(в ред. Дополнительного соглашения от 30.08.2024 N 9)
1. Тарифы на проведение отдельных
диагностических (лабораторных)
исследований
(рублей)
N п/п |
Наименование |
Базовый норматив финансовых затрат |
Тарифы для медицинских организаций, для которых установлены коэффициенты дифференциации | ||||||
|
|
|
1 |
1,228 |
1,455 |
1,555 |
1,560 |
1,708 |
1,840 |
Магнитно-резонансные томографические исследования |
|
средний тариф 6 231,80 | |||||||
1. |
МРТ-исследования области головы, позвоночника, сосудов |
2 018,14 |
|
|
2 936,39 |
|
|
|
|
2. |
МРТ-исследования суставов, мягких тканей, внутренних органов |
2 338,21 |
|
|
3 402,10 |
|
|
|
|
3. |
МРТ-исследования с контрастным усилением |
5 988,52 |
|
|
8 713,30 |
|
|
|
|
4. |
МРТ исследование головного мозга с контрастированием топометрическое |
5 988,52 |
|
|
8 713,30 |
|
|
|
|
Компьютерные томографические исследования |
|
средний тариф 4 563,90 | |||||||
5. |
Компьютерная томография |
1 368,04 |
|
|
1 990,50 |
|
2 134,14 |
|
2 517,19 |
6. |
Компьютерная томография с внутривенным контрастированием |
3 823,71 |
|
|
5 563,50 |
|
5 964,99 |
|
7 035,63 |
7. |
Компьютерная томография с внутривенным болюсным контрастированием |
3 823,71 |
|
|
5 563,50 |
|
5 964,99 |
|
7 035,63 |
Ультразвуковые исследования сердечно-сосудистой системы |
|
средний тариф 921,60 | |||||||
8. |
Эхокардиография |
607,51 |
|
|
883,93 |
|
947,72 |
|
1 117,82 |
9. |
Ультразвуковая допплерография артерий нижних конечностей |
607,51 |
|
|
883,93 |
|
947,72 |
|
1 117,82 |
10. |
Ультразвуковая допплерография вен нижних конечностей |
607,51 |
|
|
883,93 |
|
947,72 |
|
1 117,82 |
11. |
Ультразвуковая допплерография вен верхних конечностей |
607,51 |
|
|
883,93 |
|
947,72 |
|
1 117,82 |
12. |
Дуплексное сканирование аорты |
607,51 |
|
|
883,93 |
|
947,72 |
|
1 117,82 |
13. |
Дуплексное сканирование сосудов |
607,51 |
|
|
883,93 |
944,68 |
947,72 |
|
1 117,82 |
14. |
Триплексное сканирование вен |
607,51 |
|
|
883,93 |
|
947,72 |
|
1 117,82 |
Эндоскопические исследования |
|
средний тариф 1 689,90 | |||||||
15. |
Эзофагогастродуоденоскопия |
924,67 |
|
1 135,49 |
1 345,39 |
|
1 442,49 |
|
1 701,39 |
16. |
Бронхоскопия |
1 122,68 |
|
1 378,65 |
1 633,50 |
|
1 751,38 |
|
2 065,73 |
17. |
Интестиноскопия |
1 946,05 |
|
2 389,75 |
2 831,50 |
|
3 035,84 |
|
3 580,73 |
18. |
Колоноскопия |
1 946,05 |
|
2 389,75 |
2 831,50 |
|
3 035,84 |
|
3 580,73 |
19. |
Ректосигмоидоскопия |
1 555,12 |
|
1 909,69 |
2 262,70 |
|
2 425,99 |
|
2 861,42 |
20. |
Эпифарингоскопия видеоэндоскопическая |
924,67 |
|
1 135,49 |
1 345,39 |
|
1 442,49 |
|
1 701,39 |
21. |
Прочие |
924,67 |
|
1 135,49 |
1 345,39 |
|
1 442,49 |
|
1 701,39 |
Патологоанатомические исследования |
|
средний тариф 4038,31 | |||||||
22 |
Патологоанатомическое исследование биопсийного (операционного) материала первой категории сложности |
1 488,00 |
1 488,00 | ||||||
23 |
Патологоанатомическое исследование биопсийного (операционного) материала второй категории сложности |
1 683,00 |
1 683,00 | ||||||
24 |
Патологоанатомическое исследование биопсийного (операционного) материала третьей категории сложности |
1 956,00 |
1 956,00 | ||||||
25 |
Патологоанатомическое исследование биопсийного (операционного) материала четвертой категории сложности |
2 268,00 |
2 268,00 | ||||||
26 |
Патологоанатомическое исследование биопсийного (операционного) материала пятой категории сложности |
2 729,00 |
2 729,00 | ||||||
27 |
Патологоанатомическое исследование биопсийного (операционного) материала с применением иммуногистохимических методов (1 маркер) A08.30.013 |
2 945,00 |
2 945,00 | ||||||
28 |
Определение экспрессии белка PDL1 иммуногистохимическим методом A08.30.039 |
13 004,00 |
13 004,00 | ||||||
30 |
Молекулярно-генетические исследования с целью выявления онкологических заболеваний |
14 191,60 |
14 191,60 | ||||||
31 |
Полимеразная цепная реакция (ПЦР) на коронавирус (COVID-19) |
446,60 |
средний тариф 674,40 | ||||||
|
|
|
|
548,42 |
649,80 |
|
696,70 |
|
821,74 |
2. Тарифы на исследования
позитронно-эмиссионной томографии,
совмещенной с компьютерной томографией,
проводимые в амбулаторных условиях
(рублей)
Код услуги |
Наименование |
Базовый норматив финансовых затрат |
Тариф |
A07.10.002.001 A07.10.002.002 A07.30.034.001 A07.03.006 A07.30.043 A07.30.043.001 A07.23.008 A07.23.008.001 |
Позитронно-эмиссионная томография, совмещенная с компьютерной томографией |
31 500,00 |
31 500,00 |
3. Ультразвуковые исследования брюшной
полости (оплата исследований в приемном
отделении по неотложным показаниям)
(рублей)
Код услуги |
Наименование |
Базовый норматив финансовых затрат |
Тарифы для медицинских организаций, для которых установлены коэффициенты дифференциации | ||
|
|
|
1,455 |
1,560 |
1,840 |
A04.16.001 |
Ультразвуковое исследование органов брюшной полости (комплексное) |
357,45 |
520,09 |
557,62 |
657,71 |
4. Центры здоровья, Центры здоровья для
детей
(рублей)
Код услуги |
Наименование |
Базовый норматив финансовых затрат |
1 услуга, КД 1,455 |
В03.047.002 |
Комплекс исследований в центре здоровья для оценки наиболее вероятных факторов риска, функциональных и адаптивных резервов организма с учетом возрастных особенностей |
1 076,06 |
1 565,67 |
В03.047.002 |
Комплекс исследований в центре здоровья для оценки наиболее вероятных факторов риска, функциональных и адаптивных резервов организма с учетом возрастных особенностей (для детей) |
1 252,85 |
1 822,90 |
5. Тарифы на оплату диализа
(рублей)
N п/п |
Код услуги |
Наименование |
Единица оплаты |
Коэффициент относительной затратоемкости (КЗ) |
1 услуга (с учетом КЗ) |
1. |
A18.05.002 |
Гемодиализ (базовый тариф) |
услуга |
1 |
8 025,42 |
2. |
A18.05.002.002 |
Гемодиализ интермиттирующий низкопоточный |
услуга |
1 |
8 025,42 |
3. |
A18.05.002.001 |
Гемодиализ интермиттирующий высокопоточный |
услуга |
1,05 |
8 426,69 |
4. |
A18.05.011 |
Гемодиафильтрация |
услуга |
1,08 |
8 667,45 |
5. |
A18.05.011.002 |
Гемодиафильтрация продолжительная |
услуга |
5,73 |
45 985,66 |
6. |
A18.30.001 |
Перитонеальный диализ (базовый тариф) |
услуга |
1,00 |
8 327,62 |
7. |
A18.30.001.002 |
Перитонеальный диализ с использованием автоматизированных технологий |
услуга |
1,24 |
10 326,25 |
6. Оплата экстракорпорального
оплодотворения в амбулаторных условиях
(с 1 апреля 2024 года)
(рублей)
Наименование |
Базовый норматив финансовых затрат |
Тарифы для медицинских организаций, для которых установлены коэффициенты дифференциации | |
|
|
1,228 |
1,455 |
Размораживание криоконсервированных эмбрионов с последующим переносом эмбрионов в полость матки (криоперенос) |
16 490,71 |
54 386,69 |
56 556,78 |
7. Оплата комплексного посещения в
амбулаторных условиях в связи с
проведением 3 этапа медицинской
реабилитации
(рублей)
Профиль заболевания |
Базовый норматив финансовых затрат |
Тарифы для медицинских организаций, для которых установлены коэффициенты дифференциации | ||
|
|
1,455 |
1,560 |
1,840 |
|
|
средний тариф 33 747,00 | ||
Взрослое население | ||||
Заболевания центральной нервной системы и органов чувств |
24 171,82 |
35 170,00 |
37 708,04 |
44 476,15 |
Заболевания опорно-двигательного аппарата |
22 643,99 |
32 947,01 |
35 324,62 |
41 664,94 |
Кардиология |
8 378,01 |
12 190,00 |
13 069,70 |
15 415,54 |
Пульмонология |
11 426,80 |
16 625,99 |
17 825,81 |
21 025,31 |
Онкология (после постмастэктомического синдрома) |
14 516,15 |
21 121,00 |
22 645,19 |
26 709,72 |
Детское население | ||||
Заболевания центральной нервной системы и органов чувств |
26 327,42 |
38 306,40 |
41 070,78 |
48 442,45 |
Заболевания опорно-двигательного аппарата и периферической нервной системы |
23 908,41 |
34 786,74 |
37 297,12 |
43 991,47 |
Врожденные аномалии |
12 350,05 |
17 969,32 |
19 266,08 |
22 724,09 |
Речевые нарушения |
14 714,56 |
21 409,68 |
22 954,71 |
27 074,79 |
Соматическая патология |
15 148,52 |
22 041,10 |
23 631,69 |
27 873,28 |
Нарушение питания |
17 406,26 |
25 326,11 |
27 153,77 |
32 027,52 |
Нарушение зрения |
8 413,73 |
12 241,98 |
13 125,42 |
15 481,26 |
Состояние после перенесенной коронавирусной инфекции COVID-19 |
13 403,02 |
19 501,39 |
20 908,71 |
24 661,56 |
Медицинская реабилитация детей, перенесших заболевания перинатального периода |
19 081,56 |
27 763,67 |
29 767,23 |
35 110,07 |
7.1. Оплата комплексного посещения в
амбулаторных условиях в связи с
проведением 3 этапа медицинской
реабилитации в случае выполнения
программы реабилитации не в полном
объеме (прерванный случай лечения)
(рублей)
Профиль заболевания |
Базовый норматив финансовых затрат |
Тарифы для медицинских организаций, для которых установлены коэффициенты дифференциации | ||
|
|
1,455 |
1,560 |
1,840 |
Взрослое население | ||||
Заболевания центральной нервной системы и органов чувств |
12 085,91 |
17 585,00 |
18 854,02 |
22 238,07 |
Заболевания опорно-двигательного аппарата |
11 322,00 |
16 473,51 |
17 662,32 |
20 832,48 |
Кардиология |
4 189,01 |
6 095,01 |
6 534,86 |
7 707,78 |
Пульмонология |
5 713,40 |
8 313,00 |
8 912,90 |
10 512,66 |
Онкология (после постмастэктомического синдрома) |
7 258,08 |
10 560,51 |
11 322,60 |
13 354,87 |
Детское население | ||||
Заболевания центральной нервной системы и органов чувств |
13 163,71 |
19 153,20 |
20 535,39 |
24 221,23 |
Заболевания опорно-двигательного аппарата и периферической нервной системы |
11 954,21 |
17 393,38 |
18 648,57 |
21 995,75 |
Врожденные аномалии |
6 175,03 |
8 984,67 |
9 633,05 |
11 362,06 |
Речевые нарушения |
7 357,28 |
10 704,84 |
11 477,36 |
13 537,40 |
Соматическая патология |
7 574,26 |
11 020,55 |
11 815,85 |
13 936,64 |
Нарушение питания |
8 703,13 |
12 663,05 |
13 576,88 |
16 013,76 |
Нарушение зрения |
4 206,87 |
6 121,00 |
6 562,72 |
7 740,64 |
Состояние после перенесенной коронавирусной инфекции COVID-19 |
6 701,51 |
9 750,70 |
10 454,36 |
12 330,78 |
Медицинская реабилитация детей, перенесших заболевания перинатального периода |
9 540,78 |
13 881,83 |
14 883,62 |
17 555,04 |
8. Обследование женщин перед вступлением
в протокол экстракорпорального
оплодотворения
(рублей)
Наименование |
Базовый норматив финансовых затрат |
Тарифы для медицинских организаций, для которых установлены коэффициенты дифференциации | ||
|
|
1,455 |
1,560 |
1,840 |
Обследование женщин перед вступлением в протокол экстракорпорального оплодотворения (УЗИ матки и придатков трансвагинальное, общий (клинический) анализ крови, анализ крови биохимический общетерапевтический, коагулограмма (ориентировочное исследование системы гемостаза), общий (клинический) анализ мочи, микроскопическое исследование влагалищных мазков) |
4 952,00 |
7 205,16 |
7 725,12 |
9 111,68 |
9. Оплата комплексного посещения
проведения диспансерного наблюдения
(рублей)
Наименование |
Базовый норматив финансовых затрат |
Тарифы для медицинских организаций, для которых установлены коэффициенты дифференциации | ||
|
|
1,455 |
1,560 |
1,840 |
|
|
средний тариф 3 480,90 | ||
Диспансерное наблюдение врачом |
|
|
|
|
Болезни системы кровообращения |
2 714,60 |
3 949,74 |
4 234,78 |
4 994,86 |
Сахарный диабет |
1 220,81 |
1 776,28 |
1 904,46 |
2 246,29 |
Онкологические заболевания |
3 233,43 |
4 704,64 |
5 044,15 |
5 949,51 |
Прочие заболевания |
1 419,78 |
2 065,78 |
2 214,86 |
2 612,40 |
Диспансерное наблюдение фельдшером (акушеркой) |
|
|
|
|
Болезни системы кровообращения |
2 171,68 |
3 159,79 |
3 387,82 |
3 995,89 |
Сахарный диабет |
976,65 |
1 421,03 |
1 523,57 |
1 797,04 |
Онкологические заболевания |
2 586,74 |
3 763,71 |
4 035,31 |
4 759,60 |
Прочие заболевания |
1 135,82 |
1 652,62 |
1 771,88 |
2 089,91 |
10. Исследование функции внешнего дыхания
(рублей)
Наименование |
Базовый норматив финансовых затрат |
Тарифы для медицинских организаций, для которых установлены коэффициенты дифференциации | ||
|
|
1,455 |
1,560 |
1,840 |
Комплексное посещение |
3 141,35 |
4 570,66 |
4 900,51 |
5 780,08 |
11. Посещение в рамках школы сахарного
диабета
(рублей)
Наименование |
Базовый норматив финансовых затрат |
Тарифы для медицинских организаций, для которых установлены коэффициенты дифференциации | ||
|
|
1,455 |
1,560 |
1,840 |
Взрослые с сахарным диабетом 1 типа |
1 557,72 |
2 266,48 |
2 430,04 |
2 866,20 |
Взрослые с сахарным диабетом 2 типа |
1 291,27 |
1 878,80 |
2 014,38 |
2 375,94 |
Дети и подростки с сахарным диабетом |
2 049,64 |
2 982,23 |
3 197,44 |
3 771,34 |
12. Комплексное обследование для
постановки диагноза "Хронический
вирусный гепатит C"
(рублей)
Наименование |
Базовый норматив финансовых затрат |
Тарифы для медицинских организаций, для которых установлены коэффициенты дифференциации | ||
|
|
1,455 |
1,560 |
1,840 |
Комплексное обследование для постановки диагноза и назначения лекарственной терапии пациентам с хроническим вирусным гепатитом C (без цирроза печени) (первичный прием (осмотр, консультация) врача-инфекциониста; повторный прием врача-инфекциониста; анализ крови биохимический общетерапевтический; общий (клинический) анализ крови развернутый; исследование уровня альфа-фетопротеина крови; ультразвуковое исследование органов брюшной полости (комплексное); флюорография легких цифровая; определение антигена (HBsAg) вируса гепатита B (Hepatitis B virus) в крови, качественное исследование; определение суммарных антител классов M и G (anti-HCV IgG и anti-HCV IgM) к вирусу гепатита C (Hepatitis C virus) в крови; Anti-HCV-подтверждающий тест (антитела к антигенам вируса core и NS гепатита C)) |
4 580,91 |
6 665,22 |
7 146,22 |
8 428,87 |
Комплексное обследование для постановки диагноза и назначения лекарственной терапии пациентам с хроническим вирусным гепатитом C (с циррозом печени) (первичный прием (осмотр, консультация) врача-инфекциониста; повторный прием врача-инфекциониста; анализ крови биохимический общетерапевтический; определение протромбинового (тромбопластинового) времени в крови или в плазме; общий (клинический) анализ крови развернутый; исследование уровня альфа-фетопротеина крови; ультразвуковое исследование органов брюшной полости (комплексное); эзофагогастродуоденоскопия; флюорография легких цифровая; определение антигена (HBsAg) вируса гепатита B (Hepatitis B virus) в крови, качественное исследование; определение суммарных антител классов M и G (anti-HCV IgG и anti-HCV IgM) к вирусу гепатита C (Hepatitis C virus) в крови; Anti-HCV-подтверждающий тест (антитела к антигенам вируса core и NS гепатита C)) |
5 617,30 |
8 173,17 |
8 762,99 |
10 335,83 |
13. Введение иммуноглобулина человека
антирезус Rh0 (D)
(рублей)
Наименование |
Базовый норматив финансовых затрат |
Тарифы для медицинских организаций, для которых установлены коэффициенты дифференциации | ||
|
|
1,455 |
1,560 |
1,840 |
Оплата приема (осмотра, консультации) врача - акушера-гинеколога с введением иммуноглобулина человека антирезус Rh0 (D) |
2 698,00 |
3 925,59 |
4 208,88 |
4 964,32 |
14. Лабораторные и диагностические
исследования
(рублей)
Код услуги |
Наименование |
Базовый норматив финансовых затрат |
Тарифы для медицинских организаций, для которых установлены коэффициенты дифференциации | ||
|
|
|
1,455 |
1,560 |
1,840 |
|
Лабораторные исследования | ||||
A08.20.017.002 |
Жидкостное цитологическое исследование микропрепарата шейки матки |
817,30 |
1 189,17 |
|
|
A09.05.054.001 |
Анализ крови на специфический иммуноглобулин E (IgE) |
632,89 |
920,85 |
|
|
B03.002.004 |
Комплекс исследований для выявления аллергена (количественное определение специфических иммуноглобулинов E в сыворотке крови - ингаляционная панель - 20 шт.) |
3 147,09 |
4 579,02 |
|
|
B03.002.004 |
Комплекс исследований для выявления аллергена (количественное определение специфических иммуноглобулинов E в сыворотке крови - пищевая панель - 20 шт.) |
3 147,09 |
4 579,02 |
|
|
B03.002.004 |
Комплекс исследований для выявления аллергена (количественное определение специфических иммуноглобулинов E в сыворотке крови - смешанная аллергопанель - 20 шт.) |
3 147,09 |
4 579,02 |
|
|
A26.05.019.001 |
ПЦР крови на РНК вируса гепатита C качественно |
582,13 |
847,00 |
908,120 |
1 071,12 |
A26.05.019.003 |
ПЦР крови на РНК вируса гепатита C генотип |
760,82 |
1 106,99 |
1 186,880 |
1 399,91 |
|
Цитологические исследования на базе ГБУЗ "Республиканский онкологический диспансер" | ||||
A08.28.012 |
Исследование мочи для выявления клеток опухоли |
446,74 |
650,00 |
|
|
A08.20.018 |
Цитологическое исследование аспирата кисты |
446,74 |
650,00 |
|
|
A08.01.002 |
Цитологическое исследование микропрепарата кожи |
338,14 |
492,00 |
|
|
A08.08.002 |
Цитологическое исследование отделяемого верхних дыхательных путей и отпечатков |
338,14 |
492,00 |
|
|
A08.09.003 |
Цитологическое исследование микропрепарата тканей нижних дыхательных путей |
338,14 |
492,00 |
|
|
A08.09.008 |
Цитологическое исследование микропрепарата тканей трахеи и бронхов |
338,14 |
492,00 |
|
|
A08.09.011 |
Цитологическое исследование мокроты |
338,14 |
492,00 |
|
|
A08.20.004 |
Цитологическое исследование аспирата из полости матки |
338,14 |
492,00 |
|
|
A08.20.019 |
Цитологическое исследование отделяемого из соска молочной железы |
338,14 |
492,00 |
|
|
A08.30.028 |
Цитологическое исследование соскобов эрозий, язв, ран, свищей |
338,14 |
492,00 |
|
|
A08.07.003 |
Цитологическое исследование микропрепарата тканей языка |
338,14 |
492,00 |
|
|
A08.07.006 |
Цитологическое исследование микропрепарата тканей губы |
338,14 |
492,00 |
|
|
A08.08.004 |
Цитологическое исследование микропрепарата тканей верхних дыхательных путей |
338,14 |
492,00 |
|
|
A08.16.006 |
Цитологическое исследование микропрепарата тканей пищевода |
338,14 |
492,00 |
|
|
A08.16.007 |
Цитологическое исследование микропрепарата тканей желудка |
338,14 |
492,00 |
|
|
A08.16.008 |
Цитологическое исследование микропрепарата тканей двенадцатиперстной кишки |
338,14 |
492,00 |
|
|
A08.18.002 |
Цитологическое исследование микропрепарата тканей толстой кишки |
338,14 |
492,00 |
|
|
A08.19.004 |
Цитологическое исследование микропрепарата тканей прямой кишки |
338,14 |
492,00 |
|
|
A08.20.013 |
Цитологическое исследование микропрепарата тканей матки |
338,14 |
492,00 |
|
|
A08.26.007 |
Цитологическое исследование микропрепарата тонкоигольной аспирационной биопсии |
491,41 |
715,00 |
|
|
|
Диагностические исследования | ||||
A06.03.061.001 |
Рентгеноденситометрия поясничного отдела позвоночника |
660,14 |
960,50 |
987,00 |
1 165,00 |
A06.03.061.002 |
Рентгеноденситометрия проксимального отдела бедренной кости (одного бедра) |
660,14 |
960,50 |
987,00 |
1 165,00 |
A06.03.061.002 |
Рентгеноденситометрия проксимального отдела бедренной кости (обоих бедер) |
1 025,58 |
1 492,22 |
1 568,00 |
1 849,00 |
A03.18.001.006 |
Толстокишечная эндоскопия видеокапсульная |
48 032,78 |
69 887,69 |
|
|
A03.17.002.002 |
Тонкокишечная эндоскопия видеокапсульная |
47 516,76 |
69 136,89 |
|
|
A03.26.019 |
Оптическая когерентная томография глаза |
1 028,98 |
1 497,17 |
|
|
A05.25.003 |
Исследование коротколатентных вызванных потенциалов |
1 498,34 |
2 180,08 |
|
|
A05.25.006 |
Регистрация вызванных акустических ответов мозга на постоянные модулированные тоны (ASSR тест) |
1 657,02 |
2 410,97 |
|
|
A05.23.001.002 |
Электроэнцефалография с видеомониторингом (Дневное исследование) |
6 558,87 |
9 543,15 |
|
|
A05.23.001.002 |
Электроэнцефалография с видеомониторингом (Ночное исследование) |
11 274,32 |
16 404,13 |
|
|
A03.18.001 B01.003.004.009 |
Колоноскопия с тотальной внутривенной анестезией |
4 829,05 |
7 026,27 |
7 533,32 |
8 885,45 |
A11.21.005.003 |
Биопсия (мультифокальная) предстательной железы трансректальная пункционная под контролем ультразвукового исследования |
4 296,80 |
6 251,84 |
|
|
A11.21.005.004 |
Биопсия (мультифокальная) простаты трансперинеальная пункционная под контролем ультразвукового исследования |
4153,40 |
6 043,20 |
|
|
A11.20.010.003 |
Пункция новообразования молочной железы прицельная пункционная под контролем ультразвукового исследования |
838,91 |
1 220,61 |
|
|
A11.22.002.001 |
Пункция щитовидной или паращитовидной железы под контролем ультразвукового исследования |
838,91 |
1 220,61 |
|
|
|
Медицинские услуги | ||||
А22.26.009 |
Фокальная лазерная коагуляция глазного дна (1 глаз) |
2 585,51 |
3 761,91 |
|
|
А22.26.009 |
Фокальная лазерная коагуляция глазного дна (2 глаза) |
3 850,96 |
5 603,15 |
|
|
А22.26.010 |
Панретинальная лазерная коагуляция одного глаза |
2 585,51 |
3 761,91 |
|
|
А22.26.010 |
Панретинальная лазерная коагуляция двух глаз |
3 850,96 |
5 603,15 |
|
|
A05.02.001.003 |
Электронейромиография стимуляционная одного нерва |
635,97 |
925,33 |
|
|
A05.02.001 |
Электромиография игольчатыми электродами (одна мышца) |
1 381,23 |
2 009,69 |
|
|
15. Диагностика мужского здоровья одного
дня (комплексное посещение) на базе ГБУЗ
РК "Городская поликлиника N 2"
(рублей)
Наименование |
Базовый норматив финансовых затрат |
Тарифы для медицинских организаций, для которых установлены коэффициенты дифференциации | ||
|
|
1,455 |
1,560 |
1,840 |
Комплексное посещение с приемом врача - торакального хирурга по показаниям |
9 516,15 |
13 846,000 |
|
|
Комплексное посещение без приема врача - торакального хирурга |
9 184,19 |
13 363,00 |
|
|
16. Оплата комплексного посещения
проведения диспансерного наблюдения
работающих граждан и взрослого
населения по месту обучения в
образовательной организации
(рублей)
Наименование |
Базовый норматив финансовых затрат |
Тарифы для медицинских организаций, для которых установлены коэффициенты дифференциации | ||
|
|
1,455 |
1,560 |
1,840 |
|
|
средний тариф 3 572,80 | ||
Диспансерное наблюдение врачом |
|
|
|
|
Болезни системы кровообращения |
2 796,04 |
4 068,24 |
4 361,82 |
5 144,71 |
Сахарный диабет |
1 257,43 |
1 829,56 |
1 961,59 |
2 313,67 |
Онкологические заболевания |
3 330,43 |
4 845,78 |
5 195,47 |
6 127,99 |
Прочие заболевания |
1 462,37 |
2 127,75 |
2 281,30 |
2 690,76 |
Диспансерное наблюдение фельдшером (акушеркой) |
|
|
|
|
Болезни системы кровообращения |
2 236,83 |
3 254,59 |
3 489,45 |
4 115,77 |
Сахарный диабет |
1 005,95 |
1 463,66 |
1 569,28 |
1 850,95 |
Онкологические заболевания |
2 664,34 |
3 876,61 |
4 156,37 |
4 902,39 |
Прочие заболевания |
1 169,89 |
1 702,19 |
1 825,03 |
2 152,60 |
17. Эндовазальная лазерная коагуляция вен
нижних конечностей в амбулаторных
условиях
(рублей)
Наименование |
Базовый норматив финансовых затрат |
Тарифы для медицинских организаций, для которых установлены коэффициенты дифференциации | ||
|
|
1,455 |
1,560 |
1,840 |
Эндовазальная лазерная коагуляция вен нижних конечностей (А22.12.003.001) |
18 087,41 |
26 317,18 |
28 216,36 |
33 280,83 |
Приложение N 9
к Тарифному соглашению
в сфере обязательного
медицинского страхования
Республики Карелия на 2023 год
ТАРИФЫ НА ПРОВЕДЕНИЕ ПРОФИЛАКТИЧЕСКИХ
ОСМОТРОВ И ДИСПАНСЕРИЗАЦИИ ОПРЕДЕЛЕННЫХ
ГРУПП НАСЕЛЕНИЯ
(в ред. Дополнительного соглашения от 31.10.2024 N 11)
1. Тарифы на комплексное посещение для
проведения диспансеризации, включающей
профилактический медицинский осмотр и
дополнительные методы обследований, в
том числе в целях выявления
онкологических заболеваний, в
соответствии с приказом Министерства
здравоохранения Российской Федерации от
27.04.2021 N 404н "Об утверждении порядка
проведения профилактического осмотра и
диспансеризации определенных групп
взрослого населения"
рублей
Пол |
Возраст, лет |
В рабочие дни |
В выходные дни | ||||||
|
|
Базовый норматив финансовых затрат |
Тарифы для медицинских организаций, для которых установлены коэффициенты дифференциации |
Базовый норматив финансовых затрат |
Тарифы для медицинских организаций, для которых установлены коэффициенты дифференциации | ||||
|
|
|
1,455 |
1,56 |
1,84 |
|
1,455 |
1,56 |
1,84 |
мужской |
21, 27, 33 |
1 372,48 |
1 996,96 |
2 141,07 |
2 525,36 |
1 646,98 |
2 396,36 |
2 569,29 |
3 030,44 |
мужской |
18, 24, 30 |
1 719,42 |
2 501,76 |
2 682,30 |
3 163,73 |
2 063,30 |
3 002,10 |
3 218,75 |
3 796,47 |
мужской |
39 |
1 783,79 |
2 595,41 |
2 782,71 |
3 282,17 |
2 140,55 |
3 114,50 |
3 339,26 |
3 938,61 |
мужской |
79, 81, 85, 87, 91, 93, 97, 99 |
1 897,25 |
2 760,50 |
2 959,71 |
3 490,94 |
2 276,70 |
3 312,60 |
3 551,65 |
4 189,13 |
мужской |
41, 43, 47, 49, 53, 59, 61 |
1 996,53 |
2 904,95 |
3 114,59 |
3 673,62 |
2 395,84 |
3 485,95 |
3 737,51 |
4 408,35 |
мужской |
77, 83, 89, 95 |
2 009,62 |
2 924,00 |
3 135,01 |
3 697,70 |
2 411,54 |
3 508,79 |
3 762,00 |
4 437,23 |
мужской |
67, 69, 73, 75 |
2 045,63 |
2 976,39 |
3 191,18 |
3 763,96 |
2 454,76 |
3 571,68 |
3 829,43 |
4 516,76 |
мужской |
36 |
2 131,81 |
3 101,78 |
3 325,62 |
3 922,53 |
2 558,17 |
3 722,14 |
3 990,75 |
4 707,03 |
мужской |
51, 57, 63 |
2 108,90 |
3 068,45 |
3 289,88 |
3 880,38 |
2 530,68 |
3 682,14 |
3 947,86 |
4 656,45 |
мужской |
65, 71 |
2 158,00 |
3 139,89 |
3 366,48 |
3 970,72 |
2 589,60 |
3 767,87 |
4 039,78 |
4 764,86 |
мужской |
76, 78, 82, 84, 88, 90, 94, 96 |
2 244,19 |
3 265,30 |
3 500,94 |
4 129,31 |
2 693,03 |
3 918,36 |
4 201,13 |
4 955,18 |
мужской |
80, 86, 92, 98 |
2 356,56 |
3 428,79 |
3 676,23 |
4 336,07 |
2 827,87 |
4 114,55 |
4 411,48 |
5 203,28 |
мужской |
66, 70, 72 |
2 393,65 |
3 482,76 |
3 734,09 |
4 404,32 |
2 872,38 |
4 179,31 |
4 480,91 |
5 285,18 |
мужской |
55 |
2 362,02 |
3 436,74 |
3 684,75 |
4 346,12 |
2 834,42 |
4 124,08 |
4 421,70 |
5 215,33 |
мужской |
40, 44, 46, 52, 56, 58, 62 |
2 491,84 |
3 625,63 |
3 887,27 |
4 584,99 |
2 990,21 |
4 350,76 |
4 664,73 |
5 501,99 |
мужской |
68, 74 |
2 504,94 |
3 644,69 |
3 907,71 |
4 609,09 |
3 005,93 |
4 373,63 |
4 689,25 |
5 530,91 |
мужской |
42, 48, 54 |
2 604,22 |
3 789,14 |
4 062,58 |
4 791,76 |
3 125,06 |
4 546,96 |
4 875,09 |
5 750,11 |
мужской |
50, 64 |
2 859,51 |
4 160,59 |
4 460,84 |
5 261,50 |
3 431,41 |
4 992,70 |
5 353,00 |
6 313,79 |
мужской |
60 |
2 970,79 |
4 322,50 |
4 634,43 |
5 466,25 |
3 564,95 |
5 187,00 |
5 561,32 |
6 559,51 |
мужской |
45 |
3 139,90 |
4 568,55 |
4 898,24 |
5 777,42 |
3 767,88 |
5 482,27 |
5 877,89 |
6 932,90 |
женский |
21, 27, 33 |
1 933,25 |
2 812,88 |
3 015,87 |
3 557,18 |
2 319,90 |
3 375,45 |
3 619,04 |
4 268,62 |
женский |
79, 81, 85, 87, 91, 93, 97, 99 |
2 192,91 |
3 190,68 |
3 420,94 |
4 034,95 |
2 631,49 |
3 828,82 |
4 105,12 |
4 841,94 |
женский |
41, 43, 47, 49, 53, 55, 59, 61 |
2 291,10 |
3 333,55 |
3 574,12 |
4 215,62 |
2 749,32 |
4 000,26 |
4 288,94 |
5 058,75 |
женский |
18, 24, 30 |
2 280,19 |
3 317,68 |
3 557,10 |
4 195,55 |
2 736,23 |
3 981,21 |
4 268,52 |
5 034,66 |
женский |
77, 83, 89, 95 |
2 303,10 |
3 351,01 |
3 592,84 |
4 237,70 |
2 763,72 |
4 021,21 |
4 311,40 |
5 085,24 |
женский |
67, 69, 73, 75 |
2 339,10 |
3 403,39 |
3 649,00 |
4 303,94 |
2 806,92 |
4 084,07 |
4 378,80 |
5 164,73 |
женский |
39 |
2 344,56 |
3 411,33 |
3 657,51 |
4 313,99 |
2 813,47 |
4 093,60 |
4 389,01 |
5 176,78 |
женский |
65, 71 |
2 451,48 |
3 566,90 |
3 824,31 |
4 510,72 |
2 941,78 |
4 280,29 |
4 589,18 |
5 412,88 |
женский |
76, 78, 82, 84, 88, 90, 94, 96 |
2 538,76 |
3 693,90 |
3 960,47 |
4 671,32 |
3 046,51 |
4 432,67 |
4 752,56 |
5 605,58 |
женский |
80, 86, 92, 98 |
2 651,13 |
3 857,39 |
4 135,76 |
4 878,08 |
3 181,36 |
4 628,88 |
4 962,92 |
5 853,70 |
женский |
36 |
2 692,59 |
3 917,72 |
4 200,44 |
4 954,37 |
3 231,11 |
4 701,27 |
5 040,53 |
5 945,24 |
женский |
51, 57, 63 |
2 669,68 |
3 884,38 |
4 164,70 |
4 912,21 |
3 203,62 |
4 661,27 |
4 997,65 |
5 894,66 |
женский |
66, 70, 72 |
3 242,45 |
4 717,76 |
5 058,22 |
5 966,11 |
3 890,94 |
5 661,32 |
6 069,87 |
7 159,33 |
женский |
40, 44, 46, 50, 52, 56, 58, 62, 64 |
3 341,73 |
4 862,22 |
5 213,10 |
6 148,78 |
4 010,08 |
5 834,67 |
6 255,72 |
7 378,55 |
женский |
68, 74 |
3 354,83 |
4 881,28 |
5 233,53 |
6 172,89 |
4 025,80 |
5 857,54 |
6 280,25 |
7 407,47 |
женский |
45 |
3 337,37 |
4 855,87 |
5 206,30 |
6 140,76 |
4 004,84 |
5 827,04 |
6 247,55 |
7 368,91 |
женский |
42, 48, 54, 60 |
3 719,22 |
5 411,47 |
5 801,98 |
6 843,36 |
4 463,06 |
6 493,75 |
6 962,37 |
8 212,03 |
1.1. Тарифы на комплексное посещение для
проведения диспансеризации, включающей
профилактический медицинский осмотр и
дополнительные методы обследований, в
том числе в целях выявления
онкологических заболеваний, в
соответствии с приказом Министерства
здравоохранения Российской Федерации от
27.04.2021 N 404н "Об утверждении порядка
проведения профилактического осмотра и
диспансеризации определенных групп
взрослого населения" с использованием
мобильных медицинских бригад и (или)
мобильных медицинских комплексов
рублей
Пол |
Возраст, лет |
В рабочие дни |
В выходные дни | ||||||
|
|
Базовый норматив финансовых затрат |
Тарифы для медицинских организаций, для которых установлены коэффициенты дифференциации |
Базовый норматив финансовых затрат |
Тарифы для медицинских организаций, для которых установлены коэффициенты дифференциации | ||||
|
|
|
1,455 |
1,56 |
1,84 |
|
1,455 |
1,56 |
1,84 |
мужской |
21, 27, 33 |
1 646,98 |
2 396,36 |
2 569,29 |
3 030,44 |
1 976,38 |
2 875,63 |
3 083,15 |
3 636,54 |
мужской |
18, 24, 30 |
2 063,30 |
3 002,10 |
3 218,75 |
3 796,47 |
2 475,96 |
3 602,52 |
3 862,50 |
4 555,77 |
мужской |
39 |
2 140,55 |
3 114,50 |
3 339,26 |
3 938,61 |
2 568,66 |
3 737,40 |
4 007,11 |
4 726,33 |
мужской |
79, 81, 85, 87, 91, 93, 97, 99 |
2 276,70 |
3 312,60 |
3 551,65 |
4 189,13 |
2 732,04 |
3 975,12 |
4 261,98 |
5 026,95 |
мужской |
41, 43, 47, 49, 53, 59, 61 |
2 395,84 |
3 485,95 |
3 737,51 |
4 408,35 |
2 875,01 |
4 183,14 |
4 485,02 |
5 290,02 |
мужской |
77, 83, 89, 95 |
2 411,54 |
3 508,79 |
3 762,00 |
4 437,23 |
2 893,85 |
4 210,55 |
4 514,41 |
5 324,68 |
мужской |
67, 69, 73, 75 |
2 454,76 |
3 571,68 |
3 829,43 |
4 516,76 |
2 945,71 |
4 286,01 |
4 595,31 |
5 420,11 |
мужской |
36 |
2 558,17 |
3 722,14 |
3 990,75 |
4 707,03 |
3 069,80 |
4 466,56 |
4 788,89 |
5 648,43 |
мужской |
51, 57, 63 |
2 530,68 |
3 682,14 |
3 947,86 |
4 656,45 |
3 036,82 |
4 418,57 |
4 737,44 |
5 587,75 |
мужской |
65, 71 |
2 589,60 |
3 767,87 |
4 039,78 |
4 764,86 |
3 107,52 |
4 521,44 |
4 847,73 |
5 717,84 |
мужской |
76, 78, 82, 84, 88, 90, 94, 96 |
2 693,03 |
3 918,36 |
4 201,13 |
4 955,18 |
3 231,64 |
4 702,04 |
5 041,36 |
5 946,22 |
мужской |
80, 86, 92, 98 |
2 827,87 |
4 114,55 |
4 411,48 |
5 203,28 |
3 393,44 |
4 937,46 |
5 293,77 |
6 243,93 |
мужской |
66, 70, 72 |
2 872,38 |
4 179,31 |
4 480,91 |
5 285,18 |
3 446,86 |
5 015,18 |
5 377,10 |
6 342,22 |
мужской |
55 |
2 834,42 |
4 124,08 |
4 421,70 |
5 215,33 |
3 401,30 |
4 948,89 |
5 306,03 |
6 258,39 |
мужской |
40, 44, 46, 52, 56, 58, 62 |
2 990,21 |
4 350,76 |
4 664,73 |
5 501,99 |
3 588,25 |
5 220,90 |
5 597,67 |
6 602,38 |
мужской |
68, 74 |
3 005,93 |
4 373,63 |
4 689,25 |
5 530,91 |
3 607,12 |
5 248,36 |
5 627,11 |
6 637,10 |
мужской |
42, 48, 54 |
3 125,06 |
4 546,96 |
4 875,09 |
5 750,11 |
3 750,07 |
5 456,35 |
5 850,11 |
6 900,13 |
мужской |
50, 64 |
3 431,41 |
4 992,70 |
5 353,00 |
6 313,79 |
4 117,69 |
5 991,24 |
6 423,60 |
7 576,55 |
мужской |
60 |
3 564,95 |
5 187,00 |
5 561,32 |
6 559,51 |
4 277,94 |
6 224,40 |
6 673,59 |
7 871,41 |
мужской |
45 |
3 767,88 |
5 482,27 |
5 877,89 |
6 932,90 |
4 521,46 |
6 578,72 |
7 053,48 |
8 319,49 |
женский |
21, 27, 33 |
2 319,90 |
3 375,45 |
3 619,04 |
4 268,62 |
2 783,88 |
4 050,55 |
4 342,85 |
5 122,34 |
женский |
79, 81, 85, 87, 91, 93, 97, 99 |
2 631,49 |
3 828,82 |
4 105,12 |
4 841,94 |
3 157,79 |
4 594,58 |
4 926,15 |
5 810,33 |
женский |
41, 43, 47, 49, 53, 55, 59, 61 |
2 749,32 |
4 000,26 |
4 288,94 |
5 058,75 |
3 299,18 |
4 800,31 |
5 146,72 |
6 070,49 |
женский |
18, 24, 30 |
2 736,23 |
3 981,21 |
4 268,52 |
5 034,66 |
3 283,48 |
4 777,46 |
5 122,23 |
6 041,60 |
женский |
77, 83, 89, 95 |
2 763,72 |
4 021,21 |
4 311,40 |
5 085,24 |
3 316,46 |
4 825,45 |
5 173,68 |
6 102,29 |
женский |
67, 69, 73, 75 |
2 806,92 |
4 084,07 |
4 378,80 |
5 164,73 |
3 368,30 |
4 900,88 |
5 254,55 |
6 197,67 |
женский |
39 |
2 813,47 |
4 093,60 |
4 389,01 |
5 176,78 |
3 376,16 |
4 912,31 |
5 266,81 |
6 212,13 |
женский |
65, 71 |
2 941,78 |
4 280,29 |
4 589,18 |
5 412,88 |
3 530,14 |
5 136,35 |
5 507,02 |
6 495,46 |
женский |
76, 78, 82, 84, 88, 90, 94, 96 |
3 046,51 |
4 432,67 |
4 752,56 |
5 605,58 |
3 655,81 |
5 319,20 |
5 703,06 |
6 726,69 |
женский |
80, 86, 92, 98 |
3 181,36 |
4 628,88 |
4 962,92 |
5 853,70 |
3 817,63 |
5 554,65 |
5 955,50 |
7 024,44 |
женский |
36 |
3 231,11 |
4 701,27 |
5 040,53 |
5 945,24 |
3 877,33 |
5 641,52 |
6 048,63 |
7 134,29 |
женский |
51, 57, 63 |
3 203,62 |
4 661,27 |
4 997,65 |
5 894,66 |
3 844,34 |
5 593,51 |
5 997,17 |
7 073,59 |
женский |
66, 70, 72 |
3 890,94 |
5 661,32 |
6 069,87 |
7 159,33 |
4 669,13 |
6 793,58 |
7 283,84 |
8 591,20 |
женский |
40, 44, 46, 50, 52, 56, 58, 62, 64 |
4 010,08 |
5 834,67 |
6 255,72 |
7 378,55 |
4 812,10 |
7 001,61 |
7 506,88 |
8 854,26 |
женский |
68, 74 |
4 025,80 |
5 857,54 |
6 280,25 |
7 407,47 |
4 830,96 |
7 029,05 |
7 536,30 |
8 888,97 |
женский |
45 |
4 004,84 |
5 827,04 |
6 247,55 |
7 368,91 |
4 805,81 |
6 992,45 |
7 497,06 |
8 842,69 |
женский |
42, 48, 54, 60 |
4 463,06 |
6 493,75 |
6 962,37 |
8 212,03 |
5 355,67 |
7 792,50 |
8 354,85 |
9 854,43 |
2. Тарифы на комплексное посещение для
проведения профилактических осмотров в
соответствии с приказом Министерства
здравоохранения Российской Федерации от
27.04.2021 N 404н "Об утверждении порядка
проведения профилактического осмотра и
диспансеризации определенных групп
взрослого населения"
рублей
Пол |
Возраст, лет |
В рабочие дни |
В выходные дни | ||||||
|
|
Базовый норматив финансовых затрат |
Тарифы для медицинских организаций, для которых установлены коэффициенты дифференциации |
Базовый норматив финансовых затрат |
Тарифы для медицинских организаций, для которых установлены коэффициенты дифференциации | ||||
|
|
|
1,455 |
1,56 |
1,84 |
|
1,455 |
1,56 |
1,84 |
мужской |
19, 21, 23, 25, 27, 29, 31, 33 |
1 211,03 |
1 762,05 |
1 889,21 |
2 228,30 |
1 453,24 |
2 114,46 |
2 267,05 |
2 673,96 |
мужской |
18, 20, 22, 24, 26, 28, 30, 32, 34 |
1 545,18 |
2 248,24 |
2 410,48 |
2 843,13 |
1 854,22 |
2 697,89 |
2 892,58 |
3 411,76 |
мужской |
35, 37, 39 |
1 608,52 |
2 340,40 |
2 509,29 |
2 959,68 |
1 930,22 |
2 808,47 |
3 011,14 |
3 551,60 |
мужской |
65, 67, 69, 71, 73, 75, 77, 79, 81, 83, 85, 87, 89, 91, 93, 95, 97, 99 |
1 617,25 |
2 353,10 |
2 522,91 |
2 975,74 |
1 940,70 |
2 823,72 |
3 027,49 |
3 570,89 |
мужской |
41, 43, 45, 47, 49, 51, 53, 55, 57, 59, 61, 63 |
1 712,26 |
2 491,34 |
2 671,13 |
3 150,56 |
2 054,71 |
2 989,60 |
3 205,35 |
3 780,67 |
мужской |
36, 38 |
1 941,58 |
2 825,00 |
3 028,86 |
3 572,51 |
2 329,90 |
3 390,00 |
3 634,64 |
4 287,02 |
мужской |
66, 68, 70, 72, 74, 76, 78, 80, 82, 84, 86, 88, 90, 92, 94, 96, 98 |
1 951,40 |
2 839,29 |
3 044,18 |
3 590,58 |
2 341,68 |
3 407,14 |
3 653,02 |
4 308,69 |
мужской |
40, 42, 44, 46, 48, 50, 52, 54, 56, 58, 60, 62, 64 |
2 047,50 |
2 979,11 |
3 194,10 |
3 767,40 |
2 457,00 |
3 574,94 |
3 832,92 |
4 520,88 |
женский |
19, 21, 23, 25, 27, 29, 31, 33 |
1 493,86 |
2 173,57 |
2 330,42 |
2 748,70 |
1 792,63 |
2 608,28 |
2 796,50 |
3 298,44 |
женский |
18, 20, 22, 24, 26, 28, 30, 32, 34 |
1 829,10 |
2 661,34 |
2 853,40 |
3 365,54 |
2 194,92 |
3 193,61 |
3 424,08 |
4 038,65 |
женский |
35, 37, 39 |
1 890,25 |
2 750,31 |
2 948,79 |
3 478,06 |
2 268,30 |
3 300,38 |
3 538,55 |
4 173,67 |
женский |
65, 67, 69, 71, 73, 75, 77, 79, 81, 83, 85, 87, 89, 91, 93, 95, 97, 99 |
1 901,17 |
2 766,20 |
2 965,83 |
3 498,15 |
2 281,40 |
3 319,44 |
3 558,98 |
4 197,78 |
женский |
41, 43, 45, 47, 49, 51, 53, 55, 57, 59, 61, 63 |
1 993,99 |
2 901,26 |
3 110,62 |
3 668,94 |
2 392,79 |
3 481,51 |
3 732,75 |
4 402,73 |
женский |
36, 38 |
2 223,31 |
3 234,92 |
3 468,36 |
4 090,89 |
2 667,97 |
3 881,90 |
4 162,03 |
4 909,06 |
женский |
66, 68, 70, 72, 74, 76, 78, 80, 82, 84, 86, 88, 90, 92, 94, 96, 98 |
2 233,14 |
3 249,22 |
3 483,70 |
4 108,98 |
2 679,77 |
3 899,07 |
4 180,44 |
4 930,78 |
женский |
40, 42, 44, 46, 48, 50, 52, 54, 56, 58, 60, 62, 64 |
2 328,14 |
3 387,44 |
3 631,90 |
4 283,78 |
2 793,77 |
4 064,94 |
4 358,28 |
5 140,54 |
2.1. Тарифы на комплексное посещение для
проведения профилактических осмотров в
соответствии с приказом Министерства
здравоохранения Российской Федерации от
27.04.2021 N 404н "Об утверждении порядка
проведения профилактического осмотра и
диспансеризации определенных групп
взрослого населения" с использованием
мобильных медицинских бригад и (или)
мобильных медицинских комплексов
рублей
Пол |
Возраст, лет |
В рабочие дни |
В выходные дни | ||||||
|
|
Базовый норматив финансовых затрат |
Тарифы для медицинских организаций, для которых установлены коэффициенты дифференциации |
Базовый норматив финансовых затрат |
Тарифы для медицинских организаций, для которых установлены коэффициенты дифференциации | ||||
|
|
|
1,455 |
1,56 |
1,84 |
|
1,455 |
1,56 |
1,84 |
мужской |
19, 21, 23, 25, 27, 29, 31, 33 |
1 453,24 |
2 114,46 |
2 267,05 |
2 673,96 |
1 743,89 |
2 537,36 |
2 720,47 |
3 208,76 |
мужской |
18, 20, 22, 24, 26, 28, 30, 32, 34 |
1 854,22 |
2 697,89 |
2 892,58 |
3 411,76 |
2 225,06 |
3 237,46 |
3 471,09 |
4 094,11 |
мужской |
35, 37, 39 |
1 930,22 |
2 808,47 |
3 011,14 |
3 551,60 |
2 316,26 |
3 370,16 |
3 613,37 |
4 261,92 |
мужской |
65, 67, 69, 71, 73, 75, 77, 79, 81, 83, 85, 87, 89, 91, 93, 95, 97, 99 |
1 940,70 |
2 823,72 |
3 027,49 |
3 570,89 |
2 328,84 |
3 388,46 |
3 632,99 |
4 285,07 |
мужской |
41, 43, 45, 47, 49, 51, 53, 55, 57, 59, 61, 63 |
2 054,71 |
2 989,60 |
3 205,35 |
3 780,67 |
2 465,65 |
3 587,52 |
3 846,41 |
4 536,80 |
мужской |
36, 38 |
2 329,90 |
3 390,00 |
3 634,64 |
4 287,02 |
2 795,88 |
4 068,01 |
4 361,57 |
5 144,42 |
мужской |
66, 68, 70, 72, 74, 76, 78, 80, 82, 84, 86, 88, 90, 92, 94, 96, 98 |
2 341,68 |
3 407,14 |
3 653,02 |
4 308,69 |
2 810,02 |
4 088,58 |
4 383,63 |
5 170,44 |
мужской |
40, 42, 44, 46, 48, 50, 52, 54, 56, 58, 60, 62, 64 |
2 457,00 |
3 574,94 |
3 832,92 |
4 520,88 |
2 948,40 |
4 289,92 |
4 599,50 |
5 425,06 |
женский |
19, 21, 23, 25, 27, 29, 31, 33 |
1 792,63 |
2 608,28 |
2 796,50 |
3 298,44 |
2 151,16 |
3 129,94 |
3 355,81 |
3 958,13 |
женский |
18, 20, 22, 24, 26, 28, 30, 32, 34 |
2 194,92 |
3 193,61 |
3 424,08 |
4 038,65 |
2 633,90 |
3 832,32 |
4 108,88 |
4 846,38 |
женский |
35, 37, 39 |
2 268,30 |
3 300,38 |
3 538,55 |
4 173,67 |
2 721,96 |
3 960,45 |
4 246,26 |
5 008,41 |
женский |
65, 67, 69, 71, 73, 75, 77, 79, 81, 83, 85, 87, 89, 91, 93, 95, 97, 99 |
2 281,40 |
3 319,44 |
3 558,98 |
4 197,78 |
2 737,68 |
3 983,32 |
4 270,78 |
5 037,33 |
женский |
41, 43, 45, 47, 49, 51, 53, 55, 57, 59, 61, 63 |
2 392,79 |
3 481,51 |
3 732,75 |
4 402,73 |
2 871,35 |
4 177,81 |
4 479,31 |
5 283,28 |
женский |
36, 38 |
2 667,97 |
3 881,90 |
4 162,03 |
4 909,06 |
3 201,56 |
4 658,27 |
4 994,43 |
5 890,87 |
женский |
66, 68, 70, 72, 74, 76, 78, 80, 82, 84, 86, 88, 90, 92, 94, 96, 98 |
2 679,77 |
3 899,07 |
4 180,44 |
4 930,78 |
3 215,72 |
4 678,87 |
5 016,52 |
5 916,92 |
женский |
40, 42, 44, 46, 48, 50, 52, 54, 56, 58, 60, 62, 64 |
2 793,77 |
4 064,94 |
4 358,28 |
5 140,54 |
3 352,52 |
4 877,92 |
5 229,93 |
6 168,64 |
3. Тарифы на комплексное посещение для
проведения диспансеризации пребывающих
в стационарных учреждениях детей-сирот и
детей, находящихся в трудной жизненной
ситуации, детей-сирот и детей, оставшихся
без попечения родителей, в том числе
усыновленных (удочеренных), принятых под
опеку (попечительство), в приемную или
патронатную семью
рублей
Возраст |
Базовый норматив финансовых затрат |
В рабочие дни |
Базовый норматив финансовых затрат |
В выходные дни | ||||
|
|
Тарифы для медицинских организаций, для которых установлен коэффициент дифференциации |
|
Тарифы для медицинских организаций, для которых установлен коэффициент дифференциации | ||||
|
|
1,455 |
1,56 |
1,84 |
|
1,455 |
1,56 |
1,84 |
до года |
6 386,16 |
9 291,86 |
9 962,41 |
11 750,53 |
7 663,39 |
11 150,23 |
11 954,89 |
14 100,64 |
1 год |
5 495,13 |
7 995,41 |
8 572,40 |
10 111,04 |
6 594,16 |
9 594,50 |
10 286,89 |
12 133,25 |
2 года |
5 495,13 |
7 995,41 |
8 572,40 |
10 111,04 |
6 594,16 |
9 594,50 |
10 286,89 |
12 133,25 |
3 года |
6 032,79 |
8 777,71 |
9 411,15 |
11 100,33 |
7 239,35 |
10 533,25 |
11 293,39 |
13 320,40 |
4 года |
6 032,79 |
8 777,71 |
9 411,15 |
11 100,33 |
7 239,35 |
10 533,25 |
11 293,39 |
13 320,40 |
5 лет |
6 570,45 |
9 560,00 |
10 249,90 |
12 089,63 |
7 884,54 |
11 472,01 |
12 299,88 |
14 507,55 |
6 лет |
6 570,45 |
9 560,00 |
10 249,90 |
12 089,63 |
7 884,54 |
11 472,01 |
12 299,88 |
14 507,55 |
7 лет |
7 201,17 |
10 477,70 |
11 233,83 |
13 250,15 |
8 641,40 |
12 573,24 |
13 480,58 |
15 900,18 |
8 лет |
7 201,17 |
10 477,70 |
11 233,83 |
13 250,15 |
8 641,40 |
12 573,24 |
13 480,58 |
15 900,18 |
9 лет |
7 201,17 |
10 477,70 |
11 233,83 |
13 250,15 |
8 641,40 |
12 573,24 |
13 480,58 |
15 900,18 |
10 лет |
7 201,17 |
10 477,70 |
11 233,83 |
13 250,15 |
8 641,40 |
12 573,24 |
13 480,58 |
15 900,18 |
11 лет |
7 201,17 |
10 477,70 |
11 233,83 |
13 250,15 |
8 641,40 |
12 573,24 |
13 480,58 |
15 900,18 |
12 лет |
7 201,17 |
10 477,70 |
11 233,83 |
13 250,15 |
8 641,40 |
12 573,24 |
13 480,58 |
15 900,18 |
13 лет |
7 201,17 |
10 477,70 |
11 233,83 |
13 250,15 |
8 641,40 |
12 573,24 |
13 480,58 |
15 900,18 |
14 лет |
7 201,17 |
10 477,70 |
11 233,83 |
13 250,15 |
8 641,40 |
12 573,24 |
13 480,58 |
15 900,18 |
15 лет |
7 368,07 |
10 720,54 |
11 494,19 |
13 557,25 |
8 841,68 |
12 864,64 |
13 793,02 |
16 268,69 |
16 лет |
7 368,07 |
10 720,54 |
11 494,19 |
13 557,25 |
8 841,68 |
12 864,64 |
13 793,02 |
16 268,69 |
17 лет |
7 368,07 |
10 720,54 |
11 494,19 |
13 557,25 |
8 841,68 |
12 864,64 |
13 793,02 |
16 268,69 |
3.1. Тарифы на комплексное посещение для
проведения диспансеризации пребывающих
в стационарных учреждениях детей-сирот и
детей, находящихся в трудной жизненной
ситуации, детей-сирот и детей, оставшихся
без попечения родителей, в том числе
усыновленных (удочеренных), принятых под
опеку (попечительство), в приемную или
патронатную семью с использованием
мобильных медицинских бригад
рублей
Возраст |
Базовый норматив финансовых затрат |
В рабочие дни |
Базовый норматив финансовых затрат |
В выходные дни | ||||
|
|
Тарифы для медицинских организаций, для которых установлен коэффициент дифференциации |
|
Тарифы для медицинских организаций, для которых установлен коэффициент дифференциации | ||||
|
|
1,455 |
1,56 |
1,84 |
|
1,455 |
1,56 |
1,84 |
до года |
7 024,78 |
10 221,05 |
10 958,66 |
12 925,60 |
8 429,74 |
12 265,27 |
13 150,39 |
15 510,72 |
1 год |
6 044,64 |
8 794,95 |
9 429,64 |
11 122,14 |
7 253,57 |
10 553,94 |
11 315,57 |
13 346,57 |
2 года |
6 044,64 |
8 794,95 |
9 429,64 |
11 122,14 |
7 253,57 |
10 553,94 |
11 315,57 |
13 346,57 |
3 года |
6 636,07 |
9 655,48 |
10 352,27 |
12 210,37 |
7 963,28 |
11 586,57 |
12 422,72 |
14 652,44 |
4 года |
6 636,07 |
9 655,48 |
10 352,27 |
12 210,37 |
7 963,28 |
11 586,57 |
12 422,72 |
14 652,44 |
5 лет |
7 227,50 |
10 516,01 |
11 274,90 |
13 298,60 |
8 673,00 |
12 619,22 |
13 529,88 |
15 958,32 |
6 лет |
7 227,50 |
10 516,01 |
11 274,90 |
13 298,60 |
8 673,00 |
12 619,22 |
13 529,88 |
15 958,32 |
7 лет |
7 921,29 |
11 525,48 |
12 357,21 |
14 575,17 |
9 505,55 |
13 830,58 |
14 828,66 |
17 490,21 |
8 лет |
7 921,29 |
11 525,48 |
12 357,21 |
14 575,17 |
9 505,55 |
13 830,58 |
14 828,66 |
17 490,21 |
9 лет |
7 921,29 |
11 525,48 |
12 357,21 |
14 575,17 |
9 505,55 |
13 830,58 |
14 828,66 |
17 490,21 |
10 лет |
7 921,29 |
11 525,48 |
12 357,21 |
14 575,17 |
9 505,55 |
13 830,58 |
14 828,66 |
17 490,21 |
11 лет |
7 921,29 |
11 525,48 |
12 357,21 |
14 575,17 |
9 505,55 |
13 830,58 |
14 828,66 |
17 490,21 |
12 лет |
7 921,29 |
11 525,48 |
12 357,21 |
14 575,17 |
9 505,55 |
13 830,58 |
14 828,66 |
17 490,21 |
13 лет |
7 921,29 |
11 525,48 |
12 357,21 |
14 575,17 |
9 505,55 |
13 830,58 |
14 828,66 |
17 490,21 |
14 лет |
7 921,29 |
11 525,48 |
12 357,21 |
14 575,17 |
9 505,55 |
13 830,58 |
14 828,66 |
17 490,21 |
15 лет |
8 104,88 |
11 792,60 |
12 643,61 |
14 912,98 |
9 725,86 |
14 151,13 |
15 172,34 |
17 895,58 |
16 лет |
8 104,88 |
11 792,60 |
12 643,61 |
14 912,98 |
9 725,86 |
14 151,13 |
15 172,34 |
17 895,58 |
17 лет |
8 104,88 |
11 792,60 |
12 643,61 |
14 912,98 |
9 725,86 |
14 151,13 |
15 172,34 |
17 895,58 |
4. Тарифы на комплексное посещение для
проведения профилактических
медицинских осмотров
несовершеннолетних
рублей
Возраст |
Базовый норматив финансовых затрат |
В рабочие дни |
Базовый норматив финансовых затрат |
В выходные дни | ||||
|
|
Тарифы для медицинских организаций, для которых установлен коэффициент дифференциации |
|
Тарифы для медицинских организаций, для которых установлен коэффициент дифференциации | ||||
|
|
1,455 |
1,56 |
1,84 |
|
1,455 |
1,56 |
1,84 |
новорожденный |
537,66 |
782,30 |
838,75 |
989,29 |
645,19 |
938,75 |
1 006,50 |
1 187,15 |
1 месяц |
5 052,94 |
7 352,03 |
7 882,59 |
9 297,41 |
6 063,53 |
8 822,44 |
9 459,11 |
11 156,90 |
2 месяца |
841,39 |
1 224,22 |
1 312,57 |
1 548,16 |
1 009,67 |
1 469,07 |
1 575,09 |
1 857,79 |
3 месяца |
1 075,32 |
1 564,59 |
1 677,50 |
1 978,59 |
1 290,38 |
1 877,50 |
2 012,99 |
2 374,30 |
4-11 месяцев |
537,66 |
782,30 |
838,75 |
989,29 |
645,19 |
938,75 |
1 006,50 |
1 187,15 |
12 месяцев |
3 702,43 |
5 387,04 |
5 775,79 |
6 812,47 |
4 442,92 |
6 464,45 |
6 930,96 |
8 174,97 |
1 год 3 месяцев, 1 год 6 месяцев |
537,66 |
782,30 |
838,75 |
989,29 |
645,19 |
938,75 |
1 006,50 |
1 187,15 |
2 года |
1 075,32 |
1 564,59 |
1 677,50 |
1 978,59 |
1 290,38 |
1 877,50 |
2 012,99 |
2 374,30 |
3 года |
4 067,35 |
5 917,99 |
6 345,07 |
7 483,92 |
4 880,82 |
7 101,59 |
7 614,08 |
8 980,71 |
4 года, 5 лет, 8 лет, 9 лет, 11 лет, 12 лет |
1 075,32 |
1 564,59 |
1 677,50 |
1 978,59 |
1 290,38 |
1 877,50 |
2 012,99 |
2 374,30 |
6 лет |
6 789,02 |
9 878,02 |
10 590,87 |
12 491,80 |
8 146,82 |
11 853,62 |
12 709,04 |
14 990,15 |
7 лет |
2 992,03 |
4 353,40 |
4 667,57 |
5 505,34 |
3 590,44 |
5 224,09 |
5 601,09 |
6 606,41 |
10 лет |
3 529,69 |
5 135,70 |
5 506,32 |
6 494,63 |
4 235,63 |
6 162,84 |
6 607,58 |
7 793,56 |
13 лет, 14 лет |
1 612,98 |
2 346,89 |
2 516,25 |
2 967,88 |
1 935,58 |
2 816,27 |
3 019,50 |
3 561,47 |
15 лет |
6 181,51 |
8 994,10 |
9 643,16 |
11 373,98 |
7 417,81 |
10 792,91 |
11 571,78 |
13 648,77 |
16 лет |
5 142,67 |
7 482,58 |
8 022,57 |
9 462,51 |
6 171,20 |
8 979,10 |
9 627,07 |
11 355,01 |
17 лет |
5 315,41 |
7 733,92 |
8 292,04 |
9 780,35 |
6 378,49 |
9 280,70 |
9 950,44 |
11 736,42 |
4.1. Тарифы на комплексное помещение для
проведения профилактических
медицинских осмотров
несовершеннолетних с использованием
мобильных медицинских бригад
рублей
Возраст |
Базовый норматив финансовых затрат |
В рабочие дни |
Базовый норматив финансовых затрат |
В выходные дни | ||||
|
|
Тарифы для медицинских организаций, для которых установлен коэффициент дифференциации |
|
Тарифы для медицинских организаций, для которых установлен коэффициент дифференциации | ||||
|
|
1,455 |
1,56 |
1,84 |
|
1,455 |
1,56 |
1,84 |
новорожденный |
591,43 |
860,53 |
922,63 |
1 088,23 |
709,72 |
1 032,64 |
1 107,16 |
1 305,88 |
1 месяц |
5 558,23 |
8 087,22 |
8 670,84 |
10 227,14 |
6 669,88 |
9 704,68 |
10 405,01 |
12 272,58 |
2 месяца |
925,53 |
1 346,65 |
1 443,83 |
1 702,98 |
1 110,64 |
1 615,98 |
1 732,60 |
2 043,58 |
3 месяца |
1 182,85 |
1 721,05 |
1 845,25 |
2 176,44 |
1 419,42 |
2 065,26 |
2 214,30 |
2 611,73 |
4-11 месяцев |
591,43 |
860,53 |
922,63 |
1 088,23 |
709,72 |
1 032,64 |
1 107,16 |
1 305,88 |
12 месяцев |
4 072,67 |
5 925,73 |
6 353,37 |
7 493,71 |
4 887,20 |
7 110,88 |
7 624,03 |
8 992,45 |
1 год 3 месяцев, 1 год 6 месяцев |
591,43 |
860,53 |
922,63 |
1 088,23 |
709,72 |
1 032,64 |
1 107,16 |
1 305,88 |
2 года |
1 182,85 |
1 721,05 |
1 845,25 |
2 176,44 |
1 419,42 |
2 065,26 |
2 214,30 |
2 611,73 |
3 года |
4 474,09 |
6 509,80 |
6 979,58 |
8 232,33 |
5 368,91 |
7 811,76 |
8 375,50 |
9 878,79 |
4 года, 5 лет, 8 лет, 9 лет, 11 лет, 12 лет |
1 182,85 |
1 721,05 |
1 845,25 |
2 176,44 |
1 419,42 |
2 065,26 |
2 214,30 |
2 611,73 |
6 лет |
7 467,92 |
10 865,82 |
11 649,96 |
13 740,97 |
8 961,50 |
13 038,98 |
13 979,94 |
16 489,16 |
7 лет |
3 291,23 |
4 788,74 |
5 134,32 |
6 055,86 |
3 949,48 |
5 746,49 |
6 161,19 |
7 267,04 |
10 лет |
3 882,66 |
5 649,27 |
6 056,95 |
7 144,09 |
4 659,19 |
6 779,12 |
7 268,34 |
8 572,91 |
13 лет, 14 лет |
1 774,28 |
2 581,58 |
2 767,88 |
3 264,68 |
2 129,14 |
3 097,90 |
3 321,46 |
3 917,62 |
15 лет |
6 799,66 |
9 893,51 |
10 607,47 |
12 511,37 |
8 159,59 |
11 872,20 |
12 728,96 |
15 013,65 |
16 лет |
5 656,94 |
8 230,85 |
8 824,83 |
10 408,77 |
6 788,33 |
9 877,02 |
10 589,79 |
12 490,53 |
17 лет |
5 846,95 |
8 507,31 |
9 121,24 |
10 758,39 |
7 016,34 |
10 208,77 |
10 945,49 |
12 910,07 |
5. Тарифы на проведение диспансеризации
взрослого населения репродуктивного
возраста по оценке репродуктивного
здоровья
5.1. Тарифы на комплексное посещение при
проведении диспансеризации взрослого
населения репродуктивного возраста по
оценке репродуктивного здоровья (I этап)
рублей
Пол |
Возраст, лет |
В рабочие дни |
В выходные дни | ||||||
|
|
Базовый норматив финансовых затрат |
Тарифы для медицинских организаций, для которых установлен коэффициент дифференциации |
Базовый норматив финансовых затрат |
Тарифы для медицинских организаций, для которых установлен коэффициент дифференциации | ||||
|
|
|
1,455 |
1,56 |
1,84 |
|
1,455 |
1,56 |
1,84 |
Женщины |
18, 19, 20, 22, 23, 25, 26, 28, 29 |
1 386,11 |
2 016,79 |
2 162,33 |
2 550,44 |
1 663,33 |
2 420,15 |
2 594,79 |
3 060,53 |
|
21,24,27 |
2 203,41 |
3 205,96 |
3 437,32 |
4 054,27 |
2 644,09 |
3 847,15 |
4 124,78 |
4 865,13 |
|
31, 32, 33, 34, 36, 37, 38, 39, 41, 42, 43, 44, 46, 47, 48, 49 |
411,55 |
598,81 |
642,02 |
757,25 |
493,86 |
718,57 |
770,42 |
908,70 |
|
30, 35, 40, 45 |
1 228,85 |
1 787,98 |
1 917,01 |
2 261,08 |
1 474,62 |
2 145,57 |
2 300,41 |
2 713,30 |
Мужчины |
18-49 |
349,20 |
508,09 |
544,75 |
642,53 |
419,04 |
609,70 |
653,70 |
771,03 |
5.1.1. Тарифы на комплексное посещение при
проведении диспансеризации взрослого
населения репродуктивного возраста по
оценке репродуктивного здоровья (I этап)
с использованием мобильных медицинских
бригад
рублей
Пол |
Возраст, лет |
В рабочие дни |
В выходные дни | ||||||
|
|
Базовый норматив финансовых затрат |
Тарифы для медицинских организаций, для которых установлен коэффициент дифференциации |
Базовый норматив финансовых затрат |
Тарифы для медицинских организаций, для которых установлен коэффициент дифференциации | ||||
|
|
|
1,455 |
1,56 |
1,84 |
|
1,455 |
1,56 |
1,84 |
Женщины |
18, 19, 20, 22, 23, 25, 26, 28, 29 |
1 524,72 |
2 218,47 |
2 378,56 |
2 805,48 |
1 829,66 |
2 662,16 |
2 854,27 |
3 366,57 |
|
21,24,27 |
2 423,75 |
3 526,56 |
3 781,05 |
4 459,70 |
2 908,50 |
4 231,87 |
4 537,26 |
5 351,64 |
|
31, 32, 33, 34, 36, 37, 38, 39, 41, 42, 43, 44, 46, 47, 48, 49 |
452,71 |
658,69 |
706,23 |
832,99 |
543,25 |
790,43 |
847,47 |
999,58 |
|
30, 35, 40, 45 |
1 351,74 |
1 966,78 |
2 108,71 |
2 487,20 |
1 622,09 |
2 360,14 |
2 530,46 |
2 984,65 |
Мужчины |
18-49 |
384,12 |
558,89 |
599,23 |
706,78 |
460,94 |
670,67 |
719,07 |
848,13 |
5.2. Стоимость исследований и медицинских
вмешательств в рамках II этапа
диспансеризации взрослого населения
репродуктивного возраста по оценке
репродуктивного здоровья
рублей
Исследования и медицинские вмешательства в рамках диспансеризации взрослого населения репродуктивного возраста по оценке репродуктивного здоровья |
Код медицинской услуги |
В рабочие дни |
В выходные дни | ||||||
|
|
Базовый норматив финансовых затрат |
Тарифы для медицинских организаций, для которых установлен коэффициент дифференциации |
Базовый норматив финансовых затрат |
Тарифы для медицинских организаций, для которых установлен коэффициент дифференциации | ||||
|
|
|
1,455 |
1,56 |
1,84 |
|
1,455 |
1,56 |
1,84 |
Женщины | |||||||||
1. В возрасте 30-49 лет проведение лабораторных исследований мазков в целях выявления возбудителей инфекционных заболеваний органов малого таза методом полимеразной цепной реакции: |
|
|
|
|
|
|
|
| |
Определение ДНК возбудителей инфекций, передаваемых половым путем (Neisseria gonorrhoeae, Trichomonas vaginalis, Chlamydia trachomatis, Mycoplasma genitalium), в отделяемом слизистых женских половых органов методом ПЦР |
A26.20.034.001 |
974,56 |
1 417,98 |
1 520,31 |
1 793,19 |
1 169,47 |
1 701,58 |
1 824,37 |
2 151,82 |
2. В возрасте 30, 35, 40, 45 лет: |
|
|
|
|
|
|
|
| |
Определение ДНК вирусов папилломы человека (Papilloma virus) высокого канцерогенного риска в отделяемом (соскобе) из цервикального канала методом ПЦР, качественное исследование |
A26.20.009.002 |
384,66 |
559,68 |
600,07 |
707,77 |
461,59 |
671,61 |
720,08 |
849,33 |
3. Ультразвуковое исследование органов малого таза в начале или середине менструального цикла |
A04.30.010 A04.20.001.001 A04.20.001 |
303,72 |
441,91 |
473,80 |
558,84 |
364,46 |
530,29 |
568,56 |
670,61 |
4. Ультразвуковое исследование молочных желез |
A04.20.002 |
308,36 |
448,66 |
481,04 |
567,38 |
370,03 |
538,39 |
577,25 |
680,86 |
5. Повторный прием (осмотр) врачом акушером-гинекологом |
B01.001.002 |
698,40 |
1 016,17 |
1 089,50 |
1 285,06 |
838,08 |
1 219,41 |
1 307,40 |
1 542,07 |
Мужчины | |||||||||
1. Спермограмма |
B03.053.002 |
1 015,12 |
1 477,00 |
1 583,59 |
1 867,82 |
1 218,14 |
1 772,39 |
1 900,30 |
2 241,38 |
2. Микроскопическое исследование микрофлоры или проведение лабораторных исследований в целях выявления возбудителей инфекционных заболеваний органов малого таза методом полимеразной цепной реакции: |
|
|
|
|
|
|
|
| |
Определение ДНК возбудителей инфекций, передаваемых половым путем (Neisseria gonorrhoeae, Trichomonas vaginalis, Chlamydia trachomatis, Mycoplasma genitalium), в отделяемом из уретры методом ПЦР |
A26.21.036.001 |
974,56 |
1 417,98 |
1 520,31 |
1 793,19 |
1 169,47 |
1 701,58 |
1 824,37 |
2 151,82 |
Определение ДНК уреаплазм (Ureaplasma spp.) в отделяемом из уретры методом ПЦР, качественное исследование |
A26.21.033.001 |
243,64 |
354,50 |
380,08 |
448,30 |
292,37 |
425,40 |
456,10 |
537,96 |
3. Ультразвуковое исследование органов мошонки |
A04.28.003 |
341,22 |
496,48 |
532,30 |
627,84 |
409,46 |
595,76 |
638,76 |
753,41 |
4. Ультразвуковое исследование предстательной железы |
A04.21.001 A04.21.001.001 |
341,22 |
496,48 |
532,30 |
627,84 |
409,46 |
595,76 |
638,76 |
753,41 |
5. Повторный прием (осмотр) врачом-урологом |
B01.053.002 |
698,40 |
1 016,17 |
1 089,50 |
1 285,06 |
838,08 |
1 219,41 |
1 307,40 |
1 542,07 |
5.2.1. Стоимость исследований и
медицинских вмешательств в рамках II
этапа диспансеризации взрослого
населения репродуктивного возраста по
оценке репродуктивного здоровья с
использованием мобильных медицинских
бригад
рублей
Исследования и медицинские вмешательства в рамках диспансеризации взрослого населения репродуктивного возраста по оценке репродуктивного здоровья |
Код медицинской услуги |
В рабочие дни |
В выходные дни | ||||||
|
|
Базовый норматив финансовых затрат |
Тарифы для медицинских организаций, для которых установлен коэффициент дифференциации |
Базовый норматив финансовых затрат |
Тарифы для медицинских организаций, для которых установлен коэффициент дифференциации | ||||
|
|
|
1,455 |
1,56 |
1,84 |
|
1,455 |
1,56 |
1,84 |
Женщины | |||||||||
1. В возрасте 30-49 лет проведение лабораторных исследований мазков в целях выявления возбудителей инфекционных заболеваний органов малого таза методом полимеразной цепной реакции: |
|
|
|
|
|
|
|
| |
Определение ДНК возбудителей инфекций, передаваемых половым путем (Neisseria gonorrhoeae, Trichomonas vaginalis, Chlamydia trachomatis, Mycoplasma genitalium), в отделяемом слизистых женских половых органов методом ПЦР |
A26.20.034.001 |
1 072,02 |
1 559,79 |
1 672,35 |
1 972,52 |
1 286,42 |
1 871,74 |
2 006,82 |
2 367,01 |
2. В возрасте 30, 35, 40, 45 лет: |
|
|
|
|
|
|
|
| |
Определение ДНК вирусов папилломы человека (Papilloma virus) высокого канцерогенного риска в отделяемом (соскобе) из цервикального канала методом ПЦР, качественное исследование |
A26.20.009.002 |
423,13 |
615,65 |
660,08 |
778,56 |
507,76 |
738,79 |
792,11 |
934,28 |
3. Ультразвуковое исследование органов малого таза в начале или середине менструального цикла |
A04.30.010 A04.20.001.001 A04.20.001 |
334,09 |
486,10 |
521,18 |
614,73 |
400,91 |
583,32 |
625,42 |
737,67 |
4. Ультразвуковое исследование молочных желез |
A04.20.002 |
339,20 |
493,54 |
529,15 |
624,13 |
407,04 |
592,24 |
634,98 |
748,95 |
5. Повторный прием (осмотр) врачом - акушером-гинекологом |
B01.001.002 |
768,24 |
1 117,79 |
1 198,45 |
1 413,56 |
921,89 |
1 341,35 |
1 438,15 |
1 696,28 |
Мужчины | |||||||||
1. Спермограмма |
B03.053.002 |
1 116,63 |
1 624,70 |
1 741,94 |
2 054,60 |
1 339,96 |
1 949,64 |
2 090,34 |
2 465,53 |
2. Микроскопическое исследование микрофлоры или проведение лабораторных исследований в целях выявления возбудителей инфекционных заболеваний органов малого таза методом полимеразной цепной реакции: |
|
|
|
|
|
|
|
| |
Определение ДНК возбудителей инфекций, передаваемых половым путем (Neisseria gonorrhoeae, Trichomonas vaginalis, Chlamydia trachomatis, Mycoplasma genitalium), в отделяемом из уретры методом ПЦР |
A26.21.036.001 |
1 072,02 |
1 559,79 |
1 672,35 |
1 972,52 |
1 286,42 |
1 871,74 |
2 006,82 |
2 367,01 |
Определение ДНК уреаплазм (Ureaplasma spp.) в отделяемом из уретры методом ПЦР, качественное исследование |
A26.21.033.001 |
268,00 |
389,94 |
418,08 |
493,12 |
321,60 |
467,93 |
501,70 |
591,74 |
3. Ультразвуковое исследование органов мошонки |
A04.28.003 |
375,34 |
546,12 |
585,53 |
690,63 |
450,41 |
655,35 |
702,64 |
828,75 |
4. Ультразвуковое исследование предстательной железы |
A04.21.001 A04.21.001.001 |
375,34 |
546,12 |
585,53 |
690,63 |
450,41 |
655,35 |
702,64 |
828,75 |
5. Повторный прием (осмотр) врачом-урологом |
B01.053.002 |
768,24 |
1 117,79 |
1 198,45 |
1 413,56 |
921,89 |
1 341,35 |
1 438,15 |
1 696,28 |
6. Тарифы на оплату комплексного посещения в рамках 2 этапа диспансеризации, включающей профилактический медицинский осмотр и дополнительные методы обследований, в том числе в целях выявления онкологических заболеваний, в соответствии с приказом Министерства здравоохранения Российской Федерации от 27.04.2021 N 404н "Об утверждении порядка проведения профилактического осмотра и диспансеризации определенных групп взрослого населения", диспансеризации пребывающих в стационарных учреждениях детей-сирот и детей, находящихся в трудной жизненной ситуации, детей-сирот и детей, оставшихся без попечения родителей, в том числе усыновленных (удочеренных), принятых под опеку (попечительство), в приемную или патронатную семью, профилактических осмотров несовершеннолетних
Наименование МО |
Коэффициенты дифференциации по территориям оказания медицинской помощи |
Коэффициент дифференциации группы МО |
Тариф, руб. |
Базовые нормативы финансовых затрат на 2024 год |
1593,08 | ||
ГБУЗ РК "Республиканская больница им. В.А. Баранова", Прионежский филиал |
1,455 |
0,95 |
2 202,03 |
ГБУЗ РК "Детская республиканская больница им. И.Н. Григовича" |
1,455 |
1,25 |
2 897,41 |
ГБУЗ РК "Госпиталь для ветеранов войн" |
1,455 |
1,25 |
2 897,41 |
ЧУЗ "Клиническая больница "РЖД-Медицина" в городе Петрозаводск" |
1,455 |
0,95 |
2 202,03 |
ЧУЗ "Клиническая больница "РЖД-Медицина" в городе Петрозаводск", поликлиника на станции Кемь |
1,84 |
0,95 |
2 784,70 |
ГБУЗ РК "Городская поликлиника N 1" |
1,455 |
0,95 |
2 202,03 |
ГБУЗ РК "Городская поликлиника N 2" |
1,455 |
0,95 |
2 202,03 |
ГБУЗ РК "Городская поликлиника N 3" |
1,455 |
0,95 |
2 202,03 |
ГБУЗ РК "Городская поликлиника N 4" |
1,455 |
0,95 |
2 202,03 |
ГБУЗ РК "Городская детская больница" |
1,455 |
1 |
2 317,93 |
ГБУЗ РК "Городская детская поликлиника N 1" |
1,455 |
0,95 |
2 202,03 |
ГБУЗ РК "Городская детская поликлиника N 2" |
1,455 |
0,95 |
2 202,03 |
ГБУЗ РК "Беломорская центральная районная больница" |
1,84 |
1 |
2 931,27 |
ГБУЗ РК "Калевальская центральная районная больница" |
1,84 |
0,95 |
2 784,70 |
ГБУЗ РК "Кемская центральная районная больница" |
1,84 |
0,95 |
2 784,70 |
ГБУЗ РК "Кондопожская центральная районная больница" |
1,455 |
0,95 |
2 202,03 |
ГБУЗ РК "Лоухская центральная районная больница" |
1,84 |
0,95 |
2 784,70 |
ГБУЗ РК "Медвежьегорская центральная районная больница" |
1,56 |
1 |
2 485,20 |
ГБУЗ РК "Толвуйская амбулатория" |
1,56 |
0,95 |
2 360,94 |
ГБУЗ РК "Олонецкая центральная районная больница" |
1,455 |
0,95 |
2 202,03 |
ГБУЗ РК "Питкярантская центральная районная больница" |
1,455 |
0,95 |
2 202,03 |
ГБУЗ РК "Пряжинская центральная районная больница" |
1,455 |
0,95 |
2 202,03 |
ГБУЗ РК "Пудожская центральная районная больница" |
1,56 |
0,95 |
2 360,94 |
ГБУЗ РК "Сегежская центральная районная больница" |
1,56 |
1 |
2 485,20 |
ГБУЗ РК "Суоярвская центральная районная больница" |
1,455 |
0,95 |
2 202,03 |
ГБУЗ РК "Сортавальская центральная районная больница" |
1,455 |
1 |
2 317,93 |
ГБУЗ РК "Межрайонная больница N 1" |
1,84 |
1 |
2 931,27 |
Приложение N 10
к Тарифному соглашению
в сфере обязательного
медицинского страхования
Республики Карелия на 2023 год
ТАРИФЫ НА ИССЛЕДОВАНИЯ И МЕДИЦИНСКИЕ
ВМЕШАТЕЛЬСТВА, ВКЛЮЧЕННЫЕ В УГЛУБЛЕННУЮ
ДИСПАНСЕРИЗАЦИЮ, С 1 ОКТЯБРЯ 2024 ГОДА
(в ред. Дополнительного соглашения от 31.10.2024 N 11)
(рублей)
Способ оплаты |
Исследования и медицинские вмешательства в рамках углубленной диспансеризации |
код |
Базовый норматив финансовых затрат |
Тарифы для медицинских организаций, для которых установлены коэффициенты дифференциации | ||
|
|
|
|
1,455 |
1,560 |
1,840 |
I этап углубленной диспансеризации | ||||||
комплексное посещение |
Итого, в том числе: |
|
916,91 |
1 334,10 |
1 430,38 |
1 687,11 |
|
измерение насыщения крови кислородом (сатурация) в покое |
A12.09.005 |
30,36 |
44,17 |
47,36 |
55,86 |
|
проведение спирометрии или спирографии |
A12.09.001 |
156,57 |
227,81 |
244,25 |
288,09 |
|
общий (клинический) анализ крови развернутый |
B03.016.003 |
53,71 |
78,15 |
83,79 |
98,82 |
|
биохимический анализ крови (включая исследования уровня холестерина, уровня липопротеинов низкой плотности, C-реактивного белка, определение активности аланинаминотрансферазы в крови, определение активности аспартатаминотрансферазы в крови, определение активности лактатдегидрогеназы в крови, исследование уровня креатинина в крови) |
B03.016.004 |
676,27 |
983,97 |
1 054,98 |
1 244,34 |
за единицу объема оказания медицинской помощи |
проведение теста с 6-минутной ходьбой |
A23.30.023 |
75,66 |
110,09 |
118,03 |
139,21 |
за единицу объема оказания медицинской помощи |
определение концентрации Д-димера в крови |
A09.05.051.001 |
529,10 |
769,84 |
825,40 |
973,54 |
II этап углубленной диспансеризации | ||||||
за единицу объема оказания медицинской помощи |
проведение эхокардиографии |
A04.10.002 |
607,51 |
883,93 |
947,72 |
1 117,82 |
за единицу объема оказания медицинской помощи |
проведение компьютерной томографии легких |
A06.09.008.001 |
1 368,04 |
1 990,50 |
2 134,14 |
2 517,19 |
за единицу объема оказания медицинской помощи |
проведение дуплексного сканирования вен нижних конечностей |
A04.12.006.002 |
607,51 |
883,93 |
947,72 |
1 117,82 |
Приложение N 11
к Тарифному соглашению
в сфере обязательного
медицинского страхования
Республики Карелия на 2023 год
ТАРИФЫ ДЛЯ МЕЖУЧРЕЖДЕНЧЕСКИХ РАСЧЕТОВ
(в ред. Дополнительного соглашения от 31.10.2024 N 11)
1. Тарифы на диагностические
исследования для Прионежского филиала
ГБУЗ "Республиканская больница им. В.А.
Баранова"
Код услуги |
Вид медицинской услуги |
Тариф (руб.) на 1 услугу | ||
|
|
взрослое население |
дети в возрасте до года |
дети старше года |
Ультразвуковые исследования | ||||
A04.16.001 |
УЗИ органов брюшной полости |
520,10 |
669,95 |
750,10 |
A04.28.002.001 |
УЗИ почек |
398,35 |
510,08 |
510,08 |
A04.15.001 |
УЗИ поджелудочной железы |
398,35 |
664,18 |
664,18 |
A04.04.001 |
УЗИ сустава |
395,52 |
461,62 |
545,04 |
A04.20.002 |
УЗИ молочных желез |
448,66 |
496,47 - девочки; 430,15 - мальчики |
496,47 - девочки; 430,15 - мальчики |
A04.22.001 |
УЗИ щитовидной железы и паращитовидных желез |
448,66 |
484,16 |
484,16 |
A04.20.001 |
УЗИ матки и придатков трансабдоминальное |
441,91 |
433,53 |
433,53 |
A04.20.001.001 |
УЗИ матки и придатков трансвагинальное |
441,91 |
433,53 |
433,53 |
A04.21.001 |
УЗИ простаты |
496,47 |
- |
- |
A04.28.002.003 |
УЗИ мочевого пузыря |
398,35 |
223,35 |
223,35 |
A04.30.001 |
Ультразвуковое исследование плода |
580,43 |
- |
- |
A04.01.001 |
УЗИ мягких тканей (одна анатомическая зона) |
398,35 |
324,52 |
324,52 |
A04.23.001 |
Нейросонография |
548,20 |
751,40 |
751,40 |
Рентгенологические исследования | ||||
A06.08.003 |
Рентгенография придаточных пазух носа |
282,70 |
257,87 |
257,87 |
A06.07.003 |
Прицельная внутриротовая контактная рентгенография |
211,20 |
211,20 |
211,20 |
A06.03.010 |
Рентгенография шейного отдела позвоночника в двух проекциях |
282,70 |
359,48 |
359,48 |
A06.03.015 |
Рентгенография поясничного отдела позвоночника в одной проекции |
282,70 |
296,31 |
296,31 |
A06.03.015 |
Рентгенография поясничного отдела позвоночника в двух проекциях |
360,00 |
573,97 |
573,97 |
A06.03.017 |
Рентгенография крестца и копчика |
282,70 |
361,33 |
361,33 |
A06.04.003 |
Рентгенография локтевого сустава в двух проекциях |
282,70 |
340,42 |
340,42 |
A06.04.004 |
Рентгенография лучезапястного сустава в двух проекциях |
282,70 |
400,00 |
400,00 |
A06.04.005 |
Рентгенография коленного сустава в двух проекциях |
282,70 |
362,52 |
361,44 |
A06.04.010 |
Рентгенография плечевого сустава в одной проекции |
267,46 |
246,87 |
246,87 |
A06.04.010 |
Рентгенография плечевого сустава в двух проекциях |
282,00 |
370,00 |
370,00 |
A06.04.011 |
Рентгенография тазобедренного сустава в одной проекции |
246,00 |
410,00 |
410,00 |
A06.04.012 |
Рентгенография голеностопного сустава в двух проекциях |
282,70 |
341,18 |
341,18 |
A06.09.007 |
Рентгенография легких |
282,70 |
285,53 |
285,53 |
A06.16.007 |
Рентгеноскопия желудка и двенадцатиперстной кишки |
438,86 |
- |
- |
A06.18.001 |
Рентгеноскопия толстой кишки (ирригоскопия) |
615,93 |
- |
- |
A06.09.006.001 |
Флюорография легких цифровая |
242,84 |
174,46 |
174,35 |
A06.20.004 |
Маммография |
518,25 |
- |
- |
Функциональные исследования | ||||
A05.10.001 |
Регистрация электрической активности проводящей системы сердца |
379,84 |
251,34 |
251,34 |
A05.10.008 |
Холтеровское мониторирование сердечного ритма (ХМ-ЭКГ) |
895,91 |
685,08 |
685,08 |
A12.10.005 |
Велоэргометрия |
1 020,38 |
- |
- |
A05.23.001 |
Электроэнцефалография (ЭЭГ) |
730,28 |
808,47 |
808,47 |
A05.23.002 |
Реоэнцефалография (РЭГ) |
408,70 |
314,83 |
314,83 |
2. Тарифы на микробиологические
исследования на базе Центральной
микробиологической лаборатории ГБУЗ
"Республиканская инфекционная
больница"
Код услуги |
Вид медицинской услуги |
Тариф, руб. |
A26.05.001 |
Микробиологическое (культуральное) исследование крови на стерильность |
1 462,00 |
A26.05.002 |
Микробиологическое (культуральное) исследование крови на тифо-паратифозную группу микроорганизмов |
462,00 |
A26.08.006 |
Микробиологическое (культуральное) исследование смывов из околоносовых полостей на аэробные и факультативно-анаэробные микроорганизмы |
692,00 |
A26.26.004 |
Микробиологическое (культуральное) исследование отделяемого конъюнктивы на аэробные и факультативно-анаэробные условно-патогенные микроорганизмы |
748,00 |
A26.01.001 |
Микробиологическое (культуральное) исследование гнойного отделяемого на аэробные и факультативно-анаэробные микроорганизмы |
778,00 |
A26.01.032 |
Микробиологическое (культуральное) исследование отделяемого высыпных элементов кожи на чувствительность к антибактериальным и противогрибковым препаратам |
742,00 |
A26.07.006 |
Микробиологическое (культуральное) исследование соскоба полости рта на дрожжевые грибы |
627,00 |
A26.07.012 |
Микробиологическое (культуральное) исследование отделяемого из полости рта |
800,00 |
A26.09.011 |
Микробиологическое (культуральное) исследование лаважной жидкости на аэробные и факультативно-анаэробные микроорганизмы |
890,00 |
A26.19.001 |
Микробиологическое (культуральное) исследование фекалий / ректального мазка на возбудителя дизентерии (Shigella spp.) |
280,00 |
A26.19.003 |
Микробиологическое (культуральное) исследование фекалий / ректального мазка на микроорганизмы рода сальмонелла (Salmonella spp.) |
280,00 |
A26.19.004 |
Микробиологическое (культуральное) исследование фекалий / ректального мазка на иерсинии (Yersinia spp.) |
580,00 |
A26.19.008 |
Микробиологическое (культуральное) исследование кала на аэробные и факультативно-анаэробные микроорганизмы |
770,00 |
A26.05.016.001 |
Исследование микробиоценоза кишечника (дисбактериоз) культуральными методами |
1 567,00 |
A26.01.001.001 |
Микробиологическое (культуральное) исследование гнойного отделяемого из пупочной ранки на аэробные и факультативно-анаэробные микроорганизмы |
795,00 |
A26.02.001 |
Микробиологическое (культуральное) исследование раневого отделяемого на аэробные и факультативно-анаэробные микроорганизмы |
795,00 |
A26.04.004 |
Микробиологическое (культуральное) исследование синовиальной жидкости на аэробные и факультативно-анаэробные микроорганизмы |
1 020,00 |
A26.07.005 |
Микробиологическое (культуральное) исследование абсцессов на аэробные и факультативно-анаэробные микроорганизмы |
919,00 |
A26.08.001 |
Микробиологическое (культуральное) исследование слизи и пленок с миндалин на палочку дифтерии (Corinebacterium diphtheriae) |
534,00 |
A26.08.003 |
Микробиологическое (культуральное) исследование слизи с задней стенки глотки на менингококк (Neisseria meningitidis) |
573,00 |
A26.08.005 |
Микробиологическое (культуральное) исследование слизи с миндалин и задней стенки глотки на аэробные и факультативно-анаэробные микроорганизмы |
634,00 |
A26.09.012 |
Микробиологическое (культуральное) исследование плевральной жидкости на аэробные и факультативно-анаэробные микроорганизмы |
638,00 |
A26.09.015 |
Микробиологическое (культуральное) исследование слизи с задней стенки глотки на палочку коклюша (Bordetella pertussis) |
655,00 |
A26.20.008 |
Микробиологическое (культуральное) исследование отделяемого женских половых органов на аэробные и факультативно-анаэробные микроорганизмы |
982,00 |
A26.25.001 |
Микробиологическое (культуральное) исследование отделяемого из ушей на аэробные и факультативно-анаэробные микроорганизмы |
887,00 |
A26.26.006 |
Микробиологическое (культуральное) исследование отделяемого с век (соскобы с язв) на аэробные и факультативно-анаэробные условно-патогенные микроорганизмы |
830,00 |
A26.30.001 |
Бактериологическое исследование перитонеальной жидкости на аэробные и факультативно-анаэробные условно-патогенные микроорганизмы |
837,00 |
A26.14.002 |
Микробиологическое (культуральное) исследование желчи на аэробные и факультативно-анаэробные микроорганизмы |
710,00 |
A26.09.010 |
Микробиологическое (культуральное) исследование мокроты на аэробные и факультативно-анаэробные микроорганизмы |
657,00 |
A26.28.003 |
Микробиологическое (культуральное) исследование мочи на аэробные и факультативно-анаэробные условно-патогенные микроорганизмы |
902,00 |
A26.30.009 |
Микробиологическое (культуральное) исследование грудного молока на аэробные и факультативно-анаэробные микроорганизмы |
772,00 |
A26.06.077 |
Определение антител к сальмонелле тифи (Salmonella typhi) в крови |
519,00 |
A26.06.086 |
Определение антител к сероварам иерсинии энтероколитика (Yersinia enterocolitica) в крови |
666,00 |
A26.06.094 |
Определение антител классов M, G (IgM, IgG) к иерсинии псевдотуберкулеза (Yersinia pseudotuberculosis) в крови |
546,00 |
A26.06.097 |
Определение антител классов M, G (IgM, IgG) к шигелле Зонне (Shigella sonnei) в крови |
430,00 |
A26.06.098 |
Определение антител классов M, G (IgM, IgG) к шигелле Флекснера (Shigella flexneri) в крови |
554,00 |
A26.06.073 |
Определение антител к сальмонелле кишечной (Salmonella enterica) в крови |
661,00 |
A26.06.109 |
Определение антител к возбудителю менингококка (Neisseria meningitidis) в крови |
1 395,00 |
A26.06.118 |
Определение антител к риккетсиям - возбудителям сыпного тифа (Rickettsia spp.) в крови |
968,00 |
A26.06.102 |
Определение антител к возбудителю паракоклюша (Bordetella parapertussis) в крови |
540,00 |
A26.06.103 |
Определение антител к возбудителю коклюша (Bordetella pertussis) в крови |
540,00 |
A26.23.006 |
Микробиологическое (культуральное) исследование спинномозговой жидкости на аэробные и факультативно-анаэробные условно-патогенные микроорганизмы |
1 321,00 |
A26.20.051 |
Бактериологическое исследование вагинального отделяемого и ректального отделяемого на стрептококк группы B (S.agalactiae) |
610,00 |
A26.20.016 |
Микробиологическое (культуральное) исследование влагалищного отделяемого на дрожжевые грибы |
711,00 |
3. Цитологические исследования на базе
ГБУЗ "Республиканский онкологический
диспансер"
Код услуги |
Вид медицинской услуги |
Тариф, руб. |
2 группа цитологических исследований | ||
A08.30.031 |
Цитологическое исследование перитонеальной жидкости |
650,00 |
A08.09.010 |
Цитологическое исследование плевральной жидкости |
650,00 |
3 группа цитологических исследований | ||
A08.07.010 |
Цитологическое исследование отделяемого полости рта |
492,00 |
A08.07.011 |
Цитологическое исследование содержимого кисты (абсцесса) полости рта или содержимого зубодесневого кармана |
492,00 |
A08.26.001 |
Цитологическое исследование соскоба с конъюнктивы |
492,00 |
A08.26.005 |
Цитологическое исследование соскоба век |
492,00 |
4. Тестирование на выявление вирусов
гриппа A и гриппа B
(рублей)
Код услуги |
Наименование |
Базовый норматив финансовых затрат |
Тарифы для медицинских организаций, для которых установлены коэффициенты дифференциации | ||
|
|
|
1,455 |
1,560 |
1,840 |
A26.08.019 |
ПЦР-тестирование на выявление вирусов гриппа A и гриппа B |
954,64 |
1 389,00 |
1 489,24 |
1 756,54 |
A26.08.072, A26.08.073 |
Иммунохроматографическое экспресс-исследование на выявление респираторных вирусных заболеваний, включая грипп |
139,52 |
203,00 |
217,65 |
256,72 |
5. Тарифы на оплату медицинской помощи с
применением телемедицинских технологий
рублей
Форма взаимодействия |
Наименование медицинской услуги |
Код услуги |
Базовый норматив финансовых затрат |
Тариф (КД по территории оказания - 1,455; КД группы медицинских организаций - 1,25) | |
1 |
2 |
3 |
4 |
5 | |
Взаимодействие медицинских работников между собой | |||||
дистанционная консультация в режиме реального времени |
|
|
349,2 |
635,11 | |
дистанционная консультация в режиме отсроченной консультации |
|
|
349,2 |
635,11 | |
дистанционный консилиум |
|
|
1 593,08 |
2897,41 | |
дистанционное предоставление заключения (описание, интерпретация) по данным выполненного исследования 1 группы (ультразвуковая, эндоскопическая, функциональная, патологоанатомическое исследование) |
Дистанционное описание и интерпретация гистологических микропрепаратов с использованием телемедицинских технологий |
A08.30.032 |
349,2 |
635,11 | |
|
Дистанционное описание и интерпретация цитологических микропрепаратов с использованием телемедицинских технологий |
A08.30.033 |
|
| |
|
Описание и интерпретация данных эндоскопических исследований с применением телемедицинских технологий |
A03.30.010 |
|
| |
|
Расшифровка, описание и интерпретация данных электрокардиографических исследований с применением телемедицинских технологий |
A05.10.004.001 |
|
| |
дистанционное предоставление заключения (описание, интерпретация) по данным выполненного исследования 2 группы (рентгенодиагностика, КТ, МРТ, ПЭТ, радионуклидная диагностика) |
Описание и интерпретация данных рентгенографических исследований с применением телемедицинских технологий |
A06.30.002.003 |
349,2 |
635,11 | |
|
Описание и интерпретация данных рентгеноскопических исследований с применением телемедицинских технологий |
A06.30.002.004 |
|
| |
|
Описание и интерпретация компьютерных томограмм с применением телемедицинских технологий |
A06.30.002.005 |
|
| |
|
Описание и интерпретация магнитно-резонансных томограмм с применением телемедицинских технологий |
A06.30.002.006 |
|
| |
|
Реконструкция, описание и интерпретация радионуклидных исследований с применением телемедицинских технологий |
A07.30.001.001 |
|
| |
6. Лабораторные исследования, проводимые
ГБУЗ "Республиканский перинатальный
центр им. Гуткина К.А." и ГБУЗ
"Республиканская инфекционная больница"
в рамках диспансеризации взрослого
населения репродуктивного возраста по
оценке репродуктивного здоровья
(рублей)
Код услуги |
Наименование |
Базовый тариф |
Тариф с КД 1,455 |
A26.20.034.001 |
Определение ДНК возбудителей инфекций, передаваемых половым путем (Neisseria gonorrhoeae, Trichomonas vaginalis, Chlamydia trachomatis, Mycoplasma genitalium), в отделяемом слизистых женских половых органов методом ПЦР |
974,56 |
1 417,98 |
A26.21.036.001 |
Определение ДНК возбудителей инфекций, передаваемых половым путем (Neisseria gonorrhoeae, Trichomonas vaginalis, Chlamydia trachomatis, Mycoplasma genitalium), в отделяемом из уретры методом ПЦР |
974,56 |
1 417,98 |
A26.21.033.001 |
Определение ДНК уреаплазм (Ureaplasma spp.) в отделяемом из уретры методом ПЦР, качественное исследование |
243,64 |
354,50 |
A26.20.009.002 |
Определение ДНК вирусов папилломы человека (Papilloma virus) высокого канцерогенного риска в отделяемом (соскобе) из цервикального канала методом ПЦР, качественное исследование |
384,66 |
559,68 |
B03.053.002 |
Спермограмма |
1 015,12 |
1 477,00 |
7. Тарифы на услуги централизованной
клинико-диагностической лаборатории на
базе ГБУЗ "Республиканский
перинатальный центр им. Гуткина К.А."
Код услуги |
Вид медицинской услуги |
Тариф, руб. |
1. Химико-микроскопические исследования | ||
B03.016.006 |
Общий клинический анализ мочи (исследование на анализаторе) |
59,43 |
A12.28.011 |
Микроскопическое исследование осадка мочи |
63,44 |
B03.016.014 |
Исследование мочи методом Нечипоренко |
127,28 |
B03.016.015 |
Исследование мочи методом Зимницкого |
340,38 |
B03.016.010 |
Копрологическое исследование |
73,58 |
A26.19.011 |
Микроскопическое исследование кала на простейшие |
45,02 |
A26.19.010 |
Микроскопическое исследование кала на яйца и личинки гельминтов |
45,02 |
A26.01.017 |
Микроскопическое исследование отпечатков с поверхности кожи перианальных складок на яйца остриц (Enterobius vermicularis) |
81,12 |
A09.19.001.001 |
Экспресс-исследование кала на скрытую кровь иммунохроматографическим методом |
81,12 |
A12.09.010 |
Микроскопическое исследование нативного и окрашенного препарата мокроты |
63,42 |
B03.053.002 |
Спермограмма |
1 477,00 |
A12.21.005 |
Микроскопическое исследование осадка секрета простаты |
268,97 |
A12.20.001 |
Микроскопическое исследование влагалищных мазков |
34,51 |
A12.07.007 |
Микроскопическое исследование отделяемого из ротоглотки |
37,70 |
A26.25.002 |
Микроскопическое исследование отделяемого из ушей на грибы (дрожжевые и мицелиальные) |
37,70 |
2. Гематологические исследования | ||
B03.016.003 |
Общий (клинический) анализ крови развернутый |
78,15 |
A12.05.121 |
Дифференцированный подсчет лейкоцитов (лейкоцитарная формула) |
75,06 |
A12.05.122 |
Просмотр мазка крови для анализа аномалий морфологии эритроцитов, тромбоцитов и лейкоцитов |
75,06 |
A12.05.123 |
Исследование уровня ретикулоцитов в крови |
63,81 |
A12.05.001 |
Исследование скорости оседания эритроцитов |
68,55 |
3. Цитологические исследования | ||
A08.20.017 |
Цитологическое исследование микропрепарата шейки матки |
159,62 |
A08.20.017.001 |
Цитологическое исследование микропрепарата цервикального канала |
159,62 |
A08.20.012 |
Цитологическое исследование микропрепарата тканей влагалища |
159,62 |
A08.30.031 |
Цитологическое исследование перитонеальной жидкости |
650,00 |
A08.09.010 |
Цитологическое исследование плевральной жидкости |
650,00 |
A08.07.010 |
Цитологическое исследование отделяемого полости рта |
492,00 |
A08.07.011 |
Цитологическое исследование содержимого кисты (абсцесса) полости рта или содержимого зубодесневого кармана |
492,00 |
A08.26.001 |
Цитологическое исследование соскоба с конъюнктивы |
492,00 |
A08.26.005 |
Цитологическое исследование соскоба век |
492,00 |
A08.28.012 |
Исследование мочи для выявления клеток опухоли |
650,00 |
A08.20.018 |
Цитологическое исследование аспирата кисты |
650,00 |
A08.01.002 |
Цитологическое исследование микропрепарата кожи |
492,00 |
A08.08.002 |
Цитологическое исследование отделяемого верхних дыхательных путей и отпечатков |
492,00 |
A08.09.003 |
Цитологическое исследование микропрепарата тканей нижних дыхательных путей |
492,00 |
A08.09.008 |
Цитологическое исследование микропрепарата тканей трахеи и бронхов |
492,00 |
A08.09.011 |
Цитологическое исследование мокроты |
492,00 |
A08.20.004 |
Цитологическое исследование аспирата из полости матки |
492,00 |
A08.20.019 |
Цитологическое исследование отделяемого из соска молочной железы |
492,00 |
A08.30.028 |
Цитологическое исследование соскобов эрозий, язв, ран, свищей |
492,00 |
A08.07.003 |
Цитологическое исследование микропрепарата тканей языка |
492,00 |
A08.07.006 |
Цитологическое исследование микропрепарата тканей губы |
492,00 |
A08.08.004 |
Цитологическое исследование микропрепарата тканей верхних дыхательных путей |
492,00 |
A08.16.006 |
Цитологическое исследование микропрепарата тканей пищевода |
492,00 |
A08.16.007 |
Цитологическое исследование микропрепарата тканей желудка |
492,00 |
A08.16.008 |
Цитологическое исследование микропрепарата тканей двенадцатиперстной кишки |
492,00 |
A08.18.002 |
Цитологическое исследование микропрепарата тканей толстой кишки |
492,00 |
A08.19.004 |
Цитологическое исследование микропрепарата тканей прямой кишки |
492,00 |
A08.20.013 |
Цитологическое исследование микропрепарата тканей матки |
492,00 |
A08.26.007 |
Цитологическое исследование микропрепарата тонкоигольной аспирационной биопсии |
715,00 |
4. Биохимические исследования | ||
A09.05.042 |
Определение активности аланинаминотрансферазы в крови |
22,42 |
A09.05.041 |
Определение активности аспартатаминотрансферазы в крови |
22,48 |
A09.05.044 |
Определение активности гамма-глютамилтрансферазы в крови |
27,86 |
A09.05.039 |
Определение активности лактатдегидрогеназы в крови |
32,13 |
A09.05.046 |
Определение активности щелочной фосфатазы в крови |
23,49 |
A09.05.045 |
Определение активности амилазы в крови |
49,96 |
A09.05.043 |
Определение активности креатинкиназы в крови |
76,33 |
A09.05.017 |
Исследование уровня мочевины в крови |
27,05 |
A09.05.020 |
Исследование уровня креатинина в крови |
19,89 |
A09.05.018 |
Исследование уровня мочевой кислоты в крови |
31,73 |
A09.05.021 |
Исследование уровня общего билирубина в крови |
24,45 |
A09.05.022.001 |
Исследование уровня билирубина связанного (конъюгированного) в крови |
27,38 |
A09.05.023 |
Исследование уровня глюкозы в крови |
25,63 |
A09.05.026 |
Исследование уровня холестерина в крови |
23,98 |
A09.05.004 |
Исследование уровня холестерина липопротеинов высокой плотности в крови |
74,76 |
A09.05.028 |
Исследование уровня холестерина липопротеинов низкой плотности |
84,70 |
A09.05.025 |
Исследование уровня триглицеридов в крови |
33,10 |
A09.05.010 |
Исследование уровня общего белка в крови |
19,92 |
A09.05.011 |
Исследование уровня альбумина в крови |
20,50 |
A09.05.014 |
Определение соотношения белковых фракций методом электрофореза |
100,33 |
A09.05.032 |
Исследование уровня общего кальция в крови |
30,69 |
A09.05.033 |
Исследование уровня неорганического фосфора в крови |
22,59 |
A09.05.007 |
Исследование уровня железа сыворотки крови |
28,34 |
A12.05.011 |
Исследование железосвязывающей способности сыворотки |
42,83 |
A09.05.030 |
Исследование уровня натрия в крови; |
50,06 |
A09.05.031 |
Исследование уровня калия в крови |
50,06 |
A09.05.034 |
Исследование уровня хлоридов в крови |
50,06 |
A09.05.083 |
Исследование уровня гликированного гемоглобина в крови |
343,40 |
A09.05.065 |
Исследование уровня тиреотропного гормона (ТТГ) в крови |
149,07 |
A09.05.063 |
Исследование уровня свободного тироксина (T4) сыворотки крови |
92,28 |
A09.05.087 |
Исследование уровня пролактина в крови |
204,12 |
A09.05.132 |
Исследование уровня фолликулостимулирующего гормона в сыворотке крови |
210,94 |
A09.05.154 |
Исследование уровня общего эстрадиола в крови |
248,95 |
A09.05.153 |
Определение уровня прогестерона в крови |
302,51 |
A09.05.090 |
Исследование уровня хорионического гонадотропина (свободная бета-субъединица) в сыворотке крови |
228,14 |
A09.05.131 |
Исследование уровня лютеинизирующего гормона в сыворотке крови |
203,01 |
A09.28.027 |
Определение активности альфа-амилазы в моче |
65,90 |
A09.28.011 |
Исследование уровня глюкозы в моче |
41,57 |
A09.28.003 |
Определение белка в моче |
68,45 |
A09.28.003.002 |
Определение количества белка в суточной моче |
68,45 |
A09.28.003.001 |
Определение альбумина в моче |
176,23 |
A09.05.022.002 |
Исследование уровня билирубина свободного (неконъюгированного) в крови |
78,15 |
5. Коагулогические исследования | ||
A12.05.052 |
Определение времени свертывания плазмы, активированное каолином |
109,29 |
A12.05.027 |
Определение протромбинового (тромбопластинового) времени в крови или в плазме |
68,03 |
A12.05.028 |
Определение тромбинового времени в крови |
102,59 |
A09.05.050 |
Исследование уровня фибриногена в крови |
82,60 |
6. Иммунологические исследования | ||
A12.06.015 |
Определение антистрептолизина-O в сыворотке крови |
173,84 |
A12.06.019 |
Определение содержания ревматоидного фактора в крови |
84,51 |
A09.05.009 |
Определение концентрации C-реактивного белка в сыворотке крови |
87,70 |
A09.05.076 |
Исследование уровня ферритина в крови |
199,31 |
A09.05.256 |
Исследования уровня N-терминального фрагмента натрийуретического пропептида мозгового (NT-proBNP) в крови |
122,30 |
A09.05.130 |
Исследование уровня простатспецифического антигена общего в крови |
220,25 |
A09.05.202 |
Исследование уровня антигена аденогенных раков CA 125 в крови |
106,45 |
A09.05.231 |
Исследование уровня опухолеассоциированного маркера CA 15-3 в крови |
167,96 |
A09.05.201 |
Исследование уровня антигена аденогенных раков CA 19-9 в крови |
130,09 |
A12.06.045 |
Исследование антител к тиреопероксидазе в крови |
297,61 |
A09.05.054.001 |
Исследование уровня общего иммуноглобулина E в крови |
98,29 |
A09.05.051.001 |
Определение концентрации Д-димера в крови |
497,95 |
7. Инфекционная иммунология (исследования наличия антигенов и антител к ПБА) | ||
A26.06.036 |
Определение антигена (HbsAg) вируса гепатита B (Hepatitis B virus) в крови |
143,43 |
A26.06.040 |
Определение антител к поверхностному антигену (HBsAg) вируса гепатита B (Hepatitis B virus) в крови |
139,30 |
A26.06.039.002 |
Определение антител класса G к ядерному антигену (anti-HBc IgG) вируса гепатита В (Hepatitis B virus) в крови |
161,29 |
A26.06.039.001 |
Определение антител класса M к ядерному антигену (anti-HBc IgM) вируса гепатита B (Hepatitis B virus) в крови |
125,09 |
A26.06.041.002 |
Определение суммарных антител классов M и G (anti-HCV IgG и anti-HCV IgM) к вирусу гепатита C (Hepatitis C virus) в крови |
125,71 |
A26.06.082.001 |
Определение антител к бледной трепонеме (Treponema Pallidum) в нетрепонемных тестах (RPR, РМП) (качественное и полуколичественное исследование) в сыворотке крови (микрореакция) |
169,22 |
A26.06.082.002 |
Определение антител к бледной трепонеме (Treponema pallidum) иммуноферментным методом (ИФА) в крови |
113,63 |
A26.06.081.001 |
Определение антител класса G (IgG) к токсоплазме (Toxoplasma gondii) в крови |
175,54 |
A26.06.081.002 |
Определение антител класса M (IgM) к токсоплазме (Toxoplasma gondii) в крови |
183,71 |
A26.06.081.003 |
Определение индекса авидности антител класса G (IgG avidity) антител к токсоплазме (Toxoplasma gondii) в крови |
243,25 |
A26.06.071.001 |
Определение антител класса G (IgG) к вирусу краснухи (Rubella virus) в крови |
187,02 |
A26.06.071.002 |
Определение антител класса М (IgM) к вирусу краснухи (Rubella virus) в крови |
191,33 |
A26.06.071.003 |
Определение индекса авидности антител класса G (IgG avidity) к вирусу краснухи (Rubella virus) в крови |
265,56 |
A26.06.033 |
Определение антител к хеликобактеру пилори (Helicobacter pylori) в крови |
280,57 |
A26.19.020 |
Определение антигена хеликобактера пилори в фекалиях |
251,90 |
9. Молекулярно-генетические исследования (за исключением обнаружения антигенов ПБА) | ||
A26.20.009.006 |
Определение ДНК вирусов папилломы человека (Papilloma virus) 16 и 18 типов в отделяемом (соскобе) из цервикального канала методом ПЦР, количественное исследование |
1174,62 |
A26.20.029.002 |
Определение ДНК уреаплазм (Ureaplasma spp.) в отделяемом слизистых оболочек женских половых органов методом ПЦР, количественное исследование |
1068,99 |
A26.20.034.001 |
Определение ДНК возбудителей инфекции передаваемые половым путем (Neisseria gonorrhoeae, Trichomonas vaginalis, Chlamydia trachomatis, Mycoplasma genitalium) в отделяемом слизистых женских половых органов методом ПЦР |
1417,98 |
A26.21.036.001 |
Определение ДНК возбудителей инфекции, передаваемых половым путем (Neisseria gonorrhoeae, Trichomonas vaginalis, Chlamydia trachomatis, Mycoplasma genitalium), в отделяемом из уретры методом ПЦР |
1417,98 |
Приложение N 12
к Тарифному соглашению
в сфере обязательного
медицинского страхования
Республики Карелия на 2023 год
ДИФФЕРЕНЦИРОВАННЫЕ ПОДУШЕВЫЕ НОРМАТИВЫ
ФИНАНСИРОВАНИЯ МЕДИЦИНСКИХ ОРГАНИЗАЦИЙ,
ИМЕЮЩИХ В СВОЕМ СОСТАВЕ ПОДРАЗДЕЛЕНИЯ,
ОКАЗЫВАЮЩИЕ МЕДИЦИНСКУЮ ПОМОЩЬ В
АМБУЛАТОРНЫХ, СТАЦИОНАРНЫХ УСЛОВИЯХ И В
УСЛОВИЯХ ДНЕВНОГО СТАЦИОНАРА С 1 ДЕКАБРЯ
2024 ГОДА ПО 31 ДЕКАБРЯ 2024 ГОДА
(в
ред. Дополнительного соглашения от 26.12.2024
N 13)
N п/п |
Наименование МО |
Численность застрахованных лиц, прикрепленных к медицинской организации (на 01.12.2024) |
В амбулаторных условиях |
По профилю "Стоматология" |
Скорая медицинская помощь, оказываемая вне медицинской организации |
Дифференцированный подушевой норматив финансирования в условиях стационара (в расчете на месяц), рублей |
Дифференцированный подушевой норматив финансирования в условиях дневного стационара (в расчете на месяц), рублей |
Дифференцированный подушевой норматив финансирования по всем видам и условиях оказания медицинской помощи (в расчете на месяц), рублей | ||||||||||||||
|
|
|
Коэффициент половозрастного состава |
Коэффициент дифференциации на прикрепившихся к медицинской организации лиц с учетом наличия подразделений, расположенных в сельской местности, отдаленных территориях, поселках городского типа и малых городах с численностью населения до 50 тысяч человек, и расходов на их содержание и оплату труда персонала |
Коэффициент уровня расходов медицинской организации |
Коэффициент достижения целевых показателей уровня заработной платы медицинских работников, установленных "дорожными картами" развития здравоохранения в Республике Карелия |
Коэффициент дифференциации по территориям оказания медицинской помощи |
Дифференцированный подушевой норматив финансирования (в расчете на месяц), рублей |
Коэффициент половозрастного состава |
Коэффициент дифференциации на прикрепившихся к медицинской организации лиц с учетом наличия подразделений, расположенных в сельской местности, отдаленных территориях, поселках городского типа и малых городах с численностью населения до 50 тысяч человек, и расходов на их содержание и оплату труда персонала |
Коэффициент уровня расходов медицинской организации |
Коэффициент достижения целевых показателей уровня заработной платы медицинских работников, установленных "дорожными картами" развития здравоохранения в Республике Карелия |
Коэффициент дифференциации по территориям оказания медицинской помощи |
Дифференцированный подушевой норматив финансирования (в расчете на месяц), рублей |
Коэффициент половозрастного состава обслуживаемого населения |
Коэффициент уровня расходов медицинской организации |
Коэффициент достижения целевых показателей уровня заработной платы медицинских работников, установленных "дорожными картами" развития здравоохранения в Республике Карелия |
Коэффициент дифференциации по территориям оказания медицинской помощи |
Дифференцированный подушевой норматив финансирования (в расчете на месяц), рублей |
|
|
|
1 |
2 |
|
3 |
4 |
5 |
6 |
7 |
8 |
9 |
10 |
11 |
12 |
13 |
14 |
15 |
16 |
17 |
18 |
19 |
20 |
21 |
22 |
1 |
ГБУЗ "Калевальская ЦРБ" |
5259 |
1,0430 |
1,6500 |
1 |
1,367223245 |
1,8400 |
833,794915 |
1,1810 |
1,6500 |
1 |
1,0000 |
1,8400 |
135,60 |
1,0285 |
1,0279 |
1,6339 |
1,840 |
289,86 |
785,77 |
73,48 |
2 118,50 |
2 |
ГБУЗ "Кемская ЦРБ" |
8587 |
1,1120 |
1,2500 |
1 |
2,014823243 |
1,8400 |
992,437826 |
1,2570 |
1,2500 |
1 |
1,0000 |
1,8400 |
109,34 |
1,0002 |
1,0279 |
1,1406 |
1,840 |
196,78 |
668,49 |
12,46 |
1 979,51 |
3 |
ГБУЗ "Лоухская ЦРБ" |
8902 |
1,0490 |
1,8000 |
1 |
1,671557522 |
1,8400 |
1118,461079 |
1,1850 |
1,8000 |
1 |
1,0609 |
1,8400 |
157,47 |
1,1185 |
1,0910 |
1,4175 |
1,840 |
290,27 |
276,53 |
28,75 |
1 871,48 |
4 |
ГБУЗ "Олонецкая ЦРБ" |
18705 |
1,0620 |
1,1130 |
1 |
1,695804910 |
1,4550 |
561,684314 |
1,1930 |
1,1130 |
1 |
1,0599 |
1,4550 |
77,44 |
1,0373 |
1,0051 |
1,0023 |
1,455 |
138,67 |
173,27 |
16,97 |
968,03 |
5 |
ГБУЗ "Пудожская ЦРБ" |
15070 |
1,0350 |
1,1130 |
1 |
1,368566096 |
1,5600 |
473,652269 |
1,1770 |
1,1130 |
1 |
1,1695 |
1,5600 |
90,39 |
1,0207 |
1,0910 |
1,0000 |
1,560 |
158,43 |
359,45 |
31,77 |
1 113,69 |
6 |
ГБУЗ "Суоярвская ЦРБ" |
11729 |
1,0440 |
1,4000 |
1 |
2,759441683 |
1,4550 |
1130,177042 |
|
|
|
|
|
|
1,0657 |
1,0451 |
1,5183 |
1,455 |
224,39 |
297,91 |
7,30 |
1 659,78 |
Приложение N 13
к Тарифному соглашению
в сфере обязательного
медицинского страхования
Республики Карелия на 2023 год
ПЕРЕЧЕНЬ ФЕЛЬДШЕРСКИХ ПУНКТОВ,
ФЕЛЬДШЕРСКО-АКУШЕРСКИХ ПУНКТОВ, РАЗМЕР
ФИНАНСОВОГО ОБЕСПЕЧЕНИЯ В 2024 ГОДУ
(в
ред. Дополнительного соглашения от 31.10.2024
N 11)
N п/п |
Наименование ФАП |
Численность обслуживаемого населения на 01.10.2024 (человек) |
Наличие лицензии (+/-) |
Базовый норматив финансового обеспечения на год, рублей |
Коэффициент дифференциации <**> |
Базовый норматив финансового обеспечения с учетом коэффициента дифференциации и коэффициента доступности, на год, рублей |
Соответствие требованиям, установленным положением об организации оказания первичной медико-санитарной помощи взрослому населению (+/-) |
Размер финансового обеспечения с учетом коэффициента специфики оказания медицинской помощи и повышающего коэффициента на 2024 год, рублей <*> |
январь-март 2024 года |
апрель-июнь 2024 года |
июль-сентябрь 2024 года |
октябрь-декабрь 2024 года | ||||||||||||||||||||||||||||||||||||
|
|
|
|
|
|
|
|
|
коэффициент специфики оказания медицинской помощи |
повышающий коэффициент |
Размер финансового обеспечения с учетом коэффициента специфики и повышающего коэффициента, рублей |
коэффициент специфики оказания медицинской помощи |
в т.ч. повышающий коэффициент |
Размер финансового обеспечения с учетом коэффициента специфики оказания медицинской помощи, рублей |
коэффициент специфики оказания медицинской помощи |
в т.ч. повышающий коэффициент |
Размер финансового обеспечения с учетом коэффициента специфики оказания медицинской помощи, рублей |
коэффициент специфики оказания медицинской помощи |
в т.ч. повышающий коэффициент |
Размер финансового обеспечения с учетом коэффициента специфики оказания медицинской помощи, рублей | ||||||||||||||||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
всего |
в расчете на месяц <*> |
|
|
всего |
в расчете на месяц <*> |
|
|
всего |
в расчете на месяц <*> |
|
|
всего |
в расчете на месяц <*> | ||||||||||||||||||||||||
1 |
2 |
3 |
4 |
5 |
6 |
7 = гр. 5 x гр. 6 |
8 |
9 = гр. 12 + гр. 16 + гр. 20 |
10 |
11 |
12 = гр. 13 x 3 мес. |
13 = гр. 7 x гр. 10 x гр. 11 / 12 мес. |
14 |
15 |
16 = гр. 17 x 3 мес. |
17 = гр. 7 x гр. 14 / 12 мес. |
18 |
19 |
20 = гр. 21 x 3 мес. |
21 = гр. 7 x гр. 18 / 12 мес. |
22 |
23 |
24 = гр. 25 x 3 мес. |
25 = гр. 7 x гр. 22 / 12 мес. | ||||||||||||||||||||||||
I. ГБУЗ "Сегежская ЦРБ" |
1 186 |
|
15 801 588,80 |
|
9 993 332,16 |
|
|
2 507 872,59 |
835 957,53 |
|
|
2 463 368,94 |
821 122,98 |
|
|
2 560 548,72 |
853 516,24 |
|
|
2 461 541,91 |
820 513,97 | |||||||||||||||||||||||||||
ФАПы, обслуживающие до 100 жителей |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
| |||||||||||||||||||||||||||
1 |
ФАП п. Полга |
59 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
987 599,28 |
0,5000 |
1,0000 |
246 899,82 |
82 299,94 |
0,5000 |
1,0000 |
246 899,82 |
82 299,94 |
0,5000 |
1,0000 |
246 899,82 |
82 299,94 |
0,5000 |
1,0000 |
246 899,82 |
82 299,94 | ||||||||||||||||||||||||
2 |
ФАП п. Пертозеро |
38 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
988 389,36 |
0,5000 |
1,0008 |
247 097,34 |
82 365,78 |
0,5004 |
1,0008 |
247 097,34 |
82 365,78 |
0,5004 |
1,0008 |
247 097,34 |
82 365,78 |
0,5004 |
1,0008 |
247 097,34 |
82 365,78 | ||||||||||||||||||||||||
3 |
ФАП п. Олений |
74 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
989 772,00 |
0,5000 |
1,0024 |
247 492,38 |
82 497,46 |
0,5012 |
1,0024 |
247 492,38 |
82 497,46 |
0,5010 |
1,0020 |
247 393,62 |
82 464,54 |
0,5010 |
1,0020 |
247 393,62 |
82 464,54 | ||||||||||||||||||||||||
ФАПы, обслуживающие от 101 жителей до 900 жителей |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
| |||||||||||||||||||||||||||
4 |
ФАП п. Попов порог |
197 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
1 607 780,07 |
0,8100 |
1,0056 |
402 217,59 |
134 072,53 |
0,8145 |
1,0056 |
402 199,80 |
134 066,60 |
0,8136 |
1,0044 |
401 755,41 |
133 918,47 |
0,8133 |
1,0041 |
401 607,27 |
133 869,09 | ||||||||||||||||||||||||
5 |
ФАП п. Идель |
186 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
1 217 120,85 |
0,6100 |
1,0087 |
303 838,38 |
101 279,46 |
0,6153 |
1,0087 |
303 834,93 |
101 278,31 |
0,6171 |
1,0117 |
304 723,77 |
101 574,59 |
0,6171 |
1,0117 |
304 723,77 |
101 574,59 | ||||||||||||||||||||||||
6 |
ФАП п. Черный порог |
141 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
1 604 774,34 |
0,8100 |
1,0029 |
401 137,65 |
133 712,55 |
0,8123 |
1,0029 |
401 113,47 |
133 704,49 |
0,8126 |
1,0032 |
401 261,61 |
133 753,87 |
0,8126 |
1,0032 |
401 261,61 |
133 753,87 | ||||||||||||||||||||||||
7 |
ФАП п. Каменный бор |
380 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
1 444 972,83 |
0,8100 |
1,0293 |
411 697,05 |
137 232,35 |
0,6337 |
1,0389 |
312 920,85 |
104 306,95 |
0,8295 |
1,0241 |
409 606,80 |
136 535,60 |
0,6293 |
1,0317 |
310 748,13 |
103 582,71 | ||||||||||||||||||||||||
8 |
ФАП п. Волдозеро |
111 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
1 152 923,43 |
0,5000 |
1,0024 |
247 492,38 |
82 497,46 |
0,6112 |
1,0019 |
301 810,35 |
100 603,45 |
0,6112 |
1,0019 |
301 810,35 |
100 603,45 |
0,6112 |
1,0019 |
301 810,35 |
100 603,45 | ||||||||||||||||||||||||
II. ГБУЗ "Пудожская ЦРБ" |
4 198 |
|
37 528 773,40 |
|
26 938 341,78 |
|
|
6 748 257,06 |
2 249 419,02 |
|
|
6 600 126,03 |
2 200 042,01 |
|
|
6 644 518,59 |
2 214 839,53 |
|
|
6 945 440,10 |
2 315 146,70 | |||||||||||||||||||||||||||
ФАПы, обслуживающие до 100 жителей |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
| |||||||||||||||||||||||||||
9 |
ФАП д. Кубовская |
45 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
989 574,48 |
0,5000 |
1,0016 |
247 294,86 |
82 431,62 |
0,5008 |
1,0016 |
247 294,86 |
82 431,62 |
0,5008 |
1,0016 |
247 294,86 |
82 431,62 |
0,5016 |
1,0032 |
247 689,90 |
82 563,30 | ||||||||||||||||||||||||
10 |
ФАП п. Рагнукса |
82 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
997 425,90 |
0,5000 |
1,0122 |
249 912,00 |
83 304,00 |
0,5061 |
1,0122 |
249 912,00 |
83 304,00 |
0,5061 |
1,0122 |
249 912,00 |
83 304,00 |
0,5016 |
1,0032 |
247 689,90 |
82 563,30 | ||||||||||||||||||||||||
11 |
ФАП п. Приречный |
68 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
995 475,39 |
0,5000 |
1,0095 |
249 245,37 |
83 081,79 |
0,5048 |
1,0095 |
249 270,06 |
83 090,02 |
0,5048 |
1,0095 |
249 270,06 |
83 090,02 |
0,5016 |
1,0032 |
247 689,90 |
82 563,30 | ||||||||||||||||||||||||
12 |
ФАП п. Тамбицы |
65 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
993 796,47 |
0,5000 |
1,0075 |
248 751,57 |
82 917,19 |
0,5038 |
1,0075 |
248 776,26 |
82 925,42 |
0,5038 |
1,0075 |
248 776,26 |
82 925,42 |
0,5012 |
1,0024 |
247 492,38 |
82 497,46 | ||||||||||||||||||||||||
13 |
ФАП д. Семеново |
|
|
|
|
|
|
246 899,82 |
0,5000 |
1,0000 |
246 899,82 |
82 299,94 |
|
|
|
|
|
|
|
|
|
|
|
| ||||||||||||||||||||||||
ФАПы, обслуживающие от 101 жителей до 900 жителей |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
| |||||||||||||||||||||||||||
14 |
ФАП д. Авдеево |
261 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
1 615 613,64 |
0,8100 |
1,0100 |
403 977,48 |
134 659,16 |
0,8181 |
1,0100 |
403 977,48 |
134 659,16 |
0,8181 |
1,0100 |
403 977,48 |
134 659,16 |
0,8175 |
1,0093 |
403 681,20 |
134 560,40 | ||||||||||||||||||||||||
15 |
ФАП п. Чернореченский |
104 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
1 221 579,36 |
0,5200 |
1,0068 |
258 521,88 |
86 173,96 |
0,5235 |
1,0068 |
258 504,12 |
86 168,04 |
0,6135 |
1,0058 |
302 946,09 |
100 982,03 |
0,8133 |
1,0041 |
401 607,27 |
133 869,09 | ||||||||||||||||||||||||
16 |
ФАП п. Кривцы |
412 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
1 635 550,32 |
0,8100 |
1,0254 |
410 137,14 |
136 712,38 |
0,8306 |
1,0254 |
410 149,98 |
136 716,66 |
0,8306 |
1,0254 |
410 149,98 |
136 716,66 |
0,8204 |
1,0129 |
405 113,22 |
135 037,74 | ||||||||||||||||||||||||
17 |
ФАП п. Кубово |
362 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
1 635 684,63 |
0,8100 |
1,0266 |
410 617,11 |
136 872,37 |
0,8315 |
1,0266 |
410 594,40 |
136 864,80 |
0,8315 |
1,0266 |
410 594,40 |
136 864,80 |
0,8179 |
1,0098 |
403 878,72 |
134 626,24 | ||||||||||||||||||||||||
18 |
ФАП п. Колово |
274 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
1 625 147,94 |
0,8100 |
1,0168 |
406 697,34 |
135 565,78 |
0,8236 |
1,0168 |
406 693,38 |
135 564,46 |
0,8236 |
1,0168 |
406 693,38 |
135 564,46 |
0,8203 |
1,0127 |
405 063,84 |
135 021,28 | ||||||||||||||||||||||||
19 |
ФАП д. Куганаволок |
246 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
1 614 623,58 |
0,8100 |
1,0095 |
403 777,50 |
134 592,50 |
0,8177 |
1,0095 |
403 779,96 |
134 593,32 |
0,8177 |
1,0095 |
403 779,96 |
134 593,32 |
0,8167 |
1,0083 |
403 286,16 |
134 428,72 | ||||||||||||||||||||||||
20 |
ФАП д. Усть-Река (Колодозерский) |
103 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
1 503 824,88 |
0,8100 |
1,0015 |
400 577,67 |
133 525,89 |
0,8112 |
1,0015 |
400 570,29 |
133 523,43 |
0,6112 |
1,0019 |
301 810,35 |
100 603,45 |
0,8118 |
1,0022 |
400 866,57 |
133 622,19 | ||||||||||||||||||||||||
21 |
ФАП п. Шальский (Ново-Стеклянский) |
212 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
1 611 540,30 |
0,8100 |
1,0071 |
402 817,56 |
134 272,52 |
0,8158 |
1,0071 |
402 841,74 |
134 280,58 |
0,8158 |
1,0071 |
402 841,74 |
134 280,58 |
0,8162 |
1,0076 |
403 039,26 |
134 346,42 | ||||||||||||||||||||||||
22 |
ФАП п. Онежский |
163 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
1 610 832,72 |
0,8100 |
1,0078 |
403 097,55 |
134 365,85 |
0,8163 |
1,0078 |
403 088,64 |
134 362,88 |
0,8163 |
1,0078 |
403 088,64 |
134 362,88 |
0,8132 |
1,0039 |
401 557,89 |
133 852,63 | ||||||||||||||||||||||||
23 |
ФАП п. Подпорожье |
413 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
1 637 306,79 |
0,8100 |
1,0251 |
410 017,17 |
136 672,39 |
0,8303 |
1,0251 |
410 001,84 |
136 667,28 |
0,8303 |
1,0251 |
410 001,84 |
136 667,28 |
0,8248 |
1,0183 |
407 285,94 |
135 761,98 | ||||||||||||||||||||||||
24 |
ФАП п. Водла |
284 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
1 527 190,44 |
0,6100 |
1,0253 |
308 838,60 |
102 946,20 |
0,8254 |
1,0190 |
407 582,22 |
135 860,74 |
0,8254 |
1,0190 |
407 582,22 |
135 860,74 |
0,8165 |
1,0080 |
403 187,40 |
134 395,80 | ||||||||||||||||||||||||
25 |
ФАП д. Каршево |
259 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
1 421 595,84 |
0,6100 |
1,0172 |
306 398,73 |
102 132,91 |
0,6205 |
1,0172 |
306 402,69 |
102 134,23 |
0,8204 |
1,0129 |
405 113,22 |
135 037,74 |
0,8175 |
1,0093 |
403 681,20 |
134 560,40 | ||||||||||||||||||||||||
26 |
ФАП п. Бочилово |
233 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
1 624 654,14 |
0,8100 |
1,0168 |
406 697,34 |
135 565,78 |
0,8236 |
1,0168 |
406 693,38 |
135 564,46 |
0,8236 |
1,0168 |
406 693,38 |
135 564,46 |
0,8193 |
1,0115 |
404 570,04 |
134 856,68 | ||||||||||||||||||||||||
27 |
ФАП п. Красноборский |
316 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
1 099 148,67 |
0,5200 |
1,0300 |
264 479,10 |
88 159,70 |
0,5356 |
1,0300 |
264 479,10 |
88 159,70 |
0,5356 |
1,0300 |
264 479,10 |
88 159,70 |
0,6191 |
1,0149 |
305 711,37 |
101 903,79 | ||||||||||||||||||||||||
28 |
ФАП п. Пудожгорский |
296 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
1 330 876,47 |
0,6100 |
1,0275 |
309 501,27 |
103 167,09 |
0,6268 |
1,0275 |
309 513,63 |
103 171,21 |
0,6268 |
1,0275 |
309 513,63 |
103 171,21 |
0,8148 |
1,0059 |
402 347,94 |
134 115,98 | ||||||||||||||||||||||||
III. ГБУЗ "Беломорская ЦРБ" |
2 243 |
|
20 968 458,30 |
|
14 755 247,34 |
|
|
3 915 136,83 |
1 305 045,61 |
|
|
3 915 102,39 |
1 305 034,13 |
|
|
3 231 588,90 |
1 077 196,30 |
|
|
3 693 419,22 |
1 231 139,74 | |||||||||||||||||||||||||||
ФАПы, обслуживающие до 100 жителей |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
| |||||||||||||||||||||||||||
29 |
ФАП п. Маленга |
79 |
+ |
1 230 500,00 |
1,8934 |
2 329 828,70 |
- |
1 164 914,40 |
0,5000 |
1,0000 |
291 228,60 |
97 076,20 |
0,5000 |
1,0000 |
291 228,60 |
97 076,20 |
0,5000 |
1,0000 |
291 228,60 |
97 076,20 |
0,5000 |
1,0000 |
291 228,60 |
97 076,20 | ||||||||||||||||||||||||
30 |
ФАП с. Шуерецкое |
55 |
+ |
1 230 500,00 |
1,8934 |
2 329 828,70 |
- |
1 164 914,40 |
0,5000 |
1,0000 |
291 228,60 |
97 076,20 |
0,5000 |
1,0000 |
291 228,60 |
97 076,20 |
0,5000 |
1,0000 |
291 228,60 |
97 076,20 |
0,5000 |
1,0000 |
291 228,60 |
97 076,20 | ||||||||||||||||||||||||
ФАПы, обслуживающие от 101 жителей до 900 жителей |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
| |||||||||||||||||||||||||||
31 |
ФАП п. Сумский Посад |
595 |
+ |
1 230 500,00 |
1,8934 |
2 329 828,70 |
- |
1 926 407,22 |
0,8100 |
1,0180 |
480 282,54 |
160 094,18 |
0,8246 |
1,0180 |
480 294,18 |
160 098,06 |
0,8291 |
1,0236 |
482 915,25 |
160 971,75 |
0,8291 |
1,0236 |
482 915,25 |
160 971,75 | ||||||||||||||||||||||||
32 |
ФАП п. Новое Машезеро |
265 |
+ |
1 230 500,00 |
1,8934 |
2 329 828,70 |
- |
1 899 391,68 |
0,8100 |
1,0058 |
474 526,71 |
158 175,57 |
0,8147 |
1,0058 |
474 527,85 |
158 175,95 |
0,8158 |
1,0072 |
475 168,56 |
158 389,52 |
0,8158 |
1,0072 |
475 168,56 |
158 389,52 | ||||||||||||||||||||||||
33 |
ФАП п. Золотец |
460 |
+ |
1 230 500,00 |
1,8934 |
2 329 828,70 |
- |
1 925 622,09 |
0,8100 |
1,0172 |
479 905,11 |
159 968,37 |
0,8239 |
1,0172 |
479 886,48 |
159 962,16 |
0,8291 |
1,0236 |
482 915,25 |
160 971,75 |
0,8291 |
1,0236 |
482 915,25 |
160 971,75 | ||||||||||||||||||||||||
34 |
ФАП п. Пушной |
318 |
+ |
1 230 500,00 |
1,8934 |
2 329 828,70 |
- |
1 675 637,82 |
0,8100 |
1,0103 |
476 649,75 |
158 883,25 |
0,8183 |
1,0103 |
476 624,70 |
158 874,90 |
0,4200 |
1,0000 |
244 632,00 |
81 544,00 |
0,8202 |
1,0126 |
477 731,37 |
159 243,79 | ||||||||||||||||||||||||
35 |
ФАП с. Колежма |
114 |
+ |
1 230 500,00 |
1,8934 |
2 329 828,70 |
- |
1 664 130,81 |
0,8100 |
1,0027 |
473 064,15 |
157 688,05 |
0,8122 |
1,0027 |
473 071,71 |
157 690,57 |
0,4200 |
1,0000 |
244 632,00 |
81 544,00 |
0,8127 |
1,0033 |
473 362,95 |
157 787,65 | ||||||||||||||||||||||||
36 |
ФАП п. Хвойный |
176 |
+ |
1 230 500,00 |
1,8934 |
2 329 828,70 |
- |
1 895 910,36 |
0,8100 |
1,0041 |
473 724,66 |
157 908,22 |
0,8133 |
1,0041 |
473 712,42 |
157 904,14 |
0,8142 |
1,0052 |
474 236,64 |
158 078,88 |
0,8142 |
1,0052 |
474 236,64 |
158 078,88 | ||||||||||||||||||||||||
37 |
ФАП с. Нюхча |
181 |
+ |
1 230 500,00 |
1,8934 |
2 329 828,70 |
- |
1 438 318,56 |
0,8100 |
1,0058 |
474 526,71 |
158 175,57 |
0,8147 |
1,0058 |
474 527,85 |
158 175,95 |
0,4200 |
1,0000 |
244 632,00 |
81 544,00 |
0,4200 |
1,0000 |
244 632,00 |
81 544,00 | ||||||||||||||||||||||||
IV. ГБУЗ "Медвежьегорская ЦРБ" |
2 281 |
|
19 751 986,00 |
|
11 277 977,46 |
|
|
2 819 485,86 |
939 828,62 |
|
|
2 819 497,20 |
939 832,40 |
|
|
2 819 497,20 |
939 832,40 |
|
|
2 819 497,20 |
939 832,40 | |||||||||||||||||||||||||||
ФАПы, обслуживающие от 101 жителей до 900 жителей |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
| |||||||||||||||||||||||||||||
38 |
ФАП п. Ламбасручей |
386 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
1 623 231,00 |
0,8100 |
1,0146 |
405 817,38 |
135 272,46 |
0,8218 |
1,0146 |
405 804,54 |
135 268,18 |
0,8218 |
1,0146 |
405 804,54 |
135 268,18 |
0,8218 |
1,0146 |
405 804,54 |
135 268,18 | ||||||||||||||||||||||||
39 |
ФАП п. Сергиево |
236 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
829 583,40 |
0,4200 |
1,0000 |
207 395,85 |
69 131,95 |
0,4200 |
1,0000 |
207 395,85 |
69 131,95 |
0,4200 |
1,0000 |
207 395,85 |
69 131,95 |
0,4200 |
1,0000 |
207 395,85 |
69 131,95 | ||||||||||||||||||||||||
40 |
ФАП п. Огорелыши |
193 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
1 204 871,16 |
0,6100 |
1,0000 |
301 217,79 |
100 405,93 |
0,6100 |
1,0000 |
301 217,79 |
100 405,93 |
0,6100 |
1,0000 |
301 217,79 |
100 405,93 |
0,6100 |
1,0000 |
301 217,79 |
100 405,93 | ||||||||||||||||||||||||
41 |
ФАП п. Ахвенламби |
107 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
829 583,40 |
0,4200 |
1,0000 |
207 395,85 |
69 131,95 |
0,4200 |
1,0000 |
207 395,85 |
69 131,95 |
0,4200 |
1,0000 |
207 395,85 |
69 131,95 |
0,4200 |
1,0000 |
207 395,85 |
69 131,95 | ||||||||||||||||||||||||
42 |
ФАП п. Шалговаара |
120 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
829 583,40 |
0,4200 |
1,0000 |
207 395,85 |
69 131,95 |
0,4200 |
1,0000 |
207 395,85 |
69 131,95 |
0,4200 |
1,0000 |
207 395,85 |
69 131,95 |
0,4200 |
1,0000 |
207 395,85 |
69 131,95 | ||||||||||||||||||||||||
43 |
ФАП д. Маслозеро |
154 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
829 583,40 |
0,4200 |
1,0000 |
207 395,85 |
69 131,95 |
0,4200 |
1,0000 |
207 395,85 |
69 131,95 |
0,4200 |
1,0000 |
207 395,85 |
69 131,95 |
0,4200 |
1,0000 |
207 395,85 |
69 131,95 | ||||||||||||||||||||||||
44 |
ФАП п. Сосновка |
570 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
1 652 247,18 |
0,8100 |
1,0327 |
413 056,98 |
137 685,66 |
0,8365 |
1,0327 |
413 063,40 |
137 687,80 |
0,8365 |
1,0327 |
413 063,40 |
137 687,80 |
0,8365 |
1,0327 |
413 063,40 |
137 687,80 | ||||||||||||||||||||||||
45 |
ФАП п. Габсельга |
246 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
1 617 871,32 |
0,8100 |
1,0112 |
404 457,48 |
134 819,16 |
0,8191 |
1,0112 |
404 471,28 |
134 823,76 |
0,8191 |
1,0112 |
404 471,28 |
134 823,76 |
0,8191 |
1,0112 |
404 471,28 |
134 823,76 | ||||||||||||||||||||||||
46 |
ФАП д. Космозеро |
135 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
1 031 839,80 |
0,5200 |
1,0046 |
257 956,98 |
85 985,66 |
0,5224 |
1,0046 |
257 960,94 |
85 986,98 |
0,5224 |
1,0046 |
257 960,94 |
85 986,98 |
0,5224 |
1,0046 |
257 960,94 |
85 986,98 | ||||||||||||||||||||||||
47 |
ФАП д. Великая Нива |
134 |
+ |
1 230 500,00 |
1,6052 |
1 975 198,60 |
- |
829 583,40 |
0,4200 |
1,0000 |
207 395,85 |
69 131,95 |
0,4200 |
1,0000 |
207 395,85 |
69 131,95 |
0,4200 |
1,0000 |
207 395,85 |
69 131,95 |
0,4200 |
1,0000 |
207 395,85 |
69 131,95 | ||||||||||||||||||||||||
V. ГБУЗ "Кондопожская ЦРБ" |
1 678 |
|
18 423 046,00 |
|
11 795 991,69 |
|
|
2 810 243,13 |
936 747,71 |
|
|
2 995 587,27 |
998 529,09 |
|
|
2 996 047,86 |
998 682,62 |
|
|
2 994 113,43 |
998 037,81 | |||||||||||||||||||||||||||
ФАПы, обслуживающие до 100 жителей |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
| |||||||||||||||||||||||||||
48 |
ФАП п. Эльмус |
32 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
922 418,88 |
0,5000 |
1,0013 |
230 587,44 |
76 862,48 |
0,5007 |
1,0013 |
230 610,48 |
76 870,16 |
0,5007 |
1,0013 |
230 610,48 |
76 870,16 |
0,5007 |
1,0013 |
230 610,48 |
76 870,16 | ||||||||||||||||||||||||
49 |
ФАП д. Юркостров |
56 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
922 418,88 |
0,5000 |
1,0013 |
230 587,44 |
76 862,48 |
0,5007 |
1,0013 |
230 610,48 |
76 870,16 |
0,5007 |
1,0013 |
230 610,48 |
76 870,16 |
0,5007 |
1,0013 |
230 610,48 |
76 870,16 | ||||||||||||||||||||||||
50 |
ФАП д. Уница |
87 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
923 524,23 |
0,5000 |
1,0025 |
230 863,80 |
76 954,60 |
0,5013 |
1,0025 |
230 886,81 |
76 962,27 |
0,5013 |
1,0025 |
230 886,81 |
76 962,27 |
0,5013 |
1,0025 |
230 886,81 |
76 962,27 | ||||||||||||||||||||||||
51 |
ФАП п. Нелгомозеро |
67 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
923 155,80 |
0,5000 |
1,0021 |
230 771,67 |
76 923,89 |
0,5011 |
1,0021 |
230 794,71 |
76 931,57 |
0,5011 |
1,0021 |
230 794,71 |
76 931,57 |
0,5011 |
1,0021 |
230 794,71 |
76 931,57 | ||||||||||||||||||||||||
ФАПы, обслуживающие от 101 жителей до 900 жителей |
|
|
|
|
0,00 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
| |||||||||||||||||||||||||||
52 |
ФАП п. Березовка |
481 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 330 097,88 |
0,4200 |
1,0000 |
193 441,98 |
64 480,66 |
0,8221 |
1,0149 |
378 639,66 |
126 213,22 |
0,8229 |
1,0159 |
379 008,12 |
126 336,04 |
0,8229 |
1,0159 |
379 008,12 |
126 336,04 | ||||||||||||||||||||||||
53 |
ФАП д. Тивдия |
130 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 498 531,50 |
0,8100 |
1,0042 |
374 633,55 |
124 877,85 |
0,8134 |
1,0042 |
374 632,65 |
124 877,55 |
0,8134 |
1,0042 |
374 632,65 |
124 877,55 |
0,8134 |
1,0042 |
374 632,65 |
124 877,55 | ||||||||||||||||||||||||
54 |
ФАП п. Марциальные Воды |
207 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 503 952,02 |
0,8100 |
1,0091 |
376 461,60 |
125 487,20 |
0,8174 |
1,0091 |
376 474,95 |
125 491,65 |
0,8174 |
1,0091 |
376 474,95 |
125 491,65 |
0,8132 |
1,0039 |
374 540,52 |
124 846,84 | ||||||||||||||||||||||||
55 |
ФАП п. Кедрозеро |
184 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 497 588,24 |
0,8100 |
1,0034 |
374 335,11 |
124 778,37 |
0,8128 |
1,0034 |
374 356,29 |
124 785,43 |
0,8130 |
1,0037 |
374 448,42 |
124 816,14 |
0,8130 |
1,0037 |
374 448,42 |
124 816,14 | ||||||||||||||||||||||||
56 |
ФАП д. Улитина Новинка |
150 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
773 767,92 |
0,4200 |
1,0000 |
193 441,98 |
64 480,66 |
0,4200 |
1,0000 |
193 441,98 |
64 480,66 |
0,4200 |
1,0000 |
193 441,98 |
64 480,66 |
0,4200 |
1,0000 |
193 441,98 |
64 480,66 | ||||||||||||||||||||||||
57 |
ФАП с. Спасская Губа |
284 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 500 536,34 |
0,8100 |
1,0055 |
375 118,56 |
125 039,52 |
0,8145 |
1,0055 |
375 139,26 |
125 046,42 |
0,8145 |
1,0055 |
375 139,26 |
125 046,42 |
0,8145 |
1,0055 |
375 139,26 |
125 046,42 | ||||||||||||||||||||||||
VI. ГБУЗ "Межрайонная больница N 1" |
2 172 |
|
16 308 800,90 |
|
12 632 644,59 |
|
|
3 173 773,08 |
1 057 924,36 |
|
|
3 154 005,57 |
1 051 335,19 |
|
|
3 152 432,97 |
1 050 810,99 |
|
|
3 152 432,97 |
1 050 810,99 | |||||||||||||||||||||||||||
ФАПы, обслуживающие до 100 жителей |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
| |||||||||||||||||||||||||||
58 |
ФАП п. Гимолы |
74 |
+ |
1 230 500,00 |
1,8934 |
2 329 828,70 |
- |
1 168 525,59 |
0,5000 |
1,0000 |
291 228,60 |
97 076,20 |
0,5022 |
1,0044 |
292 509,99 |
97 503,33 |
0,5020 |
1,0040 |
292 393,50 |
97 464,50 |
0,5020 |
1,0040 |
292 393,50 |
97 464,50 | ||||||||||||||||||||||||
ФАПы, обслуживающие от 101 жителей до 900 жителей |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
| |||||||||||||||||||||||||||
59 |
ФАП д. Вокнаволок |
316 |
+ |
1 230 500,00 |
1,8934 |
2 329 828,70 |
- |
1 914 147,66 |
0,8100 |
1,0172 |
479 905,11 |
159 968,37 |
0,8210 |
1,0136 |
478 197,33 |
159 399,11 |
0,8207 |
1,0132 |
478 022,61 |
159 340,87 |
0,8207 |
1,0132 |
478 022,61 |
159 340,87 | ||||||||||||||||||||||||
60 |
ФАП д. Заречный |
276 |
+ |
1 230 500,00 |
1,8934 |
2 329 828,70 |
- |
1 902 454,80 |
0,8100 |
1,0097 |
476 366,67 |
158 788,89 |
0,8164 |
1,0079 |
475 518,03 |
158 506,01 |
0,8160 |
1,0074 |
475 285,05 |
158 428,35 |
0,8160 |
1,0074 |
475 285,05 |
158 428,35 | ||||||||||||||||||||||||
61 |
ФАП п. Волома |
596 |
+ |
1 230 500,00 |
1,8934 |
2 329 828,70 |
- |
1 932 503,82 |
0,8100 |
1,0287 |
485 330,70 |
161 776,90 |
0,8288 |
1,0232 |
482 740,50 |
160 913,50 |
0,8279 |
1,0221 |
482 216,31 |
160 738,77 |
0,8279 |
1,0221 |
482 216,31 |
160 738,77 | ||||||||||||||||||||||||
62 |
ФАП п. Реболы |
469 |
+ |
1 230 500,00 |
1,8934 |
2 329 828,70 |
- |
1 916 042,37 |
0,8100 |
1,0285 |
485 236,35 |
161 745,45 |
0,8191 |
1,0112 |
477 090,66 |
159 030,22 |
0,8187 |
1,0107 |
476 857,68 |
158 952,56 |
0,8187 |
1,0107 |
476 857,68 |
158 952,56 | ||||||||||||||||||||||||
63 |
ФАП п. Пенинга |
235 |
+ |
1 230 500,00 |
1,8934 |
2 329 828,70 |
- |
1 901 115,75 |
0,8100 |
1,0118 |
477 357,45 |
159 119,15 |
0,8150 |
1,0062 |
474 702,60 |
158 234,20 |
0,8147 |
1,0058 |
474 527,85 |
158 175,95 |
0,8147 |
1,0058 |
474 527,85 |
158 175,95 | ||||||||||||||||||||||||
64 |
ФАП п. Тикша |
206 |
+ |
1 230 500,00 |
1,8934 |
2 329 828,70 |
- |
1 897 854,60 |
0,8100 |
1,0139 |
478 348,20 |
159 449,40 |
0,8125 |
1,0031 |
473 246,46 |
157 748,82 |
0,8123 |
1,0029 |
473 129,97 |
157 709,99 |
0,8123 |
1,0029 |
473 129,97 |
157 709,99 | ||||||||||||||||||||||||
VII. ГБУЗ "Суоярвская ЦРБ" |
3 247 |
|
16 580 741,40 |
|
11 116 809,90 |
|
|
2 825 241,78 |
941 747,26 |
|
|
2 733 150,96 |
911 050,32 |
|
|
2 825 266,20 |
941 755,40 |
|
|
2 733 150,96 |
911 050,32 | |||||||||||||||||||||||||||
ФАПы, обслуживающие от 101 жителей до 900 жителей |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
| |||||||||||||||||||||||||||
65 |
ФАП п. Вешкелица |
408 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 500 009,96 |
0,8100 |
1,0052 |
375 006,63 |
125 002,21 |
0,8142 |
1,0052 |
375 001,11 |
125 000,37 |
0,8142 |
1,0052 |
375 001,11 |
125 000,37 |
0,8142 |
1,0052 |
375 001,11 |
125 000,37 | ||||||||||||||||||||||||
66 |
ФАП п. Гумарино |
135 |
- |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
0,00 |
0,0000 |
|
0,00 |
0,00 |
0,0000 |
0,0000 |
0,00 |
0,00 |
0,0000 |
0,0000 |
0,00 |
0,00 |
0,0000 |
0,0000 |
0,00 |
0,00 | ||||||||||||||||||||||||
67 |
ФАП п. Пийтсиеки |
387 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 511 411,91 |
0,8100 |
1,0128 |
377 841,93 |
125 947,31 |
0,8204 |
1,0128 |
377 856,66 |
125 952,22 |
0,8204 |
1,0128 |
377 856,66 |
125 952,22 |
0,8204 |
1,0128 |
377 856,66 |
125 952,22 | ||||||||||||||||||||||||
68 |
ФАП п. Тойвола |
118 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 498 882,41 |
0,8100 |
1,0044 |
374 708,16 |
124 902,72 |
0,8136 |
1,0044 |
374 724,75 |
124 908,25 |
0,8136 |
1,0044 |
374 724,75 |
124 908,25 |
0,8136 |
1,0044 |
374 724,75 |
124 908,25 | ||||||||||||||||||||||||
69 |
ФАП п. Суоеки |
233 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 129 688,34 |
0,6100 |
1,0052 |
282 412,41 |
94 137,47 |
0,6132 |
1,0052 |
282 425,31 |
94 141,77 |
0,6132 |
1,0052 |
282 425,31 |
94 141,77 |
0,6132 |
1,0052 |
282 425,31 |
94 141,77 | ||||||||||||||||||||||||
70 |
ФАП п. Лахколампи |
799 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 515 671,79 |
0,8100 |
1,0157 |
378 923,82 |
126 307,94 |
0,8227 |
1,0157 |
378 915,99 |
126 305,33 |
0,8227 |
1,0157 |
378 915,99 |
126 305,33 |
0,8227 |
1,0157 |
378 915,99 |
126 305,33 | ||||||||||||||||||||||||
71 |
ФАП п. Леппясюрья |
410 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 317 433,38 |
0,8100 |
1,0063 |
375 417,00 |
125 139,00 |
0,6151 |
1,0083 |
283 300,38 |
94 433,46 |
0,8151 |
1,0063 |
375 415,62 |
125 138,54 |
0,6151 |
1,0083 |
283 300,38 |
94 433,46 | ||||||||||||||||||||||||
72 |
ФАП п. Райконкоски |
353 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 508 279,55 |
0,8100 |
1,0107 |
377 058,48 |
125 686,16 |
0,8187 |
1,0107 |
377 073,69 |
125 691,23 |
0,8187 |
1,0107 |
377 073,69 |
125 691,23 |
0,8187 |
1,0107 |
377 073,69 |
125 691,23 | ||||||||||||||||||||||||
73 |
ФАП п. Лоймола |
404 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 135 432,56 |
0,6100 |
1,0104 |
283 873,35 |
94 624,45 |
0,6163 |
1,0104 |
283 853,07 |
94 617,69 |
0,6163 |
1,0104 |
283 853,07 |
94 617,69 |
0,6163 |
1,0104 |
283 853,07 |
94 617,69 | ||||||||||||||||||||||||
IIIV. ГБУЗ "Кемская ЦРБ" |
926 |
|
6 989 486,10 |
|
5 227 174,62 |
|
|
1 306 771,83 |
435 590,61 |
|
|
1 306 800,93 |
435 600,31 |
|
|
1 306 800,93 |
435 600,31 |
|
|
1 306 800,93 |
435 600,31 | |||||||||||||||||||||||||||
ФАПы, обслуживающие от 101 жителей до 900 жителей |
|
|
|
- |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
| |||||||||||||||||||||||||||
74 |
ФАП п. Кривой Порог |
607 |
+ |
1 230 500,00 |
1,8934 |
2 329 828,70 |
- |
1 916 047,08 |
0,8100 |
1,0153 |
479 008,71 |
159 669,57 |
0,8224 |
1,0153 |
479 012,79 |
159 670,93 |
0,8224 |
1,0153 |
479 012,79 |
159 670,93 |
0,8224 |
1,0153 |
479 012,79 |
159 670,93 | ||||||||||||||||||||||||
75 |
ФАП п. Панозеро |
161 |
+ |
1 230 500,00 |
1,8934 |
2 329 828,70 |
- |
1 422 809,55 |
0,6100 |
1,0011 |
355 689,72 |
118 563,24 |
0,6107 |
1,0011 |
355 706,61 |
118 568,87 |
0,6107 |
1,0011 |
355 706,61 |
118 568,87 |
0,6107 |
1,0011 |
355 706,61 |
118 568,87 | ||||||||||||||||||||||||
76 |
ФАП п. Кузема |
158 |
+ |
1 230 500,00 |
1,8934 |
2 329 828,70 |
- |
1 888 317,99 |
0,8100 |
1,0006 |
472 073,40 |
157 357,80 |
0,8105 |
1,0006 |
472 081,53 |
157 360,51 |
0,8105 |
1,0006 |
472 081,53 |
157 360,51 |
0,8105 |
1,0006 |
472 081,53 |
157 360,51 | ||||||||||||||||||||||||
IX. ГБУЗ "Калевальская ЦРБ" |
1 098 |
|
11 649 143,50 |
|
9 262 627,59 |
|
|
2 141 040,36 |
713 680,12 |
|
|
2 373 862,41 |
791 287,47 |
|
|
2 373 862,41 |
791 287,47 |
|
|
2 373 862,41 |
791 287,47 | |||||||||||||||||||||||||||
ФАПы, обслуживающие от 101 жителей до 900 жителей |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
| |||||||||||||||||||||||||||
77 |
ФАП д. Юшкозеро |
268 |
+ |
1 230 500,00 |
1,8934 |
2 329 828,70 |
- |
1 909 817,64 |
0,8100 |
1,0058 |
474 526,71 |
158 175,57 |
0,8214 |
1,0141 |
478 430,31 |
159 476,77 |
0,8214 |
1,0141 |
478 430,31 |
159 476,77 |
0,8214 |
1,0141 |
478 430,31 |
159 476,77 | ||||||||||||||||||||||||
78 |
ФАП п. Новое Юшкозеро |
229 |
+ |
1 230 500,00 |
1,8934 |
2 329 828,70 |
- |
1 898 110,26 |
0,8100 |
1,0058 |
474 526,71 |
158 175,57 |
0,8147 |
1,0058 |
474 527,85 |
158 175,95 |
0,8147 |
1,0058 |
474 527,85 |
158 175,95 |
0,8147 |
1,0058 |
474 527,85 |
158 175,95 | ||||||||||||||||||||||||
79 |
ФАП п. Куусиниеми |
177 |
+ |
1 230 500,00 |
1,8934 |
2 329 828,70 |
- |
1 665 245,01 |
0,4200 |
1,0000 |
244 632,00 |
81 544,00 |
0,8130 |
1,0037 |
473 537,67 |
157 845,89 |
0,8130 |
1,0037 |
473 537,67 |
157 845,89 |
0,8130 |
1,0037 |
473 537,67 |
157 845,89 | ||||||||||||||||||||||||
80 |
ФАП п. Кепа |
202 |
+ |
1 230 500,00 |
1,8934 |
2 329 828,70 |
- |
1 894 592,76 |
0,8100 |
1,0039 |
473 630,28 |
157 876,76 |
0,8132 |
1,0039 |
473 654,16 |
157 884,72 |
0,8132 |
1,0039 |
473 654,16 |
157 884,72 |
0,8132 |
1,0039 |
473 654,16 |
157 884,72 | ||||||||||||||||||||||||
81 |
ФАП п. Луусалми |
222 |
+ |
1 230 500,00 |
1,8934 |
2 329 828,70 |
- |
1 894 861,92 |
0,8100 |
1,0041 |
473 724,66 |
157 908,22 |
0,8133 |
1,0041 |
473 712,42 |
157 904,14 |
0,8133 |
1,0041 |
473 712,42 |
157 904,14 |
0,8133 |
1,0041 |
473 712,42 |
157 904,14 | ||||||||||||||||||||||||
X. ГБУЗ "Сортавальская ЦРБ" |
5 754 |
|
29 476 723,88 |
|
22 266 026,91 |
|
|
5 584 479,21 |
1 861 493,07 |
|
|
5 560 515,90 |
1 853 505,30 |
|
|
5 560 515,90 |
1 853 505,30 |
|
|
5 560 515,90 |
1 853 505,30 | |||||||||||||||||||||||||||
ФАПы, обслуживающие до 100 жителей |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
| |||||||||||||||||||||||||||||
82 |
ФАП п. Маткаселькя |
85 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
927 047,64 |
0,5000 |
1,0064 |
231 761,91 |
77 253,97 |
0,5032 |
1,0064 |
231 761,91 |
77 253,97 |
0,5032 |
1,0064 |
231 761,91 |
77 253,97 |
0,5032 |
1,0064 |
231 761,91 |
77 253,97 | ||||||||||||||||||||||||
83 |
ФАП п. Лумиваара |
64 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
926 517,99 |
0,5000 |
1,0089 |
232 337,64 |
77 445,88 |
0,5024 |
1,0047 |
231 393,45 |
77 131,15 |
0,5024 |
1,0047 |
231 393,45 |
77 131,15 |
0,5024 |
1,0047 |
231 393,45 |
77 131,15 | ||||||||||||||||||||||||
ФАПы, обслуживающие от 101 жителей до 900 жителей |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
| |||||||||||||||||||||||||||
84 |
ФАП п. Заозерный |
702 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 582 892,91 |
0,8100 |
1,0607 |
395 711,82 |
131 903,94 |
0,8592 |
1,0607 |
395 727,03 |
131 909,01 |
0,8592 |
1,0607 |
395 727,03 |
131 909,01 |
0,8592 |
1,0607 |
395 727,03 |
131 909,01 | ||||||||||||||||||||||||
85 |
ФАП п. Рускеала |
604 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 569 836,97 |
0,8100 |
1,0520 |
392 466,15 |
130 822,05 |
0,8521 |
1,0520 |
392 456,94 |
130 818,98 |
0,8521 |
1,0520 |
392 456,94 |
130 818,98 |
0,8521 |
1,0520 |
392 456,94 |
130 818,98 | ||||||||||||||||||||||||
86 |
ФАП п. Партала |
159 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 512 539,46 |
0,8100 |
1,0136 |
378 140,40 |
126 046,80 |
0,8210 |
1,0136 |
378 133,02 |
126 044,34 |
0,8210 |
1,0136 |
378 133,02 |
126 044,34 |
0,8210 |
1,0136 |
378 133,02 |
126 044,34 | ||||||||||||||||||||||||
87 |
ФАП п. Пуйккола |
348 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 537 210,20 |
0,8100 |
1,0301 |
384 295,98 |
128 098,66 |
0,8344 |
1,0301 |
384 304,74 |
128 101,58 |
0,8344 |
1,0301 |
384 304,74 |
128 101,58 |
0,8344 |
1,0301 |
384 304,74 |
128 101,58 | ||||||||||||||||||||||||
88 |
ФАП п. Тиурула |
153 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 504 365,18 |
0,8100 |
1,0128 |
377 841,93 |
125 947,31 |
0,8153 |
1,0065 |
375 507,75 |
125 169,25 |
0,8153 |
1,0065 |
375 507,75 |
125 169,25 |
0,8153 |
1,0065 |
375 507,75 |
125 169,25 | ||||||||||||||||||||||||
89 |
ФАП п. Куликово |
395 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 565 885,22 |
0,8100 |
1,0340 |
385 750,95 |
128 583,65 |
0,8541 |
1,0544 |
393 378,09 |
131 126,03 |
0,8541 |
1,0544 |
393 378,09 |
131 126,03 |
0,8541 |
1,0544 |
393 378,09 |
131 126,03 | ||||||||||||||||||||||||
90 |
ФАП п. Ихала |
595 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 543 928,16 |
0,8100 |
1,0507 |
391 981,17 |
130 660,39 |
0,8337 |
1,0293 |
383 982,33 |
127 994,11 |
0,8337 |
1,0293 |
383 982,33 |
127 994,11 |
0,8337 |
1,0293 |
383 982,33 |
127 994,11 | ||||||||||||||||||||||||
91 |
ФАП п. Мийнала |
348 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 519 986,96 |
0,8100 |
1,0306 |
384 482,52 |
128 160,84 |
0,8218 |
1,0146 |
378 501,48 |
126 167,16 |
0,8218 |
1,0146 |
378 501,48 |
126 167,16 |
0,8218 |
1,0146 |
378 501,48 |
126 167,16 | ||||||||||||||||||||||||
92 |
ФАП п. Терву |
117 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 536 285,81 |
0,8100 |
1,0154 |
378 811,92 |
126 270,64 |
0,8377 |
1,0342 |
385 824,63 |
128 608,21 |
0,8377 |
1,0342 |
385 824,63 |
128 608,21 |
0,8377 |
1,0342 |
385 824,63 |
128 608,21 | ||||||||||||||||||||||||
93 |
ФАП п. Ласанен |
148 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 501 739,88 |
0,8100 |
1,0128 |
377 841,93 |
125 947,31 |
0,8134 |
1,0042 |
374 632,65 |
124 877,55 |
0,8134 |
1,0042 |
374 632,65 |
124 877,55 |
0,8134 |
1,0042 |
374 632,65 |
124 877,55 | ||||||||||||||||||||||||
94 |
ФАП Тоунан |
263 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 513 032,75 |
0,8100 |
1,0227 |
381 535,29 |
127 178,43 |
0,8189 |
1,0110 |
377 165,82 |
125 721,94 |
0,8189 |
1,0110 |
377 165,82 |
125 721,94 |
0,8189 |
1,0110 |
377 165,82 |
125 721,94 | ||||||||||||||||||||||||
95 |
ФАП п. Элисенваара |
837 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 559 458,83 |
0,8100 |
1,0727 |
400 188,63 |
133 396,21 |
0,8390 |
1,0358 |
386 423,40 |
128 807,80 |
0,8390 |
1,0358 |
386 423,40 |
128 807,80 |
0,8390 |
1,0358 |
386 423,40 |
128 807,80 | ||||||||||||||||||||||||
ФАПы, обслуживающие от 901 жителей до 1500 жителей |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
| ||||||||||||||||||||||||||||
96 |
ФАП Кааламо |
936 |
+ |
2 460 900,00 |
1,4972 |
3 684 459,48 |
- |
1 965 298,95 |
0,5100 |
1,0459 |
491 330,97 |
163 776,99 |
0,5334 |
1,0459 |
491 322,66 |
163 774,22 |
0,5334 |
1,0459 |
491 322,66 |
163 774,22 |
0,5334 |
1,0459 |
491 322,66 |
163 774,22 | ||||||||||||||||||||||||
XI. ГБУЗ "Олонецкая ЦРБ" |
4 998 |
|
20 265 200,88 |
|
13 600 432,26 |
|
|
3 400 249,92 |
1 133 416,64 |
|
|
3 400 275,72 |
1 133 425,24 |
|
|
3 399 953,31 |
1 133 317,77 |
|
|
3 399 953,31 |
1 133 317,77 | |||||||||||||||||||||||||||
ФАПы, обслуживающие до 100 жителей |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||||||||||||||||||
97 |
ФАП п. Речная Сельга |
18 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
921 774,06 |
0,5000 |
1,0013 |
230 587,44 |
76 862,48 |
0,5007 |
1,0013 |
230 610,48 |
76 870,16 |
0,5000 |
1,0000 |
230 288,07 |
76 762,69 |
0,5000 |
1,0000 |
230 288,07 |
76 762,69 |
||||||||||||||||||||||||
ФАПы, обслуживающие от 101 жителей до 900 жителей |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||||||||||||||||||
98 |
ФАП д. Мегрега |
797 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 542 560,22 |
0,8100 |
1,0337 |
385 639,02 |
128 546,34 |
0,8373 |
1,0337 |
385 640,40 |
128 546,80 |
0,8373 |
1,0337 |
385 640,40 |
128 546,80 |
0,8373 |
1,0337 |
385 640,40 |
128 546,80 |
||||||||||||||||||||||||
99 |
ФАП п. Ковера |
509 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 515 671,79 |
0,8100 |
1,0157 |
378 923,82 |
126 307,94 |
0,8227 |
1,0157 |
378 915,99 |
126 305,33 |
0,8227 |
1,0157 |
378 915,99 |
126 305,33 |
0,8227 |
1,0157 |
378 915,99 |
126 305,33 |
||||||||||||||||||||||||
100 |
ФАП д. Куйтежа |
447 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 521 548,28 |
0,8100 |
1,0196 |
380 378,79 |
126 792,93 |
0,8259 |
1,0196 |
380 389,83 |
126 796,61 |
0,8259 |
1,0196 |
380 389,83 |
126 796,61 |
0,8259 |
1,0196 |
380 389,83 |
126 796,61 |
||||||||||||||||||||||||
101 |
ФАП с. Михайловское |
317 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 514 017,89 |
0,8100 |
1,0146 |
378 513,45 |
126 171,15 |
0,8218 |
1,0146 |
378 501,48 |
126 167,16 |
0,8218 |
1,0146 |
378 501,48 |
126 167,16 |
0,8218 |
1,0146 |
378 501,48 |
126 167,16 |
||||||||||||||||||||||||
102 |
ФАП п. Верхний Олонец |
252 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
773 767,92 |
0,4200 |
1,0000 |
193 441,98 |
64 480,66 |
0,4200 |
1,0000 |
193 441,98 |
64 480,66 |
0,4200 |
1,0000 |
193 441,98 |
64 480,66 |
0,4200 |
1,0000 |
193 441,98 |
64 480,66 |
||||||||||||||||||||||||
103 |
ФАП д. Коткозеро |
718 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 542 209,31 |
0,8100 |
1,0335 |
385 564,41 |
128 521,47 |
0,8371 |
1,0335 |
385 548,30 |
128 516,10 |
0,8371 |
1,0335 |
385 548,30 |
128 516,10 |
0,8371 |
1,0335 |
385 548,30 |
128 516,10 |
||||||||||||||||||||||||
104 |
ФАП д. Устье Тулоксы |
142 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
773 767,92 |
0,4200 |
1,0000 |
193 441,98 |
64 480,66 |
0,4200 |
1,0000 |
193 441,98 |
64 480,66 |
0,4200 |
1,0000 |
193 441,98 |
64 480,66 |
0,4200 |
1,0000 |
193 441,98 |
64 480,66 |
||||||||||||||||||||||||
105 |
ФАП д. Рыпушкалицы |
819 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 546 431,90 |
0,8100 |
1,0363 |
386 609,01 |
128 869,67 |
0,8394 |
1,0363 |
386 607,63 |
128 869,21 |
0,8394 |
1,0363 |
386 607,63 |
128 869,21 |
0,8394 |
1,0363 |
386 607,63 |
128 869,21 |
||||||||||||||||||||||||
ФАПы, обслуживающие от 101 жителей до 900 жителей |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||||||||||||||||||
106 |
Туксинский ФАП |
979 |
+ |
2 460 900,00 |
1,4972 |
3 684 459,48 |
- |
1 948 682,97 |
0,5100 |
1,0370 |
487 150,02 |
162 383,34 |
0,5289 |
1,0370 |
487 177,65 |
162 392,55 |
0,5289 |
1,0370 |
487 177,65 |
162 392,55 |
0,5289 |
1,0370 |
487 177,65 |
162 392,55 |
||||||||||||||||||||||||
XII. ГБУЗ "Пряжинская ЦРБ" |
2 250 |
|
18 422 896,28 |
|
11 698 127,88 |
|
|
2 924 503,26 |
974 834,42 |
|
|
2 924 541,54 |
974 847,18 |
|
|
2 924 541,54 |
974 847,18 |
|
|
2 924 541,54 |
974 847,18 |
|||||||||||||||||||||||||||
ФАПы, обслуживающие до 100 жителей |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||||||||||||||||||
107 |
ФАП п. Верхние Важины |
67 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
921 152,28 |
0,5000 |
1,0000 |
230 288,07 |
76 762,69 |
0,5000 |
1,0000 |
230 288,07 |
76 762,69 |
0,5000 |
1,0000 |
230 288,07 |
76 762,69 |
0,5000 |
1,0000 |
230 288,07 |
76 762,69 |
||||||||||||||||||||||||
108 |
ФАП п. Падозеро |
51 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
921 152,28 |
0,5000 |
1,0000 |
230 288,07 |
76 762,69 |
0,5000 |
1,0000 |
230 288,07 |
76 762,69 |
0,5000 |
1,0000 |
230 288,07 |
76 762,69 |
0,5000 |
1,0000 |
230 288,07 |
76 762,69 |
||||||||||||||||||||||||
ФАПы, обслуживающие от 101 жителей до 900 жителей |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||||||||||||||||||||
109 |
ФАП п. Соддер |
103 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 131 547,62 |
0,6100 |
1,0069 |
282 890,01 |
94 296,67 |
0,6142 |
1,0069 |
282 885,87 |
94 295,29 |
0,6142 |
1,0069 |
282 885,87 |
94 295,29 |
0,6142 |
1,0069 |
282 885,87 |
94 295,29 |
||||||||||||||||||||||||
110 |
ФАП п. Кинелахта |
101 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
964 997,34 |
0,5200 |
1,0073 |
241 247,94 |
80 415,98 |
0,5238 |
1,0073 |
241 249,80 |
80 416,60 |
0,5238 |
1,0073 |
241 249,80 |
80 416,60 |
0,5238 |
1,0073 |
241 249,80 |
80 416,60 |
||||||||||||||||||||||||
111 |
ФАП п. Кудама |
120 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 131 187,05 |
0,6100 |
1,0066 |
282 805,74 |
94 268,58 |
0,6140 |
1,0066 |
282 793,77 |
94 264,59 |
0,6140 |
1,0066 |
282 793,77 |
94 264,59 |
0,6140 |
1,0066 |
282 793,77 |
94 264,59 |
||||||||||||||||||||||||
112 |
ФАП п. Новые Пески |
149 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 137 430,08 |
0,6100 |
1,0121 |
284 350,95 |
94 783,65 |
0,6174 |
1,0121 |
284 359,71 |
94 786,57 |
0,6174 |
1,0121 |
284 359,71 |
94 786,57 |
0,6174 |
1,0121 |
284 359,71 |
94 786,57 |
||||||||||||||||||||||||
113 |
ФАП п. Крошнозеро |
374 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 523 941,50 |
0,8100 |
1,0212 |
380 975,70 |
126 991,90 |
0,8272 |
1,0212 |
380 988,60 |
126 996,20 |
0,8272 |
1,0212 |
380 988,60 |
126 996,20 |
0,8272 |
1,0212 |
380 988,60 |
126 996,20 |
||||||||||||||||||||||||
114 |
ФАП п. Сяпся |
239 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 513 278,66 |
0,8100 |
1,0141 |
378 326,91 |
126 108,97 |
0,8214 |
1,0141 |
378 317,25 |
126 105,75 |
0,8214 |
1,0141 |
378 317,25 |
126 105,75 |
0,8214 |
1,0141 |
378 317,25 |
126 105,75 |
||||||||||||||||||||||||
ФАПы, обслуживающие от 901 жителей до 1500 жителей |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||||||||||||||||||||
115 |
ФАП п. Матросы |
1 046 |
+ |
2 460 900,00 |
1,4972 |
3 684 459,48 |
- |
2 453 441,07 |
0,6400 |
1,0404 |
613 329,87 |
204 443,29 |
0,6659 |
1,0404 |
613 370,40 |
204 456,80 |
0,6659 |
1,0404 |
613 370,40 |
204 456,80 |
0,6659 |
1,0404 |
613 370,40 |
204 456,80 |
||||||||||||||||||||||||
XIII. ГБУЗ "Лоухская ЦРБ" |
2 003 |
|
18 638 629,60 |
|
13 059 107,37 |
|
|
3 253 557,42 |
1 084 519,14 |
|
|
3 268 516,65 |
1 089 505,55 |
|
|
3 268 516,65 |
1 089 505,55 |
|
|
3 268 516,65 |
1 089 505,55 |
|||||||||||||||||||||||||||
ФАПы, обслуживающие до 100 жителей |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||||||||||||||||||
116 |
ФАП п. Тэдино |
65 |
+ |
1 230 500,00 |
1,8934 |
2 329 828,70 |
- |
1 164 914,40 |
0,5000 |
1,0000 |
291 228,60 |
97 076,20 |
0,5000 |
1,0000 |
291 228,60 |
97 076,20 |
0,5000 |
1,0000 |
291 228,60 |
97 076,20 |
0,5000 |
1,0000 |
291 228,60 |
97 076,20 |
||||||||||||||||||||||||
ФАПы, обслуживающие от 101 жителей до 900 жителей |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||||||||||||||||||
117 |
ФАП п. Сосновый |
320 |
+ |
1 230 500,00 |
1,8934 |
2 329 828,70 |
- |
978 528,00 |
0,4200 |
1,0000 |
244 632,00 |
81 544,00 |
0,4200 |
1,0000 |
244 632,00 |
81 544,00 |
0,4200 |
1,0000 |
244 632,00 |
81 544,00 |
0,4200 |
1,0000 |
244 632,00 |
81 544,00 |
||||||||||||||||||||||||
118 |
ФАП п. Энгозеро |
411 |
+ |
1 230 500,00 |
1,8934 |
2 329 828,70 |
- |
1 436 966,07 |
0,6100 |
1,0016 |
355 867,35 |
118 622,45 |
0,6187 |
1,0143 |
360 366,24 |
120 122,08 |
0,6187 |
1,0143 |
360 366,24 |
120 122,08 |
0,6187 |
1,0143 |
360 366,24 |
120 122,08 |
||||||||||||||||||||||||
119 |
ФАП п. Тунгозеро |
321 |
+ |
1 230 500,00 |
1,8934 |
2 329 828,70 |
- |
1 900 119,72 |
0,8100 |
1,0008 |
472 167,75 |
157 389,25 |
0,8172 |
1,0089 |
475 983,99 |
158 661,33 |
0,8172 |
1,0089 |
475 983,99 |
158 661,33 |
0,8172 |
1,0089 |
475 983,99 |
158 661,33 |
||||||||||||||||||||||||
120 |
ФАП п. Софпорог |
179 |
+ |
1 230 500,00 |
1,8934 |
2 329 828,70 |
- |
1 895 845,65 |
0,8100 |
1,0010 |
472 262,10 |
157 420,70 |
0,8147 |
1,0058 |
474 527,85 |
158 175,95 |
0,8147 |
1,0058 |
474 527,85 |
158 175,95 |
0,8147 |
1,0058 |
474 527,85 |
158 175,95 |
||||||||||||||||||||||||
121 |
ФАП п. Плотина |
173 |
+ |
1 230 500,00 |
1,8934 |
2 329 828,70 |
- |
1 890 254,13 |
0,8100 |
1,0010 |
472 262,10 |
157 420,70 |
0,8115 |
1,0019 |
472 664,01 |
157 554,67 |
0,8115 |
1,0019 |
472 664,01 |
157 554,67 |
0,8115 |
1,0019 |
472 664,01 |
157 554,67 |
||||||||||||||||||||||||
122 |
ФАП п. Малиновая Варакка |
122 |
+ |
1 230 500,00 |
1,8934 |
2 329 828,70 |
- |
1 888 398,39 |
0,8100 |
1,0004 |
471 979,02 |
157 326,34 |
0,8106 |
1,0008 |
472 139,79 |
157 379,93 |
0,8106 |
1,0008 |
472 139,79 |
157 379,93 |
0,8106 |
1,0008 |
472 139,79 |
157 379,93 |
||||||||||||||||||||||||
123 |
ФАП п. Амбарный |
412 |
+ |
1 230 500,00 |
1,8934 |
2 329 828,70 |
- |
1 904 081,01 |
0,8100 |
1,0029 |
473 158,50 |
157 719,50 |
0,8189 |
1,0110 |
476 974,17 |
158 991,39 |
0,8189 |
1,0110 |
476 974,17 |
158 991,39 |
0,8189 |
1,0110 |
476 974,17 |
158 991,39 |
||||||||||||||||||||||||
XIV. ГБУЗ "Республиканская больница им. В.А. Баранова" (Прионежский филиал) |
1 997 |
|
11 053 677,88 |
|
7 955 788,68 |
|
|
2 127 125,49 |
709 041,83 |
|
|
2 127 148,95 |
709 049,65 |
|
|
1 758 734,01 |
586 244,67 |
|
|
1 942 780,23 |
647 593,41 |
|||||||||||||||||||||||||||
ФАПы, обслуживающие до 100 жителей |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||||||||||||||||||||||||
124 |
ФАП д. Ялгуба |
84 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 290 921,24 |
0,9000 |
1,0016 |
415 181,76 |
138 393,92 |
0,9014 |
1,0016 |
415 163,34 |
138 387,78 |
0,5000 |
1,0000 |
230 288,07 |
76 762,69 |
0,5000 |
1,0000 |
230 288,07 |
76 762,69 |
||||||||||||||||||||||||
ФАПы, обслуживающие от 101 жителей до 900 жителей |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||||||||||||||||||||||||
125 |
ФАП д. Педасельга |
119 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 497 774,75 |
0,8100 |
1,0039 |
374 521,65 |
124 840,55 |
0,8132 |
1,0039 |
374 540,52 |
124 846,84 |
0,8128 |
1,0034 |
374 356,29 |
124 785,43 |
0,8128 |
1,0034 |
374 356,29 |
124 785,43 |
||||||||||||||||||||||||
126 |
ФАП п. Пай |
364 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 670 145,81 |
0,9000 |
1,0059 |
416 964,18 |
138 988,06 |
0,9053 |
1,0059 |
416 959,59 |
138 986,53 |
0,9078 |
1,0087 |
418 111,02 |
139 370,34 |
0,9078 |
1,0087 |
418 111,02 |
139 370,34 |
||||||||||||||||||||||||
127 |
ФАП с. Рыбрека |
426 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 329 761,64 |
0,8100 |
1,0170 |
379 408,83 |
126 469,61 |
0,8238 |
1,0170 |
379 422,63 |
126 474,21 |
0,4200 |
1,0000 |
193 441,98 |
64 480,66 |
0,8196 |
1,0118 |
377 488,20 |
125 829,40 |
||||||||||||||||||||||||
ФАПы, обслуживающие от 901 жителей до 1500 жителей |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||||||||||||||||||
128 |
ФАП ст. Шуйская |
1 004 |
+ |
2 460 900,00 |
1,4972 |
3 684 459,48 |
- |
2 167 185,24 |
0,5700 |
1,0305 |
541 049,07 |
180 349,69 |
0,5874 |
1,0305 |
541 062,87 |
180 354,29 |
0,5890 |
1,0334 |
542 536,65 |
180 845,55 |
0,5890 |
1,0334 |
542 536,65 |
180 845,55 |
||||||||||||||||||||||||
XV. ГБУЗ "Питкярантская ЦРБ" |
3 344 |
|
12 895 982,48 |
|
8 479 881,15 |
|
|
2 198 384,31 |
732 794,77 |
|
|
2 009 795,91 |
669 931,97 |
|
|
2 133 731,94 |
711 243,98 |
|
|
2 137 968,99 |
712 656,33 |
|||||||||||||||||||||||||||
ФАПы, обслуживающие от 101 жителей до 900 жителей |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||||||||||||||||||
129 |
ФАП д. Ууксу |
241 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 502 245,11 |
0,8100 |
1,0065 |
375 491,61 |
125 163,87 |
0,8153 |
1,0065 |
375 507,75 |
125 169,25 |
0,8162 |
1,0076 |
375 922,26 |
125 307,42 |
0,8149 |
1,0060 |
375 323,49 |
125 107,83 |
||||||||||||||||||||||||
130 |
ФАП д. Рауталахти |
351 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
773 767,92 |
0,4200 |
1,0000 |
193 441,98 |
64 480,66 |
0,4200 |
1,0000 |
193 441,98 |
64 480,66 |
0,4200 |
1,0000 |
193 441,98 |
64 480,66 |
0,4200 |
1,0000 |
193 441,98 |
64 480,66 |
||||||||||||||||||||||||
131 |
ФАП д. Ряймяля |
398 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 503 530,58 |
0,8100 |
1,0076 |
375 901,98 |
125 300,66 |
0,8162 |
1,0076 |
375 922,26 |
125 307,42 |
0,8170 |
1,0086 |
376 290,72 |
125 430,24 |
0,8151 |
1,0063 |
375 415,62 |
125 138,54 |
||||||||||||||||||||||||
132 |
ФАП п. Импилахти |
608 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
962 383,53 |
0,8100 |
1,0241 |
382 057,59 |
127 352,53 |
0,4200 |
1,0000 |
193 441,98 |
64 480,66 |
0,4200 |
1,0000 |
193 441,98 |
64 480,66 |
0,4200 |
1,0000 |
193 441,98 |
64 480,66 |
||||||||||||||||||||||||
133 |
ФАП п. Харлу |
560 |
+ |
1 230 500,00 |
1,4972 |
1 842 304,60 |
- |
1 492 266,72 |
0,8100 |
1,0000 |
373 066,68 |
124 355,56 |
0,8100 |
1,0000 |
373 066,68 |
124 355,56 |
0,8100 |
1,0000 |
373 066,68 |
124 355,56 |
0,8100 |
1,0000 |
373 066,68 |
124 355,56 |
||||||||||||||||||||||||
ФАПы, обслуживающие от 901 жителей до 1500 жителей |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||||||||||||||||||
134 |
ФАП д. Хийденсельга |
1 186 |
+ |
2 460 900,00 |
1,4972 |
3 684 459,48 |
- |
2 245 687,29 |
0,5100 |
1,0610 |
498 424,47 |
166 141,49 |
0,5411 |
1,0610 |
498 415,26 |
166 138,42 |
0,6748 |
1,0544 |
621 568,32 |
207 189,44 |
0,6810 |
1,0640 |
627 279,24 |
209 093,08 |
||||||||||||||||||||||||
ВСЕГО |
39 375 |
|
274 755 135,40 |
|
190 059 511,38 |
|
|
47 736 122,13 |
15 912 040,71 |
|
|
47 652 296,37 |
15 884 098,79 |
|
|
46 956 557,13 |
15 652 185,71 |
|
|
47 714 535,75 |
15 904 845,25 |
|||||||||||||||||||||||||||
* распределение между страховыми
медицинскими организациями:
Карельский филиал ООО "СМК РЕСО-Мед"
- 80%;
Филиал ООО "СК "Ингосстрах-М" в г.
Петрозаводск - 20%.
** с учетом коэффициента
доступности медицинской помощи 1,029.
Приложение N 14
к Тарифному соглашению
в сфере обязательного
медицинского страхования
Республики Карелия на 2023 год
ПОЛОВОЗРАСТНЫЕ КОЭФФИЦИЕНТЫ
ДИФФЕРЕНЦИАЦИИ, ПРИМЕНЯЕМЫЕ ДЛЯ
УСТАНОВЛЕНИЯ ПОДУШЕВОГО НОРМАТИВА
ФИНАНСИРОВАНИЯ СТОМАТОЛОГИЧЕСКОЙ
ПОМОЩИ
Коэффициенты дифференциации для половозрастных групп застрахованных лиц в Республике Карелия | |||||||||
0 - до 1 года |
1-4 года |
5-17 лет |
18-64 лет |
65 лет и старше | |||||
муж. |
жен. |
муж. |
жен. |
муж. |
жен. |
муж. |
жен. |
муж. |
жен. |
0,0240 |
0,0230 |
0,7030 |
0,6837 |
1,9596 |
2,2836 |
0,6384 |
0,9592 |
1,6000 |
1,6000 |
Приложение N 15
к Тарифному соглашению
в сфере обязательного
медицинского страхования
Республики Карелия на 2023 год
ДИФФЕРЕНЦИРОВАННЫЕ ПОДУШЕВЫЕ НОРМАТИВЫ
ФИНАНСИРОВАНИЯ МЕДИЦИНСКОЙ ПОМОЩИ ПО
ПРОФИЛЮ "СТОМАТОЛОГИЯ" И КОЭФФИЦИЕНТЫ,
ПРИМЕНЯЕМЫЕ ДЛЯ ИХ РАСЧЕТОВ, С 1 НОЯБРЯ 2024
ГОДА
(в ред. Дополнительного соглашения от 29.11.2024 N 12)
Базовый подушевой норматив (рублей)
37,82
N п/п |
Наименование МО |
Численность застрахованных лиц, прикрепленных к медицинской организации (на 01.11.2024) |
Коэффициент половозрастного состава обслуживаемого населения |
Коэффициент дифференциации на прикрепившихся к медицинской организации лиц с учетом наличия подразделений, расположенных в сельской местности, отдаленных территориях, поселках городского типа и малых городах с численностью населения до 50 тысяч человек, и расходов на их содержание и оплату труда персонала |
Коэффициент уровня расходов медицинской организации |
Коэффициент достижения целевых показателей уровня заработной платы медицинских работников, установленных "дорожными картами" развития здравоохранения в Республике Карелия |
Коэффициент дифференциации по территориям оказания медицинской помощи |
Дифференцированный подушевой норматив финансирования (в расчете на месяц), рублей |
1 |
2 |
|
3 |
4 |
5 |
6 |
7 |
8 |
1 |
ГБУЗ "Республиканская больница им. В.А. Баранова", Прионежский филиал |
12 391 |
1,1660 |
1,113 |
1 |
1,0000 |
1,455 |
71,41 |
2 |
ГБУЗ "Республиканский стоматологический центр" |
137 352 |
1,3390 |
1,000 |
1 |
1,0907 |
1,455 |
80,37 |
3 |
ГБУЗ "Городская поликлиника N 1" |
47 465 |
1,0040 |
1,000 |
1 |
0,7573 |
1,455 |
41,84 |
4 |
ГБУЗ "Городская поликлиника N 3" |
33 233 |
0,9640 |
1,000 |
1 |
0,9157 |
1,455 |
48,58 |
5 |
ГБУЗ "Городская поликлиника N 4" |
55 189 |
1,0110 |
1,000 |
1 |
0,8513 |
1,455 |
47,36 |
6 |
ГБУЗ "Беломорская ЦРБ" |
13 661 |
1,1650 |
1,200 |
1 |
1,0000 |
1,84 |
97,29 |
7 |
ГБУЗ "Кондопожская ЦРБ" |
33 646 |
1,1540 |
1,040 |
1 |
1,2291 |
1,455 |
81,17 |
8 |
ГБУЗ "Медвежьегорская ЦРБ" |
13 708 |
1,0230 |
1,040 |
1 |
1,1388 |
1,56 |
71,48 |
9 |
ООО "МЕД-ЛИДЕР" |
23 029 |
1,2580 |
1,078 |
1 |
0,8081 |
1,56 |
64,66 |
10 |
ГБУЗ "Питкярантская ЦРБ" |
15 277 |
1,2010 |
1,160 |
1 |
1,0772 |
1,455 |
82,58 |
11 |
ГБУЗ "Пряжинская ЦРБ" |
10 386 |
1,2040 |
1,160 |
1 |
1,0000 |
1,455 |
76,85 |
12 |
ГБУЗ "Сегежская ЦРБ" |
28 351 |
1,1760 |
1,040 |
1 |
1,0000 |
1,56 |
72,16 |
13 |
ГБУЗ "Сортавальская ЦРБ" |
35 443 |
1,1790 |
1,150 |
1 |
1,0000 |
1,455 |
74,61 |
14 |
ГБУЗ "Межрайонная больница N 1" |
36 385 |
1,1690 |
1,050 |
1 |
1,0000 |
1,84 |
85,42 |
15 |
ЧУЗ "КБ "РЖД-Медицина" г. Петрозаводск" |
15 281 |
0,9620 |
1,000 |
1 |
1,0023 |
1,455 |
53,06 |
|
ЧУЗ "КБ "РЖД-Медицина" г. Петрозаводск", поликлиника на станции Кемь |
1 167 |
0,9450 |
1,113 |
1 |
0,8790 |
1,84 |
64,34 |
Приложение N 16
к Тарифному соглашению
в сфере обязательного
медицинского страхования
Республики Карелия на 2023 год
ПОЛОВОЗРАСТНЫЕ КОЭФФИЦИЕНТЫ
ДИФФЕРЕНЦИАЦИИ, ПРИМЕНЯЕМЫЕ ДЛЯ
УСТАНОВЛЕНИЯ ПОДУШЕВОГО НОРМАТИВА
ФИНАНСИРОВАНИЯ СКОРОЙ МЕДИЦИНСКОЙ
ПОМОЩИ
Коэффициенты дифференциации для половозрастных групп застрахованных лиц в Республике Карелия | ||||||||||
0 - до 1 года |
1-4 года |
5-17 лет |
18-64 лет |
65 лет и старше | ||||||
муж. |
жен. |
муж. |
жен. |
муж. |
жен. |
муж. |
жен. |
муж. |
жен. | |
0,4929 |
0,4633 |
2,0170 |
1,7116 |
0,6706 |
0,6146 |
0,6552 |
0,6997 |
1,9296 |
2,4419 | |
Приложение N 17
к Тарифному соглашению
в сфере обязательного
медицинского страхования
Республики Карелия на 2023 год
ДИФФЕРЕНЦИРОВАННЫЕ ПОДУШЕВЫЕ НОРМАТИВЫ
ФИНАНСИРОВАНИЯ СКОРОЙ МЕДИЦИНСКОЙ
ПОМОЩИ, ОКАЗЫВАЕМОЙ ВНЕ МЕДИЦИНСКОЙ
ОРГАНИЗАЦИИ, И КОЭФФИЦИЕНТЫ, ПРИМЕНЯЕМЫЕ
ДЛЯ ИХ РАСЧЕТОВ, С 1 ДЕКАБРЯ 2024 ГОДА
(в ред. Дополнительного соглашения от 26.12.2024 N 13)
Базовый подушевой норматив (рублей)
91,20
N п/п |
Наименование МО |
Численность застрахованных лиц, прикрепленных к медицинской организации (на 01.12.2024) |
Коэффициент половозрастного состава обслуживаемого населения |
Коэффициент уровня расходов медицинской организации |
Коэффициент достижения целевых показателей уровня заработной платы медицинских работников, установленных "дорожными картами" развития здравоохранения в Республике Карелия |
Коэффициент дифференциации по территориям оказания медицинской помощи |
Дифференцированный подушевой норматив финансирования (в расчете на месяц), рублей |
1 |
ГБУЗ РК "Республиканская больница им. В.А. Баранова", Прионежский филиал |
9 232 |
0,9826 |
1,0279 |
1,8057 |
1,455 |
242,01 |
2 |
ГБУЗ РК "Республиканская больница скорой и экстренной медицинской помощи" |
305 654 |
0,9708 |
0,9625 |
1,7843 |
1,455 |
221,24 |
3 |
ГБУЗ РК "Беломорская ЦРБ" |
13 602 |
1,0520 |
1,0910 |
1,0165 |
1,840 |
195,78 |
4 |
ГБУЗ РК "Кондопожская ЦРБ" |
32 746 |
1,0266 |
1,0279 |
1,0000 |
1,455 |
140,03 |
5 |
ГБУЗ РК "Медвежьегорская ЦРБ" |
23 291 |
1,0334 |
1,0910 |
1,0639 |
1,560 |
170,65 |
6 |
ГБУЗ РК "Питкярантская ЦРБ" |
15 720 |
1,0617 |
1,0051 |
1,2185 |
1,455 |
172,54 |
7 |
ГБУЗ РК "Пряжинская ЦРБ" |
8 762 |
1,0686 |
1,0279 |
1,6199 |
1,455 |
236,11 |
8 |
ГБУЗ РК "Сегежская ЦРБ" |
28 232 |
1,0432 |
1,0451 |
1,0948 |
1,560 |
169,82 |
9 |
ГБУЗ РК "Сортавальская ЦРБ" |
37 378 |
1,0344 |
1,0051 |
1,0378 |
1,455 |
143,18 |
10 |
ГБУЗ РК "Межрайонная больница N 1" |
37 643 |
0,9894 |
1,0451 |
1,0000 |
1,840 |
173,52 |
Приложение N 18
к Тарифному соглашению
в сфере обязательного
медицинского страхования
Республики Карелия на 2023 год
ТАРИФЫ НА ОПЛАТУ СКОРОЙ МЕДИЦИНСКОЙ
ПОМОЩИ, ОКАЗАННОЙ ВНЕ МЕДИЦИНСКОЙ
ОРГАНИЗАЦИИ, С 1 ЯНВАРЯ 2024 ГОДА
(рублей)
N п/п |
Наименование МО |
Тариф 1 вызова |
Стоимость тромболитического препарата болюсного введения на 1 дозу |
Тариф 1 вызова в случае проведения тромболизиса с учетом коэффициента дифференциации | ||||||
|
|
без учета коэффициента дифференциации |
коэффициент дифференциации |
с учетом коэффициента дифференциации |
актилизе (алтеплаза) |
фортелизин |
метализе |
актилизе (алтеплаза) |
фортелизин |
метализе |
1 |
2 |
3 |
4 |
5 = гр. 3 x гр. 4 |
6 |
7 |
8 |
9 = гр. 5 + гр. 6 |
10 = гр. 5 + гр. 7 |
11 = гр. 5 + гр. 8 |
1 |
ГБУЗ РК "Республиканская больница скорой и экстренной медицинской помощи" |
3 770,82 |
1,455 |
5 486,54 |
52 529,00 |
50 473,50 |
63 899,00 |
58 015,54 |
55 960,04 |
69 385,54 |
2 |
ГБУЗ РК "Беломорская центральная районная больница" |
3 770,82 |
1,840 |
6 938,31 |
52 529,00 |
50 473,50 |
63 899,00 |
59 467,31 |
57 411,81 |
70 837,31 |
3 |
ГБУЗ РК "Калевальская центральная районная больница" |
3 770,82 |
1,840 |
6 938,31 |
52 529,00 |
50 473,50 |
63 899,00 |
59 467,31 |
57 411,81 |
70 837,31 |
4 |
ГБУЗ РК "Кемская центральная районная больница" |
3 770,82 |
1,840 |
6 938,31 |
52 529,00 |
50 473,50 |
63 899,00 |
59 467,31 |
57 411,81 |
70 837,31 |
5 |
ГБУЗ РК "Кондопожская центральная районная больница" |
3 770,82 |
1,455 |
5 486,54 |
52 529,00 |
50 473,50 |
63 899,00 |
58 015,54 |
55 960,04 |
69 385,54 |
6 |
ГБУЗ РК "Лоухская центральная районная больница" |
3 770,82 |
1,840 |
6 938,31 |
52 529,00 |
50 473,50 |
63 899,00 |
59 467,31 |
57 411,81 |
70 837,31 |
7 |
ГБУЗ РК "Медвежьегорская центральная районная больница" |
3 770,82 |
1,560 |
5 882,48 |
52 529,00 |
50 473,50 |
63 899,00 |
58 411,48 |
56 355,98 |
69 781,48 |
8 |
ГБУЗ РК "Олонецкая центральная районная больница" |
3 770,82 |
1,455 |
5 486,54 |
52 529,00 |
50 473,50 |
63 899,00 |
58 015,54 |
55 960,04 |
69 385,54 |
9 |
ГБУЗ РК "Питкярантская центральная районная больница" |
3 770,82 |
1,455 |
5 486,54 |
52 529,00 |
50 473,50 |
63 899,00 |
58 015,54 |
55 960,04 |
69 385,54 |
10 |
ГБУЗ РК "Республиканская больница им. В.А. Баранова", Прионежский филиал |
3 770,82 |
1,455 |
5 486,54 |
52 529,00 |
50 473,50 |
63 899,00 |
58 015,54 |
55 960,04 |
69 385,54 |
11 |
ГБУЗ РК "Пряжинская центральная районная больница" |
3 770,82 |
1,455 |
5 486,54 |
52 529,00 |
50 473,50 |
63 899,00 |
58 015,54 |
55 960,04 |
69 385,54 |
12 |
ГБУЗ РК "Пудожская центральная районная больница" |
3 770,82 |
1,560 |
5 882,48 |
52 529,00 |
50 473,50 |
63 899,00 |
58 411,48 |
56 355,98 |
69 781,48 |
13 |
ГБУЗ РК "Сегежская центральная районная больница" |
3 770,82 |
1,560 |
5 882,48 |
52 529,00 |
50 473,50 |
63 899,00 |
58 411,48 |
56 355,98 |
69 781,48 |
14 |
ГБУЗ РК "Суоярвская центральная районная больница" |
3 770,82 |
1,455 |
5 486,54 |
52 529,00 |
50 473,50 |
63 899,00 |
58 015,54 |
55 960,04 |
69 385,54 |
15 |
ГБУЗ РК "Сортавальская центральная районная больница" |
3 770,82 |
1,455 |
5 486,54 |
52 529,00 |
50 473,50 |
63 899,00 |
58 015,54 |
55 960,04 |
69 385,54 |
16 |
ГБУЗ РК "Межрайонная больница N 1" |
3 770,82 |
1,840 |
6 938,31 |
52 529,00 |
50 473,50 |
63 899,00 |
59 467,31 |
57 411,81 |
70 837,31 |
Приложение N 19
к Тарифному соглашению
в сфере обязательного
медицинского страхования
Республики Карелия на 2023 год
КОЭФФИЦИЕНТЫ УРОВНЯ МЕДИЦИНСКИХ
ОРГАНИЗАЦИЙ, ОКАЗЫВАЮЩИХ МЕДИЦИНСКУЮ
ПОМОЩЬ В СТАЦИОНАРНЫХ УСЛОВИЯХ И В
УСЛОВИЯХ ДНЕВНОГО СТАЦИОНАРА
(в ред. Дополнительного соглашения от 29.11.2024 N 12)
1 УРОВЕНЬ
1 подуровень
N п/п |
Реестровый номер F003 |
Наименование МО |
В стационарных условиях |
В условиях дневного стационара |
1 |
100025 |
ГБУЗ "Городская детская поликлиника N 1" |
x |
0,8 |
2 |
100017 |
ЧУЗ "КБ "РЖД - Медицина" г. Петрозаводск", поликлиника на станции Кемь |
x |
0,8 |
3 |
100843 |
ИП "Рианов" |
x |
0,8 |
4 |
100846 |
ООО "Визус" |
x |
0,8 |
5 |
100878 |
ООО "Центр медицины позвоночника" |
x |
0,8 |
6 |
100884 |
АО "Кондопожский ЦБК" |
x |
0,8 |
7 |
100107 |
ГБУЗ "Калевальская ЦРБ" |
0,8 |
x |
8 |
100115 |
ГБУЗ "Кемская ЦРБ" |
0,8 |
x |
9 |
100184 |
ГБУЗ "Лоухская ЦРБ" |
0,8 |
x |
10 |
100256 |
ГБУЗ "Олонецкая ЦРБ" |
0,8 |
x |
11 |
100362 |
ГБУЗ "Пудожская ЦРБ" |
0,8 |
x |
12 |
100409 |
ГБУЗ "Суоярвская ЦРБ" |
0,8 |
x |
2 подуровень
N п/п |
Реестровый номер F003 |
Наименование МО |
В стационарных условиях |
В условиях дневного стационара |
1 |
100020 |
ГБУЗ "Городская поликлиника N 1" |
x |
1 |
2 |
100021 |
ГБУЗ "Городская поликлиника N 2" |
x |
1 |
3 |
100022 |
ГБУЗ "Городская поликлиника N 3" |
x |
1 |
4 |
100023 |
ГБУЗ "Городская поликлиника N 4" |
x |
1 |
5 |
100026 |
ГБУЗ "Городская детская поликлиника N 2" |
x |
1 |
6 |
100107 |
ГБУЗ "Калевальская ЦРБ" |
x |
1 |
7 |
100115 |
ГБУЗ "Кемская ЦРБ" |
x |
1 |
8 |
100129 |
ГБУЗ "Кондопожская ЦРБ" |
1 |
1 |
9 |
100184 |
ГБУЗ "Лоухская ЦРБ" |
x |
1 |
10 |
100205 |
ГБУЗ "Толвуйская амбулатория" |
x |
1 |
11 |
100256 |
ГБУЗ "Олонецкая ЦРБ" |
x |
1 |
12 |
100282 |
ГБУЗ "Питкярантская ЦРБ" |
1 |
1 |
13 |
100362 |
ГБУЗ "Пудожская ЦРБ" |
x |
1 |
14 |
100409 |
ГБУЗ "Суоярвская ЦРБ" |
x |
1 |
15 |
100895 |
ГБУЗ "Центр паллиативной медицинской помощи" |
1 |
x |
16 |
100037 |
ООО "АВ МЕДИКАЛ ГРУПП" |
x |
1 |
17 |
100039 |
ООО "Онкологический научный центр" |
x |
1 |
18 |
100051 |
ООО "КМЦ" |
1 |
1 |
2 УРОВЕНЬ
1 подуровень
N п/п |
Реестровый номер F003 |
Наименование МО |
В стационарных условиях |
В условиях дневного стационара |
1 |
100850 |
ООО "Нефролайн - Карелия" |
x |
0,9 |
2 |
100888 |
ООО "Карельский нефрологический центр" |
x |
0,9 |
3 |
100048 |
АО "Современные медицинские технологии" |
0,9 |
x |
4 |
100043 |
ООО "Немецкая семейная клиника" |
0,9 |
0,9 |
2 подуровень
N п/п |
Реестровый номер F003 |
Наименование МО |
В стационарных условиях |
В условиях дневного стационара |
1 |
100890 |
ГБУЗ "Республиканский наркологический диспансер" |
1 |
1 |
2 |
100017 |
ЧУЗ "КБ "РЖД-Медицина" г. Петрозаводск" |
1 |
1 |
3 |
100053 |
АО "Санаторий "Марциальные воды" (с 10 апреля 2024 года) |
1 |
1 |
3 подуровень
N п/п |
Реестровый номер F003 |
Наименование МО |
В стационарных условиях |
В условиях дневного стационара |
1 |
100085 |
ГБУЗ "Беломорская ЦРБ" |
1,1 |
1,1 |
2 |
100201 |
ГБУЗ "Медвежьегорская ЦРБ" |
1,1 |
1,1 |
3 |
100702 |
ГБУЗ "Сортавальская ЦРБ" |
1,1 |
1,1 |
4 |
100836 |
ГБУЗ "Межрайонная больница N 1" |
1,1 |
1,1 |
5 |
100329 |
ГБУЗ "Пряжинская ЦРБ" |
1,1 |
1,1 |
6 |
100391 |
ГБУЗ "Сегежская ЦРБ" |
1,1 |
1,1 |
4 подуровень
N п/п |
Реестровый номер F003 |
Наименование МО |
В стационарных условиях |
В условиях дневного стационара |
1 |
100830 |
ООО "Центр инновационной эмбриологии и репродуктологии "ЭмбриЛайф" |
x |
1,2 |
2 |
100852 |
ООО "Ай-Клиник Северо-Запад" |
x |
1,2 |
3 |
100853 |
ООО "Центр ЭКО" |
x |
1,2 |
4 |
100874 |
ООО "Республиканский центр ЭКО" |
x |
1,2 |
5 |
100003 |
ГБУЗ "Госпиталь для ветеранов войн" |
1,2 |
1,2 |
6 |
100005 |
ГБУЗ "Городская детская больница" |
1,2 |
1,2 |
7 |
100006 |
ГБУЗ "Республиканский онкологический диспансер" |
1,2 |
1,2 |
8 |
100042 |
ООО "Медицинский центр АЙМЕД" |
x |
1,2 |
9 |
100879 |
АО "МЦРМ" |
x |
1,2 |
10 |
100046 |
ООО "МАТЬ И ДИТЯ Санкт-Петербург" |
x |
1,2 |
11 |
100876 |
ООО "ГЕНЕЗИС" |
x |
1,2 |
12 |
100010 |
ГБУЗ "Республиканская инфекционная больница" (с 1 апреля 2024 года) |
1,2 |
1,2 |
3 УРОВЕНЬ
1 подуровень
N п/п |
Реестровый номер F003 |
Наименование МО |
В стационарных условиях |
В условиях дневного стационара |
1 |
100866 |
ООО "Офтальмологический центр Карелии" |
1,1 |
1,1 |
2 |
100009 |
ГБУЗ "Республиканский кожно-венерологический диспансер" |
1,1 |
1,1 |
3 |
100898 |
ООО "Хирургия Грандмед" |
1,1 |
x |
4 |
100004 |
ООО "ИнноМед" |
1,1 |
1,1 |
5 |
100040 |
Акционерное общество "МЕДИЦИНА" |
1,1 |
1,1 |
6 |
100049 |
ООО "ЛДЦ МИБС" |
1,1 |
1,1 |
7 |
100044 |
АО "Европейский медицинский центр" |
1,1 |
1,1 |
8 |
100041 |
ООО "МЕДКЛУБ" |
1,1 |
x |
2 подуровень
N п/п |
Реестровый номер F003 |
Наименование МО |
В стационарных условиях |
В условиях дневного стационара |
1 |
100001 |
ГБУЗ "Республиканская больница им. В.А. Баранова" |
1,3 |
1,3 |
2 |
100002 |
ГБУЗ "Детская республиканская больница им. И.Н. Григовича" |
1,3 |
1,3 |
3 |
100033 |
ГБУЗ "Республиканский перинатальный центр им. Гуткина К.А." |
1,3 |
1,3 |
4 |
100011 |
ГБУЗ "Республиканская больница скорой и экстренной медицинской помощи" (с 1 сентября 2024 года) |
1,3 |
1,3 |
Приложение N 20
к Тарифному соглашению
в сфере обязательного
медицинского страхования
Республики Карелия на 2023 год
НОРМАТИВЫ ФИНАНСОВЫХ ЗАТРАТ НА ЕДИНИЦУ
ОБЪЕМА ПРЕДОСТАВЛЕНИЯ МЕДИЦИНСКОЙ
ПОМОЩИ ПО ПЕРЕЧНЮ ВИДОВ
ВЫСОКОТЕХНОЛОГИЧНОЙ МЕДИЦИНСКОЙ ПОМОЩИ
(СОДЕРЖАЩЕГО В ТОМ ЧИСЛЕ МЕТОДЫ ЛЕЧЕНИЯ),
ФИНАНСОВОЕ ОБЕСПЕЧЕНИЕ КОТОРЫХ
ОСУЩЕСТВЛЯЕТСЯ В РАМКАХ ТЕРРИТОРИАЛЬНОЙ
ПРОГРАММЫ ОБЯЗАТЕЛЬНОГО МЕДИЦИНСКОГО
СТРАХОВАНИЯ ЗА СЧЕТ СУБВЕНЦИИ ИЗ БЮДЖЕТА
ФЕДЕРАЛЬНОГО ФОНДА ОБЯЗАТЕЛЬНОГО
МЕДИЦИНСКОГО СТРАХОВАНИЯ БЮДЖЕТАМ
ТЕРРИТОРИАЛЬНЫХ ФОНДОВ ОБЯЗАТЕЛЬНОГО
МЕДИЦИНСКОГО СТРАХОВАНИЯ
(в
ред. Дополнительного соглашения от 29.03.2024
N 3)
В соответствии с Разделом I. приложения к Программе государственных гарантий бесплатного оказания гражданам медицинской помощи на 2024 год и на плановый период 2025 и 2026 годов |
Доля норматива, индексируемая на коэф. дифференциации |
Норматив финансовых затрат, рублей | ||||
|
|
Коэффициент дифференциации | ||||
Наименование профиля ВМП |
N группы ВМП |
|
1,228 |
1,455 |
1,555 |
1,708 |
1 |
2 |
3 |
4 |
5 |
6 |
7 |
Акушерство и гинекология |
1 |
0,35 |
171 393 |
184 004 |
189 560 |
198 060 |
|
2 |
0,41 |
264 265 |
286 757 |
296 666 |
311 826 |
|
3 |
0,17 |
164 204 |
170 304 |
172 992 |
177 103 |
|
4 |
0,31 |
296 776 |
316 282 |
324 875 |
338 022 |
Гастроэнтерология |
5 |
0,23 |
173 175 |
181 766 |
185 550 |
191 341 |
Гематология |
6 |
0,32 |
199 027 |
212 501 |
218 437 |
227 518 |
|
7 |
0,07 |
547 848 |
556 417 |
560 192 |
565 967 |
Детская хирургия в период новорожденности |
8 |
0,52 |
366 718 |
405 417 |
422 465 |
448 549 |
Дерматовенерология |
9 |
0,35 |
135 746 |
145 734 |
150 134 |
156 866 |
Комбустиология |
10 |
0,5 |
744 250 |
820 078 |
853 482 |
904 591 |
|
11 |
0,29 |
2 066 128 |
2 193 706 |
2 249 907 |
2 335 896 |
Нейрохирургия |
12 |
0,26 |
211 895 |
223 701 |
228 902 |
236 860 |
|
13 |
0,21 |
319 828 |
334 377 |
340 787 |
350 593 |
|
14 |
0,18 |
203 185 |
211 160 |
214 673 |
220 048 |
|
15 |
0,18 |
291 844 |
303 299 |
308 345 |
316 065 |
|
16 |
0,39 |
397 243 |
429 540 |
443 767 |
465 535 |
|
17 |
0,3 |
522 788 |
556 111 |
570 791 |
593 250 |
Неонатология |
18 |
0,23 |
323 380 |
339 422 |
346 490 |
357 302 |
|
19 |
0,32 |
672 638 |
718 175 |
738 236 |
768 929 |
Онкология |
20 |
0,28 |
248 978 |
263 853 |
270 406 |
280 432 |
|
21 |
0,56 |
141 170 |
157 083 |
164 094 |
174 820 |
|
22 |
0,38 |
182 566 |
197 059 |
203 443 |
213 211 |
|
23 |
0,24 |
501 371 |
527 268 |
538 677 |
556 132 |
|
24 |
0,39 |
97 253 |
105 159 |
108 642 |
113 972 |
|
25 |
0,37 |
219 016 |
235 980 |
243 453 |
254 887 |
|
26 |
0,36 |
290 886 |
312 854 |
322 531 |
337 338 |
Оториноларингология |
27 |
0,27 |
148 865 |
157 460 |
161 246 |
167 039 |
|
28 |
0,21 |
87 011 |
90 969 |
92 713 |
95 381 |
|
29 |
0,46 |
177 734 |
194 532 |
201 931 |
213 253 |
Офтальмология |
30 |
0,37 |
81 665 |
87 991 |
90 777 |
95 041 |
|
31 |
0,36 |
118 386 |
127 327 |
131 265 |
137 291 |
|
32 |
0,26 |
113 877 |
120 222 |
123 017 |
127 293 |
|
33 |
0,33 |
159 738 |
170 866 |
175 769 |
183 270 |
Педиатрия |
34 |
0,4 |
112 849 |
122 239 |
126 376 |
132 705 |
|
35 |
0,23 |
223 544 |
234 633 |
239 518 |
246 993 |
|
36 |
0,35 |
132 360 |
142 099 |
146 389 |
152 953 |
|
37 |
0,23 |
221 658 |
232 654 |
237 498 |
244 909 |
|
38 |
0,2 |
218 970 |
228 477 |
232 666 |
239 074 |
|
39 |
0,32 |
99 132 |
105 843 |
108 800 |
113 323 |
|
40 |
0,31 |
217 455 |
231 747 |
238 043 |
247 676 |
|
41 |
0,29 |
289 121 |
306 974 |
314 838 |
326 871 |
Ревматология |
42 |
0,37 |
178 236 |
192 042 |
198 123 |
207 428 |
Сердечно-сосудистая хирургия |
43 |
0,57 |
225 002 |
250 767 |
262 117 |
279 482 |
|
44 |
0,51 |
256 879 |
283 521 |
295 257 |
313 213 |
|
45 |
0,45 |
287 599 |
314 243 |
325 981 |
343 940 |
|
46 |
0,56 |
166 865 |
185 675 |
193 962 |
206 640 |
|
47 |
0,47 |
198 196 |
217 295 |
225 709 |
238 581 |
|
48 |
0,35 |
240 662 |
258 369 |
266 170 |
278 105 |
|
49 |
0,2 |
143 228 |
149 447 |
152 187 |
156 379 |
|
50 |
0,18 |
169 315 |
175 960 |
178 888 |
183 367 |
|
51 |
0,15 |
208 978 |
215 858 |
218 889 |
223 527 |
|
52 |
0,11 |
294 513 |
301 687 |
304 847 |
309 682 |
|
53 |
0,1 |
320 590 |
327 705 |
330 839 |
335 635 |
|
54 |
0,09 |
351 378 |
358 413 |
361 511 |
366 253 |
|
55 |
0,18 |
178 029 |
185 017 |
188 095 |
192 805 |
|
56 |
0,16 |
330 330 |
341 906 |
347 005 |
354 807 |
|
57 |
0,39 |
278 911 |
301 586 |
311 575 |
326 859 |
|
58 |
0,18 |
845 338 |
878 517 |
893 133 |
915 496 |
|
59 |
0,53 |
499 218 |
552 803 |
576 409 |
612 526 |
|
60 |
0,2 |
410 737 |
428 571 |
436 427 |
448 448 |
|
61 |
0,38 |
623 891 |
673 417 |
695 235 |
728 616 |
|
62 |
0,18 |
664 164 |
690 232 |
701 715 |
719 285 |
|
63 |
0,11 |
656 365 |
672 353 |
679 397 |
690 173 |
|
64 |
0,53 |
480 724 |
532 324 |
555 056 |
589 835 |
Торакальная хирургия |
65 |
0,19 |
184 080 |
191 690 |
195 042 |
200 171 |
|
66 |
0,16 |
318 392 |
329 549 |
334 464 |
341 984 |
Травматология и ортопедия |
67 |
0,26 |
175 532 |
185 312 |
189 621 |
196 213 |
|
68 |
0,34 |
365 359 |
391 529 |
403 057 |
420 696 |
|
69 |
0,24 |
206 451 |
217 115 |
221 813 |
229 000 |
|
70 |
0,46 |
290 086 |
317 502 |
329 579 |
348 057 |
|
71 |
0,09 |
425 169 |
433 681 |
437 430 |
443 167 |
|
72 |
0,32 |
368 914 |
393 889 |
404 892 |
421 726 |
|
73 |
0,33 |
365 853 |
391 341 |
402 569 |
419 748 |
Урология |
74 |
0,3 |
125 233 |
133 215 |
136 731 |
142 111 |
|
75 |
0,33 |
185 966 |
198 922 |
204 629 |
213 362 |
|
76 |
0,38 |
184 851 |
199 524 |
205 989 |
215 879 |
Хирургия |
77 |
0,21 |
214 376 |
224 129 |
228 425 |
234 998 |
|
78 |
0,28 |
235 496 |
249 566 |
255 764 |
265 247 |
Челюстно-лицевая хирургия |
79 |
0,33 |
164 531 |
175 994 |
181 043 |
188 769 |
Эндокринология |
80 |
0,18 |
238 173 |
247 521 |
251 640 |
257 940 |
|
81 |
0,33 |
136 621 |
146 139 |
150 332 |
156 748 |
Приложение N 21
к Тарифному соглашению
в сфере обязательного
медицинского страхования
Республики Карелия на 2023 год
СРЕДНЕЕ КОЛИЧЕСТВО УЕТ В ОДНОЙ
МЕДИЦИНСКОЙ УСЛУГЕ, ПРИМЕНЯЕМОЕ ДЛЯ
ОБОСНОВАНИЯ ОБЪЕМА И СТОИМОСТИ
ПОСЕЩЕНИЙ ПРИ ОКАЗАНИИ ПЕРВИЧНОЙ
МЕДИКО-САНИТАРНОЙ СПЕЦИАЛИЗИРОВАННОЙ
СТОМАТОЛОГИЧЕСКОЙ ПОМОЩИ В АМБУЛАТОРНЫХ
УСЛОВИЯХ
Код услуги |
Наименование услуги |
Число УЕТ | |
|
|
взрослый прием |
детский прием |
A12.07.001 |
Витальное окрашивание твердых тканей зуба |
0,35 |
0,35 |
A12.07.003 |
Определение индексов гигиены полости рта |
0,61 |
0,61 |
A12.07.004 |
Определение пародонтальных индексов |
0,76 |
0,76 |
B01.003.004.002 |
Проводниковая анестезия |
0,96 |
0,96 |
B01.003.004.004 |
Аппликационная анестезия |
0,31 |
0,31 |
B01.003.004.005 |
Инфильтрационная анестезия |
0,5 |
0,5 |
A06.30.002 |
Описание и интерпретация рентгенографических изображений |
0,93 |
0,93 |
A06.07.010 |
Радиовизиография челюстно-лицевой области |
0,75 |
0,75 |
A06.07.003 |
Прицельная внутриротовая контактная рентгенография |
0,75 |
0,75 |
A11.07. 026 |
Взятие образца биологического материала из очагов поражения органов рта |
1,12 |
1,12 |
A11.01.019 |
Получение соскоба с эрозивно-язвенных элементов кожи и слизистых оболочек |
1,12 |
1,12 |
A11.07.011 |
Инъекционное введение лекарственных препаратов в челюстно-лицевую область |
1,1 |
1,1 |
A25.07.001 |
Назначение лекарственных препаратов при заболеваниях полости рта и зубов |
0,25 |
0,25 |
A05.07.001 |
Электроодонтометрия зуба |
0,42 |
0,42 |
B01.064.003 |
Прием (осмотр, консультация) врача-стоматолога детского первичный |
|
1,95 |
B01.064.004 |
Прием (осмотр, консультация) врача-стоматолога детского повторный |
|
1,37 |
B04.064.001 |
Диспансерный прием (осмотр, консультация) врача-стоматолога детского |
|
1,19 |
B01.065.007 |
Прием (осмотр, консультация) врача-стоматолога первичный |
1,68 |
1,95 |
B01.065.008 |
Прием (осмотр, консультация) врача-стоматолога повторный |
1,18 |
1,37 |
B04.065.005 |
Диспансерный прием (осмотр, консультация) врача-стоматолога |
1,25 |
1,19 |
B01.065.001 |
Прием (осмотр, консультация) врача-стоматолога-терапевта первичный |
1,68 |
|
B01.065.002 |
Прием (осмотр, консультация) врача-стоматолога-терапевта повторный |
1,18 |
|
B04.065.001 |
Диспансерный прием (осмотр, консультация) врача-стоматолога-терапевта |
1,25 |
|
B01.065.003 |
Прием (осмотр, консультация) зубного врача первичный |
1,68 |
1,95 |
B01.065.004 |
Прием (осмотр, консультация) зубного врача повторный |
1,18 |
1,37 |
B04.065.003 |
Диспансерный прием (осмотр, консультация) зубного врача |
1,25 |
1,19 |
B01.065.005 |
Прием (осмотр, консультация) гигиениста стоматологического первичный |
1,5 |
1,5 |
B01.065.006 |
Прием (осмотр, консультация) гигиениста стоматологического повторный |
0,9 |
0,9 |
A03.07.001 |
Люминесцентная стоматоскопия |
0,63 |
0,63 |
A11.07.010 |
Введение лекарственных препаратов в пародонтальный карман |
0,99 |
0,99 |
A11.07.022 |
Аппликация лекарственного препарата на слизистую оболочку полости рта |
0,45 |
0,45 |
A16.07.051 |
Профессиональная гигиена полости рта и зубов <1> |
2 |
2 |
A16.07.082 |
Сошлифовывание твердых тканей зуба |
0,25 |
0,25 |
A11.07.023 |
Применение метода серебрения зуба |
0,88 |
0,88 |
A15.07.003 |
Наложение лечебной повязки при заболеваниях слизистой оболочки полости рта и пародонта в области одной челюсти |
2 |
2 |
А16.07.002.001 |
Восстановление зуба пломбой I, II, III, V, VI класс по Блэку с использованием стоматологических цементов <2> |
1,53 |
1,53 |
А16.07.002.002 |
Восстановление зуба пломбой I, II, III, V, VI класс по Блэку с использование материалов химического отверждения <2> |
1,95 |
1,95 |
А16.07.002.003 |
Восстановление зуба пломбой с нарушением контактного пункта II, III класс по Блэку с использованием стоматологических цементов <2> |
1,85 |
1,85 |
А16.07.002.004 |
Восстановление зуба пломбой с нарушением контактного пункта II, III класс по Блэку с использованием материалов химического отверждения <2> |
2,5 |
2,5 |
А16.07.002.005 |
Восстановление зуба пломбой IV класс по Блэку с использованием стеклоиномерных цементов <2> |
2,45 |
2,45 |
А16.07.002.006 |
Восстановление зуба пломбой IV класс по Блэку с использованием материалов химического отверждения <2> |
3,25 |
3,25 |
А16.07.002.007 |
Восстановление зуба пломбой из амальгамы I, V класс по Блэку <2> |
1,95 |
1,95 |
А16.07.002.008 |
Восстановление зуба пломбой из амальгамы II класс по Блэку <2> |
2,33 |
2,33 |
А16.07.002.010 |
Восстановление зуба пломбой I, V, VI класс по Блэку с использованием материалов из фотополимеров <2> |
3,35 |
3,35 |
А16.07.002.011 |
Восстановление зуба пломбой с нарушением контактного пункта II, III класс по Блэку с использованием материалов из фотополимеров <2> |
3,75 |
3,75 |
А16.07.002.012 |
Восстановление зуба пломбой IV класс по Блэку с использованием материалов из фотополимеров <2> |
4 |
4 |
А16.07.002.009 |
Наложение временной пломбы |
1,25 |
1,25 |
A16.07.091 |
Снятие временной пломбы |
0,25 |
0,25 |
A16.07.092 |
Трепанация зуба, искусственной коронки |
0,48 |
0,48 |
A16.07.008.001 |
Пломбирование корневого канала зуба пастой |
1,16 |
1,16 |
A16.07.008.002 |
Пломбирование корневого канала зуба гуттаперчивыми штифтами |
1,7 |
1,7 |
A11.07.027 |
Наложение девитализирующей пасты |
0,03 |
0,03 |
A16.07.009 |
Пульпотомия (ампутация коронковой пульпы) |
0,21 |
0,21 |
A16.07.010 |
Экстирпация пульпы |
0,46 |
0,46 |
A16.07.019 |
Временное шинирование при заболеваниях пародонта <3> |
1,98 |
1,98 |
A16.07.020.001 |
Удаление наддесневых и поддесневых зубных отложений в области зуба ручным методом <4> |
0,32 |
0,32 |
A16.07.025.001 |
Избирательное полирование зуба |
0,2 |
0,2 |
A22.07.002 |
Ультразвуковое удаление наддесневых и поддесневых зубных отложений в области зуба <4> |
0,2 |
0,2 |
A16.07.030.001 |
Инструментальная и медикаментозная обработка хорошо проходимого корневого канала |
0,92 |
0,92 |
A16.07.030.002 |
Инструментальная и медикаментозная обработка плохо проходимого корневого канала |
1,71 |
1,71 |
A16.07.030.003 |
Временное пломбирование лекарственным препаратом корневого канала |
0,5 |
0,5 |
A16.07.039 |
Закрытый кюретаж при заболеваниях пародонта в области зуба <4> |
0,31 |
0,31 |
А16.07.082.001 |
Распломбировка корневого канала, ранее леченного пастой |
2 |
2 |
А16.07.082.002 |
Распломбировка одного корневого канала ранее леченного фосфатцементом / резорцин-формальдегидным методом |
3,55 |
3,55 |
B01.067.001 |
Прием (осмотр, консультация) врача-стоматолога-хирурга первичный |
1,4 |
1,4 |
B01.067.002 |
Прием (осмотр, консультация) врача-стоматолога-хирурга повторный |
1,08 |
1,08 |
A11.03.003 |
Внутрикостное введение лекарственных препаратов |
0,82 |
0,82 |
A15.03.007 |
Наложение шины при переломах костей <5> |
6,87 |
6,87 |
A15.03.011 |
Снятие шины с одной челюсти |
1,43 |
1,43 |
A15.04.002 |
Наложение иммобилизационной повязки при вывихах (подвывихах) суставов |
2,55 |
2,55 |
A15.07.001 |
Наложение иммобилизационной повязки при вывихах (подвывихах) зубов |
2,96 |
2,96 |
A11.07.001 |
Биопсия слизистой полости рта |
1,15 |
1,15 |
A11.07.002 |
Биопсия языка |
1,15 |
1,15 |
А11.07.005 |
Биопсия слизистой преддверия полости рта |
1,15 |
1,15 |
A11.07.007 |
Биопсия тканей губы |
1,15 |
1,15 |
A11.07.008 |
Пункция кисты полости рта |
0,91 |
0,91 |
A11.07.009 |
Бужирование протоков слюнных желез |
3,01 |
3,01 |
A11.07.013 |
Пункция слюнной железы |
0,91 |
0,91 |
A11.07.014 |
Пункция тканей полости рта |
0,91 |
0,91 |
A11.07.015 |
Пункция языка |
0,91 |
0,91 |
A11.07.016 |
Биопсия слизистой ротоглотки |
1,15 |
1,15 |
A11.07.018 |
Пункция губы |
0,91 |
0,91 |
A11.07.019 |
Пункция патологического образования слизистой преддверия полости рта |
0,91 |
0,91 |
A11.07.020 |
Биопсия слюнной железы |
1,15 |
1,15 |
A15.01.003 |
Наложение повязки при операции в челюстно-лицевой области |
1,06 |
1,06 |
A15.07.002 |
Наложение повязки при операциях в полости рта |
1,06 |
1,06 |
A16.01.004 |
Хирургическая обработка раны или инфицированной ткани <6> |
1,3 |
1,3 |
A16.01.008 |
Сшивание кожи и подкожной клетчатки <7> |
0,84 |
0,84 |
A16.07.097 |
Наложение шва на слизистую оболочку рта |
0,84 |
0,84 |
A16.01.012 |
Вскрытие и дренирование флегмоны (абсцесса) |
2 |
2 |
A16.01.016 |
Удаление атеромы |
2,33 |
2,33 |
A16.01.030 |
Иссечение грануляции |
2,22 |
2,22 |
A16.04.018 |
Вправление вывиха сустава |
1 |
1 |
A16.07.095.001 |
Остановка луночного кровотечения без наложения швов методом тампонады |
1,25 |
1,25 |
A16.07.095.002 |
Остановка луночного кровотечения без наложения швов с использованием гемостатических материалов |
1 |
1 |
A16.07.001.001 |
Удаление временного зуба |
1,01 |
1,01 |
A16.07.001.002 |
Удаление постоянного зуба |
1,55 |
1,55 |
A16.07.001.003 |
Удаление зуба сложное с разъединением корней |
2,58 |
2,58 |
A16.07.024 |
Операция удаления ретинированного, дистопированного или сверхкомплектного зуба |
3 |
3 |
A16.07.040 |
Лоскутная операция в полости рта <8> |
2,7 |
2,7 |
A16.07.007 |
Резекция верхушки корня |
3,78 |
3,78 |
A16.07.011 |
Вскрытие подслизистого или поднадкостничного очага воспаления в полости рта |
1 |
1 |
A16.07.012 |
Вскрытие и дренирование одонтогенного абсцесса |
0,97 |
0,97 |
A16.07.013 |
Отсроченный кюретаж лунки удаленного зуба |
1,03 |
1,03 |
A16.07.014 |
Вскрытие и дренирование абсцесса полости рта |
2,14 |
2,14 |
A16.07.015 |
Вскрытие и дренирование очага воспаления мягких тканей лица или дна полости рта |
2,41 |
2,41 |
A16.07.016 |
Цистотомия или цистэктомия |
3,89 |
3,89 |
A16.07.017.002 |
Коррекция объема и формы альвеолярного отростка <9> |
1,22 |
1,22 |
A16.07.026 |
Гингивэктомия |
4,3 |
4,3 |
А16.07.089 |
Гингивопластика |
4,3 |
4,3 |
A16.07.038 |
Открытый кюретаж при заболеваниях пародонта в области зуба <4> |
1 |
1 |
A16.07.042 |
Пластика уздечки верхней губы |
2,1 |
2,1 |
A16.07.043 |
Пластика уздечки нижней губы |
2,1 |
2,1 |
A16.07.044 |
Пластика уздечки языка |
1 |
1 |
A16.07.096 |
Пластика перфорации верхнечелюстной пазухи |
4 |
4 |
A16.07.008.003 |
Закрытие перфорации стенки корневого канала зуба |
1,8 |
1,8 |
A16.07.058 |
Лечение перикоронита (промывание, рассечение и/или иссечение капюшона) |
1,04 |
1,04 |
A16.07.059 |
Гемисекция зуба |
2,6 |
2,6 |
A11.07.025 |
Промывание протока слюнной железы |
1,85 |
1,85 |
A16.22.012 |
Удаление камней из протоков слюнных желез |
3 |
3 |
A16.30.064 |
Иссечение свища мягких тканей |
2,25 |
2,25 |
A16.30.069 |
Снятие послеоперационных швов (лигатур) |
0,38 |
0,38 |
B01.054.001 |
Осмотр (консультация) врача-физиотерапевта |
1,5 |
1,5 |
A17.07.001 |
Электрофорез лекарственных препаратов при патологии полости рта и зубов |
1,5 |
1,5 |
A17.07.003 |
Диатермокоагуляция при патологии полости рта и зубов |
0,5 |
0,5 |
A17.07.004 |
Ионофорез при патологии полости рта и зубов |
1,01 |
1,01 |
A17.07.006 |
Депофорез корневого канала зуба |
1,5 |
1,5 |
A17.07.007 |
Дарсонвализация при патологии полости рта |
2 |
2 |
A17.07.008 |
Флюктуоризация при патологии полости рта и зубов |
1,67 |
1,67 |
A17.07.009 |
Воздействие электрическими полями при патологии полости рта и зубов |
1 |
1 |
A17.07.010 |
Воздействие токами надтональной частоты (ультратонотерапия) при патологии полости рта и зубов |
1 |
1 |
A17.07.011 |
Воздействие токами ультравысокой частоты при патологии полости рта и зубов |
1,25 |
1,25 |
A17.07.012 |
Ультравысокочастотная индуктотермия при патологии полости рта и зубов |
1,25 |
1,25 |
A20.07.001 |
Гидроорошение при заболевании полости рта и зубов |
1,5 |
1,5 |
А21.07.001 |
Вакуум-терапия в стоматологии |
0,68 |
0,68 |
A22.07.005 |
Ультрафиолетовое облучение ротоглотки |
1,25 |
1,25 |
A22.07.007 |
Ультрафонофорез лекарственных препаратов на область десен |
1 |
1 |
Ортодонтия | |||
B01.063.001 |
Прием (осмотр, консультация) врача-ортодонта первичный |
|
4,21 |
B01.063.002 |
Прием (осмотр, консультация) врача-ортодонта повторный |
|
1,38 |
B04.063.001 |
Диспансерный прием (осмотр, консультация) врача-ортодонта |
|
1,69 |
A02.07.004 |
Антропометрические исследования |
|
1,1 |
А23.07.002.027 |
Изготовление контрольной модели |
|
2,5 |
A02.07.010.001 |
Снятие оттиска с одной челюсти |
|
1,4 |
A02.07.010 |
Исследование на диагностических моделях челюстей |
|
2 |
A23.07.001.001 |
Коррекция съемного ортодонического аппарата |
|
1,75 |
A23.07.003 |
Припасовка и наложение ортодонтического аппарата |
|
1,8 |
A23.07.001.002 |
Ремонт ортодонического аппарата |
|
1,55 |
A23.07.002.037 |
Починка перелома базиса самотвердеющей пластмассой |
|
1,75 |
A23.07.002.045 |
Изготовление дуги вестибулярной с дополнительными изгибами |
|
3,85 |
A23.07.002.073 |
Изготовление дуги вестибулярной |
|
2,7 |
A23.07.002.051 |
Изготовление кольца ортодонтического |
|
4 |
A23.07.002.055 |
Изготовление коронки ортодонтической |
|
4 |
A23.07.002.058 |
Изготовление пластинки вестибулярной |
|
2,7 |
A23.07.002.059 |
Изготовление пластинки с заслоном для языка (без кламмеров) |
|
2,5 |
A23.07.002.060 |
Изготовление пластинки с окклюзионными накладками |
|
18,0 |
А16.07.053.002 |
Распил ортодонтического аппарата через винт |
|
1 |
Профилактические услуги | |||
B04.064.002 |
Профилактический прием (осмотр, консультация) врача-стоматолога детского |
|
1,57 |
B04.065.006 |
Профилактический прием (осмотр, консультация) врача-стоматолога |
1,3 |
1,57 |
B04.065.002 |
Профилактический прием (осмотр, консультация) врача-стоматолога-терапевта |
1,3 |
|
B04.065.004 |
Профилактический прием (осмотр, консультация) зубного врача |
1,3 |
1,3 |
A11.07.012 |
Глубокое фторирование эмали зуба |
0,3 |
0,3 |
A11.07.024 |
Местное применение реминерализующих препаратов в области зуба <4> |
0,7 |
0,7 |
A13.30.007 |
Обучение гигиене полости рта |
0,87 |
0,87 |
А16.07.057 |
Запечатывание фиссуры зуба герметиком |
1 |
1 |
Примечания:
<1> - одного квадранта
<2> - включая полирование пломбы
<3> - трех зубов
<4> - одного зуба
<5> - на одной челюсти
<6> - без наложения швов
<7> - один шов
<8> - в области двух-трех зубов
<9> - в области одного-двух зубов
Приложение N 22
к Тарифному соглашению
в сфере обязательного
медицинского страхования
Республики Карелия на 2023 год
КОЭФФИЦИЕНТЫ ОТНОСИТЕЛЬНОЙ
ЗАТРАТОЕМКОСТИ И КОЭФФИЦИЕНТЫ СПЕЦИФИКИ
КСГ (ДЛЯ КРУГЛОСУТОЧНЫХ СТАЦИОНАРОВ)
N п/п |
Код |
Профиль (КПГ) и КСГ |
Коэффициент относительной затратоемкости КСГ |
Коэффициент специфики |
Доля заработной платы и прочих расходов в структуре стоимости КСГ, % | |||
1 |
st01 |
Акушерское дело |
0,5 |
0,8 |
| |||
1 |
st01.001 |
Беременность без патологии, дородовая госпитализация в отделение сестринского ухода |
0,5 |
0,8 |
| |||
2 |
st02 |
Акушерство и гинекология |
0,8 |
|
| |||
2 |
st02.001 |
Осложнения, связанные с беременностью |
0,93 |
0,8 |
| |||
3 |
st02.002 |
Беременность, закончившаяся абортивным исходом |
0,28 |
1,0 |
| |||
4 |
st02.003 |
Родоразрешение |
0,98 |
1,0 |
| |||
5 |
st02.004 |
Кесарево сечение |
1,01 |
1,0 |
| |||
6 |
st02.005 |
Осложнения послеродового периода |
0,74 |
1,0 |
| |||
7 |
st02.006 |
Послеродовой сепсис |
3,21 |
1,0 |
| |||
8 |
st02.007 |
Воспалительные болезни женских половых органов |
0,71 |
1,0 |
| |||
9 |
st02.008 |
Доброкачественные новообразования, новообразования in situ, неопределенного и неизвестного характера женских половых органов |
0,89 |
0,9 |
| |||
10 |
st02.009 |
Другие болезни, врожденные аномалии, повреждения женских половых органов |
0,46 |
0,9 |
| |||
11 |
st02.010 |
Операции на женских половых органах (уровень 1) |
0,39 |
1,0 |
| |||
12 |
st02.011 |
Операции на женских половых органах (уровень 2) |
0,58 |
1,0 |
| |||
13 |
st02.012 |
Операции на женских половых органах (уровень 3) |
1,17 |
1,0 |
| |||
14 |
st02.013 |
Операции на женских половых органах (уровень 4) |
2,2 |
1,0 |
| |||
15 |
st02.014 |
Слинговые операции при недержании мочи |
3,85 |
1,0 |
30,45% | |||
16 |
st02.015 |
Операции на женских половых органах (уровень 5) |
3,56 |
1,0 |
38,49% | |||
17 |
st02.016 |
Операции на женских половых органах (уровень 6) |
4,46 |
1,0 |
31,98% | |||
18 |
st02.017 |
Операции на женских половых органах (уровень 7) |
4,97 |
1,0 |
33,61% | |||
3 |
st03 |
Аллергология и иммунология |
1,25 |
|
| |||
19 |
st03.001 |
Нарушения с вовлечением иммунного механизма |
4,52 |
0,8 |
| |||
20 |
st03.002 |
Ангионевротический отек, анафилактический шок |
0,27 |
0,9 |
| |||
4 |
st04 |
Гастроэнтерология |
1,04 |
|
| |||
21 |
st04.001 |
Язва желудка и двенадцатиперстной кишки |
0,89 |
0,9 |
| |||
22 |
st04.002 |
Воспалительные заболевания кишечника |
2,01 |
0,8 |
| |||
23 |
st04.003 |
Болезни печени, невирусные (уровень 1) |
0,86 |
0,9 |
| |||
24 |
st04.004 |
Болезни печени, невирусные (уровень 2) |
1,21 |
0,9 |
| |||
25 |
st04.005 |
Болезни поджелудочной железы |
0,87 |
0,8 |
| |||
26 |
st04.006 |
Панкреатит с синдромом органной дисфункции |
4,19 |
1,0 |
| |||
5 |
st05 |
Гематология |
1,66 |
|
| |||
27 |
st05.001 |
Анемии (уровень 1) |
0,94 |
0,8 |
| |||
28 |
st05.002 |
Анемии (уровень 2) |
5,32 |
0,8 |
| |||
29 |
st05.003 |
Нарушения свертываемости крови |
4,5 |
0,8 |
| |||
30 |
st05.004 |
Другие болезни крови и кроветворных органов (уровень 1) |
1,09 |
0,8 |
| |||
31 |
st05.005 |
Другие болезни крови и кроветворных органов (уровень 2) |
4,51 |
1,0 |
| |||
32 |
st05.008 |
Лекарственная терапия при доброкачественных заболеваниях крови и пузырном заносе |
2,05 |
1,0 |
| |||
6 |
st06 |
Дерматовенерология |
0,8 |
|
| |||
33 |
st06.004 |
Лечение дерматозов с применением наружной терапии |
0,32 |
0,8 |
97,47% | |||
34 |
st06.005 |
Лечение дерматозов с применением наружной терапии, физиотерапии, плазмафереза |
1,39 |
0,8 |
98,49% | |||
35 |
st06.006 |
Лечение дерматозов с применением наружной и системной терапии |
2,1 |
0,8 |
99,04% | |||
36 |
st06.007 |
Лечение дерматозов с применением наружной терапии и фототерапии |
2,86 |
0,8 |
98,00% | |||
7 |
st07 |
Детская кардиология |
1,84 |
1,0 |
| |||
37 |
st07.001 |
Врожденные аномалии сердечно-сосудистой системы, дети |
1,84 |
1,0 |
| |||
8 |
st08 |
Детская онкология |
6,36 |
1,0 |
| |||
38 |
st08.001 |
Лекарственная терапия при злокачественных новообразованиях других локализаций (кроме лимфоидной и кроветворной тканей), дети |
4,37 |
1,0 |
| |||
39 |
st08.002 |
Лекарственная терапия при остром лейкозе, дети |
7,82 |
1,0 |
| |||
40 |
st08.003 |
Лекарственная терапия при других злокачественных новообразованиях лимфоидной и кроветворной тканей, дети |
5,68 |
1,0 |
| |||
9 |
st09 |
Детская урология-андрология |
1,15 |
|
| |||
41 |
st09.001 |
Операции на мужских половых органах, дети (уровень 1) |
0,97 |
1,0 |
| |||
42 |
st09.002 |
Операции на мужских половых органах, дети (уровень 2) |
1,11 |
1,4 |
| |||
43 |
st09.003 |
Операции на мужских половых органах, дети (уровень 3) |
1,97 |
1,0 |
| |||
44 |
st09.004 |
Операции на мужских половых органах, дети (уровень 4) |
2,78 |
1,4 |
| |||
45 |
st09.005 |
Операции на почке и мочевыделительной системе, дети (уровень 1) |
1,15 |
1,4 |
| |||
46 |
st09.006 |
Операции на почке и мочевыделительной системе, дети (уровень 2) |
1,22 |
1,0 |
| |||
47 |
st09.007 |
Операции на почке и мочевыделительной системе, дети (уровень 3) |
1,78 |
1,4 |
| |||
48 |
st09.008 |
Операции на почке и мочевыделительной системе, дети (уровень 4) |
2,23 |
1,4 |
| |||
49 |
st09.009 |
Операции на почке и мочевыделительной системе, дети (уровень 5) |
2,36 |
1,4 |
| |||
50 |
st09.010 |
Операции на почке и мочевыделительной системе, дети (уровень 6) |
4,28 |
1,0 |
| |||
51 |
st09.011 |
Операции на почке и мочевыделительной системе, дети (уровень 7) |
4,4 |
1,0 |
16,23% | |||
10 |
st10 |
Детская хирургия |
1,1 |
|
| |||
52 |
st10.001 |
Детская хирургия (уровень 1) |
2,95 |
1,4 |
| |||
53 |
st10.002 |
Детская хирургия (уровень 2) |
5,33 |
1,1 |
| |||
54 |
st10.003 |
Аппендэктомия, дети |
0,77 |
1,0 |
| |||
55 |
st10.005 |
Операции по поводу грыж, дети (уровень 1) |
0,88 |
1,0 |
| |||
56 |
st10.006 |
Операции по поводу грыж, дети (уровень 2) |
1,05 |
1,0 |
| |||
57 |
st10.007 |
Операции по поводу грыж, дети (уровень 3) |
1,25 |
1,4 |
| |||
58 |
st10.008 |
Другие операции на органах брюшной полости, дети |
2,29 |
1,0 |
32,42% | |||
11 |
st11 |
Детская эндокринология |
1,48 |
|
| |||
59 |
st11.001 |
Сахарный диабет, дети |
1,51 |
1,0 |
| |||
60 |
st11.002 |
Заболевания гипофиза, дети |
2,26 |
1,4 |
| |||
61 |
st11.003 |
Другие болезни эндокринной системы, дети (уровень 1) |
1,38 |
0,9 |
| |||
62 |
st11.004 |
Другие болезни эндокринной системы, дети (уровень 2) |
2,82 |
1,4 |
| |||
12 |
st12 |
Инфекционные болезни |
0,65 |
|
| |||
63 |
st12.001 |
Кишечные инфекции, взрослые |
0,58 |
0,8 |
| |||
64 |
st12.002 |
Кишечные инфекции, дети |
0,62 |
0,8 |
| |||
65 |
st12.003 |
Вирусный гепатит острый |
1,4 |
1,2 |
| |||
66 |
st12.004 |
Вирусный гепатит хронический |
1,27 |
1,2 |
| |||
67 |
st12.005 |
Сепсис, взрослые |
3,12 |
0,8 |
| |||
68 |
st12.006 |
Сепсис, дети |
4,51 |
1,1 |
| |||
69 |
st12.007 |
Сепсис с синдромом органной дисфункции |
7,2 |
0,8 |
| |||
70 |
st12.008 |
Другие инфекционные и паразитарные болезни, взрослые |
1,18 |
0,8 |
| |||
71 |
st12.009 |
Другие инфекционные и паразитарные болезни, дети |
0,98 |
0,8 |
| |||
72 |
st12.010 |
Респираторные инфекции верхних дыхательных путей с осложнениями, взрослые |
0,35 |
0,8 |
| |||
73 |
st12.011 |
Респираторные инфекции верхних дыхательных путей, дети |
0,5 |
0,8 |
| |||
74 |
st12.012 |
Грипп, вирус гриппа идентифицирован |
1,0 |
0,8 |
| |||
75 |
st12.013 |
Грипп и пневмония с синдромом органной дисфункции |
4,4 |
1,0 |
| |||
76 |
st12.014 |
Клещевой энцефалит |
2,3 |
0,8 |
| |||
77 |
st12.015 |
Коронавирусная инфекция COVID-19 (уровень 1) |
1,89 |
0,8 |
91,12% | |||
78 |
st12.016 |
Коронавирусная инфекция COVID-19 (уровень 2) |
4,08 |
0,8 |
61,30% | |||
79 |
st12.017 |
Коронавирусная инфекция COVID-19 (уровень 3) |
6,17 |
0,8 |
63,24% | |||
80 |
st12.018 |
Коронавирусная инфекция COVID-19 (уровень 4) |
12,07 |
0,8 |
77,63% | |||
81 |
st12.019 |
Коронавирусная инфекция COVID-19 (долечивание) |
2,07 |
0,8 |
| |||
13 |
st13 |
Кардиология |
1,49 |
|
| |||
82 |
st13.001 |
Нестабильная стенокардия, инфаркт миокарда, легочная эмболия (уровень 1) |
1,42 |
0,8 |
| |||
83 |
st13.002 |
Нестабильная стенокардия, инфаркт миокарда, легочная эмболия (уровень 2) |
2,81 |
1,0 |
| |||
84 |
st13.004 |
Нарушения ритма и проводимости (уровень 1) |
1,12 |
0,9 |
| |||
85 |
st13.005 |
Нарушения ритма и проводимости (уровень 2) |
2,01 |
1,0 |
| |||
86 |
st13.006 |
Эндокардит, миокардит, перикардит, кардиомиопатии (уровень 1) |
1,42 |
0,8 |
| |||
87 |
st13.007 |
Эндокардит, миокардит, перикардит, кардиомиопатии (уровень 2) |
2,38 |
1,0 |
| |||
88 |
st13.008 |
Инфаркт миокарда, легочная эмболия, лечение с применением тромболитической терапии (уровень 1) |
1,61 |
1,0 |
| |||
89 |
st13.009 |
Инфаркт миокарда, легочная эмболия, лечение с применением тромболитической терапии (уровень 2) |
2,99 |
1,0 |
| |||
90 |
st13.010 |
Инфаркт миокарда, легочная эмболия, лечение с применением тромболитической терапии (уровень 3) |
3,54 |
1,0 |
| |||
14 |
st14 |
Колопроктология |
1,36 |
1,0 |
| |||
91 |
st14.001 |
Операции на кишечнике и анальной области (уровень 1) |
0,84 |
1,0 |
| |||
92 |
st14.002 |
Операции на кишечнике и анальной области (уровень 2) |
1,74 |
1,0 |
| |||
93 |
st14.003 |
Операции на кишечнике и анальной области (уровень 3) |
2,49 |
1,0 |
| |||
94 |
st14.004 |
Операции на кишечнике и анальной области (уровень 4) |
7,23 |
1,0 |
33,32% | |||
15 |
st15 |
Неврология |
1,12 |
|
| |||
95 |
st15.001 |
Воспалительные заболевания ЦНС, взрослые |
0,98 |
0,8 |
| |||
96 |
st15.002 |
Воспалительные заболевания ЦНС, дети |
1,55 |
1,0 |
| |||
97 |
st15.003 |
Дегенеративные болезни нервной системы |
0,84 |
0,8 |
| |||
98 |
st15.004 |
Демиелинизирующие болезни нервной системы |
1,33 |
0,8 |
| |||
99 |
st15.005 |
Эпилепсия, судороги (уровень 1) |
0,96 |
0,9 |
| |||
100 |
st15.007 |
Расстройства периферической нервной системы |
1,02 |
0,8 |
| |||
101 |
st15.008 |
Неврологические заболевания, лечение с применением ботулотоксина (уровень 1) |
1,43 |
0,8 |
| |||
102 |
st15.009 |
Неврологические заболевания, лечение с применением ботулотоксина (уровень 2) |
2,11 |
1,0 |
| |||
103 |
st15.010 |
Другие нарушения нервной системы (уровень 1) |
0,74 |
0,8 |
| |||
104 |
st15.011 |
Другие нарушения нервной системы (уровень 2) |
0,99 |
0,8 |
| |||
105 |
st15.012 |
Транзиторные ишемические приступы, сосудистые мозговые синдромы |
1,15 |
1,0 |
| |||
106 |
st15.013 |
Кровоизлияние в мозг |
2,82 |
1,0 |
| |||
107 |
st15.014 |
Инфаркт мозга (уровень 1) |
2,52 |
1,0 |
| |||
108 |
st15.015 |
Инфаркт мозга (уровень 2) |
3,12 |
1,0 |
| |||
109 |
st15.016 |
Инфаркт мозга (уровень 3) |
4,51 |
1,0 |
| |||
110 |
st15.017 |
Другие цереброваскулярные болезни |
0,82 |
1,0 |
| |||
111 |
st15.018 |
Эпилепсия, судороги (уровень 2) |
2,3 |
1,4 |
| |||
112 |
st15.019 |
Эпилепсия (уровень 3) |
3,16 |
1,4 |
| |||
113 |
st15.020 |
Эпилепсия (уровень 4) |
4,84 |
1,4 |
|
|||
16 |
st16 |
Нейрохирургия |
1,2 |
|
|
|||
114 |
st16.001 |
Паралитические синдромы, травма спинного мозга (уровень 1) |
0,98 |
0,9 |
|
|||
115 |
st16.002 |
Паралитические синдромы, травма спинного мозга (уровень 2) |
1,49 |
1,0 |
|
|||
116 |
st16.003 |
Дорсопатии, спондилопатии, остеопатии |
0,68 |
0,9 |
|
|||
117 |
st16.004 |
Травмы позвоночника |
1,01 |
0,9 |
|
|||
118 |
st16.005 |
Сотрясение головного мозга |
0,4 |
0,9 |
|
|||
119 |
st16.006 |
Переломы черепа, внутричерепная травма |
1,54 |
0,9 |
|
|||
120 |
st16.007 |
Операции на центральной нервной системе и головном мозге (уровень 1) |
4,13 |
1,0 |
|
|||
121 |
st16.008 |
Операции на центральной нервной системе и головном мозге (уровень 2) |
5,82 |
1,0 |
|
|||
122 |
st16.009 |
Операции на периферической нервной системе (уровень 1) |
1,41 |
1,0 |
|
|||
123 |
st16.010 |
Операции на периферической нервной системе (уровень 2) |
2,19 |
1,0 |
|
|||
124 |
st16.011 |
Операции на периферической нервной системе (уровень 3) |
2,42 |
1,0 |
|
|||
125 |
st16.012 |
Доброкачественные новообразования нервной системы |
1,02 |
0,8 |
|
|||
17 |
st17 |
Неонатология |
2,96 |
|
|
|||
126 |
st17.001 |
Малая масса тела при рождении, недоношенность |
4,21 |
1,1 |
|
|||
127 |
st17.002 |
Крайне малая масса тела при рождении, крайняя незрелость |
15,63 |
1,1 |
|
|||
128 |
st17.003 |
Лечение новорожденных с тяжелой патологией с применением аппаратных методов поддержки или замещения витальных функций |
7,4 |
1,1 |
|
|||
129 |
st17.004 |
Геморрагические и гемолитические нарушения у новорожденных |
1,92 |
1,0 |
|
|||
130 |
st17.005 |
Другие нарушения, возникшие в перинатальном периоде (уровень 1) |
1,39 |
1,0 |
|
|||
131 |
st17.006 |
Другие нарушения, возникшие в перинатальном периоде (уровень 2) |
1,89 |
1,1 |
|
|||
132 |
st17.007 |
Другие нарушения, возникшие в перинатальном периоде (уровень 3) |
2,56 |
1,1 |
|
|||
18 |
st18 |
Нефрология (без диализа) |
1,69 |
|
|
|||
133 |
st18.001 |
Почечная недостаточность |
1,66 |
0,8 |
|
|||
134 |
st18.002 |
Формирование, имплантация, реконструкция, удаление, смена доступа для диализа |
1,82 |
0,8 |
|
|||
135 |
st18.003 |
Гломерулярные болезни |
1,71 |
0,8 |
|
|||
19 |
st19 |
Онкология |
4,26 |
1,0 |
|
|||
136 |
st19.001 |
Операции на женских половых органах при злокачественных новообразованиях (уровень 1) |
2,41 |
1,0 |
|
|||
137 |
st19.002 |
Операции на женских половых органах при злокачественных новообразованиях (уровень 2) |
4,02 |
1,0 |
|
|||
138 |
st19.003 |
Операции на женских половых органах при злокачественных новообразованиях (уровень 3) |
4,89 |
1,0 |
|
|||
139 |
st19.004 |
Операции на кишечнике и анальной области при злокачественных новообразованиях (уровень 1) |
3,05 |
1,0 |
|
|||
140 |
st19.005 |
Операции на кишечнике и анальной области при злокачественных новообразованиях (уровень 2) |
5,31 |
1,0 |
|
|||
141 |
st19.006 |
Операции при злокачественных новообразованиях почки и мочевыделительной системы (уровень 1) |
1,66 |
1,0 |
|
|||
142 |
st19.007 |
Операции при злокачественных новообразованиях почки и мочевыделительной системы (уровень 2) |
2,77 |
1,0 |
|
|||
143 |
st19.008 |
Операции при злокачественных новообразованиях почки и мочевыделительной системы (уровень 3) |
4,32 |
1,0 |
|
|||
144 |
st19.009 |
Операции при злокачественных новообразованиях кожи (уровень 1) |
1,29 |
1,0 |
|
|||
145 |
st19.010 |
Операции при злокачественных новообразованиях кожи (уровень 2) |
1,55 |
1,0 |
|
|||
146 |
st19.011 |
Операции при злокачественных новообразованиях кожи (уровень 3) |
2,66 |
1,0 |
|
|||
147 |
st19.012 |
Операции при злокачественном новообразовании щитовидной железы (уровень 1) |
2,29 |
1,0 |
|
|||
148 |
st19.013 |
Операции при злокачественном новообразовании щитовидной железы (уровень 2) |
2,49 |
1,0 |
|
|||
149 |
st19.014 |
Мастэктомия, другие операции при злокачественном новообразовании молочной железы (уровень 1) |
2,79 |
1,0 |
|
|||
150 |
st19.015 |
Мастэктомия, другие операции при злокачественном новообразовании молочной железы (уровень 2) |
3,95 |
1,0 |
|
|||
151 |
st19.016 |
Операции при злокачественном новообразовании желчного пузыря, желчных протоков и поджелудочной железы (уровень 1) |
2,38 |
1,0 |
|
|||
152 |
st19.017 |
Операции при злокачественном новообразовании желчного пузыря, желчных протоков и поджелудочной железы (уровень 2) |
4,44 |
1,0 |
|
|||
153 |
st19.018 |
Операции при злокачественном новообразовании пищевода, желудка (уровень 1) |
2,17 |
1,0 |
|
|||
154 |
st19.019 |
Операции при злокачественном новообразовании пищевода, желудка (уровень 2) |
3,43 |
1,0 |
|
|||
155 |
st19.020 |
Операции при злокачественном новообразовании пищевода, желудка (уровень 3) |
4,27 |
1,0 |
|
|||
156 |
st19.021 |
Другие операции при злокачественном новообразовании брюшной полости |
3,66 |
1,0 |
|
|||
157 |
st19.022 |
Операции на органе слуха, придаточных пазухах носа и верхних дыхательных путях при злокачественных новообразованиях |
2,81 |
1,0 |
|
|||
158 |
st19.023 |
Операции на нижних дыхательных путях и легочной ткани при злокачественных новообразованиях (уровень 1) |
3,42 |
1,0 |
|
|||
159 |
st19.024 |
Операции на нижних дыхательных путях и легочной ткани при злокачественных новообразованиях (уровень 2) |
5,31 |
1,0 |
|
|||
160 |
st19.025 |
Операции при злокачественных новообразованиях мужских половых органов (уровень 1) |
2,86 |
1,0 |
|
|||
161 |
st19.026 |
Операции при злокачественных новообразованиях мужских половых органов (уровень 2) |
4,31 |
1,0 |
|
|||
162 |
st19.123 |
Прочие операции при ЗНО (уровень 1) |
1,11 |
1,0 |
28,13% |
|||
163 |
st19.124 |
Прочие операции при ЗНО (уровень 2) |
2,9 |
1,0 |
39,56% |
|||
164 |
st19.037 |
Фебрильная нейтропения, агранулоцитоз вследствие проведения лекарственной терапии злокачественных новообразований |
2,93 |
1,0 |
|
|||
165 |
st19.038 |
Установка, замена порт-системы (катетера) для лекарственной терапии злокачественных новообразований |
1,24 |
1,0 |
|
|||
166 |
st19.075 |
Лучевая терапия (уровень 1) |
0,79 |
1,0 |
|
|||
167 |
st19.076 |
Лучевая терапия (уровень 2) |
1,14 |
1,0 |
|
|||
168 |
st19.077 |
Лучевая терапия (уровень 3) |
2,46 |
1,0 |
|
|||
169 |
st19.078 |
Лучевая терапия (уровень 4) |
2,51 |
1,0 |
|
|||
170 |
st19.079 |
Лучевая терапия (уровень 5) |
2,82 |
1,0 |
|
|||
171 |
st19.080 |
Лучевая терапия (уровень 6) |
4,51 |
1,0 |
|
|||
172 |
st19.081 |
Лучевая терапия (уровень 7) |
4,87 |
1,0 |
|
|||
173 |
st19.082 |
Лучевая терапия (уровень 8) |
14,45 |
1,0 |
8,58% |
|||
174 |
st19.084 |
Лучевая терапия в сочетании с лекарственной терапией (уровень 2) |
3,78 |
1,0 |
87,08% |
|||
175 |
st19.085 |
Лучевая терапия в сочетании с лекарственной терапией (уровень 3) |
4,37 |
1,0 |
88,84% |
|||
176 |
st19.086 |
Лучевая терапия в сочетании с лекарственной терапией (уровень 4) |
5,85 |
1,0 |
87,05% |
|||
177 |
st19.087 |
Лучевая терапия в сочетании с лекарственной терапией (уровень 5) |
6,57 |
1,0 |
88,49% |
|||
178 |
st19.088 |
Лучевая терапия в сочетании с лекарственной терапией (уровень 6) |
9,49 |
1,0 |
46,03% |
|||
179 |
st19.089 |
Лучевая терапия в сочетании с лекарственной терапией (уровень 7) |
16,32 |
1,0 |
26,76% |
|||
180 |
st19.090 |
ЗНО лимфоидной и кроветворной тканей без специального противоопухолевого лечения (уровень 1) |
0,38 |
1,0 |
|
|||
181 |
st19.091 |
ЗНО лимфоидной и кроветворной тканей без специального противоопухолевого лечения (уровень 2) |
1,29 |
1,0 |
|
|||
182 |
st19.092 |
ЗНО лимфоидной и кроветворной тканей без специального противоопухолевого лечения (уровень 3) |
2,75 |
1,0 |
|
|||
183 |
st19.093 |
ЗНО лимфоидной и кроветворной тканей без специального противоопухолевого лечения (уровень 4) |
5,21 |
1,0 |
|
|||
184 |
st19.094 |
ЗНО лимфоидной и кроветворной тканей, лекарственная терапия, взрослые (уровень 1) |
1,34 |
1,0 |
75,76% |
|||
185 |
st19.095 |
ЗНО лимфоидной и кроветворной тканей, лекарственная терапия, взрослые (уровень 2) |
3,48 |
1,0 |
75,76% |
|||
186 |
st19.096 |
ЗНО лимфоидной и кроветворной тканей, лекарственная терапия, взрослые (уровень 3) |
6,91 |
1,0 |
75,76% |
|||
187 |
st19.097 |
ЗНО лимфоидной и кроветворной тканей, лекарственная терапия с применением отдельных препаратов (по перечню), взрослые (уровень 1) |
2,49 |
1,0 |
34,68% |
|||
188 |
st19.098 |
ЗНО лимфоидной и кроветворной тканей, лекарственная терапия с применением отдельных препаратов (по перечню), взрослые (уровень 2) |
4,83 |
1,0 |
54,54% |
|||
189 |
st19.099 |
ЗНО лимфоидной и кроветворной тканей, лекарственная терапия с применением отдельных препаратов (по перечню), взрослые (уровень 3) |
7,87 |
1,0 |
62,75% |
|||
190 |
st19.100 |
ЗНО лимфоидной и кроветворной тканей, лекарственная терапия с применением отдельных препаратов (по перечню), взрослые (уровень 4) |
13,01 |
1,0 |
5,02% |
|||
191 |
st19.101 |
ЗНО лимфоидной и кроветворной тканей, лекарственная терапия с применением отдельных препаратов (по перечню), взрослые (уровень 5) |
15,66 |
1,0 |
16,99% |
|||
192 |
st19.102 |
ЗНО лимфоидной и кроветворной тканей, лекарственная терапия с применением отдельных препаратов (по перечню), взрослые (уровень 6) |
18,6 |
1,0 |
26,29% |
|||
193 |
st19.103 |
Лучевые повреждения |
2,64 |
1,0 |
|
|||
194 |
st19.104 |
Эвисцерация малого таза при лучевых повреждениях |
19,75 |
1,0 |
|
|||
195 |
st19.122 |
Посттрансплантационный период после пересадки костного мозга |
21,02 |
1,0 |
62,44% |
|||
196 |
st19.144 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 1) |
0,36 |
1,0 |
58,94% |
|||
197 |
st19.145 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 2) |
0,63 |
1,0 |
44,62% |
|||
198 |
st19.146 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 3) |
0,89 |
1,0 |
39,95% |
|||
199 |
st19.147 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 4) |
1,26 |
1,0 |
20,78% |
|||
200 |
st19.148 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 5) |
1,68 |
1,0 |
29,77% |
|||
201 |
st19.149 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 6) |
2,37 |
1,0 |
10,42% |
|||
202 |
st19.150 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 7) |
3,2 |
1,0 |
18,31% |
|||
203 |
st19.151 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 8) |
3,87 |
1,0 |
7,76% |
|||
204 |
st19.152 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 9) |
4,49 |
1,0 |
6,02% |
|||
205 |
st19.153 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 10) |
4,93 |
1,0 |
7,08% |
|||
206 |
st19.154 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 11) |
6,7 |
1,0 |
3,54% |
|||
207 |
st19.155 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 12) |
7,62 |
1,0 |
3,10% |
|||
208 |
st19.156 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 13) |
8,74 |
1,0 |
2,80% |
|||
209 |
st19.157 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 14) |
9,9 |
1,0 |
2,24% |
|||
210 |
st19.158 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 15) |
11,28 |
1,0 |
1,88% |
|||
211 |
st19.159 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 16) |
14,93 |
1,0 |
1,62% |
|||
212 |
st19.160 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 17) |
17,37 |
1,0 |
1,37% |
|||
213 |
st19.161 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 18) |
19,34 |
1,0 |
1,10% |
|||
214 |
st19.162 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 19) |
34,75 |
1,0 |
0,61% |
|||
20 |
st20 |
Оториноларингология |
0,87 |
|
|
|||
215 |
st20.001 |
Доброкачественные новообразования, новообразования in situ уха, горла, носа, полости рта |
0,66 |
0,9 |
|
|||
216 |
st20.002 |
Средний отит, мастоидит, нарушения вестибулярной функции |
0,47 |
0,9 |
|
|||
217 |
st20.003 |
Другие болезни уха |
0,61 |
0,9 |
|
|||
218 |
st20.004 |
Другие болезни и врожденные аномалии верхних дыхательных путей, симптомы и признаки, относящиеся к органам дыхания, нарушения речи |
0,71 |
0,9 |
|
|||
219 |
st20.005 |
Операции на органе слуха, придаточных пазухах носа и верхних дыхательных путях (уровень 1) |
0,84 |
1,0 |
|
|||
220 |
st20.006 |
Операции на органе слуха, придаточных пазухах носа и верхних дыхательных путях (уровень 2) |
0,91 |
1,0 |
|
|||
221 |
st20.007 |
Операции на органе слуха, придаточных пазухах носа и верхних дыхательных путях (уровень 3) |
1,1 |
1,0 |
|
|||
222 |
st20.008 |
Операции на органе слуха, придаточных пазухах носа и верхних дыхательных путях (уровень 4) |
1,35 |
1,0 |
|
|||
223 |
st20.009 |
Операции на органе слуха, придаточных пазухах носа и верхних дыхательных путях (уровень 5) |
1,96 |
1,0 |
|
|||
224 |
st20.010 |
Замена речевого процессора |
29,91 |
1,0 |
0,74% |
|||
21 |
st21 |
Офтальмология |
|
|
|
|||
225 |
st21.001 |
Операции на органе зрения (уровень 1) |
0,49 |
0,8 |
|
|||
226 |
st21.002 |
Операции на органе зрения (уровень 2) |
0,79 |
0,8 |
|
|||
227 |
st21.003 |
Операции на органе зрения (уровень 3) |
1,07 |
0,8 |
|
|||
228 |
st21.004 |
Операции на органе зрения (уровень 4) |
1,19 |
0,8 |
|
|||
229 |
st21.005 |
Операции на органе зрения (уровень 5) |
2,11 |
1,0 |
|
|||
230 |
st21.006 |
Операции на органе зрения (уровень 6) |
3,29 |
0,8 |
|
|||
231 |
st21.007 |
Болезни глаза |
0,51 |
0,8 |
|
|||
232 |
st21.008 |
Травмы глаза |
0,66 |
0,8 |
|
|||
233 |
st21.009 |
Операции на органе зрения (факоэмульсификация с имплантацией ИОЛ) |
1,24 |
1,4 |
14,38% |
|||
22 |
st22 |
Педиатрия |
|
|
|
|||
234 |
st22.001 |
Нарушения всасывания, дети |
1,11 |
1 |
|
|||
235 |
st22.002 |
Другие болезни органов пищеварения, дети |
0,39 |
0,9 |
|
|||
236 |
st22.003 |
Воспалительные артропатии, спондилопатии, дети |
1,85 |
1,4 |
|
|||
237 |
st22.004 |
Врожденные аномалии головного и спинного мозга, дети |
2,12 |
1 |
|
|||
23 |
st23 |
Пульмонология |
1,31 |
|
|
|||
238 |
st23.001 |
Другие болезни органов дыхания |
0,85 |
0,8 |
|
|||
239 |
st23.002 |
Интерстициальные болезни легких, врожденные аномалии развития легких, бронхо-легочная дисплазия, дети |
2,48 |
1,1 |
|
|||
240 |
st23.003 |
Доброкачественные новообразования, новообразования in situ органов дыхания, других и неуточненных органов грудной клетки |
0,91 |
0,9 |
|
|||
241 |
st23.004 |
Пневмония, плеврит, другие болезни плевры |
1,28 |
0,8 |
|
|||
242 |
st23.005 |
Астма, взрослые |
1,11 |
0,9 |
|
|||
243 |
st23.006 |
Астма, дети |
1,25 |
1,4 |
|
|||
24 |
st24 |
Ревматология |
|
|
|
|||
244 |
st24.001 |
Системные поражения соединительной ткани |
1,78 |
0,8 |
|
|||
245 |
st24.002 |
Артропатии и спондилопатии |
1,67 |
0,8 |
|
|||
246 |
st24.003 |
Ревматические болезни сердца (уровень 1) |
0,87 |
0,8 |
|
|||
247 |
st24.004 |
Ревматические болезни сердца (уровень 2) |
1,57 |
1 |
|
|||
25 |
st25 |
Сердечно-сосудистая хирургия |
1,18 |
|
|
|||
248 |
st25.001 |
Флебит и тромбофлебит, варикозное расширение вен нижних конечностей |
0,85 |
0,8 |
|
|||
249 |
st25.002 |
Другие болезни, врожденные аномалии вен |
1,32 |
0,8 |
|
|||
250 |
st25.003 |
Болезни артерий, артериол и капилляров |
1,05 |
0,8 |
|
|||
251 |
st25.004 |
Диагностическое обследование сердечно-сосудистой системы |
1,01 |
0,8 |
|
|||
252 |
st25.005 |
Операции на сердце и коронарных сосудах (уровень 1) |
2,11 |
1,0 |
|
|||
253 |
st25.006 |
Операции на сердце и коронарных сосудах (уровень 2) |
3,97 |
1,0 |
|
|||
254 |
st25.007 |
Операции на сердце и коронарных сосудах (уровень 3) |
4,31 |
1,0 |
|
|||
255 |
st25.008 |
Операции на сосудах (уровень 1) |
1,2 |
1,0 |
|
|||
256 |
st25.009 |
Операции на сосудах (уровень 2) |
2,37 |
1,0 |
|
|||
257 |
st25.010 |
Операции на сосудах (уровень 3) |
4,13 |
1,0 |
|
|||
258 |
st25.011 |
Операции на сосудах (уровень 4) |
6,08 |
1,0 |
|
|||
259 |
st25.012 |
Операции на сосудах (уровень 5) |
7,12 |
1,4 |
|
|||
26 |
st26 |
Стоматология детская |
0,79 |
1,0 |
|
|||
260 |
st26.001 |
Болезни полости рта, слюнных желез и челюстей, врожденные аномалии лица и шеи, дети |
0,79 |
1,0 |
|
|||
27 |
st27 |
Терапия |
0,73 |
|
|
|||
261 |
st27.001 |
Болезни пищевода, гастрит, дуоденит, другие болезни желудка и двенадцатиперстной кишки |
0,74 |
0,8 |
|
|||
262 |
st27.002 |
Новообразования доброкачественные, in situ, неопределенного и неуточненного характера органов пищеварения |
0,69 |
0,8 |
|
|||
263 |
st27.003 |
Болезни желчного пузыря |
0,72 |
0,8 |
|
|||
264 |
st27.004 |
Другие болезни органов пищеварения, взрослые |
0,59 |
0,8 |
|
|||
265 |
st27.005 |
Гипертоническая болезнь в стадии обострения |
0,7 |
0,8 |
|
|||
266 |
st27.006 |
Стенокардия (кроме нестабильной), хроническая ишемическая болезнь сердца (уровень 1) |
0,78 |
0,8 |
|
|||
267 |
st27.007 |
Стенокардия (кроме нестабильной), хроническая ишемическая болезнь сердца (уровень 2) |
1,7 |
0,8 |
|
|||
268 |
st27.008 |
Другие болезни сердца (уровень 1) |
0,78 |
0,8 |
|
|||
269 |
st27.009 |
Другие болезни сердца (уровень 2) |
1,54 |
0,8 |
|
|||
270 |
st27.010 |
Бронхит необструктивный, симптомы и признаки, относящиеся к органам дыхания |
0,75 |
0,8 |
|
|||
271 |
st27.011 |
ХОБЛ, эмфизема, бронхоэктатическая болезнь |
0,89 |
0,8 |
|
|||
272 |
st27.012 |
Отравления и другие воздействия внешних причин |
0,53 |
0,8 |
|
|||
273 |
st27.013 |
Отравления и другие воздействия внешних причин с синдромом органной дисфункции |
4,07 |
1,0 |
|
|||
274 |
st27.014 |
Госпитализация в диагностических целях с постановкой/ подтверждением диагноза злокачественного новообразования |
1,0 |
0,95 |
|
|||
28 |
st28 |
Торакальная хирургия |
2,09 |
|
|
|||
275 |
st28.001 |
Гнойные состояния нижних дыхательных путей |
2,05 |
0,8 |
|
|||
276 |
st28.002 |
Операции на нижних дыхательных путях и легочной ткани, органах средостения (уровень 1) |
1,54 |
1,0 |
|
|||
277 |
st28.003 |
Операции на нижних дыхательных путях и легочной ткани, органах средостения (уровень 2) |
1,92 |
1,0 |
|
|||
278 |
st28.004 |
Операции на нижних дыхательных путях и легочной ткани, органах средостения (уровень 3) |
2,56 |
1,0 |
|
|||
279 |
st28.005 |
Операции на нижних дыхательных путях и легочной ткани, органах средостения (уровень 4) |
4,12 |
1,0 |
|
|||
29 |
st29 |
Травматология и ортопедия |
1,37 |
|
|
|||
280 |
st29.001 |
Приобретенные и врожденные костно-мышечные деформации |
0,99 |
0,8 |
|
|||
281 |
st29.002 |
Переломы шейки бедра и костей таза |
1,52 |
0,8 |
|
|||
282 |
st29.003 |
Переломы бедренной кости, другие травмы области бедра и тазобедренного сустава |
0,69 |
0,8 |
|
|||
283 |
st29.004 |
Переломы, вывихи, растяжения области грудной клетки, верхней конечности и стопы |
0,56 |
0,8 |
|
|||
284 |
st29.005 |
Переломы, вывихи, растяжения области колена и голени |
0,74 |
0,8 |
|
|||
285 |
st29.006 |
Множественные переломы, травматические ампутации, размозжения и последствия травм |
1,44 |
0,8 |
|
|||
286 |
st29.007 |
Тяжелая множественная и сочетанная травма (политравма) |
7,07 |
0,8 |
|
|||
287 |
st29.008 |
Эндопротезирование суставов |
4,46 |
1,3 |
|
|||
288 |
st29.009 |
Операции на костно-мышечной системе и суставах (уровень 1) |
0,79 |
1,0 |
|
|||
289 |
st29.010 |
Операции на костно-мышечной системе и суставах (уровень 2) |
0,93 |
1,0 |
|
|||
290 |
st29.011 |
Операции на костно-мышечной системе и суставах (уровень 3) |
1,37 |
1,0 |
|
|||
291 |
st29.012 |
Операции на костно-мышечной системе и суставах (уровень 4) |
2,42 |
1,0 |
|
|||
292 |
st29.013 |
Операции на костно-мышечной системе и суставах (уровень 5) |
3,15 |
1,0 |
|
|||
30 |
st30 |
Урология |
1,20 |
|
|
|||
293 |
st30.001 |
Тубулоинтерстициальные болезни почек, другие болезни мочевой системы |
0,86 |
0,8 |
|
|||
294 |
st30.002 |
Камни мочевой системы; симптомы, относящиеся к мочевой системе |
0,49 |
0,8 |
|
|||
295 |
st30.003 |
Доброкачественные новообразования, новообразования in situ, неопределенного и неизвестного характера мочевых органов и мужских половых органов |
0,64 |
0,8 |
|
|||
296 |
st30.004 |
Болезни предстательной железы |
0,73 |
0,8 |
|
|||
297 |
st30.005 |
Другие болезни, врожденные аномалии, повреждения мочевой системы и мужских половых органов |
0,67 |
0,8 |
|
|||
298 |
st30.006 |
Операции на мужских половых органах, взрослые (уровень 1) |
1,2 |
1,0 |
|
|||
299 |
st30.007 |
Операции на мужских половых органах, взрослые (уровень 2) |
1,42 |
1,0 |
|
|||
300 |
st30.008 |
Операции на мужских половых органах, взрослые (уровень 3) |
2,31 |
1,0 |
|
|||
301 |
st30.009 |
Операции на мужских половых органах, взрослые (уровень 4) |
3,12 |
1,2 |
|
|||
302 |
st30.010 |
Операции на почке и мочевыделительной системе, взрослые (уровень 1) |
1,08 |
1,0 |
|
|||
303 |
st30.011 |
Операции на почке и мочевыделительной системе, взрослые (уровень 2) |
1,12 |
1,0 |
|
|||
304 |
st30.012 |
Операции на почке и мочевыделительной системе, взрослые (уровень 3) |
1,62 |
1,0 |
|
|||
305 |
st30.013 |
Операции на почке и мочевыделительной системе, взрослые (уровень 4) |
1,95 |
1,0 |
|
|||
306 |
st30.014 |
Операции на почке и мочевыделительной системе, взрослые (уровень 5) |
2,14 |
1,4 |
|
|||
307 |
st30.015 |
Операции на почке и мочевыделительной системе, взрослые (уровень 6) |
4,13 |
1,0 |
|
|||
308 |
st30.016 |
Операции на почке и мочевыделительной системе, взрослые (уровень 7) |
4,7 |
1,0 |
20,13% |
|||
31 |
st31 |
Хирургия |
|
|
|
|||
309 |
st31.001 |
Болезни лимфатических сосудов и лимфатических узлов |
0,61 |
0,8 |
|
|||
310 |
st31.002 |
Операции на коже, подкожной клетчатке, придатках кожи (уровень 1) |
0,55 |
1,0 |
|
|||
311 |
st31.003 |
Операции на коже, подкожной клетчатке, придатках кожи (уровень 2) |
0,71 |
1,0 |
|
|||
312 |
st31.004 |
Операции на коже, подкожной клетчатке, придатках кожи (уровень 3) |
1,38 |
1,0 |
|
|||
313 |
st31.005 |
Операции на коже, подкожной клетчатке, придатках кожи (уровень 4) |
2,41 |
1,0 |
|
|||
314 |
st31.006 |
Операции на органах кроветворения и иммунной системы (уровень 1) |
1,43 |
1,0 |
|
|||
315 |
st31.007 |
Операции на органах кроветворения и иммунной системы (уровень 2) |
1,83 |
1,0 |
|
|||
316 |
st31.008 |
Операции на органах кроветворения и иммунной системы (уровень 3) |
2,16 |
1,0 |
|
|||
317 |
st31.009 |
Операции на эндокринных железах кроме гипофиза (уровень 1) |
1,81 |
1,0 |
|
|||
318 |
st31.010 |
Операции на эндокринных железах кроме гипофиза (уровень 2) |
2,67 |
1,0 |
|
|||
319 |
st31.011 |
Болезни молочной железы, новообразования молочной железы доброкачественные, in situ, неопределенного и неизвестного характера |
0,73 |
0,8 |
|
|||
320 |
st31.012 |
Артрозы, другие поражения суставов, болезни мягких тканей |
0,76 |
0,8 |
|
|||
321 |
st31.013 |
Остеомиелит (уровень 1) |
2,42 |
0,8 |
|
|||
322 |
st31.014 |
Остеомиелит (уровень 2) |
3,51 |
0,8 |
|
|||
323 |
st31.015 |
Остеомиелит (уровень 3) |
4,02 |
1,0 |
|
|||
324 |
st31.016 |
Доброкачественные новообразования костно-мышечной системы и соединительной ткани |
0,84 |
0,8 |
|
|||
325 |
st31.017 |
Доброкачественные новообразования, новообразования in situ кожи, жировой ткани и другие болезни кожи |
0,5 |
0,8 |
|
|||
326 |
st31.018 |
Открытые раны, поверхностные, другие и неуточненные травмы |
0,37 |
0,8 |
|
|||
327 |
st31.019 |
Операции на молочной железе (кроме злокачественных новообразований) |
1,19 |
0,8 |
|
|||
32 |
st32 |
Хирургия (абдоминальная) |
1,20 |
|
|
|||
328 |
st32.001 |
Операции на желчном пузыре и желчевыводящих путях (уровень 1) |
1,15 |
1,0 |
|
|||
329 |
st32.002 |
Операции на желчном пузыре и желчевыводящих путях (уровень 2) |
1,43 |
1,0 |
|
|||
330 |
st32.003 |
Операции на желчном пузыре и желчевыводящих путях (уровень 3) |
3,0 |
1,0 |
|
|||
331 |
st32.004 |
Операции на желчном пузыре и желчевыводящих путях (уровень 4) |
4,3 |
1,0 |
|
|||
332 |
st32.005 |
Операции на печени и поджелудочной железе (уровень 1) |
2,42 |
1,0 |
|
|||
333 |
st32.006 |
Операции на печени и поджелудочной железе (уровень 2) |
2,69 |
1,0 |
|
|||
334 |
st32.007 |
Панкреатит, хирургическое лечение |
4,12 |
1,0 |
|
|||
335 |
st32.008 |
Операции на пищеводе, желудке, двенадцатиперстной кишке (уровень 1) |
1,16 |
1,0 |
|
|||
336 |
st32.009 |
Операции на пищеводе, желудке, двенадцатиперстной кишке (уровень 2) |
1,95 |
1,0 |
|
|||
337 |
st32.010 |
Операции на пищеводе, желудке, двенадцатиперстной кишке (уровень 3) |
2,46 |
1,0 |
|
|||
338 |
st32.011 |
Аппендэктомия, взрослые |
0,73 |
0,9 |
|
|||
339 |
st32.013 |
Операции по поводу грыж, взрослые (уровень 1) |
0,86 |
1,0 |
|
|||
340 |
st32.014 |
Операции по поводу грыж, взрослые (уровень 2) |
1,24 |
1,0 |
|
|||
341 |
st32.015 |
Операции по поводу грыж, взрослые (уровень 3) |
1,78 |
1,0 |
|
|||
342 |
st32.019 |
Операции по поводу грыж, взрослые (уровень 4) |
5,6 |
1,0 |
|
|||
343 |
st32.016 |
Другие операции на органах брюшной полости (уровень 1) |
1,13 |
1,0 |
|
|||
344 |
st32.017 |
Другие операции на органах брюшной полости (уровень 2) |
1,19 |
1,0 |
|
|||
345 |
st32.018 |
Другие операции на органах брюшной полости (уровень 3) |
2,13 |
1,0 |
|
|||
346 |
st32.020 |
Другие операции на органах брюшной полости (уровень 4) |
2,36 |
1,0 |
34,65% |
|||
347 |
st32.021 |
Другие операции на органах брюшной полости (уровень 5) |
2,69 |
1,0 |
38,58% |
|||
33 |
st33 |
Хирургия (комбустиология) |
|
|
|
|||
348 |
st33.001 |
Отморожения (уровень 1) |
1,17 |
1,0 |
|
|||
349 |
st33.002 |
Отморожения (уровень 2) |
2,91 |
1,0 |
|
|||
350 |
st33.003 |
Ожоги (уровень 1) |
1,21 |
0,8 |
|
|||
351 |
st33.004 |
Ожоги (уровень 2) |
2,03 |
1,0 |
|
|||
352 |
st33.005 |
Ожоги (уровень 3) |
3,54 |
0,8 |
|
|||
353 |
st33.006 |
Ожоги (уровень 4) |
5,2 |
0,8 |
|
|||
354 |
st33.007 |
Ожоги (уровень 5) |
11,11 |
1,0 |
|
|||
355 |
st33.008 |
Ожоги (уровень 4,5) с синдромом органной дисфункции |
14,07 |
1,0 |
|
|||
34 |
st34 |
Челюстно-лицевая хирургия |
1,18 |
|
|
|||
356 |
st34.001 |
Болезни полости рта, слюнных желез и челюстей, врожденные аномалии лица и шеи, взрослые |
0,89 |
0,8 |
|
|||
357 |
st34.002 |
Операции на органах полости рта (уровень 1) |
0,74 |
1,0 |
|
|||
358 |
st34.003 |
Операции на органах полости рта (уровень 2) |
1,27 |
1,0 |
|
|||
359 |
st34.004 |
Операции на органах полости рта (уровень 3) |
1,63 |
1,0 |
|
|||
360 |
st34.005 |
Операции на органах полости рта (уровень 4) |
1,9 |
1,0 |
|
|||
35 |
st35 |
Эндокринология |
1,40 |
|
|
|||
361 |
st35.001 |
Сахарный диабет, взрослые (уровень 1) |
1,02 |
0,95 |
|
|||
362 |
st35.002 |
Сахарный диабет, взрослые (уровень 2) |
1,49 |
0,95 |
|
|||
363 |
st35.003 |
Заболевания гипофиза, взрослые |
2,14 |
1,4 |
|
|||
364 |
st35.004 |
Другие болезни эндокринной системы, взрослые (уровень 1) |
1,25 |
0,8 |
|
|||
365 |
st35.005 |
Другие болезни эндокринной системы, взрослые (уровень 2) |
2,76 |
1,0 |
|
|||
366 |
st35.006 |
Новообразования эндокринных желез доброкачественные, in situ, неопределенного и неизвестного характера |
0,76 |
1,0 |
|
|||
367 |
st35.007 |
Расстройства питания |
1,06 |
0,8 |
|
|||
368 |
st35.008 |
Другие нарушения обмена веществ |
1,16 |
1,0 |
|
|||
369 |
st35.009 |
Кистозный фиброз |
3,32 |
1,0 |
|
|||
36 |
st36 |
Прочее |
- |
- |
|
|||
370 |
st36.001 |
Комплексное лечение с применением препаратов иммуноглобулина |
4,32 |
1,0 |
|
|||
371 |
st36.002 |
Редкие генетические заболевания |
3,5 |
1,0 |
|
|||
372 |
st36.004 |
Факторы, влияющие на состояние здоровья населения и обращения в учреждения здравоохранения |
0,32 |
0,8 |
|
|||
373 |
st36.020 |
Оказание услуг диализа (только для федеральных медицинских организаций) (уровень 1) |
0,26 |
|
30,00% |
|||
374 |
st36.021 |
Оказание услуг диализа (только для федеральных медицинских организаций) (уровень 2) |
0,76 |
|
30,00% |
|||
375 |
st36.022 |
Оказание услуг диализа (только для федеральных медицинских организаций) (уровень 3) |
1,38 |
|
30,00% |
|||
376 |
st36.023 |
Оказание услуг диализа (только для федеральных медицинских организаций) (уровень 4) |
2,91 |
|
6,61% |
|||
377 |
st36.005 |
Госпитализация в диагностических целях с постановкой диагноза туберкулеза, ВИЧ-инфекции, психического заболевания |
0,46 |
1,0 |
|
|||
378 |
st36.006 |
Отторжение, отмирание трансплантата органов и тканей |
8,4 |
1,0 |
|
|||
379 |
st36.007 |
Установка, замена, заправка помп для лекарственных препаратов |
2,32 |
1,0 |
|
|||
380 |
st36.008 |
Интенсивная терапия пациентов с нейрогенными нарушениями жизненно важных функций, нуждающихся в их длительном искусственном замещении |
18,15 |
1,0 |
|
|||
381 |
st36.009 |
Реинфузия аутокрови |
2,05 |
1,0 |
|
|||
382 |
st36.010 |
Баллонная внутриаортальная контрпульсация |
7,81 |
1,0 |
|
|||
383 |
st36.011 |
Экстракорпоральная мембранная оксигенация |
40 |
1,0 |
27,22% |
|||
384 |
st36.012 |
Злокачественное новообразование без специального противоопухолевого лечения |
0,5 |
1,4 |
|
|||
385 |
st36.013 |
Проведение антимикробной терапии инфекций, вызванных полирезистентными микроорганизмами (уровень 1) |
1,67 |
1,0 |
0,00% |
|||
386 |
st36.014 |
Проведение антимикробной терапии инфекций, вызванных полирезистентными микроорганизмами (уровень 2) |
3,23 |
1,0 |
0,00% |
|||
387 |
st36.015 |
Проведение антимикробной терапии инфекций, вызванных полирезистентными микроорганизмами (уровень 3) |
9,91 |
1,0 |
0,00% |
|||
388 |
st36.024 |
Радиойодтерапия |
2,46 |
1,0 |
70,66% |
|||
389 |
st36.025 |
Проведение иммунизации против респираторно-синцитиальной вирусной инфекции (уровень 1) |
1,52 |
0,8 |
5,85% |
|||
390 |
st36.026 |
Проведение иммунизации против респираторно-синцитиальной вирусной инфекции (уровень 2) |
3,24 |
0,8 |
4,58% |
|||
391 |
st36.027 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (инициация или замена) |
3,25 |
1,4 |
34,50% |
|||
392 |
st36.028 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 1) |
0,43 |
1,4 |
54,58% |
|||
393 |
st36.029 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 2) |
0,56 |
1,4 |
41,92% |
|||
394 |
st36.030 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 3) |
0,69 |
1,4 |
34,06% |
|||
395 |
st36.031 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 4) |
0,96 |
1,4 |
24,29% |
|||
396 |
st36.032 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 5) |
1,21 |
1,4 |
19,35% |
|||
397 |
st36.033 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 6) |
1,43 |
1,4 |
16,46% |
|||
398 |
st36.034 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 7) |
1,66 |
1,4 |
14,09% |
|||
399 |
st36.035 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 8) |
1,82 |
1,4 |
12,87% |
|||
400 |
st36.036 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 9) |
2,14 |
1,4 |
10,94% |
|||
401 |
st36.037 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 10) |
2,49 |
1,4 |
9,46% |
|||
402 |
st36.038 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 11) |
3,01 |
1,4 |
7,83% |
|||
403 |
st36.039 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 12) |
3,21 |
1,4 |
7,32% |
|||
404 |
st36.040 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 13) |
4,2 |
1,4 |
5,61% |
|||
405 |
st36.041 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 14) |
5,17 |
1,4 |
4,55% |
|||
406 |
st36.042 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 15) |
7,31 |
1,4 |
3,21% |
|||
407 |
st36.043 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 16) |
13,3 |
1,4 |
1,76% |
|||
408 |
st36.044 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 17) |
20,51 |
1,4 |
1,14% |
|||
409 |
st36.045 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 18) |
25,9 |
1,4 |
0,90% |
|||
410 |
st36.046 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 19) |
41,47 |
1,4 |
0,56% |
|||
411 |
st36.047 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 20) |
83,11 |
1,4 |
0,28% |
|||
37 |
st37 |
Медицинская реабилитация |
1,75 |
1,0 |
|
|||
412 |
st37.001 |
Медицинская реабилитация пациентов с заболеваниями центральной нервной системы (3 балла по ШРМ) |
1,53 |
1,0 |
|
|||
413 |
st37.002 |
Медицинская реабилитация пациентов с заболеваниями центральной нервной системы (4 балла по ШРМ) |
3,4 |
1,0 |
|
|||
414 |
st37.003 |
Медицинская реабилитация пациентов с заболеваниями центральной нервной системы (5 баллов по ШРМ) |
4,86 |
1,0 |
|
|||
415 |
st37.004 |
Медицинская реабилитация пациентов с заболеваниями центральной нервной системы (6 баллов по ШРМ) |
8,6 |
1,0 |
|
|||
416 |
st37.005 |
Медицинская реабилитация пациентов с заболеваниями опорно-двигательного аппарата и периферической нервной системы (3 балла по ШРМ) |
1,24 |
1,0 |
|
|||
417 |
st37.006 |
Медицинская реабилитация пациентов с заболеваниями опорно-двигательного аппарата и периферической нервной системы (4 балла по ШРМ) |
2,62 |
1,0 |
|
|||
418 |
st37.007 |
Медицинская реабилитация пациентов с заболеваниями опорно-двигательного аппарата и периферической нервной системы (5 баллов по ШРМ) |
3,93 |
1,0 |
|
|||
419 |
st37.008 |
Медицинская кардиореабилитация (3 балла по ШРМ) |
1,02 |
1,0 |
|
|||
420 |
st37.009 |
Медицинская кардиореабилитация (4 балла по ШРМ) |
1,38 |
1,0 |
|
|||
421 |
st37.010 |
Медицинская кардиореабилитация (5 баллов по ШРМ) |
2,0 |
1,0 |
|
|||
422 |
st37.011 |
Медицинская реабилитация при других соматических заболеваниях (3 балла по ШРМ) |
0,59 |
1,0 |
|
|||
423 |
st37.012 |
Медицинская реабилитация при других соматических заболеваниях (4 балла по ШРМ) |
0,84 |
1,0 |
|
|||
424 |
st37.013 |
Медицинская реабилитация при других соматических заболеваниях (5 баллов по ШРМ) |
1,17 |
1,0 |
|
|||
425 |
st37.014 |
Медицинская реабилитация детей, перенесших заболевания перинатального периода |
1,5 |
1,0 |
|
|||
426 |
st37.015 |
Медицинская реабилитация детей с нарушениями слуха без замены речевого процессора системы кохлеарной имплантации |
1,8 |
1,0 |
|
|||
427 |
st37.016 |
Медицинская реабилитация детей с онкологическими, гематологическими и иммунологическими заболеваниями в тяжелых формах продолжительного течения |
4,81 |
1,0 |
|
|||
428 |
st37.017 |
Медицинская реабилитация детей с поражениями центральной нервной системы |
2,75 |
1,0 |
|
|||
429 |
st37.018 |
Медицинская реабилитация детей, после хирургической коррекции врожденных пороков развития органов и систем |
2,35 |
1,0 |
|
|||
430 |
st37.019 |
Медицинская реабилитация после онкоортопедических операций |
1,44 |
1,0 |
|
|||
431 |
st37.020 |
Медицинская реабилитация по поводу постмастэктомического синдрома в онкологии |
1,24 |
1,0 |
|
|||
432 |
st37.021 |
Медицинская реабилитация после перенесенной коронавирусной инфекции COVID-19 (3 балла по ШРМ) |
1,08 |
1,0 |
|
|||
433 |
st37.022 |
Медицинская реабилитация после перенесенной коронавирусной инфекции COVID-19 (4 балла по ШРМ) |
1,61 |
1,0 |
|
|||
434 |
st37.023 |
Медицинская реабилитация после перенесенной коронавирусной инфекции COVID-19 (5 баллов по ШРМ) |
2,15 |
1,0 |
|
|||
435 |
st37.024 |
Продолжительная медицинская реабилитация пациентов с заболеваниями центральной нервной системы |
7,29 |
1,0 |
|
|||
436 |
st37.025 |
Продолжительная медицинская реабилитация пациентов с заболеваниями опорно-двигательного аппарата и периферической нервной системы |
6,54 |
1,0 |
|
|||
437 |
st37.026 |
Продолжительная медицинская реабилитация пациентов с заболеваниями центральной нервной системы и с заболеваниями опорно-двигательного аппарата и периферической нервной системы (сестринский уход) |
3,86 |
1,0 |
|
|||
38 |
st38 |
Гериатрия |
|
|
|
|||
438 |
st38.001 |
Соматические заболевания, осложненные старческой астенией |
1,5 |
0,95 |
|
|||
Приложение N 23
к Тарифному соглашению
в сфере обязательного
медицинского страхования
Республики Карелия на 2023 год
ПЕРЕЧЕНЬ КСГ ДЛЯ КРУГЛОСУТОЧНЫХ
СТАЦИОНАРОВ, В КОТОРЫХ НЕ ПРЕДУСМОТРЕНА
ВОЗМОЖНОСТЬ ВЫБОРА МЕЖДУ КРИТЕРИЕМ
ДИАГНОЗА И УСЛУГИ
Однозначный выбор при оказании услуги, входящей в КСГ |
Однозначный выбор в отсутствие оказанной услуги | ||||
N |
Наименование КСГ, сформированной по услуге |
КЗ |
N |
Наименование КСГ, сформированной по диагнозу |
КЗ |
st02.010 |
Операции на женских половых органах (уровень 1) |
0,39 |
st02.008 |
Доброкачественные новообразования, новообразования in situ, неопределенного и неизвестного характера женских половых органов |
0,89 |
st02.011 |
Операции на женских половых органах (уровень 2) |
0,58 |
st02.008 |
Доброкачественные новообразования, новообразования in situ, неопределенного и неизвестного характера женских половых органов |
0,89 |
st02.010 |
Операции на женских половых органах (уровень 1) |
0,39 |
st02.009 |
Другие болезни, врожденные аномалии, повреждения женских половых органов |
0,46 |
st14.001 |
Операции на кишечнике и анальной области (уровень 1) |
0,84 |
st04.002 |
Воспалительные заболевания кишечника |
2,01 |
st14.002 |
Операции на кишечнике и анальной области (уровень 2) |
1,74 |
st04.002 |
Воспалительные заболевания кишечника |
2,01 |
st21.001 |
Операции на органе зрения (уровень 1) |
0,49 |
st21.007 |
Болезни глаза |
0,51 |
st34.002 |
Операции на органах полости рта (уровень 1) |
0,74 |
st34.001 |
Болезни полости рта, слюнных желез и челюстей, врожденные аномалии лица и шеи, взрослые |
0,89 |
st34.002 |
Операции на органах полости рта (уровень 1) |
0,74 |
st26.001 |
Болезни полости рта, слюнных желез и челюстей, врожденные аномалии лица и шеи, дети |
0,79 |
Приложение N 24
к Тарифному соглашению
в сфере обязательного
медицинского страхования
Республики Карелия на 2023 год
ПЕРЕЧЕНЬ СЛУЧАЕВ, ДЛЯ КОТОРЫХ УСТАНОВЛЕН
КСЛП
(в
ред. Дополнительного соглашения от 07.08.2024
N 8)
N |
Случаи, для которых установлен КСЛП |
Значение КСЛП |
1 |
предоставление спального места и питания законному представителю несовершеннолетних (дети до 4 лет, дети старше 4 лет при наличии медицинских показаний, детей-инвалидов в возрасте до 18 лет), за исключением случаев, к которым применяется КСЛП, предусмотренный пунктом 2 настоящего перечня |
0,2 |
2 |
предоставление спального места и питания законному представителю несовершеннолетних (детей до 4 лет, детей старше 4 лет при наличии медицинских показаний, детей-инвалидов в возрасте до 18 лет), получающих медицинскую помощь по профилю "детская онкология" и (или) "гематология" |
0,6 |
3 |
оказание медицинской помощи пациенту в возрасте старше 75 лет в случае проведения консультации врача-гериатра, за исключением случаев госпитализации на геронтологические профильные койки |
0,2 |
4 |
развертывание индивидуального поста |
0,2 |
5 |
наличие у пациента тяжелой сопутствующей патологии <1>, требующей оказания медицинской помощи в период госпитализации |
0,6 |
6 |
проведение сочетанных хирургических вмешательств или проведение однотипных операций на парных органах (уровень 1) <2> |
0,05 |
7 |
проведение сочетанных хирургических вмешательств или проведение однотипных операций на парных органах (уровень 2) <2> |
0,47 |
8 |
проведение сочетанных хирургических вмешательств или проведение однотипных операций на парных органах (уровень 3) <2> |
1,16 |
9 |
проведение сочетанных хирургических вмешательств или проведение однотипных операций на парных органах (уровень 4) <2> |
2,07 |
10 |
проведение сочетанных хирургических вмешательств или проведение однотипных операций на парных органах (уровень 5) <2> |
3,49 |
11 |
проведение 1 этапа медицинской реабилитации пациентов <3> |
0,15 |
12 |
проведение сопроводительной лекарственной терапии при злокачественных новообразованиях у взрослых в стационарных условиях в соответствии с клиническими рекомендациями (уровень 1) |
0,17 |
13 |
проведение сопроводительной лекарственной терапии при злокачественных новообразованиях у взрослых в стационарных условиях в соответствии с клиническими рекомендациями (уровень 2) |
0,61 |
14 |
проведение сопроводительной лекарственной терапии при злокачественных новообразованиях у взрослых в стационарных условиях в соответствии с клиническими рекомендациями (уровень 3) |
1,53 |
15 |
проведение сопроводительной лекарственной терапии при злокачественных новообразованиях у взрослых в условиях дневного стационара в соответствии с клиническими рекомендациями (уровень 1) |
0,29 |
16 |
проведение сопроводительной лекарственной терапии при злокачественных новообразованиях у взрослых в условиях дневного стационара в соответствии с клиническими рекомендациями (уровень 2) |
1,12 |
17 |
проведение сопроводительной лекарственной терапии при злокачественных новообразованиях у взрослых в условиях дневного стационара в соответствии с клиническими рекомендациями (уровень 3) |
2,67 |
18 |
Проведение тестирования на выявление респираторных вирусных заболеваний (гриппа, новой коронавирусной инфекции COVID-19) в период госпитализации |
0,05 |
<1> - наличие у пациента
дополнительного диагноза (диагноза
осложнения заболевания) из перечня,
определенного Приложением N 25 "Перечень
тяжелой сопутствующей патологии,
влияющей на сложность лечения пациента,
оплачиваемой с использованием КСЛП" к
настоящему Тарифному соглашению,
медицинская помощь в соответствии с
которым оказывалась пациенту в период
госпитализации.
<2> - перечень возможных операций,
а также критерии отнесения
соответствующих операций к уровню КСЛП
определен Приложением N 26 "Перечень
сочетанных хирургических вмешательств,
оплачиваемых с использованием КСЛП" и
Приложением N 27 "Перечень однотипных
операций на парных органах, оплачиваемых
с использованием КСЛП" к настоящему
Тарифному соглашению.
<3> - при проведении
реабилитационных мероприятий при
нахождении пациента на реанимационной
койке и/или койке интенсивной терапии,
начавшихся не позднее 48 часов от
поступления в отделение реанимации или
на койку интенсивной терапии с общей
длительностью реабилитационных
мероприятий не менее 5-ти суток, включая
период после перевода на профильные
койки по окончании реанимационных
мероприятий, при обязательной
продолжительности реабилитационных
мероприятий не менее одного часа в сутки
(при условии организации отделения
ранней медицинской реабилитации на не
менее чем 12 коек отделения, оказывающего
медицинскую помощь по профилю
"анестезиология и реанимация", и его
укомплектования в соответствии с
порядком оказания медицинской помощи по
медицинской реабилитации).
* - стоимость КСЛП "проведение
сопроводительной лекарственной терапии
при злокачественных новообразованиях у
взрослых в соответствии с клиническими
рекомендациями" в стационарных условиях
и в условиях дневного стационара
определяется без учета коэффициента
дифференциации субъекта Российской
Федерации.
Перечень схем сопроводительной
лекарственной терапии
КСЛП в случае проведения
сопроводительной лекарственной терапии
при злокачественных новообразованиях у
взрослых может быть применен в случае,
если проведение сопроводительной
терапии предусмотрено соответствующими
клиническими рекомендациями, в рамках
госпитализаций в стационарных условиях
по КСГ st19.084-st19.089, st19.094-st19.102, st19.144-st19.162; в
условиях дневного стационара по КСГ
ds19.058-ds19.062, ds19.067-ds19.078, ds19.116-ds19.134.
При использовании схем
лекарственной терапии,
предусматривающих применение
лекарственных препаратов филграстим,
деносумаб, эмпэгфилграстим, КСЛП
"Проведение сопроводительной
лекарственной терапии при
злокачественных новообразованиях у
взрослых" не применяется.
Перечень схем сопроводительной
лекарственной терапии, при применении
которых может быть применен КСЛП:
Код схемы |
Уровень КСЛП |
Описание схемы |
Условия применения |
supt01 |
1 |
Филграстим 4 дня введения по 300 мкг |
|
supt02 |
2 |
Деносумаб 1 день введения 120 мг |
установленный клиренс креатинина <59 мл/мин на момент принятия решения о назначении препарата Деносумаб |
supt03 |
2 |
Тоцилизумаб 1 день введения 4 мг/кг |
|
supt04 |
2 |
Филграстим 8 дней введения по 300 мкг |
|
supt05 |
3 |
Эмпэгфилграстим 1 день введения 7,5 мг |
|
supt06 |
2 |
Филграстим 10 дней введения по 300 мкг |
|
supt07 |
1 |
Микофенолата мофетил 30 дней введения по 500 мг 2 раза в день |
|
supt08 |
1 |
Такролимус 30 дней введения по 0,1 мг/кг |
|
supt09 |
3 |
Ведолизумаб 1 день введения 300 мг |
|
supt10 |
3 |
Инфликсимаб 1 день введения 800 мг |
|
supt11 |
3 |
Иммуноглобулин человека нормальный 2 дня введения по 1000 мг/кг |
|
supt12 |
3 |
Иммуноглобулин антитимоцитарный 8-14 дней введения 10-20 мг/кг |
|
Проведение тестирования на выявление
респираторных вирусных заболеваний
(грипп, COVID-19) в период госпитализации
Указанный КСЛП не может
применяться при оплате случаев лечения,
оплачиваемых по КСГ st12.012 "Грипп, вирус
гриппа идентифицирован" и КСГ st12.015-st12.019,
используемых для оплаты случаев лечения
новой коронавирусной инфекции COVID-19.
Приложение N 25
к Тарифному соглашению
в сфере обязательного
медицинского страхования
Республики Карелия на 2023 год
ПЕРЕЧЕНЬ ТЯЖЕЛОЙ СОПУТСТВУЮЩЕЙ
ПАТОЛОГИИ, ВЛИЯЮЩЕЙ НА СЛОЖНОСТЬ ЛЕЧЕНИЯ
ПАЦИЕНТА, ОПЛАЧИВАЕМОЙ С ИСПОЛЬЗОВАНИЕМ
КСЛП
N п/п |
Диагноз |
Код по МКБ-10 |
1 |
Сахарный диабет 1 и 2 типа, декомпенсация |
Е10-Е14 |
2 |
Детский церебральный паралич |
G80 |
3 |
Заболевания, включенные в Перечень редких (орфанных) заболеваний, размещенный на сайте МЗ РФ <1> |
Коды МКБ 10 согласно Перечню |
4 |
Рассеянный склероз |
G35 |
5 |
Состояния после трансплантации органов и (или) тканей |
Z94.0; Z94.1; Z94.4; Z94.8 |
6 |
ВИЧ/СПИД, стадии 4Б и 4В, взрослые |
B20 - B24 |
7 |
Перинатальный контакт по ВИЧ-инфекции, дети |
Z20.6 |
8 |
Хронический лимфоцитарный лейкоз |
(С91.1) |
<1>
https://minzdrav.gov.ru/documents/8048-perechen-redkih-orfannyh-zabolevaniy
Приложение N 26
к Тарифному соглашению
в сфере обязательного
медицинского страхования
Республики Карелия на 2023 год
ПЕРЕЧЕНЬ СОЧЕТАННЫХ ХИРУРГИЧЕСКИХ
ВМЕШАТЕЛЬСТВ, ОПЛАЧИВАЕМЫХ С
ИСПОЛЬЗОВАНИЕМ КСЛП
(в ред. Дополнительного соглашения от 07.08.2024 N 8)
Уровень 1
Операция 1 |
Операция 2 | ||
A16.01.031 |
Устранение рубцовой деформации |
A16.01.017.001 |
Удаление доброкачественных новообразований кожи методом электрокоагуляции |
A16.01.031 |
Устранение рубцовой деформации |
A16.01.017 |
Удаление доброкачественных новообразований кожи |
A16.01.013 |
Удаление сосудистой мальформации |
A16.01.017 |
Удаление доброкачественных новообразований кожи |
A16.01.013 |
Удаление сосудистой мальформации |
A16.01.017.001 |
Удаление доброкачественных новообразований кожи методом электрокоагуляции |
A16.18.027 |
Эндоскопическое электрохирургическое удаление новообразования толстой кишки |
A16.19.017 |
Удаление полипа анального канала и прямой кишки |
A16.18.027 |
Эндоскопическое электрохирургическое удаление новообразования толстой кишки |
A16.19.003.001 |
Иссечение анальной трещины |
A16.26.093 |
Факоэмульсификация без интраокулярной линзы. Факофрагментация, факоаспирация |
A16.26.073.003 |
Проникающая склерэктомия |
A16.26.093.002 |
Факоэмульсификация с имплантацией интраокулярной линзы |
A16.26.070 |
Модифицированная синустрабекулэктомия |
A16.26.093.001 |
Факоэмульсификация с использованием фемтосекундного лазера |
A16.26.070 |
Модифицированная синустрабекулэктомия |
A16.26.049.008 |
Сквозная кератопластика |
A16.26.092 |
Экстракапсулярная экстракция катаракты с имплантацией ИОЛ |
A16.07.061.001 |
Хейлоринопластика (устранение врожденной расщелины верхней губы) |
A16.07.042 |
Пластика уздечки верхней губы |
A16.07.061.001 |
Хейлоринопластика (устранение врожденной расщелины верхней губы) |
A16.07.044 |
Пластика уздечки языка |
A16.07.066 |
Уранопластика (устранение врожденной расщелины твердого и мягкого неба) |
A16.07.042 |
Пластика уздечки верхней губы |
A16.07.066 |
Уранопластика (устранение врожденной расщелины твердого и мягкого неба) |
A16.07.044 |
Пластика уздечки языка |
A16.30.014 |
Экстирпация срединных кист и свищей шеи |
A16.01.018 |
Удаление доброкачественных новообразований подкожно-жировой клетчатки |
A16.30.014 |
Экстирпация срединных кист и свищей шеи |
A16.01.017 |
Удаление доброкачественных новообразований кожи |
A16.30.015 |
Экстирпация боковых свищей шеи |
A16.01.018 |
Удаление доброкачественных новообразований подкожно-жировой клетчатки |
A16.30.015 |
Экстирпация боковых свищей шеи |
A16.01.017 |
Удаление доброкачественных новообразований кожи |
A16.07.016 |
Цистотомия или цистэктомия |
A16.01.018 |
Удаление доброкачественных новообразований подкожно-жировой клетчатки |
A16.01.031 |
Устранение рубцовой деформации |
A16.01.018 |
Удаление доброкачественных новообразований подкожно-жировой клетчатки |
A16.01.013 |
Удаление сосудистой мальформации |
A16.01.018 |
Удаление доброкачественных новообразований подкожно-жировой клетчатки |
A16.26.106 |
Удаление инородного тела, новообразования из глазницы |
A16.26.111 |
Пластика века (блефаропластика) без и с пересадкой тканей |
A16.07.016 |
Цистотомия или цистэктомия |
A16.07.042 |
Пластика уздечки верхней губы |
A16.07.016 |
Цистотомия или цистэктомия |
A16.07.043 |
Пластика уздечки нижней губы |
Уровень 2
Операция 1 |
Операция 2 | ||
A16.12.009 |
Тромбэндартерэктомия |
A06.12.015 |
Ангиография бедренной артерии прямая, обеих сторон |
A16.12.009.001 |
Тромбоэктомия из сосудистого протеза |
A06.12.015 |
Ангиография бедренной артерии прямая, обеих сторон |
A16.12.038.006 |
Бедренно-подколенное шунтирование |
A06.12.015 |
Ангиография бедренной артерии прямая, обеих сторон |
A16.12.008.001 |
Эндартерэктомия каротидная |
A06.12.005 |
Ангиография внутренней сонной артерии |
A16.12.038.008 |
Сонно-подключичное шунтирование |
A06.12.007 |
Ангиография общей сонной артерии |
A16.12.006.001 |
Удаление поверхностных вен нижней конечности |
A16.30.001 |
Оперативное лечение пахово-бедренной грыжи |
A16.12.006.001 |
Удаление поверхностных вен нижней конечности |
A16.30.001.001 |
Оперативное лечение пахово-бедренной грыжи с использованием видеоэндоскопических технологий |
A16.12.006.001 |
Удаление поверхностных вен нижней конечности |
A16.30.001.002 |
Оперативное лечение пахово-бедренной грыжи с использованием сетчатых имплантов |
A16.14.009 |
Холецистэктомия |
A16.30.002 |
Оперативное лечение пупочной грыжи |
A16.14.009 |
Холецистэктомия |
A16.30.003 |
Оперативное лечение околопупочной грыжи |
A16.14.009 |
Холецистэктомия |
A16.30.004 |
Оперативное лечение грыжи передней брюшной стенки |
A16.14.009.002 |
Холецистэктомия лапароскопическая |
A16.30.002 |
Оперативное лечение пупочной грыжи |
A16.14.009.002 |
Холецистэктомия лапароскопическая |
A16.30.003 |
Оперативное лечение околопупочной грыжи |
A16.14.009.002 |
Холецистэктомия лапароскопическая |
A16.30.004 |
Оперативное лечение грыжи передней брюшной стенки |
A16.14.009.001 |
Холецистэктомия малоинвазивная |
A16.30.002 |
Оперативное лечение пупочной грыжи |
A16.14.009.001 |
Холецистэктомия малоинвазивная |
A16.30.003 |
Оперативное лечение околопупочной грыжи |
A16.14.009.001 |
Холецистэктомия малоинвазивная |
A16.30.004 |
Оперативное лечение грыжи передней брюшной стенки |
A16.09.026.004 |
Пластика диафрагмы с использованием видеоэндоскопических технологий |
A16.16.006.001 |
Бужирование пищевода эндоскопическое |
A16.22.001 |
Гемитиреоидэктомия |
A16.14.009.002 |
Холецистэктомия лапароскопическая |
A16.22.001 |
Гемитиреоидэктомия |
A16.30.001 |
Оперативное лечение пахово-бедренной грыжи |
A16.22.001 |
Гемитиреоидэктомия |
A16.30.001.001 |
Оперативное лечение пахово-бедренной грыжи с использованием видеоэндоскопических технологий |
A16.22.001 |
Гемитиреоидэктомия |
A16.30.001.002 |
Оперативное лечение пахово-бедренной грыжи с использованием сетчатых имплантов |
A16.22.001 |
Гемитиреоидэктомия |
A16.30.002 |
Оперативное лечение пупочной грыжи |
A16.22.001 |
Гемитиреоидэктомия |
A16.30.002.001 |
Оперативное лечение пупочной грыжи с использованием видеоэндоскопических технологий |
A16.22.001 |
Гемитиреоидэктомия |
A16.30.004 |
Оперативное лечение грыжи передней брюшной стенки |
A16.20.032 |
Резекция молочной железы |
A16.20.004 |
Сальпингэктомия лапаротомическая |
A16.20.032 |
Резекция молочной железы |
A16.20.017 |
Удаление параовариальной кисты лапаротомическое |
A16.20.032 |
Резекция молочной железы |
A16.20.061 |
Резекция яичника лапаротомическая |
A16.20.005 |
Кесарево сечение |
A16.20.041 |
Стерилизация маточных труб лапаротомическая |
A16.20.005 |
Кесарево сечение |
A16.20.075 |
Перевязка маточных артерий |
A16.20.063.001 |
Влагалищная экстирпация матки с придатками с использованием видеоэндоскопических технологий |
A16.20.083 |
Кольпоперинеоррафия и леваторопластика |
A16.16.033.001 |
Фундопликация лапароскопическая |
A16.14.009.002 |
Холецистэктомия лапароскопическая |
A16.18.027 |
Эндоскопическое электрохирургическое удаление новообразования толстой кишки |
A16.19.013 |
Удаление геморроидальных узлов |
A16.28.071.001 |
Иссечение кисты почки лапароскопическое |
A16.20.001.001 |
Удаление кисты яичника с использованием видеоэндоскопических технологий |
A16.21.002 |
Трансуретральная резекция простаты |
A16.28.085 |
Трансуретральная эндоскопическая цистолитотрипсия |
A16.26.111.001 |
Пластика верхних век без пересадки тканей чрескожным доступом |
A16.26.041.001 |
Пластика конъюнктивальной полости с использованием свободного лоскута слизистой со щеки |
A16.26.145 |
Пластика опорно-двигательной культи при анофтальме |
A16.26.041.001 |
Пластика конъюнктивальной полости с использованием свободного лоскута слизистой со щеки |
A16.19.013 |
Удаление геморроидальных узлов |
A16.19.003.001 |
Иссечение анальной трещины |
A16.26.093 |
Факоэмульсификация без интраокулярной линзы. Факофрагментация, факоаспирация |
A16.26.069 |
Трабекулотомия |
A16.26.093 |
Факоэмульсификация без интраокулярной линзы. Факофрагментация, факоаспирация |
A16.26.146 |
Реконструкция угла передней камеры глаза |
A16.30.004.011 |
Оперативное лечение грыжи передней брюшной стенки с использованием сетчатых имплантов |
A16.30.001.002 |
Оперативное лечение пахово-бедренной грыжи с использованием сетчатых имплантов |
A16.30.004.011 |
Оперативное лечение грыжи передней брюшной стенки с использованием сетчатых имплантов |
A16.30.001.001 |
Оперативное лечение пахово-бедренной грыжи с использованием видеоэндоскопических технологий |
A16.30.002.001 |
Оперативное лечение пупочной грыжи с использованием видеоэндоскопических технологий |
A16.30.001.002 |
Оперативное лечение пахово-бедренной грыжи с использованием сетчатых имплантов |
A16.30.002.001 |
Оперативное лечение пупочной грыжи с использованием видеоэндоскопических технологий |
A16.30.001.001 |
Оперативное лечение пахово-бедренной грыжи с использованием видеоэндоскопических технологий |
A16.30.002 |
Оперативное лечение пупочной грыжи |
A16.30.001 |
Оперативное лечение пахово-бедренной грыжи |
A16.30.004 |
Оперативное лечение грыжи передней брюшной стенки |
A16.30.001 |
Оперативное лечение пахово-бедренной грыжи |
A16.08.013.001 |
Пластика носовой перегородки с использованием видеоэндоскопических технологий |
A16.08.017.001 |
Гайморотомия с использованием видеоэндоскопических технологий |
A16.26.093 |
Факоэмульсификация без интраокулярной линзы. Факофрагментация, факоаспирация |
A16.26.115 |
Удаление силиконового масла (или иного высокомолекулярного соединения) из витреальной полости |
A16.26.099 |
Эвисцерация глазного яблока |
A16.26.041.001 |
Пластика конъюнктивальной полости с использованием свободного лоскута слизистой со щеки |
A16.26.115 |
Удаление силиконового масла (или иного высокомолекулярного соединения) из витреальной полости |
A16.26.094 |
Имплантация интраокулярной линзы |
A16.12.019.001 |
Ревизия бедренных артерий |
A16.12.028 |
Установка стента в сосуд |
A16.12.019.001 |
Ревизия бедренных артерий |
A16.12.026 |
Баллонная вазодилатация |
A16.12.019.001 |
Ревизия бедренных артерий |
А16.12.026.018 |
Баллонная ангиопластика подвздошной артерии |
A16.14.009 |
Холецистэктомия |
A16.30.002.001 |
Оперативное лечение пупочной грыжи с использованием видеоэндоскопических технологий |
A16.14.009 |
Холецистэктомия |
A16.30.002.002 |
Оперативное лечение пупочной грыжи с использованием сетчатых имплантов |
A16.14.009 |
Холецистэктомия |
A16.30.004.011 |
Оперативное лечение грыжи передней брюшной стенки с использованием сетчатых имплантов |
A16.14.009.002 |
Холецистэктомия лапароскопическая |
A16.30.002.001 |
Оперативное лечение пупочной грыжи с использованием видеоэндоскопических технологий |
A16.14.009.002 |
Холецистэктомия лапароскопическая |
A16.30.002.002 |
Оперативное лечение пупочной грыжи с использованием сетчатых имплантов |
A16.14.009.002 |
Холецистэктомия лапароскопическая |
A16.30.004.011 |
Оперативное лечение грыжи передней брюшной стенки с использованием сетчатых имплантов |
A16.14.009.001 |
Холецистэктомия малоинвазивная |
A16.30.002.001 |
Оперативное лечение пупочной грыжи с использованием видеоэндоскопических технологий |
A16.14.009.001 |
Холецистэктомия малоинвазивная |
A16.30.002.002 |
Оперативное лечение пупочной грыжи с использованием сетчатых имплантов |
A16.14.009.001 |
Холецистэктомия малоинвазивная |
A16.30.004.011 |
Оперативное лечение грыжи передней брюшной стенки с использованием сетчатых имплантов |
A16.30.003 |
Оперативное лечение околопупочной грыжи |
A16.30.001.002 |
Оперативное лечение пахово-бедренной грыжи с использованием сетчатых имплантов |
A16.30.002 |
Оперативное лечение пупочной грыжи |
A16.30.001.002 |
Оперативное лечение пахово-бедренной грыжи с использованием сетчатых имплантов |
A16.30.004 |
Оперативное лечение грыжи передней брюшной стенки |
A16.30.001.002 |
Оперативное лечение пахово-бедренной грыжи с использованием сетчатых имплантов |
A16.30.002 |
Оперативное лечение пупочной грыжи |
A16.16.033.001 |
Фундопликация лапароскопическая |
A16.30.002 |
Оперативное лечение пупочной грыжи |
A16.09.026.004 |
Пластика диафрагмы с использованием видеоэндоскопических технологий |
A16.30.005.003 |
Устранение грыжи пищеводного отверстия диафрагмы с использованием видеоэндоскопических технологий |
A16.16.046.002 |
Лапароскопическая диафрагмокрурорафия |
A16.30.005.003 |
Устранение грыжи пищеводного отверстия диафрагмы с использованием видеоэндоскопических технологий |
A16.16.033.001 |
Фундопликация лапароскопическая |
A16.20.043 |
Мастэктомия |
A16.20.011.002 |
Тотальная гистерэктомия (экстирпация матки) с придатками лапаротомическая |
A16.20.005 |
Кесарево сечение |
A16.20.035 |
Миомэктомия (энуклеация миоматозных узлов) лапаротомическая |
A16.20.005 |
Кесарево сечение |
A16.20.001 |
Удаление кисты яичника |
A16.20.005 |
Кесарево сечение |
A16.20.061 |
Резекция яичника лапаротомическая |
A16.20.005 |
Кесарево сечение |
A16.20.039 |
Метропластика лапаротомическая |
A16.20.083 |
Кольпоперинеоррафия и леваторопластика |
A16.20.042.001 |
Слинговые операции при недержании мочи |
A16.14.009.002 |
Холецистэктомия лапароскопическая |
A16.20.063.001 |
Влагалищная экстирпация матки с придатками с использованием видеоэндоскопических технологий |
A16.18.009.001 |
Аппендэктомия с использованием видеоэндоскопических технологий |
A16.20.061.001 |
Резекция яичника с использованием видеоэндоскопических технологий |
A16.18.009 |
Аппендэктомия |
A16.20.061 |
Резекция яичника лапаротомическая |
A16.28.054 |
Трансуретральная уретеролитоэкстракция |
A16.28.003.001 |
Лапароскопическая резекция почки |
A16.26.093 |
Факоэмульсификация без интраокулярной линзы. Факофрагментация, факоаспирация |
A16.26.049 |
Кератопластика (трансплантация роговицы) |
A16.26.093 |
Факоэмульсификация без интраокулярной линзы. Факофрагментация, факоаспирация |
A16.26.087 |
Замещение стекловидного тела |
A16.26.098 |
Энуклеация глазного яблока |
A16.26.041.001 |
Пластика конъюнктивальной полости с использованием свободного лоскута слизистой со щеки |
A16.26.115 |
Удаление силиконового масла (или иного высокомолекулярного соединения) из витреальной полости |
A16.26.093.002 |
Факоэмульсификация с имплантацией интраокулярной линзы |
A16.26.094 |
Имплантация интраокулярной линзы |
A16.26.086.001 |
Интравитреальное введение лекарственных препаратов |
Уровень 3
Операция 1 |
Операция 2 | ||
A16.22.001 |
Гемитиреоидэктомия |
A16.30.002.002 |
Оперативное лечение пупочной грыжи с использованием сетчатых имплантов |
A16.18.016 |
Гемиколэктомия правосторонняя |
A16.14.030 |
Резекция печени атипичная |
A16.30.002.002 |
Оперативное лечение пупочной грыжи с использованием сетчатых имплантов |
A16.30.001.002 |
Оперативное лечение пахово-бедренной грыжи с использованием сетчатых имплантов |
A16.30.002.002 |
Оперативное лечение пупочной грыжи с использованием сетчатых имплантов |
A16.30.001.001 |
Оперативное лечение пахово-бедренной грыжи с использованием видеоэндоскопических технологий |
A16.26.093.002 |
Факоэмульсификация с имплантацией интраокулярной линзы |
A16.26.049.005 |
Неавтоматизированная эндотекатопластика |
A16.26.049.004 |
Послойная кератопластика |
A16.26.093.002 |
Факоэмульсификация с имплантацией интраокулярной линзы |
A16.26.089.002 |
Витреоэктомия задняя субтотальная закрытая |
A16.26.093.002 |
Факоэмульсификация с имплантацией интраокулярной линзы |
Уровень 4
Операция 1 |
Операция 2 | ||
A16.09.026.004 |
Пластика диафрагмы с использованием видеоэндоскопических технологий |
A16.16.032.002 |
Эндоскопическая кардиодилятация пищевода баллонным кардиодилятатором |
A16.28.004.001 |
Лапароскопическая нефрэктомия |
A16.21.002 |
Трансуретральная резекция простаты |
A16.26.089.002 |
Витреоэктомия задняя субтотальная закрытая |
A16.26.094 |
Имплантация интраокулярной линзы |
A16.26.089.002 |
Витреоэктомия задняя субтотальная закрытая |
A16.26.082 |
Круговое эпиклеральное пломбирование |
A16.12.011.008 |
Пластика глубокой бедренной артерии |
A16.12.026 |
Баллонная вазодилатация |
A16.26.093.001 |
Факоэмульсификация с использованием фемтосекундного лазера |
A16.26.049.005 |
Неавтоматизированная эндотекатопластика |
A16.26.093.001 |
Факоэмульсификация с использованием фемтосекундного лазера |
A16.26.093.002 |
Факоэмульсификация с имплантацией интраокулярной линзы |
A16.30.005.003 |
Устранение грыжи пищеводного отверстия диафрагмы с использованием видеоэндоскопических технологий |
A16.30.005.001 |
Пластика диафрагмы с использованием импланта |
A16.20.014 |
Влагалищная тотальная гистерэктомия (экстирпация матки) с придатками |
A16.20.042.001 |
Слинговые операции при недержании мочи |
A16.20.063.001 |
Влагалищная экстирпация матки с придатками с использованием видеоэндоскопических технологий |
A16.20.042.001 |
Слинговые операции при недержании мочи |
A16.26.049.004 |
Послойная кератопластика |
A16.26.093.001 |
Факоэмульсификация с использованием фемтосекундного лазера |
A16.12.009.001 |
Тромбоэктомия из сосудистого протеза |
А16.12.026.018 |
Баллонная ангиопластика подвздошной артерии |
A16.12.038.006 |
Бедренно - подколенное шунтирование |
А16.12.026.018 |
Баллонная ангиопластика подвздошной артерии |
A16.12.009.001 |
Тромбоэктомия из сосудистого протеза |
A16.12.028 |
Установка стента в сосуд |
A16.12.011.008 |
Пластика глубокой бедренной артерии |
A16.12.028 |
Установка стента в сосуд |
A16.12.011.008 |
Пластика глубокой бедренной артерии |
А16.12.026.018 |
Баллонная ангиопластика подвздошной артерии |
A16.12.009 |
Тромбэндартерэктомия |
A16.12.028 |
Установка стента в сосуд |
A16.12.009 |
Тромбэндартерэктомия |
А16.12.026.018 |
Баллонная ангиопластика подвздошной артерии |
A16.12.038.006 |
Бедренно-подколенное шунтирование |
A16.12.026.002 |
Баллонная ангиопластика подколенной артерии и магистральных артерий голени |
A16.12.038.006 |
Бедренно-подколенное шунтирование |
A16.12.026.004 |
Баллонная ангиопластика со стентированием подколенной артерии и магистральных артерий голени |
A16.26.089.002 |
Витреоэктомия задняя субтотальная закрытая |
A16.26.093.001 |
Факоэмульсификация с использованием фемтосекундного лазера |
Приложение N 27
к Тарифному соглашению
в сфере обязательного
медицинского страхования
Республики Карелия на 2023 год
ПЕРЕЧЕНЬ ОДНОТИПНЫХ ОПЕРАЦИЙ НА ПАРНЫХ
ОРГАНАХ, ОПЛАЧИВАЕМЫХ С ИСПОЛЬЗОВАНИЕМ
КСЛП
Уровень 1
Код услуги |
Наименование |
A16.26.007 |
Пластика слезных точек и слезных канальцев |
A16.26.019 |
Устранение эпикантуса |
A16.26.020 |
Устранение энтропиона или эктропиона |
A16.26.021 |
Коррекция блефароптоза |
A16.26.021.001 |
Устранение птоза |
A16.26.022 |
Коррекция блефарохалязиса |
A16.26.023 |
Устранение блефароспазма |
A16.26.028 |
Миотомия, тенотомия глазной мышцы |
A22.26.004 |
Лазерная корепраксия, дисцизия задней капсулы хрусталика |
A22.26.005 |
Лазерная иридэктомия |
A22.26.006 |
Лазергониотрабекулопунктура |
A22.26.007 |
Лазерный трабекулоспазис |
A22.26.009 |
Фокальная лазерная коагуляция глазного дна |
A22.26.010 |
Панретинальная лазерная коагуляция |
A22.26.019 |
Лазерная гониодесцеметопунктура |
A22.26.023 |
Лазерная трабекулопластика |
Уровень 2
Код услуги |
Наименование |
A16.03.033.002 |
Наложение наружных фиксирующих устройств с использованием компрессионно-дистракционного аппарата внешней фиксации |
A16.12.006 |
Разрез, иссечение и закрытие вен нижней конечности |
A16.12.006.002 |
Подапоневротическая перевязка анастомозов между поверхностными и глубокими венами голени |
A16.12.012 |
Перевязка и обнажение варикозных вен |
A16.26.075 |
Склеропластика |
A16.26.075.001 |
Склеропластика с использованием трансплантатов |
A16.26.079 |
Реваскуляризация заднего сегмента глаза |
A16.26.094 |
Имплантация интраокулярной линзы |
A16.26.147 |
Ретросклеропломбирование |
Уровень 3
Код услуги |
Наименование |
A16.12.006.001 |
Удаление поверхностных вен нижней конечности |
A16.12.006.003 |
Диссекция перфорантных вен с использованием видеоэндоскопических технологий |
A16.26.093.002 |
Факоэмульсификация с имплантацией интраокулярной линзы |
Уровень 4
Код услуги |
Наименование |
A16.03.022.002 |
Остеосинтез титановой пластиной |
A16.03.022.004 |
Интрамедуллярный стержневой остеосинтез |
A16.03.022.005 |
Остеосинтез с использованием биодеградируемых материалов |
A16.03.022.006 |
Интрамедуллярный блокируемый остеосинтез |
A16.03.024.005 |
Реконструкция кости. Остеотомия кости с использованием комбинируемых методов фиксации |
A16.03.024.007 |
Реконструкция кости. Корригирующая остеотомия при деформации стоп |
A16.03.024.008 |
Реконструкция кости. Корригирующая остеотомия бедра |
A16.03.024.009 |
Реконструкция кости. Корригирующая остеотомия голени |
A16.03.024.010 |
Реконструкция кости при ложном суставе бедра |
A16.04.014 |
Артропластика стопы и пальцев ноги |
A16.12.008.001 |
Эндартерэктомия каротидная |
A16.12.008.002 |
Эндартерэктомия каротидная с пластикой |
A16.20.043.003 |
Мастэктомия радикальная с односторонней пластикой молочной железы с применением микрохирургической техники |
A16.20.043.004 |
Мастэктомия расширенная модифицированная с пластическим закрытием дефекта грудной стенки |
A16.20.047 |
Мастэктомия расширенная модифицированная с пластическим закрытием дефекта грудной стенки различными вариантами кожно-мышечных лоскутов |
A16.20.048 |
Мастэктомия радикальная с реконструкцией TRAM-лоскутом |
Уровень 5
Код услуги |
Наименование |
A16.20.032.007 |
Резекция молочной железы субтотальная с маммопластикой и эндопротезированием |
A16.20.103 |
Отсроченная реконструкция молочной железы с использованием эндопротеза |
A16.20.049.001 |
Мастэктомия радикальная по Маддену с реконструкцией кожно-мышечным лоскутом и эндопротезированием |
Приложение N 28
к Тарифному соглашению
в сфере обязательного
медицинского страхования
Республики Карелия на 2023 год
ПЕРЕЧЕНЬ КСГ, ОПЛАТА КОТОРЫХ В УСЛОВИЯХ
КРУГЛОСУТОЧНОГО СТАЦИОНАРА
ОСУЩЕСТВЛЯЕТСЯ В ПОЛНОМ ОБЪЕМЕ ПРИ
ДЛИТЕЛЬНОСТИ ГОСПИТАЛИЗАЦИИ ДО 3 ДНЕЙ
ВКЛЮЧИТЕЛЬНО
N КСГ |
Наименование КСГ |
st02.001 |
Осложнения, связанные с беременностью |
st02.002 |
Беременность, закончившаяся абортивным исходом |
st02.003 |
Родоразрешение |
st02.004 |
Кесарево сечение |
st02.010 |
Операции на женских половых органах (уровень 1) |
st02.011 |
Операции на женских половых органах (уровень 2) |
st03.002 |
Ангионевротический отек, анафилактический шок |
st05.008 |
Лекарственная терапия при доброкачественных заболеваниях крови и пузырном заносе <*> |
st08.001 |
Лекарственная терапия при злокачественных новообразованиях других локализаций (кроме лимфоидной и кроветворной тканей), дети <*> |
st08.002 |
Лекарственная терапия при остром лейкозе, дети <*> |
st08.003 |
Лекарственная терапия при других злокачественных новообразованиях лимфоидной и кроветворной тканей, дети <*> |
st09.011 |
Операции на почке и мочевыделительной системе, дети (уровень 7) |
st12.001 |
Кишечные инфекции, взрослые |
st12.002 |
Кишечные инфекции, дети |
st12.010 |
Респираторные инфекции верхних дыхательных путей с осложнениями, взрослые |
st12.011 |
Респираторные инфекции верхних дыхательных путей, дети |
st14.002 |
Операции на кишечнике и анальной области (уровень 2) |
st15.008 |
Неврологические заболевания, лечение с применением ботулотоксина (уровень 1) <*> |
st15.009 |
Неврологические заболевания, лечение с применением ботулотоксина (уровень 2) <*> |
st16.005 |
Сотрясение головного мозга |
st19.007 |
Операции при злокачественных новообразованиях почки и мочевыделительной системы (уровень 2) |
st19.038 |
Установка, замена порт-системы (катетера) для лекарственной терапии злокачественных новообразований |
st19.144 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 1) <*> |
st19.145 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 2) <*> |
st19.146 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 3) <*> |
st19.147 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 4) <*> |
st19.148 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 5) <*> |
st19.149 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 6) <*> |
st19.150 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 7) <*> |
st19.151 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 8) <*> |
st19.152 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 9) <*> |
st19.153 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 10) <*> |
st19.154 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 11) <*> |
st19.155 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 12) <*> |
st19.156 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 13) <*> |
st19.157 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 14) <*> |
st19.158 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 15) <*> |
st19.159 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 16) <*> |
st19.160 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 17) <*> |
st19.161 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 18) <*> |
st19.162 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 19) <*> |
st19.082 |
Лучевая терапия (уровень 8) |
st19.090 |
ЗНО лимфоидной и кроветворной тканей без специального противоопухолевого лечения (уровень 1) |
st19.094 |
ЗНО лимфоидной и кроветворной тканей, лекарственная терапия, взрослые (уровень 1) |
st19.097 |
ЗНО лимфоидной и кроветворной тканей, лекарственная терапия с применением отдельных препаратов (по перечню), взрослые (уровень 1) |
st19.100 |
ЗНО лимфоидной и кроветворной тканей, лекарственная терапия с применением отдельных препаратов (по перечню), взрослые (уровень 4) |
st20.005 |
Операции на органе слуха, придаточных пазухах носа и верхних дыхательных путях (уровень 1) |
st20.006 |
Операции на органе слуха, придаточных пазухах носа и верхних дыхательных путях (уровень 2) |
st20.010 |
Замена речевого процессора |
st21.001 |
Операции на органе зрения (уровень 1) |
st21.002 |
Операции на органе зрения (уровень 2) |
st21.003 |
Операции на органе зрения (уровень 3) |
st21.004 |
Операции на органе зрения (уровень 4) |
st21.005 |
Операции на органе зрения (уровень 5) |
st21.006 |
Операции на органе зрения (уровень 6) |
st21.009 |
Операции на органе зрения (факоэмульсификация с имплантацией ИОЛ) |
st25.004 |
Диагностическое обследование сердечно-сосудистой системы |
st27.012 |
Отравления и другие воздействия внешних причин |
st30.006 |
Операции на мужских половых органах, взрослые (уровень 1) |
st30.010 |
Операции на почке и мочевыделительной системе, взрослые (уровень 1) |
st30.011 |
Операции на почке и мочевыделительной системе, взрослые (уровень 2) |
st30.012 |
Операции на почке и мочевыделительной системе, взрослые (уровень 3) |
st30.014 |
Операции на почке и мочевыделительной системе, взрослые (уровень 5) |
st30.016 |
Операции на почке и мочевыделительной системе, взрослые (уровень 7) |
st31.017 |
Доброкачественные новообразования, новообразования in situ кожи, жировой ткани и другие болезни кожи |
st32.002 |
Операции на желчном пузыре и желчевыводящих путях (уровень 2) |
st32.016 |
Другие операции на органах брюшной полости (уровень 1) |
st34.002 |
Операции на органах полости рта (уровень 1) |
st36.001 |
Комплексное лечение с применением препаратов иммуноглобулина* |
st36.020 |
Оказание услуг диализа (только для федеральных медицинских организаций) (уровень 1) |
st36.021 |
Оказание услуг диализа (только для федеральных медицинских организаций) (уровень 2) |
st36.022 |
Оказание услуг диализа (только для федеральных медицинских организаций) (уровень 3) |
st36.023 |
Оказание услуг диализа (только для федеральных медицинских организаций) (уровень 4) |
st36.007 |
Установка, замена, заправка помп для лекарственных препаратов |
st36.009 |
Реинфузия аутокрови |
st36.010 |
Баллонная внутриаортальная контрпульсация |
st36.011 |
Экстракорпоральная мембранная оксигенация |
st36.024 |
Радиойодтерапия |
st36.025 |
Проведение иммунизации против респираторно-синцитиальной вирусной инфекции (уровень 1) |
st36.026 |
Проведение иммунизации против респираторно-синцитиальной вирусной инфекции (уровень 2) |
st36.028 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 1) <*> |
st36.029 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 2) <*> |
st36.030 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 3) <*> |
st36.031 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 4) <*> |
st36.032 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 5) <*> |
st36.033 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 6) <*> |
st36.034 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 7) <*> |
st36.035 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 8) <*> |
st36.036 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 9) <*> |
st36.037 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 10) <*> |
st36.038 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 11) <*> |
st36.039 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 12) <*> |
st36.040 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 13) <*> |
st36.041 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 14) <*> |
st36.042 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 15) <*> |
st36.043 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 16) <*> |
st36.044 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 17) <*> |
st36.045 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 18) <*> |
st36.046 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 19) <*> |
st36.047 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 20) <*> |
* При условии соблюдения режима
введения лекарственных препаратов
согласно инструкциям по применению
лекарственных препаратов для
медицинского применения.
Приложение N 29
к Тарифному соглашению
в сфере обязательного
медицинского страхования
Республики Карелия на 2023 год
ПЕРЕЧЕНЬ КСГ КРУГЛОСУТОЧНО СТАЦИОНАРА,
КОТОРЫЕ ПРЕДПОЛАГАЮТ ХИРУРГИЧЕСКОЕ
ЛЕЧЕНИЕ ИЛИ ТРОМБОЛИТИЧЕСКУЮ ТЕРАПИЮ
N КСГ |
Наименование КСГ |
В стационарных условиях | |
st02.003 |
Родоразрешение |
st02.004 |
Кесарево сечение |
st02.010 |
Операции на женских половых органах (уровень 1) |
st02.011 |
Операции на женских половых органах (уровень 2) |
st02.012 |
Операции на женских половых органах (уровень 3) |
st02.013 |
Операции на женских половых органах (уровень 4) |
st02.015 |
Операции на женских половых органах (уровень 5) |
st02.016 |
Операции на женских половых органах (уровень 6) |
st02.017 |
Операции на женских половых органах (уровень 7) |
st02.014 |
Слинговые операции при недержании мочи |
st09.001 |
Операции на мужских половых органах, дети (уровень 1) |
st09.002 |
Операции на мужских половых органах, дети (уровень 2) |
st09.003 |
Операции на мужских половых органах, дети (уровень 3) |
st09.004 |
Операции на мужских половых органах, дети (уровень 4) |
st09.005 |
Операции на почке и мочевыделительной системе, дети (уровень 1) |
st09.006 |
Операции на почке и мочевыделительной системе, дети (уровень 2) |
st09.007 |
Операции на почке и мочевыделительной системе, дети (уровень 3) |
st09.008 |
Операции на почке и мочевыделительной системе, дети (уровень 4) |
st09.009 |
Операции на почке и мочевыделительной системе, дети (уровень 5) |
st09.010 |
Операции на почке и мочевыделительной системе, дети (уровень 6) |
st09.011 |
Операции на почке и мочевыделительной системе, дети (уровень 7) |
st10.001 |
Детская хирургия (уровень 1) |
st10.002 |
Детская хирургия (уровень 2) |
st10.003 |
Аппендэктомия, дети |
st10.005 |
Операции по поводу грыж, дети (уровень 1) |
st10.006 |
Операции по поводу грыж, дети (уровень 2) |
st10.007 |
Операции по поводу грыж, дети (уровень 3) |
st10.008 |
Другие операции на органах брюшной полости, дети |
st13.002 |
Нестабильная стенокардия, инфаркт миокарда, легочная эмболия (уровень 2) |
st13.005 |
Нарушения ритма и проводимости (уровень 2) |
st13.007 |
Эндокардит, миокардит, перикардит, кардиомиопатии (уровень 2) |
st13.008 |
Инфаркт миокарда, легочная эмболия, лечение с применением тромболитической терапии (уровень 1) |
st13.009 |
Инфаркт миокарда, легочная эмболия, лечение с применением тромболитической терапии (уровень 2) |
st13.010 |
Инфаркт миокарда, легочная эмболия, лечение с применением тромболитической терапии (уровень 3) |
st14.001 |
Операции на кишечнике и анальной области (уровень 1) |
st14.002 |
Операции на кишечнике и анальной области (уровень 2) |
st14.003 |
Операции на кишечнике и анальной области (уровень 3) |
st14.004 |
Операции на кишечнике и анальной области (уровень 4) |
st15.015 |
Инфаркт мозга (уровень 2) |
st15.016 |
Инфаркт мозга (уровень 3) |
st16.007 |
Операции на центральной нервной системе и головном мозге (уровень 1) |
st16.008 |
Операции на центральной нервной системе и головном мозге (уровень 2) |
st16.009 |
Операции на периферической нервной системе (уровень 1) |
st16.010 |
Операции на периферической нервной системе (уровень 2) |
st16.011 |
Операции на периферической нервной системе (уровень 3) |
st18.002 |
Формирование, имплантация, реконструкция, удаление, смена доступа для диализа |
st19.001 |
Операции на женских половых органах при злокачественных новообразованиях (уровень 1) |
st19.002 |
Операции на женских половых органах при злокачественных новообразованиях (уровень 2) |
st19.003 |
Операции на женских половых органах при злокачественных новообразованиях (уровень 3) |
st19.004 |
Операции на кишечнике и анальной области при злокачественных новообразованиях (уровень 1) |
st19.005 |
Операции на кишечнике и анальной области при злокачественных новообразованиях (уровень 2) |
st19.006 |
Операции при злокачественных новообразованиях почки и мочевыделительной системы (уровень 1) |
st19.007 |
Операции при злокачественных новообразованиях почки и мочевыделительной системы (уровень 2) |
st19.008 |
Операции при злокачественных новообразованиях почки и мочевыделительной системы (уровень 3) |
st19.009 |
Операции при злокачественных новообразованиях кожи (уровень 1) |
st19.010 |
Операции при злокачественных новообразованиях кожи (уровень 2) |
st19.011 |
Операции при злокачественных новообразованиях кожи (уровень 3) |
st19.012 |
Операции при злокачественном новообразовании щитовидной железы (уровень 1) |
st19.013 |
Операции при злокачественном новообразовании щитовидной железы (уровень 2) |
st19.014 |
Мастэктомия, другие операции при злокачественном новообразовании молочной железы (уровень 1) |
st19.015 |
Мастэктомия, другие операции при злокачественном новообразовании молочной железы (уровень 2) |
st19.016 |
Операции при злокачественном новообразовании желчного пузыря, желчных протоков и поджелудочной железы (уровень 1) |
st19.017 |
Операции при злокачественном новообразовании желчного пузыря, желчных протоков и поджелудочной железы (уровень 2) |
st19.018 |
Операции при злокачественном новообразовании пищевода, желудка (уровень 1) |
st19.019 |
Операции при злокачественном новообразовании пищевода, желудка (уровень 2) |
st19.020 |
Операции при злокачественном новообразовании пищевода, желудка (уровень 3) |
st19.021 |
Другие операции при злокачественном новообразовании брюшной полости |
st19.022 |
Операции на органе слуха, придаточных пазухах носа и верхних дыхательных путях при злокачественных новообразованиях |
st19.023 |
Операции на нижних дыхательных путях и легочной ткани при злокачественных новообразованиях (уровень 1) |
st19.024 |
Операции на нижних дыхательных путях и легочной ткани при злокачественных новообразованиях (уровень 2) |
st19.025 |
Операции при злокачественных новообразованиях мужских половых органов (уровень 1) |
st19.026 |
Операции при злокачественных новообразованиях мужских половых органов (уровень 2) |
st19.123 |
Прочие операции при ЗНО (уровень 1) |
st19.124 |
Прочие операции при ЗНО (уровень 2) |
st19.038 |
Установка, замена порт-системы (катетера) для лекарственной терапии злокачественных новообразований |
st19.104 |
Эвисцерация малого таза при лучевых повреждениях |
st20.005 |
Операции на органе слуха, придаточных пазухах носа и верхних дыхательных путях (уровень 1) |
st20.006 |
Операции на органе слуха, придаточных пазухах носа и верхних дыхательных путях (уровень 2) |
st20.007 |
Операции на органе слуха, придаточных пазухах носа и верхних дыхательных путях (уровень 3) |
st20.008 |
Операции на органе слуха, придаточных пазухах носа и верхних дыхательных путях (уровень 4) |
st20.009 |
Операции на органе слуха, придаточных пазухах носа и верхних дыхательных путях (уровень 5) |
st20.010 |
Замена речевого процессора |
st21.001 |
Операции на органе зрения (уровень 1) |
st21.002 |
Операции на органе зрения (уровень 2) |
st21.003 |
Операции на органе зрения (уровень 3) |
st21.004 |
Операции на органе зрения (уровень 4) |
st21.005 |
Операции на органе зрения (уровень 5) |
st21.006 |
Операции на органе зрения (уровень 6) |
st21.009 |
Операции на органе зрения (факоэмульсификация с имплантацией ИОЛ) |
st24.004 |
Ревматические болезни сердца (уровень 2) |
st25.004 |
Диагностическое обследование сердечно-сосудистой системы |
st25.005 |
Операции на сердце и коронарных сосудах (уровень 1) |
st25.006 |
Операции на сердце и коронарных сосудах (уровень 2) |
st25.007 |
Операции на сердце и коронарных сосудах (уровень 3) |
st25.008 |
Операции на сосудах (уровень 1) |
st25.009 |
Операции на сосудах (уровень 2) |
st25.010 |
Операции на сосудах (уровень 3) |
st25.011 |
Операции на сосудах (уровень 4) |
st25.012 |
Операции на сосудах (уровень 5) |
st27.007 |
Стенокардия (кроме нестабильной), хроническая ишемическая болезнь сердца (уровень 2) |
st27.009 |
Другие болезни сердца (уровень 2) |
st28.002 |
Операции на нижних дыхательных путях и легочной ткани, органах средостения (уровень 1) |
st28.003 |
Операции на нижних дыхательных путях и легочной ткани, органах средостения (уровень 2) |
st28.004 |
Операции на нижних дыхательных путях и легочной ткани, органах средостения (уровень 3) |
st28.005 |
Операции на нижних дыхательных путях и легочной ткани, органах средостения (уровень 4) |
st29.007 |
Тяжелая множественная и сочетанная травма (политравма) |
st29.008 |
Эндопротезирование суставов |
st29.009 |
Операции на костно-мышечной системе и суставах (уровень 1) |
st29.010 |
Операции на костно-мышечной системе и суставах (уровень 2) |
st29.011 |
Операции на костно-мышечной системе и суставах (уровень 3) |
st29.012 |
Операции на костно-мышечной системе и суставах (уровень 4) |
st29.013 |
Операции на костно-мышечной системе и суставах (уровень 5) |
st30.006 |
Операции на мужских половых органах, взрослые (уровень 1) |
st30.007 |
Операции на мужских половых органах, взрослые (уровень 2) |
st30.008 |
Операции на мужских половых органах, взрослые (уровень 3) |
st30.009 |
Операции на мужских половых органах, взрослые (уровень 4) |
st30.010 |
Операции на почке и мочевыделительной системе, взрослые (уровень 1) |
st30.011 |
Операции на почке и мочевыделительной системе, взрослые (уровень 2) |
st30.012 |
Операции на почке и мочевыделительной системе, взрослые (уровень 3) |
st30.013 |
Операции на почке и мочевыделительной системе, взрослые (уровень 4) |
st30.014 |
Операции на почке и мочевыделительной системе, взрослые (уровень 5) |
st30.015 |
Операции на почке и мочевыделительной системе, взрослые (уровень 6) |
st30.016 |
Операции на почке и мочевыделительной системе, взрослые (уровень 7) |
st31.002 |
Операции на коже, подкожной клетчатке, придатках кожи (уровень 1) |
st31.003 |
Операции на коже, подкожной клетчатке, придатках кожи (уровень 2) |
st31.004 |
Операции на коже, подкожной клетчатке, придатках кожи (уровень 3) |
st31.005 |
Операции на коже, подкожной клетчатке, придатках кожи (уровень 4) |
st31.006 |
Операции на органах кроветворения и иммунной системы (уровень 1) |
st31.007 |
Операции на органах кроветворения и иммунной системы (уровень 2) |
st31.008 |
Операции на органах кроветворения и иммунной системы (уровень 3) |
st31.009 |
Операции на эндокринных железах кроме гипофиза (уровень 1) |
st31.010 |
Операции на эндокринных железах кроме гипофиза (уровень 2) |
st31.015 |
Остеомиелит (уровень 3) |
st31.019 |
Операции на молочной железе (кроме злокачественных новообразований) |
st32.001 |
Операции на желчном пузыре и желчевыводящих путях (уровень 1) |
st32.002 |
Операции на желчном пузыре и желчевыводящих путях (уровень 2) |
st32.003 |
Операции на желчном пузыре и желчевыводящих путях (уровень 3) |
st32.004 |
Операции на желчном пузыре и желчевыводящих путях (уровень 4) |
st32.005 |
Операции на печени и поджелудочной железе (уровень 1) |
st32.006 |
Операции на печени и поджелудочной железе (уровень 2) |
st32.007 |
Панкреатит, хирургическое лечение |
st32.008 |
Операции на пищеводе, желудке, двенадцатиперстной кишке (уровень 1) |
st32.009 |
Операции на пищеводе, желудке, двенадцатиперстной кишке (уровень 2) |
st32.010 |
Операции на пищеводе, желудке, двенадцатиперстной кишке (уровень 3) |
st32.011 |
Аппендэктомия, взрослые |
st32.013 |
Операции по поводу грыж, взрослые (уровень 1) |
st32.014 |
Операции по поводу грыж, взрослые (уровень 2) |
st32.015 |
Операции по поводу грыж, взрослые (уровень 3) |
st32.019 |
Операции по поводу грыж, взрослые (уровень 4) |
st32.016 |
Другие операции на органах брюшной полости (уровень 1) |
st32.017 |
Другие операции на органах брюшной полости (уровень 2) |
st32.018 |
Другие операции на органах брюшной полости (уровень 3) |
st32.020 |
Другие операции на органах брюшной полости (уровень 4) |
st32.021 |
Другие операции на органах брюшной полости (уровень 5) |
st33.005 |
Ожоги (уровень 3) |
st33.006 |
Ожоги (уровень 4) |
st33.007 |
Ожоги (уровень 5) |
st33.008 |
Ожоги (уровень 4,5) с синдромом органной дисфункции |
st34.002 |
Операции на органах полости рта (уровень 1) |
st34.003 |
Операции на органах полости рта (уровень 2) |
st34.004 |
Операции на органах полости рта (уровень 3) |
st34.005 |
Операции на органах полости рта (уровень 4) |
st36.009 |
Реинфузия аутокрови |
st36.010 |
Баллонная внутриаортальная контрпульсация |
st36.011 |
Экстракорпоральная мембранная оксигенация |
Приложение N 30
к Тарифному соглашению
в сфере обязательного
медицинского страхования
Республики Карелия на 2023 год
ПЕРЕЧЕНЬ КСГ КРУГЛОСУТОЧНОГО
СТАЦИОНАРА, ПРИ ОПЛАТЕ ПО КОТОРЫМ НЕ
ПРИМЕНЯЕТСЯ КОЭФФИЦИЕНТ УРОВНЯ
(ПОДУРОВНЯ) МЕДИЦИНСКОЙ ОРГАНИЗАЦИИ
N КСГ |
Наименование КСГ |
st01.001 |
Беременность без патологии, дородовая госпитализация в отделение сестринского ухода |
st02.002 |
Беременность, закончившаяся абортивным исходом |
st02.006 |
Послеродовой сепсис |
st02.012 |
Операции на женских половых органах (уровень 3) |
st03.002 |
Ангионевротический отек, анафилактический шок |
st04.001 |
Язва желудка и двенадцатиперстной кишки |
st09.003 |
Операции на мужских половых органах, дети (уровень 3) |
st09.004 |
Операции на мужских половых органах, дети (уровень 4) |
st09.008 |
Операции на почке и мочевыделительной системе, дети (уровень 4) |
st09.009 |
Операции на почке и мочевыделительной системе, дети (уровень 5) |
st09.010 |
Операции на почке и мочевыделительной системе, дети (уровень 6) |
st10.003 |
Аппендэктомия, дети |
st10.005 |
Операции по поводу грыж, дети (уровень 1) |
st14.001 |
Операции на кишечнике и анальной области (уровень 1) |
st15.005 |
Эпилепсия, судороги (уровень 1) |
st15.008 |
Неврологические заболевания, лечение с применением ботулотоксина (уровень 1) |
st15.009 |
Неврологические заболевания, лечение с применением ботулотоксина (уровень 2) |
st16.003 |
Дорсопатии, спондилопатии, остеопатии |
st16.005 |
Сотрясение головного мозга |
st16.010 |
Операции на периферической нервной системе (уровень 2) |
st16.011 |
Операции на периферической нервной системе (уровень 3) |
st20.008 |
Операции на органе слуха, придаточных пазухах носа и верхних дыхательных путях (уровень 4) |
st20.009 |
Операции на органе слуха, придаточных пазухах носа и верхних дыхательных путях (уровень 5) |
st20.010 |
Замена речевого процессора |
st21.004 |
Операции на органе зрения (уровень 4) |
st21.006 |
Операции на органе зрения (уровень 6) |
st21.009 |
Операции на органе зрения (факоэмульсификация с имплантацией ИОЛ) |
st27.001 |
Болезни пищевода, гастрит, дуоденит, другие болезни желудка и двенадцатиперстной кишки |
st27.003 |
Болезни желчного пузыря |
st27.005 |
Гипертоническая болезнь в стадии обострения |
st27.006 |
Стенокардия (кроме нестабильной), хроническая ишемическая болезнь сердца (уровень 1) |
st27.010 |
Бронхит необструктивный, симптомы и признаки, относящиеся к органам дыхания |
st28.004 |
Операции на нижних дыхательных путях и легочной ткани, органах средостения (уровень 3) |
st28.005 |
Операции на нижних дыхательных путях и легочной ткани, органах средостения (уровень 4) |
st29.002 |
Переломы шейки бедра и костей таза |
st29.003 |
Переломы бедренной кости, другие травмы области бедра и тазобедренного сустава |
st29.004 |
Переломы, вывихи, растяжения области грудной клетки, верхней конечности и стопы |
st29.005 |
Переломы, вывихи, растяжения области колена и голени |
st29.012 |
Операции на костно-мышечной системе и суставах (уровень 4) |
st29.013 |
Операции на костно-мышечной системе и суставах (уровень 5) |
st30.004 |
Болезни предстательной железы |
st30.008 |
Операции на мужских половых органах, взрослые (уровень 3) |
st30.009 |
Операции на мужских половых органах, взрослые (уровень 4) |
st30.015 |
Операции на почке и мочевыделительной системе, взрослые (уровень 6) |
st31.002 |
Операции на коже, подкожной клетчатке, придатках кожи (уровень 1) |
st31.009 |
Операции на эндокринных железах кроме гипофиза (уровень 1) |
st31.010 |
Операции на эндокринных железах кроме гипофиза (уровень 2) |
st31.012 |
Артрозы, другие поражения суставов, болезни мягких тканей |
st31.018 |
Открытые раны, поверхностные, другие и неуточненные травмы |
st32.004 |
Операции на желчном пузыре и желчевыводящих путях (уровень 4) |
st32.010 |
Операции на пищеводе, желудке, двенадцатиперстной кишке (уровень 3) |
st32.011 |
Аппендэктомия, взрослые |
st32.013 |
Операции по поводу грыж, взрослые (уровень 1) |
st32.014 |
Операции по поводу грыж, взрослые (уровень 2) |
st32.015 |
Операции по поводу грыж, взрослые (уровень 3) |
st36.001 |
Комплексное лечение с применением препаратов иммуноглобулина |
st36.007 |
Установка, замена, заправка помп для лекарственных препаратов |
st36.009 |
Реинфузия аутокрови |
st36.010 |
Баллонная внутриаортальная контрпульсация |
st36.011 |
Экстракорпоральная мембранная оксигенация |
st36.024 |
Радиойодтерапия |
st36.027 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (инициация или замена) |
st36.028 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 1) |
st36.029 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 2) |
st36.030 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 3) |
st36.031 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 4) |
st36.032 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 5) |
st36.033 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 6) |
st36.034 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 7) |
st36.035 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 8) |
st36.036 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 9) |
st36.037 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 10) |
st36.038 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 11) |
st36.039 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 12) |
st36.040 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 13) |
st36.041 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 14) |
st36.042 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 15) |
st36.043 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 16) |
st36.044 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 17) |
st36.045 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 18) |
st36.046 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 19) |
st36.047 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 20) |
st37.004 |
Медицинская реабилитация пациентов с заболеваниями центральной нервной системы (6 баллов по ШРМ) |
st37.024 |
Продолжительная медицинская реабилитация пациентов с заболеваниями центральной нервной системы |
st37.025 |
Продолжительная медицинская реабилитация пациентов с заболеваниями опорно-двигательного аппарата и периферической нервной системы |
st37.026 |
Продолжительная медицинская реабилитация пациентов с заболеваниями центральной нервной системы и с заболеваниями опорно-двигательного аппарата и периферической нервной системы (сестринский уход) |
Указанный перечень является
исчерпывающим. Субъект Российской
Федерации вправе самостоятельно
определять подобный перечень для КСГ в
дневном стационаре, за исключением КСГ,
относящихся к профилю "Детская
онкология" и "Онкология" (для данных КСГ
обязательно применение КУС в случае
использования КУС в условиях дневного
стационара).
Приложение N 31
к Тарифному соглашению
в сфере обязательного
медицинского страхования
Республики Карелия на 2023 год
РАЗМЕР ОПЛАТЫ ПРЕРВАННОГО СЛУЧАЯ
ЛЕЧЕНИЯ
(в
ред. Дополнительного соглашения от 31.10.2024
N 11)
N КСГ |
Наименование КСГ |
Размер оплаты (1,0 = 100%) | ||||
|
|
3 дня и менее |
4 дня и более | |||
st02.012 |
Операции на женских половых органах (уровень 3) |
0,9 |
1,0 | |||
st13.001 |
Нестабильная стенокардия, инфаркт миокарда, легочная эмболия (уровень 1) |
0,5 |
0,8 | |||
st13.002 |
Нестабильная стенокардия, инфаркт миокарда, легочная эмболия (уровень 2) |
0,9 |
1,0 | |||
st13.008 |
Инфаркт миокарда, легочная эмболия, лечение с применением тромболитической терапии (уровень 1) |
0,9 |
1,0 | |||
st13.009 |
Инфаркт миокарда, легочная эмболия, лечение с применением тромболитической терапии (уровень 2) |
0,9 |
1,0 | |||
st13.010 |
Инфаркт миокарда, легочная эмболия, лечение с применением тромболитической терапии (уровень 3) |
0,9 |
1,0 | |||
st14.003 |
Операции на кишечнике и анальной области (уровень 3) |
0,9 |
1,0 | |||
st15.013 |
Кровоизлияние в мозг |
0,5 |
0,8 | |||
st15.014 |
Инфаркт мозга (уровень 1) |
0,5 |
0,8 | |||
st15.015 |
Инфаркт мозга (уровень 2) |
0,9 |
1,0 | |||
st15.016 |
Инфаркт мозга (уровень 3) |
0,9 |
1,0 | |||
st16.006 |
Переломы черепа, внутричерепная травма |
0,5 |
0,8 | |||
st16.007 |
Операции на центральной нервной системе и головном мозге (уровень 1) |
0,9 |
1,0 | |||
st16.008 |
Операции на центральной нервной системе и головном мозге (уровень 2) |
0,9 |
1,0 | |||
st19.001 |
Операции на женских половых органах при злокачественных новообразованиях (уровень 1) |
0,9 |
1,0 | |||
st19.002 |
Операции на женских половых органах при злокачественных новообразованиях (уровень 2) |
0,9 |
1,0 | |||
st19.003 |
Операции на женских половых органах при злокачественных новообразованиях (уровень 3) |
0,9 |
1,0 | |||
st19.004 |
Операции на кишечнике и анальной области при злокачественных новообразованиях (уровень 1) |
0,9 |
1,0 | |||
st19.005 |
Операции на кишечнике и анальной области при злокачественных новообразованиях (уровень 2) |
0,9 |
1,0 | |||
st19.006 |
Операции при злокачественных новообразованиях почки и мочевыделительной системы (уровень 1) |
0,9 |
1,0 | |||
st19.007 |
Операции при злокачественных новообразованиях почки и мочевыделительной системы (уровень 2) |
0,9 |
1,0 | |||
st19.008 |
Операции при злокачественных новообразованиях почки и мочевыделительной системы (уровень 3) |
0,9 |
1,0 | |||
st19.009 |
Операции при злокачественных новообразованиях кожи (уровень 1) |
0,9 |
1,0 | |||
st19.010 |
Операции при злокачественных новообразованиях кожи (уровень 2) |
0,9 |
1,0 | |||
st19.011 |
Операции при злокачественных новообразованиях кожи (уровень 3) |
0,9 |
1,0 | |||
st19.012 |
Операции при злокачественном новообразовании щитовидной железы (уровень 1) |
0,9 |
1,0 | |||
st19.013 |
Операции при злокачественном новообразовании щитовидной железы (уровень 2) |
0,9 |
1,0 | |||
st19.014 |
Мастэктомия, другие операции при злокачественном новообразовании молочной железы (уровень 1) |
0,9 |
1,0 | |||
st19.015 |
Мастэктомия, другие операции при злокачественном новообразовании молочной железы (уровень 2) |
0,9 |
1,0 | |||
st19.016 |
Операции при злокачественном новообразовании желчного пузыря, желчных протоков и поджелудочной железы (уровень 1) |
0,9 |
1,0 | |||
st19.017 |
Операции при злокачественном новообразовании желчного пузыря, желчных протоков и поджелудочной железы (уровень 2) |
0,9 |
1,0 | |||
st19.018 |
Операции при злокачественном новообразовании пищевода, желудка (уровень 1) |
0,9 |
1,0 | |||
st19.019 |
Операции при злокачественном новообразовании пищевода, желудка (уровень 2) |
0,9 |
1,0 | |||
st19.020 |
Операции при злокачественном новообразовании пищевода, желудка (уровень 3) |
0,9 |
1,0 | |||
st19.021 |
Другие операции при злокачественном новообразовании брюшной полости |
0,9 |
1,0 | |||
st19.022 |
Операции на органе слуха, придаточных пазухах носа и верхних дыхательных путях при злокачественных новообразованиях |
0,9 |
1,0 | |||
st19.023 |
Операции на нижних дыхательных путях и легочной ткани при злокачественных новообразованиях (уровень 1) |
0,9 |
1,0 | |||
st19.024 |
Операции на нижних дыхательных путях и легочной ткани при злокачественных новообразованиях (уровень 2) |
0,9 |
1,0 | |||
st19.025 |
Операции при злокачественных новообразованиях мужских половых органов (уровень 1) |
0,9 |
1,0 | |||
st19.026 |
Операции при злокачественных новообразованиях мужских половых органов (уровень 2) |
0,9 |
1,0 | |||
st19.075 |
Лучевая терапия (уровень 1) |
0,5 |
0,8 | |||
st19.076 |
Лучевая терапия (уровень 2) |
0,5 |
0,8 | |||
st19.077 |
Лучевая терапия (уровень 3) |
0,5 |
0,8 | |||
st19.078 |
Лучевая терапия (уровень 4) |
0,5 |
0,8 | |||
st19.079 |
Лучевая терапия (уровень 5) |
0,5 |
0,8 | |||
st19.080 |
Лучевая терапия (уровень 6) |
0,5 |
0,8 | |||
st19.081 |
Лучевая терапия (уровень 7) |
0,5 |
0,8 | |||
st19.082 |
Лучевая терапия (уровень 8) |
0,5 |
0,8 | |||
st19.084 |
Лучевая терапия в сочетании с лекарственной терапией (уровень 2) |
0,5 |
0,8 | |||
st19.085 |
Лучевая терапия в сочетании с лекарственной терапией (уровень 3) |
0,5 |
0,8 | |||
st19.086 |
Лучевая терапия в сочетании с лекарственной терапией (уровень 4) |
0,5 |
0,8 | |||
st19.087 |
Лучевая терапия в сочетании с лекарственной терапией (уровень 5) |
0,5 |
0,8 | |||
st19.088 |
Лучевая терапия в сочетании с лекарственной терапией (уровень 6) |
0,5 |
0,8 | |||
st19.089 |
Лучевая терапия в сочетании с лекарственной терапией (уровень 7) |
0,5 |
0,8 | |||
st19.123 |
Прочие операции при ЗНО (уровень 1) |
0,9 |
1,0 | |||
st19.124 |
Прочие операции при ЗНО (уровень 2) |
0,9 |
1,0 | |||
st25.010 |
Операции на сосудах (уровень 3) |
0,9 |
1,0 | |||
st29.007 |
Тяжелая множественная и сочетанная травма (политравма) |
0,5 |
0,8 | |||
st29.008 |
Эндопротезирование суставов |
0,9 |
1,0 | |||
st29.011 |
Операции на костно-мышечной системе и суставах (уровень 3) |
0,9 |
1,0 | |||
st29.012 |
Операции на костно-мышечной системе и суставах (уровень 4) |
0,9 |
1,0 | |||
st29.013 |
Операции на костно-мышечной системе и суставах (уровень 5) |
0,9 |
1,0 | |||
st30.007 |
Операции на мужских половых органах, взрослые (уровень 2) |
0,9 |
1,0 | |||
st33.005 |
Ожоги (уровень 3) |
0,5 |
0,8 | |||
st33.006 |
Ожоги (уровень 4) |
0,5 |
0,8 | |||
st33.007 |
Ожоги (уровень 5) |
0,5 |
0,8 | |||
st34.003 |
Операции на органах полости рта (уровень 2) |
0,9 |
1,0 | |||
st35.003 |
Заболевания гипофиза, взрослые |
0,5 |
0,8 | |||
st08.001 |
Лекарственная терапия при злокачественных новообразованиях других локализаций (кроме лимфоидной и кроветворной тканей), дети |
0,5 |
0,8 | |||
st08.002 |
Лекарственная терапия при остром лейкозе, дети |
0,5 |
0,8 | |||
st08.003 |
Лекарственная терапия при других злокачественных новообразованиях лимфоидной и кроветворной тканей, дети |
0,5 |
0,8 | |||
st19.090 |
ЗНО лимфоидной и кроветворной тканей без специального противоопухолевого лечения (уровень 1) |
0,5 |
0,8 | |||
st19.091 |
ЗНО лимфоидной и кроветворной тканей без специального противоопухолевого лечения (уровень 2) |
0,5 |
0,8 | |||
st19.092 |
ЗНО лимфоидной и кроветворной тканей без специального противоопухолевого лечения (уровень 3) |
0,5 |
0,8 | |||
st19.093 |
ЗНО лимфоидной и кроветворной тканей без специального противоопухолевого лечения, (уровень 4) |
0,5 |
0,8 | |||
st19.094 |
ЗНО лимфоидной и кроветворной тканей, лекарственная терапия, взрослые (уровень 1) |
0,5 |
0,8 | |||
st19.095 |
ЗНО лимфоидной и кроветворной тканей, лекарственная терапия, взрослые (уровень 2) |
0,5 |
0,8 | |||
st19.096 |
ЗНО лимфоидной и кроветворной тканей, лекарственная терапия, взрослые (уровень 3) |
0,5 |
0,8 | |||
st19.097 |
ЗНО лимфоидной и кроветворной тканей, лекарственная терапия с применением отдельных препаратов (по перечню), взрослые (уровень 1) |
0,5 |
0,8 | |||
st19.098 |
ЗНО лимфоидной и кроветворной тканей, лекарственная терапия с применением отдельных препаратов (по перечню), взрослые (уровень 2) |
0,5 |
0,8 | |||
st19.099 |
ЗНО лимфоидной и кроветворной тканей, лекарственная терапия с применением отдельных препаратов (по перечню), взрослые (уровень 3) |
0,5 |
0,8 | |||
st19.100 |
ЗНО лимфоидной и кроветворной тканей, лекарственная терапия с применением отдельных препаратов (по перечню), взрослые (уровень 4) |
0,5 |
0,8 | |||
st19.101 |
ЗНО лимфоидной и кроветворной тканей, лекарственная терапия с применением отдельных препаратов (по перечню), взрослые (уровень 5) |
0,5 |
0,8 | |||
st19.102 |
ЗНО лимфоидной и кроветворной тканей, лекарственная терапия с применением отдельных препаратов (по перечню), взрослые (уровень 6) |
0,5 |
0,8 | |||
st19.144 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 1) |
0,5 |
0,8 | |||
st19.145 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 2) |
0,5 |
0,8 | |||
st19.146 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 3) |
0,5 |
0,8 | |||
st19.147 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 4) |
0,5 |
0,8 | |||
st19.148 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 5) |
0,5 |
0,8 | |||
st19.149 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 6) |
0,5 |
0,8 | |||
st19.150 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 7) |
0,5 |
0,8 | |||
st19.151 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 8) |
0,5 |
0,8 | |||
st19.152 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 9) |
0,5 |
0,8 | |||
st19.153 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 10) |
0,5 |
0,8 | |||
st19.154 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 11) |
0,5 |
0,8 | |||
st19.155 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 12) |
0,5 |
0,8 | |||
st19.156 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 13) |
0,5 |
0,8 | |||
st19.157 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 14) |
0,5 |
0,8 | |||
st19.158 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 15) |
0,5 |
0,8 | |||
st19.159 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 16) |
0,5 |
0,8 | |||
st19.160 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 17) |
0,5 |
0,8 | |||
ds08.001 |
Лекарственная терапия при злокачественных новообразованиях других локализаций (кроме лимфоидной и кроветворной тканей), дети |
0,5 |
0,8 | |||
ds08.002 |
Лекарственная терапия при остром лейкозе, дети |
0,5 |
0,8 | |||
ds08.003 |
Лекарственная терапия при других злокачественных новообразованиях лимфоидной и кроветворной тканей, дети |
0,5 |
0,8 | |||
ds19.050 |
Лучевая терапия (уровень 1) |
0,5 |
0,8 | |||
ds19.051 |
Лучевая терапия (уровень 2) |
0,5 |
0,8 | |||
ds19.052 |
Лучевая терапия (уровень 3) |
0,5 |
0,8 | |||
ds19.053 |
Лучевая терапия (уровень 4) |
0,5 |
0,8 | |||
ds19.054 |
Лучевая терапия (уровень 5) |
0,5 |
0,8 | |||
ds19.055 |
Лучевая терапия (уровень 6) |
0,5 |
0,8 | |||
ds19.056 |
Лучевая терапия (уровень 7) |
0,5 |
0,8 | |||
ds19.057 |
Лучевая терапия (уровень 8) |
0,5 |
0,8 | |||
ds19.058 |
Лучевая терапия в сочетании с лекарственной терапией (уровень 1) |
0,5 |
0,8 | |||
ds19.060 |
Лучевая терапия в сочетании с лекарственной терапией (уровень 3) |
0,5 |
0,8 | |||
ds19.061 |
Лучевая терапия в сочетании с лекарственной терапией (уровень 4) |
0,5 |
0,8 | |||
ds19.062 |
Лучевая терапия в сочетании с лекарственной терапией (уровень 5) |
0,5 |
0,8 | |||
ds19.117 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 2) |
0,5 |
0,8 | |||
ds19.118 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 3) |
0,5 |
0,8 | |||
ds19.119 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 4) |
0,5 |
0,8 | |||
ds19.120 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 5) |
0,5 |
0,8 | |||
ds19.121 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 6) |
0,5 |
0,8 | |||
ds19.122 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 7) |
0,5 |
0,8 | |||
ds19.123 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 8) |
0,5 |
0,8 | |||
ds19.124 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 9) |
0,5 |
0,8 | |||
ds19.125 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 10) |
0,5 |
0,8 | |||
ds19.126 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 11) |
0,5 |
0,8 | |||
ds19.127 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 12) |
0,5 |
0,8 |
|||
ds19.128 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 13) |
0,5 |
0,8 |
|||
ds19.129 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 14) |
0,5 |
0,8 |
|||
ds19.130 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 15) |
0,5 |
0,8 |
|||
ds19.131 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 16) |
0,5 |
0,8 |
|||
ds19.132 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 17) |
0,5 |
0,8 |
|||
Приложение N 32
к Тарифному соглашению
в сфере обязательного
медицинского страхования
Республики Карелия на 2023 год
КОЭФФИЦИЕНТЫ ОТНОСИТЕЛЬНОЙ
ЗАТРАТОЕМКОСТИ И СПЕЦИФИКИ КСГ (ДЛЯ
ДНЕВНЫХ СТАЦИОНАРОВ)
N п/п |
Код |
Профиль (КПГ) и КСГ |
Коэффициент относительной затратоемкости КСГ |
Коэффициент специфики |
Доля заработной платы и прочих расходов в структуре стоимости КСГ, % | ||||
1 |
ds01 |
Акушерское дело |
0,5 |
|
| ||||
2 |
ds02 |
Акушерство и гинекология |
0,8 |
|
| ||||
1 |
ds02.001 |
Осложнения беременности, родов, послеродового периода |
0,83 |
0,8 |
| ||||
2 |
ds02.002 |
Болезни женских половых органов |
0,66 |
1,0 |
| ||||
3 |
ds02.003 |
Операции на женских половых органах (уровень 1) |
0,71 |
0,8 |
| ||||
4 |
ds02.004 |
Операции на женских половых органах (уровень 2) |
1,06 |
0,8 |
| ||||
5 |
ds02.006 |
Искусственное прерывание беременности (аборт) |
0,33 |
0,8 |
| ||||
6 |
ds02.007 |
Аборт медикаментозный |
0,38 |
0,8 |
| ||||
7 |
ds02.008 |
Экстракорпоральное оплодотворение (уровень 1) |
3,19 |
0,8 |
18,93% | ||||
8 |
ds02.009 |
Экстракорпоральное оплодотворение (уровень 2) |
6,1 |
0,8 |
24,10% | ||||
9 |
ds02.010 |
Экстракорпоральное оплодотворение (уровень 3) |
9,84 |
1,0 |
21,02% | ||||
10 |
ds02.011 |
Экстракорпоральное оплодотворение (уровень 4) |
10,69 |
1,0 |
20,44% | ||||
3 |
ds03 |
Аллергология и иммунология |
0,98 |
0,8 |
| ||||
11 |
ds03.001 |
Нарушения с вовлечением иммунного механизма |
0,98 |
0,8 |
| ||||
4 |
ds04 |
Гастроэнтерология |
0,89 |
0,8 |
| ||||
12 |
ds04.001 |
Болезни органов пищеварения, взрослые |
0,89 |
0,8 |
| ||||
5 |
ds05 |
Гематология |
1,09 |
|
| ||||
13 |
ds05.001 |
Болезни крови (уровень 1) |
0,91 |
0,8 |
| ||||
14 |
ds05.002 |
Болезни крови (уровень 2) |
2,41 |
1,0 |
| ||||
15 |
ds05.005 |
Лекарственная терапия при доброкачественных заболеваниях крови и пузырном заносе |
3,73 |
1,0 |
| ||||
6 |
ds06 |
Дерматовенерология |
1,54 |
0,8 |
| ||||
16 |
ds06.002 |
Лечение дерматозов с применением наружной терапии |
0,35 |
0,8 |
97,44% | ||||
17 |
ds06.003 |
Лечение дерматозов с применением наружной терапии, физиотерапии, плазмафереза |
0,97 |
0,8 |
96,30% | ||||
18 |
ds06.004 |
Лечение дерматозов с применением наружной и системной терапии |
0,97 |
0,8 |
98,27% | ||||
19 |
ds06.005 |
Лечение дерматозов с применением наружной терапии и фототерапии |
1,95 |
0,8 |
98,20% | ||||
7 |
ds07 |
Детская кардиология |
0,98 |
0,8 |
| ||||
20 |
ds07.001 |
Болезни системы кровообращения, дети |
0,98 |
0,8 |
| ||||
8 |
ds08 |
Детская онкология |
12,80 |
1,0 |
| ||||
21 |
ds08.001 |
Лекарственная терапия при злокачественных новообразованиях других локализаций (кроме лимфоидной и кроветворной тканей), дети |
7,95 |
1,0 |
| ||||
22 |
ds08.002 |
Лекарственная терапия при остром лейкозе, дети |
14,23 |
1,0 |
| ||||
23 |
ds08.003 |
Лекарственная терапия при других злокачественных новообразованиях лимфоидной и кроветворной тканей, дети |
10,34 |
1,0 |
| ||||
9 |
ds09 |
Детская урология-андрология |
1,42 |
|
| ||||
24 |
ds09.001 |
Операции на мужских половых органах, дети |
1,38 |
1,0 |
| ||||
25 |
ds09.002 |
Операции на почке и мочевыделительной системе, дети |
2,09 |
0,8 |
| ||||
10 |
ds10 |
Детская хирургия |
1,6 |
1,0 |
| ||||
26 |
ds10.001 |
Операции по поводу грыж, дети |
1,6 |
1,0 |
| ||||
11 |
ds11 |
Детская эндокринология |
1,39 |
1,0 |
| ||||
27 |
ds11.001 |
Сахарный диабет, дети |
1,49 |
1,0 |
| ||||
28 |
ds11.002 |
Другие болезни эндокринной системы, дети |
1,36 |
1,0 |
| ||||
12 |
ds12 |
Инфекционные болезни |
0,92 |
0,8 |
| ||||
29 |
ds12.005 |
Другие вирусные гепатиты |
0,97 |
1,0 |
| ||||
30 |
ds12.006 |
Инфекционные и паразитарные болезни, взрослые |
1,16 |
0,8 |
| ||||
31 |
ds12.007 |
Инфекционные и паразитарные болезни, дети |
0,97 |
0,8 |
| ||||
32 |
ds12.008 |
Респираторные инфекции верхних дыхательных путей, взрослые |
0,52 |
0,8 |
| ||||
33 |
ds12.009 |
Респираторные инфекции верхних дыхательных путей, дети |
0,65 |
0,8 |
| ||||
34 |
ds12.016 |
Лечение хронического вирусного гепатита C (уровень 1) |
5,74 |
1,4 |
11,26% | ||||
35 |
ds12.017 |
Лечение хронического вирусного гепатита C (уровень 2) |
8,4 |
1,4 |
7,83% | ||||
36 |
ds12.018 |
Лечение хронического вирусного гепатита C (уровень 3) |
12,15 |
1,4 |
5,30% | ||||
37 |
ds12.019 |
Лечение хронического вирусного гепатита C (уровень 4) |
17,19 |
1,4 |
3,86% | ||||
38 |
ds12.020 |
Вирусный гепатит B хронический без дельта агента, лекарственная терапия |
0,97 |
1,4 |
71,53% | ||||
39 |
ds12.021 |
Вирусный гепатит B хронический с дельта агентом, лекарственная терапия |
10,82 |
1,4 |
7,74% | ||||
13 |
ds13 |
Кардиология |
0,8 |
|
| ||||
40 |
ds13.001 |
Болезни системы кровообращения, взрослые |
0,8 |
0,8 |
| ||||
41 |
ds13.002 |
Болезни системы кровообращения с применением инвазивных методов |
3,39 |
1,0 |
| ||||
14 |
ds14 |
Колопроктология |
1,70 |
1,0 |
| ||||
42 |
ds14.001 |
Операции на кишечнике и анальной области (уровень 1) |
1,53 |
1,0 |
| ||||
43 |
ds14.002 |
Операции на кишечнике и анальной области (уровень 2) |
3,17 |
1,0 |
| ||||
15 |
ds15 |
Неврология |
1,05 |
|
| ||||
44 |
ds15.001 |
Болезни нервной системы, хромосомные аномалии |
0,98 |
0,8 |
| ||||
45 |
ds15.002 |
Неврологические заболевания, лечение с применением ботулотоксина (уровень 1) |
1,75 |
0,8 |
| ||||
46 |
ds15.003 |
Неврологические заболевания, лечение с применением ботулотоксина (уровень 2) |
2,89 |
1,0 |
| ||||
16 |
ds16 |
Нейрохирургия |
1,06 |
|
| ||||
47 |
ds16.001 |
Болезни и травмы позвоночника, спинного мозга, последствия внутричерепной травмы, сотрясение головного мозга |
0,94 |
0,8 |
| ||||
48 |
ds16.002 |
Операции на периферической нервной системе |
2,57 |
1,0 |
| ||||
17 |
ds17 |
Неонатология |
1,79 |
1,0 |
| ||||
49 |
ds17.001 |
Нарушения, возникшие в перинатальном периоде |
1,79 |
1,0 |
| ||||
18 |
ds18 |
Нефрология (без диализа) |
2,74 |
|
| ||||
50 |
ds18.001 |
Гломерулярные болезни, почечная недостаточность (без диализа) |
1,6 |
0,8 |
| ||||
51 |
ds18.002 |
Лекарственная терапия у пациентов, получающих диализ |
3,25 |
0,8 |
| ||||
52 |
ds18.003 |
Формирование, имплантация, удаление, смена доступа для диализа |
3,18 |
1,0 |
| ||||
53 |
ds18.004 |
Другие болезни почек |
0,8 |
0,8 |
| ||||
19 |
ds19 |
Онкология |
6,11 |
1,0 |
| ||||
54 |
ds19.016 |
Операции при злокачественных новообразованиях кожи (уровень 1) |
2,35 |
1,0 |
| ||||
55 |
ds19.017 |
Операции при злокачественных новообразованиях кожи (уровень 2) |
2,48 |
1,0 |
| ||||
56 |
ds19.028 |
Установка, замена порт-системы (катетера) для лекарственной терапии злокачественных новообразований |
2,17 |
1,0 |
| ||||
57 |
ds19.029 |
Госпитализация в диагностических целях с постановкой (подтверждением) диагноза злокачественного новообразования с использованием ПЭТ КТ (только для федеральных медицинских организаций) |
2,09 |
1,0 |
13,96% | ||||
58 |
ds19.033 |
Госпитализация в диагностических целях с проведением молекулярно-генетического и (или) иммуногистохимического исследования или иммунофенотипирования |
2,44 |
1,0 |
| ||||
59 |
ds19.050 |
Лучевая терапия (уровень 1) |
0,74 |
1,0 |
| ||||
60 |
ds19.051 |
Лучевая терапия (уровень 2) |
1,44 |
1,0 |
| ||||
61 |
ds19.052 |
Лучевая терапия (уровень 3) |
2,22 |
1,0 |
| ||||
62 |
ds19.053 |
Лучевая терапия (уровень 4) |
2,93 |
1,0 |
| ||||
63 |
ds19.054 |
Лучевая терапия (уровень 5) |
3,14 |
1,0 |
| ||||
64 |
ds19.055 |
Лучевая терапия (уровень 6) |
3,8 |
1,0 |
| ||||
65 |
ds19.056 |
Лучевая терапия (уровень 7) |
4,7 |
1,0 |
| ||||
66 |
ds19.057 |
Лучевая терапия (уровень 8) |
22,62 |
1,0 |
3,66% | ||||
67 |
ds19.058 |
Лучевая терапия в сочетании с лекарственной терапией (уровень 1) |
4,09 |
1,0 |
78,38% | ||||
68 |
ds19.060 |
Лучевая терапия в сочетании с лекарственной терапией (уровень 3) |
4,96 |
1,0 |
82,64% | ||||
69 |
ds19.061 |
Лучевая терапия в сочетании с лекарственной терапией (уровень 4) |
13,27 |
1,0 |
31,86% | ||||
70 |
ds19.062 |
Лучевая терапия в сочетании с лекарственной терапией (уровень 5) |
25,33 |
1,0 |
16,69% | ||||
71 |
ds19.063 |
ЗНО лимфоидной и кроветворной тканей без специального противоопухолевого лечения (уровень 1) |
0,2 |
1,0 |
| ||||
72 |
ds19.064 |
ЗНО лимфоидной и кроветворной тканей без специального противоопухолевого лечения (уровень 2) |
0,74 |
1,0 |
| ||||
73 |
ds19.065 |
ЗНО лимфоидной и кроветворной тканей без специального противоопухолевого лечения (уровень 3) |
1,68 |
1,0 |
| ||||
74 |
ds19.066 |
ЗНО лимфоидной и кроветворной тканей без специального противоопухолевого лечения (уровень 4) |
3,11 |
1,0 |
| ||||
75 |
ds19.067 |
ЗНО лимфоидной и кроветворной тканей, лекарственная терапия, взрослые (уровень 1) |
0,39 |
1,0 |
53,47% | ||||
76 |
ds19.068 |
ЗНО лимфоидной и кроветворной тканей, лекарственная терапия, взрослые (уровень 2) |
1,45 |
1,0 |
53,47% | ||||
77 |
ds19.069 |
ЗНО лимфоидной и кроветворной тканей, лекарственная терапия, взрослые (уровень 3) |
3,04 |
1,0 |
53,47% | ||||
78 |
ds19.070 |
ЗНО лимфоидной и кроветворной тканей, лекарственная терапия, взрослые (уровень 4) |
5,63 |
1,0 |
53,47% | ||||
79 |
ds19.071 |
ЗНО лимфоидной и кроветворной тканей, лекарственная терапия с применением отдельных препаратов (по перечню), взрослые (уровень 1) |
2,78 |
1,0 |
8,46% | ||||
80 |
ds19.072 |
ЗНО лимфоидной и кроветворной тканей, лекарственная терапия с применением отдельных препаратов (по перечню), взрослые (уровень 2) |
3,82 |
1,0 |
20,75% | ||||
81 |
ds19.073 |
ЗНО лимфоидной и кроветворной тканей, лекарственная терапия с применением отдельных препаратов (по перечню), взрослые (уровень 3) |
5,49 |
1,0 |
30,70% | ||||
82 |
ds19.074 |
ЗНО лимфоидной и кроветворной тканей, лекарственная терапия с применением отдельных препаратов (по перечню), взрослые (уровень 4) |
8,02 |
1,0 |
37,88% | ||||
83 |
ds19.075 |
ЗНО лимфоидной и кроветворной тканей, лекарственная терапия с применением отдельных препаратов (по перечню), взрослые (уровень 5) |
24,85 |
1,0 |
0,82% | ||||
84 |
ds19.076 |
ЗНО лимфоидной и кроветворной тканей, лекарственная терапия с применением отдельных препаратов (по перечню), взрослые (уровень 6) |
25,68 |
1,0 |
2,51% | ||||
85 |
ds19.077 |
ЗНО лимфоидной и кроветворной тканей, лекарственная терапия с применением отдельных препаратов (по перечню), взрослые (уровень 7) |
27,45 |
1,0 |
5,81% | ||||
86 |
ds19.078 |
ЗНО лимфоидной и кроветворной тканей, лекарственная терапия с применением отдельных препаратов (по перечню), взрослые (уровень 8) |
29,48 |
1,0 |
9,09% | ||||
87 |
ds19.079 |
Лучевые повреждения |
2,62 |
1,0 |
| ||||
88 |
ds19.116 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 1) |
0,34 |
1,0 |
30,02% | ||||
89 |
ds19.117 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 2) |
0,77 |
1,0 |
18,02% | ||||
90 |
ds19.118 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 3) |
1,42 |
1,0 |
24,72% | ||||
91 |
ds19.119 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 4) |
1,96 |
1,0 |
23,33% | ||||
92 |
ds19.120 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 5) |
3,05 |
1,0 |
43,50% | ||||
93 |
ds19.121 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 6) |
3,82 |
1,0 |
10,53% | ||||
94 |
ds19.122 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 7) |
5,33 |
1,0 |
7,12% | ||||
95 |
ds19.123 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 8) |
7,27 |
1,0 |
15,95% | ||||
96 |
ds19.124 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 9) |
8,32 |
1,0 |
25,57% | ||||
97 |
ds19.125 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 10) |
9,98 |
1,0 |
23,83% | ||||
98 |
ds19.126 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 11) |
11,68 |
1,0 |
12,39% | ||||
99 |
ds19.127 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 12) |
13,11 |
1,0 |
3,49% | ||||
100 |
ds19.128 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 13) |
14,6 |
1,0 |
14,59% | ||||
101 |
ds19.129 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 14) |
17,2 |
1,0 |
3,57% | ||||
102 |
ds19.130 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 15) |
19,62 |
1,0 |
4,96% | ||||
103 |
ds19.131 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 16) |
24,93 |
1,0 |
7,49% | ||||
104 |
ds19.132 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 17) |
29,21 |
1,0 |
5,71% | ||||
105 |
ds19.133 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 18) |
33,53 |
1,0 |
0,30% | ||||
106 |
ds19.134 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 19) |
60,69 |
1,0 |
0,31% | ||||
20 |
ds20 |
Оториноларингология |
0,98 |
|
| ||||
107 |
ds20.001 |
Болезни уха, горла, носа |
0,74 |
0,8 |
| ||||
108 |
ds20.002 |
Операции на органе слуха, придаточных пазухах носа и верхних дыхательных путях (уровень 1) |
1,12 |
1,2 |
|
||||
109 |
ds20.003 |
Операции на органе слуха, придаточных пазухах носа и верхних дыхательных путях (уровень 2) |
1,66 |
1,0 |
|
||||
110 |
ds20.004 |
Операции на органе слуха, придаточных пазухах носа и верхних дыхательных путях (уровень 3) |
2,0 |
1,0 |
|
||||
111 |
ds20.005 |
Операции на органе слуха, придаточных пазухах носа и верхних дыхательных путях (уровень 4) |
2,46 |
1,0 |
|
||||
112 |
ds20.006 |
Замена речевого процессора |
51,86 |
1,0 |
0,23% |
||||
21 |
ds21 |
Офтальмология |
0,98 |
|
|
||||
113 |
ds21.001 |
Болезни и травмы глаза |
0,39 |
0,8 |
|
||||
114 |
ds21.002 |
Операции на органе зрения (уровень 1) |
0,67 |
0,8 |
|
||||
115 |
ds21.003 |
Операции на органе зрения (уровень 2) |
1,09 |
0,8 |
|
||||
116 |
ds21.004 |
Операции на органе зрения (уровень 3) |
1,62 |
0,8 |
|
||||
117 |
ds21.005 |
Операции на органе зрения (уровень 4) |
2,01 |
0,8 |
|
||||
118 |
ds21.006 |
Операции на органе зрения (уровень 5) |
3,5 |
1,0 |
|
||||
119 |
ds21.007 |
Операции на органе зрения (факоэмульсификация с имплантацией ИОЛ) |
2,04 |
0,8 1,4 |
10,32% |
||||
22 |
ds22 |
Педиатрия |
0,93 |
0,8 |
|
||||
120 |
ds22.001 |
Системные поражения соединительной ткани, артропатии, спондилопатии, дети |
2,31 |
0,8 |
|
||||
121 |
ds22.002 |
Болезни органов пищеварения, дети |
0,89 |
0,8 |
|
||||
23 |
ds23 |
Пульмонология |
0,8 |
0,8 |
|
||||
122 |
ds23.001 |
Болезни органов дыхания |
0,9 |
0,8 |
|
||||
24 |
ds24 |
Ревматология |
1,46 |
0,8 |
|
||||
123 |
ds24.001 |
Системные поражения соединительной ткани, артропатии, спондилопатии, взрослые |
1,46 |
0,8 |
|
||||
25 |
ds25 |
Сердечно-сосудистая хирургия |
1,88 |
1,0 |
|
||||
124 |
ds25.001 |
Диагностическое обследование сердечно-сосудистой системы |
1,84 |
1,0 |
|
||||
125 |
ds25.002 |
Операции на сосудах (уровень 1) |
2,18 |
1,0 |
|
||||
126 |
ds25.003 |
Операции на сосудах (уровень 2) |
4,31 |
1,0 |
|
||||
26 |
ds26 |
Стоматология детская |
0,98 |
1,0 |
|
||||
127 |
ds26.001 |
Болезни полости рта, слюнных желез и челюстей, врожденные аномалии лица и шеи, дети |
0,98 |
1,0 |
|
||||
27 |
ds27 |
Терапия |
0,74 |
0,8 |
|
||||
128 |
ds27.001 |
Отравления и другие воздействия внешних причин |
0,74 |
0,8 |
|
||||
28 |
ds28 |
Торакальная хирургия |
1,32 |
1,0 |
|
||||
129 |
ds28.001 |
Операции на нижних дыхательных путях и легочной ткани, органах средостения |
1,32 |
1,0 |
|
||||
29 |
ds29 |
Травматология и ортопедия |
1,25 |
|
|
||||
130 |
ds29.001 |
Операции на костно-мышечной системе и суставах (уровень 1) |
1,44 |
1,0 |
|
||||
131 |
ds29.002 |
Операции на костно-мышечной системе и суставах (уровень 2) |
1,69 |
1,0 |
|
||||
132 |
ds29.003 |
Операции на костно-мышечной системе и суставах (уровень 3) |
2,49 |
0,8 |
|
||||
133 |
ds29.004 |
Заболевания опорно-двигательного аппарата, травмы, болезни мягких тканей |
1,05 |
0,8 |
|
||||
30 |
ds30 |
Урология |
|
|
|
||||
134 |
ds30.001 |
Болезни, врожденные аномалии, повреждения мочевой системы и мужских половых органов |
0,8 |
0,8 |
|
||||
135 |
ds30.002 |
Операции на мужских половых органах, взрослые (уровень 1) |
2,18 |
0,8 |
|
||||
136 |
ds30.003 |
Операции на мужских половых органах, взрослые (уровень 2) |
2,58 |
0,8 |
|
||||
137 |
ds30.004 |
Операции на почке и мочевыделительной системе, взрослые (уровень 1) |
1,97 |
1,0 |
|
||||
138 |
ds30.005 |
Операции на почке и мочевыделительной системе, взрослые (уровень 2) |
2,04 |
1,0 |
|
||||
139 |
ds30.006 |
Операции на почке и мочевыделительной системе, взрослые (уровень 3) |
2,95 |
0,8 |
|
||||
31 |
ds31 |
Хирургия |
0,92 |
|
|
||||
140 |
ds31.001 |
Болезни, новообразования молочной железы |
0,89 |
1,0 |
|
||||
141 |
ds31.002 |
Операции на коже, подкожной клетчатке, придатках кожи (уровень 1) |
0,75 |
0,8 |
|
||||
142 |
ds31.003 |
Операции на коже, подкожной клетчатке, придатках кожи (уровень 2) |
1,0 |
1,2 |
|
||||
143 |
ds31.004 |
Операции на коже, подкожной клетчатке, придатках кожи (уровень 3) |
4,34 |
1,0 |
|
||||
144 |
ds31.005 |
Операции на органах кроветворения и иммунной системы |
1,29 |
1,0 |
|
||||
145 |
ds31.006 |
Операции на молочной железе |
2,6 |
0,8 |
|
||||
32 |
ds32 |
Хирургия (абдоминальная) |
|
|
|
||||
146 |
ds32.001 |
Операции на пищеводе, желудке, двенадцатиперстной кишке (уровень 1) |
2,11 |
1,0 |
|
||||
147 |
ds32.002 |
Операции на пищеводе, желудке, двенадцатиперстной кишке (уровень 2) |
3,55 |
1,0 |
|
||||
148 |
ds32.003 |
Операции по поводу грыж, взрослые (уровень 1) |
1,57 |
1,0 |
|
||||
149 |
ds32.004 |
Операции по поводу грыж, взрослые (уровень 2) |
2,26 |
1,0 |
|
||||
150 |
ds32.005 |
Операции по поводу грыж, взрослые (уровень 3) |
3,24 |
1,0 |
|
||||
151 |
ds32.006 |
Операции на желчном пузыре и желчевыводящих путях |
1,7 |
1,0 |
|
||||
152 |
ds32.007 |
Другие операции на органах брюшной полости (уровень 1) |
2,06 |
1,0 |
|
||||
153 |
ds32.008 |
Другие операции на органах брюшной полости (уровень 2) |
2,17 |
1,0 |
|
||||
33 |
ds33 |
Хирургия (комбустиология) |
|
|
|
||||
154 |
ds33.001 |
Ожоги и отморожения |
1,1 |
1,0 |
|
||||
34 |
ds34 |
Челюстно-лицевая хирургия |
0,89 |
1,0 |
|
||||
155 |
ds34.001 |
Болезни полости рта, слюнных желез и челюстей, врожденные аномалии лица и шеи, взрослые |
0,88 |
1,0 |
|
||||
156 |
ds34.002 |
Операции на органах полости рта (уровень 1) |
0,92 |
1,0 |
|
||||
157 |
ds34.003 |
Операции на органах полости рта (уровень 2) |
1,56 |
1,0 |
|
||||
35 |
ds35 |
Эндокринология |
1,23 |
|
|
||||
158 |
ds35.001 |
Сахарный диабет, взрослые |
1,08 |
1,0 |
|
||||
159 |
ds35.002 |
Другие болезни эндокринной системы, новообразования эндокринных желез доброкачественные, in situ, неопределенного и неизвестного характера, расстройства питания, другие нарушения обмена веществ |
1,41 |
0,8 |
|
||||
160 |
ds35.003 |
Кистозный фиброз |
2,58 |
1,0 |
|
||||
161 |
ds35.004 |
Лечение кистозного фиброза с применением ингаляционной антибактериальной терапии |
12,27 |
1,0 |
|
||||
36 |
ds36 |
Прочее |
|
|
|
||||
162 |
ds36.001 |
Комплексное лечение с применением препаратов иммуноглобулина |
7,86 |
1,0 |
|
||||
163 |
ds36.002 |
Факторы, влияющие на состояние здоровья населения и обращения в учреждения здравоохранения |
0,56 |
0,8 |
|
||||
164 |
ds36.011 |
Оказание услуг диализа (только для федеральных медицинских организаций) |
0,45 |
|
30,00% |
||||
165 |
ds36.003 |
Госпитализация в дневной стационар в диагностических целях с постановкой диагноза туберкулеза, ВИЧ-инфекции, психического заболевания |
0,46 |
0,8 |
|
||||
166 |
ds36.005 |
Отторжение, отмирание трансплантата органов и тканей |
7,4 |
1,0 |
|
||||
167 |
ds36.006 |
Злокачественное новообразование без специального противоопухолевого лечения |
0,4 |
1,0 |
|
||||
168 |
ds36.012 |
Проведение иммунизации против респираторно-синцитиальной вирусной инфекции (уровень 1) |
2,5 |
0,8 |
1,09% |
||||
169 |
ds36.013 |
Проведение иммунизации против респираторно-синцитиальной вирусной инфекции (уровень 2) |
5,36 |
0,8 |
0,51% |
||||
170 |
ds36.014 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (инициация или замена) |
4,06 |
1,4 |
17,94% |
||||
171 |
ds36.015 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 1) |
0,53 |
1,4 |
4,66% |
||||
172 |
ds36.016 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 2) |
0,79 |
1,4 |
3,10% |
||||
173 |
ds36.017 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 3) |
1,3 |
1,4 |
1,88% |
||||
174 |
ds36.018 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 4) |
1,75 |
1,4 |
1,44% |
||||
175 |
ds36.019 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 5) |
2,11 |
1,4 |
1,30% |
||||
176 |
ds36.020 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 6) |
2,5 |
1,4 |
0,99% |
||||
177 |
ds36.021 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 7) |
2,76 |
1,4 |
3,38% |
||||
178 |
ds36.022 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 8) |
3,12 |
1,4 |
0,79% |
||||
179 |
ds36.023 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 9) |
3,58 |
1,4 |
4,69% |
||||
180 |
ds36.024 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 10) |
4,14 |
1,4 |
0,70% |
||||
181 |
ds36.025 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 11) |
5,03 |
1,4 |
0,87% |
||||
182 |
ds36.026 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 12) |
5,91 |
1,4 |
2,22% |
||||
183 |
ds36.027 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 13) |
6,88 |
1,4 |
0,94% |
||||
184 |
ds36.028 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 14) |
8,51 |
1,4 |
0,36% |
||||
185 |
ds36.029 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 15) |
10,34 |
1,4 |
0,72% |
||||
186 |
ds36.030 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 16) |
13,16 |
1,4 |
0,39% |
||||
187 |
ds36.031 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 17) |
26,07 |
1,4 |
2,82% |
||||
188 |
ds36.032 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 18) |
37,23 |
1,4 |
0,07% |
||||
189 |
ds36.033 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 19) |
71,43 |
1,4 |
0,03% |
||||
190 |
ds36.034 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 20) |
144,84 |
1,4 |
0,02% |
||||
191 |
ds36.035 |
Лечение с применением методов афереза (каскадная плазмофильтрация, липидная фильтрация, иммуносорбция) в случае отсутствия эффективности базисной терапии |
5,07 |
0,8 |
|
||||
37 |
ds37 |
Медицинская реабилитация |
1,72 |
|
|
||||
192 |
ds37.001 |
Медицинская реабилитация пациентов с заболеваниями центральной нервной системы (2 балла по ШРМ) |
1,98 |
0,8 |
|
||||
193 |
ds37.002 |
Медицинская реабилитация пациентов с заболеваниями центральной нервной системы (3 балла по ШРМ) |
2,31 |
0,8 |
|
||||
194 |
ds37.003 |
Медицинская реабилитация пациентов с заболеваниями опорно-двигательного аппарата и периферической нервной системы (2 балла по ШРМ) |
1,52 |
0,8 |
|
||||
195 |
ds37.004 |
Медицинская реабилитация пациентов с заболеваниями опорно-двигательного аппарата и периферической нервной системы (3 балла по ШРМ) |
1,82 |
0,8 |
|
||||
196 |
ds37.005 |
Медицинская кардиореабилитация (2 балла по ШРМ) |
1,39 |
1,0 |
|
||||
197 |
ds37.006 |
Медицинская кардиореабилитация (3 балла по ШРМ) |
1,67 |
0,8 |
|
||||
198 |
ds37.007 |
Медицинская реабилитация при других соматических заболеваниях (2 балла по ШРМ) |
0,85 |
0,8 |
|
||||
199 |
ds37.008 |
Медицинская реабилитация при других соматических заболеваниях (3 балла по ШРМ) |
1,09 |
0,8 |
|
||||
200 |
ds37.009 |
Медицинская реабилитация детей, перенесших заболевания перинатального периода |
1,5 |
0,8 |
|
||||
201 |
ds37.010 |
Медицинская реабилитация детей с нарушениями слуха без замены речевого процессора системы кохлеарной имплантации |
1,8 |
1,0 |
|
||||
202 |
ds37.011 |
Медицинская реабилитация детей с поражениями центральной нервной системы |
2,75 |
0,8 |
|
||||
203 |
ds37.012 |
Медицинская реабилитация детей после хирургической коррекции врожденных пороков развития органов и систем |
2,35 |
1,0 |
|
||||
204 |
ds37.013 |
Медицинская реабилитация после онкоортопедических операций |
1,76 |
1,0 |
|
||||
205 |
ds37.014 |
Медицинская реабилитация по поводу постмастэктомического синдрома в онкологии |
1,51 |
1,0 |
|
||||
206 |
ds37.015 |
Медицинская реабилитация после перенесенной коронавирусной инфекции COVID-19 (2 балла по ШРМ) |
1 |
0,8 |
|
||||
207 |
ds37.016 |
Медицинская реабилитация после перенесенной коронавирусной инфекции COVID-19 (3 балла по ШРМ) |
1,4 |
0,8 |
|
||||
Приложение N 33
к Тарифному соглашению
в сфере обязательного
медицинского страхования
Республики Карелия на 2023 год
ПЕРЕЧЕНЬ КСГ ДНЕВНЫХ СТАЦИОНАРОВ, В
КОТОРЫХ НЕ ПРЕДУСМОТРЕНА ВОЗМОЖНОСТЬ
ВЫБОРА МЕЖДУ КРИТЕРИЕМ ДИАГНОЗА И
УСЛУГИ
Однозначный выбор при оказании услуги, входящей в КСГ |
Однозначный выбор в отсутствие оказанной услуги | ||||
N |
Наименование КСГ, сформированной по услуге |
КЗ |
N |
Наименование КСГ, сформированной по диагнозу |
КЗ |
ds02.006 |
Искусственное прерывание беременности (аборт) |
0,33 |
ds02.001 |
Осложнения беременности, родов, послеродового периода |
0,83 |
ds31.002 |
Операции на коже, подкожной клетчатке, придатках кожи (уровень 1) |
0,75 |
|
|
|
ds31.003 |
Операции на коже, подкожной клетчатке, придатках кожи (уровень 2) |
1,0 |
|
|
|
Приложение N 34
к Тарифному соглашению
в сфере обязательного
медицинского страхования
Республики Карелия на 2023 год
ПЕРЕЧЕНЬ КСГ, ОПЛАТА КОТОРЫХ В УСЛОВИЯХ
ДНЕВНЫХ СТАЦИОНАРОВ ВСЕХ ТИПОВ
ОСУЩЕСТВЛЯЕТСЯ В ПОЛНОМ ОБЪЕМЕ ПРИ
ДЛИТЕЛЬНОСТИ ГОСПИТАЛИЗАЦИИ ДО 3 ДНЕЙ
ВКЛЮЧИТЕЛЬНО
N КСГ |
Наименование КСГ |
ds02.001 |
Осложнения беременности, родов, послеродового периода |
ds02.006 |
Искусственное прерывание беременности (аборт) |
ds02.007 |
Аборт медикаментозный |
ds02.008 |
Экстракорпоральное оплодотворение (уровень 1) |
ds05.005 |
Лекарственная терапия при доброкачественных заболеваниях крови и пузырном заносе <*> |
ds08.001 |
Лекарственная терапия при злокачественных новообразованиях других локализаций (кроме лимфоидной и кроветворной тканей), дети* |
ds08.002 |
Лекарственная терапия при остром лейкозе, дети <*> |
ds08.003 |
Лекарственная терапия при других злокачественных новообразованиях лимфоидной и кроветворной тканей, дети <*> |
ds15.002 |
Неврологические заболевания, лечение с применением ботулотоксина (уровень 1) <*> |
ds15.003 |
Неврологические заболевания, лечение с применением ботулотоксина (уровень 2) <*> |
ds19.028 |
Установка, замена порт-системы (катетера) для лекарственной терапии злокачественных новообразований |
ds19.029 |
Госпитализация в диагностических целях с постановкой (подтверждением) диагноза злокачественного новообразования с использованием ПЭТ КТ (только для федеральных медицинских организаций) |
ds19.033 |
Госпитализация в диагностических целях с проведением биопсии и последующим проведением молекулярно-генетического и (или) иммуногистохимического исследования |
ds19.116 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 1) <*> |
ds19.117 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 2) <*> |
ds19.118 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 3) <*> |
ds19.119 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 4) <*> |
ds19.120 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 5) <*> |
ds19.121 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 6) <*> |
ds19.122 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 7) <*> |
ds19.123 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 8) <*> |
ds19.124 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 9) <*> |
ds19.125 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 10) <*> |
ds19.126 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 11) <*> |
ds19.127 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 12) <*> |
ds19.128 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 13) <*> |
ds19.129 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 14) <*> |
ds19.130 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 15) <*> |
ds19.131 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 16) <*> |
ds19.132 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 17) <*> |
ds19.133 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 18) <*> |
ds19.134 |
Лекарственная терапия при злокачественных новообразованиях (кроме лимфоидной и кроветворной тканей), взрослые (уровень 19) <*> |
ds19.057 |
Лучевая терапия (уровень 8) |
ds19.063 |
ЗНО лимфоидной и кроветворной тканей без специального противоопухолевого лечения (уровень 1) |
ds19.067 |
ЗНО лимфоидной и кроветворной тканей, лекарственная терапия, взрослые (уровень 1) |
ds19.071 |
ЗНО лимфоидной и кроветворной тканей, лекарственная терапия с применением отдельных препаратов (по перечню), взрослые (уровень 1) |
ds19.075 |
ЗНО лимфоидной и кроветворной тканей, лекарственная терапия с применением отдельных препаратов (по перечню), взрослые (уровень 5) |
ds20.002 |
Операции на органе слуха, придаточных пазухах носа и верхних дыхательных путях (уровень 1) |
ds20.003 |
Операции на органе слуха, придаточных пазухах носа и верхних дыхательных путях (уровень 2) |
ds20.006 |
Замена речевого процессора |
ds21.002 |
Операции на органе зрения (уровень 1) |
ds21.003 |
Операции на органе зрения (уровень 2) |
ds21.004 |
Операции на органе зрения (уровень 3) |
ds21.005 |
Операции на органе зрения (уровень 4) |
ds21.006 |
Операции на органе зрения (уровень 5) |
ds21.007 |
Операции на органе зрения (факоэмульсификация с имплантацией ИОЛ) |
ds25.001 |
Диагностическое обследование сердечно-сосудистой системы |
ds27.001 |
Отравления и другие воздействия внешних причин |
ds34.002 |
Операции на органах полости рта (уровень 1) |
ds36.001 |
Комплексное лечение с применением препаратов иммуноглобулина <*> |
ds36.011 |
Оказание услуг диализа (только для федеральных медицинских организаций) |
ds36.012 |
Проведение иммунизации против респираторно-синцитиальной вирусной инфекции (уровень 1) |
ds36.013 |
Проведение иммунизации против респираторно-синцитиальной вирусной инфекции (уровень 2) |
ds36.015 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 1) <*> |
ds36.016 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 2) <*> |
ds36.017 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 3) <*> |
ds36.018 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 4) <*> |
ds36.019 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 5) <*> |
ds36.020 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 6) <*> |
ds36.021 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 7) <*> |
ds36.022 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 8) <*> |
ds36.023 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 9) <*> |
ds36.024 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 10) <*> |
ds36.025 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 11) <*> |
ds36.026 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 12) <*> |
ds36.027 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 13) <*> |
ds36.028 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 14) <*> |
ds36.029 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 15) <*> |
ds36.030 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 16) <*> |
ds36.031 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 17) <*> |
ds36.032 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 18) <*> |
ds36.033 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 19) <*> |
ds36.034 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 20) <*> |
ds36.035 |
Лечение с применением методов афереза (каскадная плазмофильтрация, липидная фильтрация, иммуносорбция) в случае отсутствия эффективности базисной терапии |
* При условии соблюдения режима
введения лекарственных препаратов
согласно инструкциям по применению
лекарственных препаратов для
медицинского применения.
Приложение N 35
к Тарифному соглашению
в сфере обязательного
медицинского страхования
Республики Карелия на 2023 год
ПЕРЕЧЕНЬ КСГ ДНЕВНОГО СТАЦИОНАРА,
КОТОРЫЕ ПРЕДПОЛАГАЮТ ХИРУРГИЧЕСКОЕ
ЛЕЧЕНИЕ ИЛИ ТРОМБОЛИТИЧЕСКУЮ ТЕРАПИЮ
N КСГ |
Наименование КСГ |
ds02.006 |
Искусственное прерывание беременности (аборт) |
ds02.003 |
Операции на женских половых органах (уровень 1) |
ds02.004 |
Операции на женских половых органах (уровень 2) |
ds09.001 |
Операции на мужских половых органах, дети |
ds09.002 |
Операции на почке и мочевыделительной системе, дети |
ds10.001 |
Операции по поводу грыж, дети |
ds13.002 |
Болезни системы кровообращения с применением инвазивных методов |
ds14.001 |
Операции на кишечнике и анальной области (уровень 1) |
ds14.002 |
Операции на кишечнике и анальной области (уровень 2) |
ds16.002 |
Операции на периферической нервной системе |
ds18.003 |
Формирование, имплантация, удаление, смена доступа для диализа |
ds19.016 |
Операции при злокачественных новообразованиях кожи (уровень 1) |
ds19.017 |
Операции при злокачественных новообразованиях кожи (уровень 2) |
ds19.028 |
Установка, замена порт-системы (катетера) для лекарственной терапии злокачественных новообразований |
ds20.002 |
Операции на органе слуха, придаточных пазухах носа и верхних дыхательных путях (уровень 1) |
ds20.003 |
Операции на органе слуха, придаточных пазухах носа и верхних дыхательных путях (уровень 2) |
ds20.004 |
Операции на органе слуха, придаточных пазухах носа и верхних дыхательных путях (уровень 3) |
ds20.005 |
Операции на органе слуха, придаточных пазухах носа и верхних дыхательных путях (уровень 4) |
ds20.006 |
Замена речевого процессора |
ds21.002 |
Операции на органе зрения (уровень 1) |
ds21.003 |
Операции на органе зрения (уровень 2) |
ds21.004 |
Операции на органе зрения (уровень 3) |
ds21.005 |
Операции на органе зрения (уровень 4) |
ds21.006 |
Операции на органе зрения (уровень 5) |
ds21.007 |
Операции на органе зрения (факоэмульсификация с имплантацией ИОЛ) |
ds25.001 |
Диагностическое обследование сердечно-сосудистой системы |
ds25.002 |
Операции на сосудах (уровень 1) |
ds25.003 |
Операции на сосудах (уровень 2) |
ds28.001 |
Операции на нижних дыхательных путях и легочной ткани, органах средостения |
ds29.001 |
Операции на костно-мышечной системе и суставах (уровень 1) |
ds29.002 |
Операции на костно-мышечной системе и суставах (уровень 2) |
ds29.003 |
Операции на костно-мышечной системе и суставах (уровень 3) |
ds30.002 |
Операции на мужских половых органах, взрослые (уровень 1) |
ds30.003 |
Операции на мужских половых органах, взрослые (уровень 2) |
ds30.004 |
Операции на почке и мочевыделительной системе, взрослые (уровень 1) |
ds30.005 |
Операции на почке и мочевыделительной системе, взрослые (уровень 2) |
ds30.006 |
Операции на почке и мочевыделительной системе, взрослые (уровень 3) |
ds31.002 |
Операции на коже, подкожной клетчатке, придатках кожи (уровень 1) |
ds31.003 |
Операции на коже, подкожной клетчатке, придатках кожи (уровень 2) |
ds31.004 |
Операции на коже, подкожной клетчатке, придатках кожи (уровень 3) |
ds31.005 |
Операции на органах кроветворения и иммунной системы |
ds31.006 |
Операции на молочной железе |
ds32.001 |
Операции на пищеводе, желудке, двенадцатиперстной кишке (уровень 1) |
ds32.002 |
Операции на пищеводе, желудке, двенадцатиперстной кишке (уровень 2) |
ds32.003 |
Операции по поводу грыж, взрослые (уровень 1) |
ds32.004 |
Операции по поводу грыж, взрослые (уровень 2) |
ds32.005 |
Операции по поводу грыж, взрослые (уровень 3) |
ds32.006 |
Операции на желчном пузыре и желчевыводящих путях |
ds32.007 |
Другие операции на органах брюшной полости (уровень 1) |
ds32.008 |
Другие операции на органах брюшной полости (уровень 2) |
ds34.002 |
Операции на органах полости рта (уровень 1) |
ds34.003 |
Операции на органах полости рта (уровень 2) |
Приложение N 36
к Тарифному соглашению
в сфере обязательного
медицинского страхования
Республики Карелия на 2023 год
ПЕРЕЧЕНЬ КСГ ДЛЯ ДНЕВНОГО СТАЦИОНАРА, К
КОТОРЫМ НЕ ПРИМЕНЯЕТСЯ КОЭФФИЦИЕНТ
УРОВНЯ
N КСГ |
Наименование КСГ |
ds02.003 |
Операции на женских половых органах (уровень 1) |
ds02.006 |
Искусственное прерывание беременности (аборт) |
ds02.007 |
Аборт медикаментозный <*> |
ds12.008 |
Респираторные инфекции верхних дыхательных путей, взрослые |
ds12.009 |
Респираторные инфекции верхних дыхательных путей, дети |
ds14.001 |
Операции на кишечнике и анальной области (уровень 1) |
ds36.006 |
Злокачественное новообразование без специального противоопухолевого лечения |
ds20.001 |
Болезни уха, горла, носа |
ds20.002 |
Операции на органе слуха, придаточных пазухах носа и верхних дыхательных путях (уровень 1) |
ds27.001 |
Отравления и другие воздействия внешних причин |
ds29.001 |
Операции на костно-мышечной системе и суставах (уровень 1) |
ds31.002 |
Операции на коже, подкожной клетчатке, придатках кожи (уровень 1) |
ds32.003 |
Операции по поводу грыж, взрослые (уровень 1) |
ds32.004 |
Операции по поводу грыж, взрослые (уровень 2) |
ds32.005 |
Операции по поводу грыж, взрослые (уровень 3) |
ds33.001 |
Ожоги и отморожения |
ds36.001 |
Комплексное лечение с применением препаратов иммуноглобулина |
ds36.002 |
Факторы, влияющие на состояние здоровья населения и обращения в учреждения здравоохранения |
ds36.003 |
Госпитализация в дневной стационар в диагностических целях с постановкой диагноза туберкулеза, ВИЧ-инфекции, психического заболевания |
ds36.014 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (инициация или замена) |
ds36.015 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 1) |
ds36.016 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 2) |
ds36.017 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 3) |
ds36.018 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 4) |
ds36.019 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 5) |
ds36.020 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 6) |
ds36.021 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 7) |
ds36.022 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 8) |
ds36.023 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 9) |
ds36.024 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 10) |
ds36.025 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 11) |
ds36.026 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 12) |
ds36.027 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 13) |
ds36.028 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 14) |
ds36.029 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 15) |
ds36.030 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 16) |
ds36.031 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 17) |
ds36.032 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 18) |
ds36.033 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 19) |
ds36.034 |
Лечение с применением генно-инженерных биологических препаратов и селективных иммунодепрессантов (уровень 20) |
* Оплата по КСГ осуществляется в
случае назначения лекарственного
препарата по решению врачебной
комиссии.
Приложение N 37
к Тарифному соглашению
в сфере обязательного
медицинского страхования
Республики Карелия на 2023 год
ПЕРЕЧЕНЬ НАРУШЕНИЙ, ВЫЯВЛЕННЫХ ПО
РЕЗУЛЬТАТАМ КОНТРОЛЯ ОБЪЕМОВ, СРОКОВ,
КАЧЕСТВА И УСЛОВИЙ ПРЕДОСТАВЛЕНИЯ
МЕДИЦИНСКОЙ ПОМОЩИ И РАЗМЕРЫ ФИНАНСОВЫХ
САНКЦИЙ В СИСТЕМЕ ОБЯЗАТЕЛЬНОГО
МЕДИЦИНСКОГО СТРАХОВАНИЯ
(в
ред. Дополнительного соглашения от 29.11.2024
N 12)
Код |
Основания для отказа в оплате медицинской помощи (уменьшения оплаты медицинской помощи) |
Сумма, не подлежащая оплате (уменьшения оплаты, возмещения) |
Размер штрафа |
1 |
2 |
3 |
4 |
Раздел 1. Нарушения, выявляемые при проведении медико-экономического контроля | |||
1.1. |
Нарушение условий оказания медицинской помощи, в том числе сроков ожидания медицинской помощи, несвоевременное включение в группу диспансерного наблюдения лиц, которым по результатам проведения профилактических мероприятий или оказания иной медицинской помощи впервые установлены диагнозы, при которых предусмотрено диспансерное наблюдение в соответствии с порядком проведения диспансерного наблюдения |
|
30% от размера подушевого норматива финансирования за счет средств ОМС, установленного на дату проведения КОСКУ, в зависимости от условий оказания медицинской помощи |
1.2. |
Невключение в группу диспансерного наблюдения лиц, которым по результатам проведения профилактических мероприятий или оказания иной медицинской помощи впервые установлены диагнозы, при которых предусмотрено диспансерное наблюдение в соответствии с порядком проведения диспансерного наблюдения, в случае, если установление диагноза и постановка на диспансерное наблюдение должно быть осуществлено в рамках одного случая оказания медицинской помощи |
|
100% от размера подушевого норматива финансирования за счет средств ОМС, установленного на дату проведения КОСКУ, в зависимости от условий оказания медицинской помощи |
1.3. |
Госпитализация застрахованного лица, медицинская помощь которому должна быть оказана в стационаре другого профиля (непрофильная госпитализация), кроме случаев госпитализации для оказания медицинской помощи в неотложной и экстренной форме на койки терапевтического и хирургического профилей |
100% от размера тарифа на оплату медицинской помощи, действующего на дату оказания медицинской помощи |
30% от размера подушевого норматива финансирования за счет средств ОМС, установленного на дату проведения КОСКУ, в зависимости от условий оказания медицинской помощи |
1.4. |
Нарушения, связанные с оформлением и предъявлением на оплату счетов и реестров счетов, в том числе: | ||
1.4.1. |
наличие ошибок и/или недостоверной информации в реквизитах счета; |
100% от размера тарифа на оплату медицинской помощи, действующего на дату оказания медицинской помощи |
|
1.4.2. |
сумма счета не соответствует итоговой сумме предоставленной медицинской помощи по реестру счетов; |
100% от размера тарифа на оплату медицинской помощи, действующего на дату оказания медицинской помощи |
|
1.4.3. |
наличие незаполненных полей реестра счетов, обязательных к заполнению, в том числе отсутствие указаний о включении в группу диспансерного наблюдения лица, которому установлен диагноз, при котором предусмотрено диспансерное наблюдение, отсутствие сведений о страховом случае с летальным исходом при наличии сведений о смерти застрахованного лица в период оказания ему медицинской помощи по данным персонифицированного учета сведений о застрахованных лицах и (или) о медицинской помощи, оказанной застрахованным лицам; |
100% от размера тарифа на оплату медицинской помощи, действующего на дату оказания медицинской помощи |
|
1.4.4. |
некорректное заполнение полей реестра счетов; |
100% от размера тарифа на оплату медицинской помощи, действующего на дату оказания медицинской помощи |
|
1.4.5. |
заявленная сумма по позиции реестра счетов не корректна (содержит арифметическую ошибку); |
100% от размера тарифа на оплату медицинской помощи, действующего на дату оказания медицинской помощи |
|
1.4.6. |
дата оказания медицинской помощи в реестре счетов не соответствует отчетному периоду/периоду оплаты; |
100% от размера тарифа на оплату медицинской помощи, действующего на дату оказания медицинской помощи |
|
1.5. |
Введение в реестр счетов недостоверных персональных данных застрахованного лица, приводящее к невозможности его полной идентификации (включая ошибки в серии и номере полиса обязательного медицинского страхования, адресе); |
100% от размера тарифа на оплату медицинской помощи, действующего на дату оказания медицинской помощи |
|
1.6. |
Нарушения, связанные с включением в реестр счетов медицинской помощи, не входящей в программу обязательного медицинского страхования, в том числе: | ||
1.6.1. |
включение в реестр счетов видов медицинской помощи, не входящих в программу обязательного медицинского страхования; |
100% от размера тарифа на оплату медицинской помощи, действующего на дату оказания медицинской помощи |
|
1.6.2. |
предъявление к оплате медицинской помощи сверх распределенного объема предоставления медицинской помощи, установленного медицинской организации в соответствии с законодательством об обязательном медицинском страховании; |
100% от размера тарифа на оплату медицинской помощи, действующего на дату оказания медицинской помощи |
|
1.6.3. |
предъявление к оплате медицинской помощи сверх размера финансового обеспечения распределенного объема предоставления медицинской помощи, установленного медицинской организации в соответствии с законодательством об обязательном медицинском страховании; |
100% от размера тарифа на оплату медицинской помощи, действующего на дату оказания медицинской помощи |
|
1.6.4. |
включение в реестр счетов медицинской помощи, подлежащей оплате из других источников финансирования, в том числе тяжелые несчастные случаи на производстве, оплачиваемые Фондом пенсионного и социального страхования Российской Федерации, медицинских услуг, оказываемой частными медицинскими организациями в рамках пилотного проекта по вовлечению частных медицинских организаций в оказание медико-социальных услуг лицам в возрасте 65 лет и старше, являющимся гражданами Российской Федерации, в том числе проживающим в сельской местности; |
100% от размера тарифа на оплату медицинской помощи, действующего на дату оказания медицинской помощи |
|
1.7. |
Нарушения, связанные с необоснованным применением тарифа на оплату медицинской помощи, в том числе: | ||
1.7.1. |
включение в реестр счетов случаев оказания медицинской помощи по тарифам на оплату медицинской помощи, неустановленным в соответствии с законодательством об обязательном медицинском страховании; |
100% от размера тарифа на оплату медицинской помощи, действующего на дату оказания медицинской помощи |
|
1.7.2. |
включение в реестр счетов случаев оказания медицинской по тарифам на оплату медицинской помощи, не соответствующим установленным в соответствии с законодательством об обязательном медицинском страховании |
100% от размера тарифа на оплату медицинской помощи, действующего на дату оказания медицинской помощи |
|
1.8. |
Нарушения, связанные с включением в реестр счетов нелицензированных видов медицинской деятельности, в том числе с нарушением лицензионных требований: | ||
1.8.1. |
включение в реестр счетов страховых случаев по видам медицинской деятельности, отсутствующим в действующей лицензии медицинской организации; |
100% от размера тарифа на оплату медицинской помощи, действующего на дату оказания медицинской помощи |
|
1.8.2. |
предоставление реестров счетов в случае прекращения действия лицензии медицинской организации на осуществление медицинской деятельности по случаям оказания медицинской помощи, завершившимся после прекращения действия лицензии медицинской организации; |
100% от размера тарифа на оплату медицинской помощи, действующего на дату оказания медицинской помощи |
|
1.8.3. |
предоставление на оплату реестров счетов, в случае нарушения лицензионных условий и требований при оказании медицинской помощи: в том числе, данные лицензии не соответствуют фактическим адресам осуществления медицинской организацией лицензируемого вида деятельности (на основании информации лицензирующих органов) |
100% от размера тарифа на оплату медицинской помощи, действующего на дату оказания медицинской помощи |
|
1.9. |
Включение в реестр счетов страховых случаев, при которых медицинская помощь оказана медицинским работником, не имеющим сертификата или свидетельства об аккредитации специалиста по профилю оказания медицинской помощи |
100% от размера тарифа на оплату медицинской помощи, действующего на дату оказания медицинской помощи |
|
1.10. |
Нарушения, связанные с повторным включением в реестр счетов случаев оказания медицинской помощи, в том числе: | ||
1.10.1. |
позиция реестра счетов оплачена ранее (повторное выставление счета на оплату случаев оказания медицинской помощи, которые были оплачены ранее); |
100% от размера тарифа на оплату медицинской помощи, действующего на дату оказания медицинской помощи |
|
1.10.2. |
дублирование случаев оказания медицинской помощи в одном реестре; |
100% от размера тарифа на оплату медицинской помощи, действующего на дату оказания медицинской помощи |
|
1.10.3. |
стоимость отдельной медицинской услуги, включенной в счет, учтена в тарифе на оплату медицинской помощи другой услуги, также предъявленной к оплате медицинской организацией; |
100% от размера тарифа на оплату медицинской помощи, действующего на дату оказания медицинской помощи |
|
1.10.4. |
стоимость медицинской услуги включена в норматив финансового обеспечения оплаты медицинской помощи, оказанной амбулаторно, на прикрепленное население, застрахованное по обязательному медицинскому страхованию |
100% от размера тарифа на оплату медицинской помощи, действующего на дату оказания медицинской помощи |
|
1.10.5. |
включение в реестр счетов медицинской помощи, оказанной амбулаторно, в период пребывания застрахованного лица в условиях стационара (кроме дня поступления и выписки из стационара, а также оказания медицинской помощи (консультаций) в других медицинских организациях в экстренной и неотложной форме); |
100% от размера тарифа на оплату медицинской помощи, действующего на дату оказания медицинской помощи |
|
1.10.6. |
включение в реестр счетов нескольких страховых случаев, при которых медицинская помощь оказана застрахованному лицу стационарно в один период оплаты с пересечением или совпадением сроков лечения. |
100% от размера тарифа на оплату медицинской помощи, действующего на дату оказания медицинской помощи |
|
Раздел 2. Нарушения, выявляемые при проведении медико-экономической экспертизы | |||
2.1. |
Нарушение сроков ожидания медицинской помощи, установленных территориальной программой обязательного медицинского страхования; |
|
30% от размера подушевого норматива финансирования за счет средств ОМС, установленного на дату проведения КОСКУ, в зависимости от условий оказания медицинской помощи |
2.2. |
Нарушение условий оказания скорой медицинской помощи, выразившееся в несоблюдении установленного программой обязательного медицинского страхования времени доезда бригады скорой медицинской помощи, при летальном исходе до приезда бригады скорой помощи |
100% от размера тарифа на оплату медицинской помощи, действующего на дату оказания медицинской помощи |
300% от размера подушевого норматива финансирования за счет средств ОМС, установленного на дату проведения КОСКУ, в зависимости от условий оказания медицинской помощи |
2.7. |
Представление в реестрах счетов повторных случаев госпитализации застрахованного лица по одному и тому же заболеванию с длительностью три дня и менее (за исключением случаев, связанных с патологией беременности и родами) в течение четырнадцати календарных дней при оказании медицинской помощи в указанный период в амбулаторных условиях (за исключением случаев, при которых стоимость отдельной медицинской услуги, включенной в счет, учтена в тарифе на оплату медицинской помощи другой услуги, также предъявленной к оплате медицинской организацией) |
100% от размера тарифа на оплату медицинской помощи, действующего на дату оказания медицинской помощи |
30% от размера подушевого норматива финансирования за счет средств ОМС, установленного на дату проведения КОСКУ, в зависимости от условий оказания медицинской помощи |
2.8. |
Необоснованное представление в реестрах счетов случаев оказания застрахованному лицу медицинской помощи, оказанной в условиях дневного стационара в период пребывания в условиях круглосуточного стационара (кроме дня поступления и выписки из стационара, а также консультаций в других медицинских организациях при экстренных и неотложных состояниях) |
100% от размера тарифа на оплату медицинской помощи, действующего на дату оказания медицинской помощи |
30% от размера подушевого норматива финансирования за счет средств ОМС, установленного на дату проведения КОСКУ, в зависимости от условий оказания медицинской помощи |
2.9. |
Взимание платы с застрахованных лиц за оказанную медицинскую помощь, входящую в базовую либо территориальную программу обязательного медицинского страхования, при оказании медицинской помощи в рамках базовой либо территориальной программы обязательного медицинского страхования |
|
100% от размера подушевого норматива финансирования за счет средств ОМС, установленного на дату проведения КОСКУ, в зависимости от условий оказания медицинской помощи |
2.10. |
Приобретение пациентом или его представителем в период оказания медицинской помощи по назначению врача лекарственных препаратов для медицинского применения, включенных в перечень жизненно необходимых и важнейших лекарственных препаратов <*>, и (или) медицинских изделий, включенных в перечень медицинских изделий, имплантируемых в организм человека <**>, на основе клинических рекомендаций |
50% от размера тарифа на оплату медицинской помощи, действующего на дату оказания медицинской помощи |
50% от размера подушевого норматива финансирования за счет средств ОМС, установленного на дату проведения КОСКУ, в зависимости от условий оказания медицинской помощи |
2.11. |
Отсутствие в реестре счетов сведений о страховом случае с летальным исходом при наличии сведений о смерти застрахованного лица в период оказания ему медицинской помощи в первичной медицинской документации и учетно-отчетной документации медицинской организации |
|
60% от размера подушевого норматива финансирования за счет средств ОМС, установленного на дату проведения КОСКУ, в зависимости от условий оказания медицинской помощи |
2.12. |
Непредставление медицинской документации, учетно-отчетной документации, подтверждающей факт оказания застрахованному лицу медицинской помощи в медицинской организации, а также результатов внутреннего и внешнего контроля медицинской организации, безопасности оказания медицинской помощи без объективных причин в течение 10 рабочих дней после получения медицинской организацией соответствующего запроса от Федерального фонда или территориального фонда или страховой медицинской организации, или специалиста - эксперта, эксперта качества медицинской помощи, действующего по их поручению |
100% от размера тарифа на оплату медицинской помощи, действующего на дату оказания медицинской помощи |
|
2.13. |
Отсутствие в документации (несоблюдение требований к оформлению) информированного добровольного согласия застрахованного лица на медицинское вмешательство или отказа застрахованного лица от медицинского вмешательства в установленных законодательством Российской Федерации случаях <***> |
10% от размера тарифа на оплату медицинской помощи, действующего на дату оказания медицинской помощи |
|
2.14. |
Наличие признаков искажения сведений, представленных в медицинской документации (дописки, исправления, "вклейки", полное переоформление с искажением сведений о проведенных диагностических и лечебных мероприятий, клинической картине заболевания; расхождение сведений об оказании медицинской помощи в различных разделах медицинской документации и/или учетно-отчетной документации, запрошенной на проведение экспертизы) |
50% от размера тарифа на оплату медицинской помощи, действующего на дату оказания медицинской помощи |
|
2.15. |
Дата оказания медицинской помощи, зарегистрированная в первичной медицинской документации и реестре счетов, не соответствует табелю учета рабочего времени врача (в том числе, оказание медицинской помощи в период отпуска, обучения, командировок, выходных дней) |
100% от размера тарифа на оплату медицинской помощи, действующего на дату оказания медицинской помощи |
|
2.16. |
Несоответствие данных медицинской документации данным реестра счетов, в том числе: | ||
2.16.1. |
оплаченный случай оказания медицинской помощи не соответствует тарифу, установленному законодательством об обязательном медицинском страховании; |
размер неоплаты или неполной оплаты затрат МО на оказание медицинской помощи рассчитывается по формуле <****> |
30% от размера предъявленной к оплате стоимости оказанной медицинской помощи |
2.16.2. |
включение в счет на оплату медицинской помощи при отсутствии в медицинской документации сведений, подтверждающих факт оказания медицинской помощи застрахованному лицу; |
100% от размера тарифа на оплату медицинской помощи, действующего на дату оказания медицинской помощи |
100% от размера подушевого норматива финансирования за счет средств ОМС, установленного на дату проведения КОСКУ, в зависимости от условий оказания медицинской помощи |
2.16.3 |
некорректное (неполное) отражение в реестре счета сведений медицинской документации |
100% от размера тарифа на оплату медицинской помощи, действующего на дату оказания медицинской помощи |
|
2.17. |
Отсутствие в карте стационарного больного протокола врачебной комиссии в случаях назначения застрахованному лицу лекарственного препарата, не входящего в перечень жизненно необходимых и важнейших лекарственных препаратов |
|
30% от размера подушевого норматива финансирования за счет средств ОМС, установленного на дату проведения КОСКУ, в зависимости от условий оказания медицинской помощи |
2.18. |
Нарушение сроков ожидания медицинской помощи, установленных территориальной либо базовой программой обязательного медицинского страхования |
|
30% от размера подушевого норматива финансирования за счет средств ОМС, установленного на дату проведения КОСКУ, в зависимости от условий оказания медицинской помощи |
Раздел 3 Нарушения, выявляемые при проведении экспертизы качества медицинской помощи | |||
3.1. |
Установление неверного диагноза, связанное с невыполнением, несвоевременным или ненадлежащим выполнением необходимых пациенту диагностических и (или) лечебных мероприятий, оперативных вмешательств в соответствии с порядками оказания медицинской помощи, на основе клинических рекомендаций, в том числе и по результатам проведенного диспансерного наблюдения, с учетом рекомендаций по применению методов профилактики, диагностики, лечения и реабилитации, данных медицинскими работниками национальных медицинских центров в ходе консультаций/консилиумов с применением телемедицинских технологий: | ||
3.1.1. |
не повлиявшее на состояние здоровья застрахованного лица; |
10% от размера тарифа на оплату медицинской помощи, действующего на дату оказания медицинской помощи |
|
3.1.2. |
приведшее к удлинению или укорочению сроков лечения сверх установленных (за исключением случаев отказа застрахованного лица от медицинского вмешательства в установленных законодательством Российской Федерации случаях; |
30% от размера тарифа на оплату медицинской помощи, действующего на дату оказания медицинской помощи |
|
3.1.3. |
приведшее к ухудшению состояния здоровья застрахованного лица, либо создавшее риск прогрессирования имеющегося заболевания, либо создавшее риск возникновения нового заболевания; |
40% от размера тарифа на оплату медицинской помощи, действующего на дату оказания медицинской помощи |
30% от размера подушевого норматива финансирования за счет средств ОМС, установленного на дату проведения КОСКУ, в зависимости от условий оказания медицинской помощи |
3.1.4. |
приведшее к инвалидизации; |
90% от размера тарифа на оплату медицинской помощи, действующего на дату оказания медицинской помощи |
100% от размера подушевого норматива финансирования за счет средств ОМС, установленного на дату проведения КОСКУ, в зависимости от условий оказания медицинской помощи |
3.1.5. |
приведшее к летальному исходу (в том числе при наличии расхождений клинического и патологоанатомического диагнозов); |
100% от размера тарифа на оплату медицинской помощи, действующего на дату оказания медицинской помощи |
300% от размера подушевого норматива финансирования за счет средств ОМС, установленного на дату проведения КОСКУ, в зависимости от условий оказания медицинской помощи |
3.2. |
Невыполнение, несвоевременное или ненадлежащее выполнение необходимых пациенту диагностических и (или) лечебных мероприятий, оперативных вмешательств в соответствии с порядками оказания медицинской помощи, на основе клинических рекомендаций, в том числе по результатам проведенного диспансерного наблюдения, рекомендаций по применению методов профилактики, диагностики, лечения и реабилитации, данных медицинскими работниками национальных медицинских исследовательских центров в ходе консультаций/консилиумов с применением телемедицинских технологий: | ||
3.2.1. |
не повлиявшее на состояние здоровья застрахованного лица; |
10% от размера тарифа на оплату медицинской помощи, действующего на дату оказания медицинской помощи |
|
3.2.2. |
приведшее к ухудшению состояния здоровья застрахованного лица, либо создавшее риск прогрессирования имеющегося заболевания, либо создавшее риск возникновения нового заболевания (за исключением случаев отказа застрахованного лица от медицинского вмешательства в установленных законодательством Российской Федерации случаях); |
40% от размера тарифа на оплату медицинской помощи, действующего на дату оказания медицинской помощи |
30% от размера подушевого норматива финансирования за счет средств ОМС, установленного на дату проведения КОСКУ, в зависимости от условий оказания медицинской помощи |
3.2.3. |
приведшее к инвалидизации (за исключением случаев отказа застрахованного лица от медицинского вмешательства в установленных законодательством Российской Федерации случаях); |
90% от размера тарифа на оплату медицинской помощи, действующего на дату оказания медицинской помощи |
100% от размера подушевого норматива финансирования за счет средств ОМС, установленного на дату проведения КОСКУ, в зависимости от условий оказания медицинской помощи |
3.2.4. |
приведшее к летальному исходу (за исключением случаев отказа застрахованного лица от медицинского вмешательства в установленных законодательством Российской Федерации случаях); |
100% от размера тарифа на оплату медицинской помощи, действующего на дату оказания медицинской помощи |
300% от размера подушевого норматива финансирования за счет средств ОМС, установленного на дату проведения КОСКУ, в зависимости от условий оказания медицинской помощи |
3.2.5. |
рекомендаций медицинских работников национальных медицинских исследовательских центров по применению методов профилактики, диагностики, лечения и реабилитации, данных при проведении указанными центрами консультаций/консилиумов с применением консультаций с применением телемедицинских технологий, при необоснованном невыполнении данных рекомендаций; |
90% от размера тарифа на оплату медицинской помощи, действующего на дату оказания медицинской помощи |
100% от размера подушевого норматива финансирования за счет средств ОМС, установленного на дату проведения КОСКУ, в зависимости от условий оказания медицинской помощи |
3.2.6. |
по результатам проведенного диспансерного наблюдения |
90% от размера тарифа на оплату медицинской помощи, действующего на дату оказания медицинской помощи |
100% от размера подушевого норматива финансирования за счет средств ОМС, установленного на дату проведения КОСКУ, в зависимости от условий оказания медицинской помощи |
3.3. |
Выполнение непоказанных, неоправданных с клинической точки зрения, не регламентированных порядками оказания медицинской помощи, клиническими рекомендациями мероприятий, приведшее к ухудшению состояния здоровья застрахованного лица, либо создавшее риск прогрессирования имеющегося заболевания, либо создавшее риск возникновения нового заболевания |
50% от размера тарифа на оплату медицинской помощи, действующего на дату оказания медицинской помощи |
60% от размера подушевого норматива финансирования за счет средств ОМС, установленного на дату проведения КОСКУ, в зависимости от условий оказания медицинской помощи |
3.4. |
Преждевременное с клинической точки зрения прекращение оказания медицинской помощи при отсутствии клинического эффекта (за исключением случаев отказа застрахованного лица от медицинского вмешательства в установленных законодательством Российской Федерации случаях) |
50% от размера тарифа на оплату медицинской помощи, действующего на дату оказания медицинской помощи |
30% от размера подушевого норматива финансирования за счет средств ОМС, установленного на дату проведения КОСКУ, в зависимости от условий оказания медицинской помощи |
3.5. |
Нарушения при оказании медицинской помощи (в частности, преждевременная выписка из медицинской организации), вследствие которых, при отсутствии положительной динамики в состоянии здоровья, потребовалось повторное обоснованное обращение застрахованного лица за медицинской помощью по поводу того же заболевания в течение четырнадцати дней со дня окончания оказания медицинской помощи амбулаторно, тридцати дней стационарно (повторная госпитализация) |
30% от размера тарифа на оплату медицинской помощи, действующего на дату оказания медицинской помощи |
|
3.6. |
Нарушение по вине медицинской организации преемственности в оказании медицинской помощи (в том числе несвоевременный перевод пациента в медицинскую организацию более высокого уровня), приведшее к удлинению сроков оказания медицинской помощи и (или) ухудшению состояния здоровья застрахованного лица |
80% от размера тарифа на оплату медицинской помощи, действующего на дату оказания медицинской помощи |
100% от размера подушевого норматива финансирования за счет средств ОМС, установленного на дату проведения КОСКУ, в зависимости от условий оказания медицинской помощи |
3.7. |
Госпитализация застрахованного лица в плановой или неотложной форме с нарушением требований к профильности оказанной медицинской помощи (непрофильная госпитализация), кроме случаев госпитализации в неотложной и экстренной форме с последующим переводом в течение суток в профильные медицинские организации (структурные подразделения медицинских организаций) в течение суток или более, если перевод в течение суток невозможен с учетом тяжести состояния пациента и его транспортабельности |
100% от размера тарифа на оплату медицинской помощи, действующего на дату оказания медицинской помощи |
30% от размера подушевого норматива финансирования за счет средств ОМС, установленного на дату проведения КОСКУ, в зависимости от условий оказания медицинской помощи |
3.8. |
Госпитализация застрахованного лица без медицинских показаний (необоснованная госпитализация), медицинская помощь которому могла быть предоставлена в установленном объеме амбулаторно, в дневном стационаре, отсутствие пациента в медицинской организации на дату проверки |
100% от размера тарифа на оплату медицинской помощи, действующего на дату оказания медицинской помощи |
30% от размера подушевого норматива финансирования за счет средств ОМС, установленного на дату проведения КОСКУ, в зависимости от условий оказания медицинской помощи |
3.9. |
Необоснованное повторное посещение врача одной и той же специальности в один день при оказании медицинской помощи амбулаторно, за исключением повторного посещения для определения показаний к госпитализации, операции, консультациям в других медицинских организациях, в связи с выпиской лекарственных препаратов группам населения, при амбулаторном лечении которых лекарственные препараты отпускаются по рецептам врачей бесплатно и с 50-процентной скидкой, наблюдения беременных женщин, посещений, связанных с выдачей справок и иных медицинских документов |
100% от размера тарифа на оплату медицинской помощи, действующего на дату оказания медицинской помощи |
30% от размера подушевого норматива финансирования за счет средств ОМС, установленного на дату проведения КОСКУ, в зависимости от условий оказания медицинской помощи |
3.10. |
Наличие расхождений клинического и патологоанатомического диагнозов 2-3 категории, обусловленное непроведением необходимых диагностических исследований за исключением оказания медицинской помощи в экстренной форме) |
90% от размера тарифа на оплату медицинской помощи, действующего на дату оказания медицинской помощи |
50% от размера подушевого норматива финансирования за счет средств ОМС, установленного на дату проведения КОСКУ, в зависимости от условий оказания медицинской помощи |
3.11. |
Отсутствие в медицинской документации результатов обследований, осмотров, консультаций специалистов, дневниковых записей, позволяющих оценить динамику состояния здоровья застрахованного лица, объем, характер, условия предоставления медицинской помощи и провести оценку качества оказанной медицинской помощи |
50% от размера тарифа на оплату медицинской помощи, действующего на дату оказания медицинской помощи |
|
3.12. |
Нарушение прав застрахованных лиц на выбор медицинской организации из медицинских организаций, участвующих в реализации территориальной программы обязательного медицинского страхования, базовой программы обязательного медицинского страхования; на выбор врача |
|
30% от размера подушевого норматива финансирования за счет средств ОМС, установленного на дату проведения КОСКУ, в зависимости от условий оказания медицинской помощи |
3.13. |
Необоснованное назначение лекарственных препаратов; одновременное назначение лекарственных препаратов со схожим фармакологическим действием; нерациональная лекарственная терапия, в том числе несоответствие дозировок, кратности и длительности приема лекарственных препаратов с учетом клинических рекомендаций, связанные с риском для здоровья пациента |
50% от размера тарифа на оплату медицинской помощи, действующего на дату оказания медицинской помощи |
60% от размера подушевого норматива финансирования за счет средств ОМС, установленного на дату проведения КОСКУ, в зависимости от условий оказания медицинской помощи |
3.14. |
Необоснованный отказ застрахованным лицам в оказании медицинской помощи в соответствии с программами обязательного медицинского страхования, в том числе: | ||
3.14.1 |
с отсутствием последующего ухудшения состояния здоровья; |
|
100% от размера подушевого норматива финансирования за счет средств ОМС, установленного на дату проведения КОСКУ, в зависимости от условий оказания медицинской помощи |
3.14.2 |
с последующим ухудшением состояния здоровья; |
|
200% от размера подушевого норматива финансирования за счет средств ОМС, установленного на дату проведения КОСКУ, в зависимости от условий оказания медицинской помощи |
3.14.3 |
приведший к летальному исходу |
|
300% от размера подушевого норматива финансирования за счет средств ОМС, установленного на дату проведения КОСКУ, в зависимости от условий оказания медицинской помощи |
3.15. |
Непроведение диспансерного наблюдения застрахованного лица (за исключением случаев отказа застрахованного лица, проинформированного лечащим врачом и (или) страховым представителем о возможности прохождения диспансерного наблюдения в соответствии с порядком и периодичностью проведения диспансерного наблюдения и перечнем включаемых в указанный порядок исследований, в том числе: | ||
3.15.1 |
с отсутствием последующего ухудшения состояния здоровья; |
|
100% от размера подушевого норматива финансирования за счет средств ОМС, установленного на дату проведения КОСКУ, в зависимости от условий оказания медицинской помощи |
3.15.2 |
с последующим ухудшением состояния здоровья (за исключением случаев отказа застрахованного лица, проинформированного лечащим врачом и (или) страховым представителем о возможности прохождения диспансерного наблюдения, от его прохождения); |
|
200% от размера подушевого норматива финансирования за счет средств ОМС, установленного на дату проведения КОСКУ, в зависимости от условий оказания медицинской помощи |
3.15.3 |
приведший к летальному исходу, с последующим ухудшением состояния здоровья (за исключением случаев отказа застрахованного лица, проинформированного лечащим врачом и (или) страховым представителем о возможности прохождения диспансерного наблюдения, от его прохождения); |
|
300% от размера подушевого норматива финансирования за счет средств ОМС, установленного на дату проведения КОСКУ, в зависимости от условий оказания медицинской помощи |
* Распоряжение Правительства
Российской Федерации от 12 октября 2019 г. N
2406-р (Собрание законодательства
Российской Федерации, 2019, N 42, ст. 5979; 2020, N
48, ст. 7813).
** Распоряжение Правительства
Российской Федерации 31 декабря 2018 г. N
3053-р (Собрание законодательства
Российской Федерации, 2019, N 2, ст. 196; N 41, ст.
5780).
*** В соответствии со статьей 20
Федерального закона от 21 ноября 2011 г. N
323-ФЗ "Об основах охраны здоровья граждан
в Российской Федерации (Собрание
законодательства Российской Федерации,
2011, N 48, ст. 6724; 2020, N 29, ст. 4516).
**** В случаях применения кода
нарушения/дефекта 2.16.1, размер неоплаты
или неполной оплаты затрат медицинской
организации на оказание медицинской
помощи (Н) рассчитывается по формуле:
Н = (РТ1 - РТ2) + РТ2 x Кно,
где:
Н - размер неоплаты или неполной
оплаты затрат медицинской организации
на оказание медицинской помощи;
РТ1 - размер тарифа на оплату
медицинской помощи, поданный на оплату
медицинской организацией и действующий
на дату оказания медицинской помощи;
РТ2 - размер тарифа на оплату
медицинской помощи, который следует
применить за фактически предоставленную
застрахованному лицу медицинскую помощь
(в соответствии с данными медицинской и
иной документации застрахованного лица,
представленной на экспертизу);
Кно - коэффициент для определения
размера неполной оплаты медицинской
помощи по основанию для отказа в оплате
медицинской помощи либо уменьшению
оплаты медицинской помощи в
соответствии с приложением N 5 к Правилам
обязательного медицинского
страхования.
Приложение N 38
к Тарифному соглашению
в сфере обязательного
медицинского страхования
Республики Карелия на 2023 год
ПОДУШЕВЫЕ НОРМАТИВЫ ФИНАНСИРОВАНИЯ ДЛЯ
РАСЧЕТА РАЗМЕРА ШТРАФОВ ДЛЯ УПЛАТЫ
МЕДИЦИНСКОЙ ОРГАНИЗАЦИЕЙ ЗА НЕОКАЗАНИЕ,
НЕСВОЕВРЕМЕННОЕ ОКАЗАНИЕ, ЛИБО ОКАЗАНИЕ
МЕДИЦИНСКОЙ ПОМОЩИ НЕНАДЛЕЖАЩЕГО
КАЧЕСТВА
(в ред. Дополнительного соглашения от 26.12.2024 N 13)
Размер штрафа, применяемого к
медицинской организации за неоказание,
несвоевременное оказание либо оказание
медицинской помощи ненадлежащего
качества рассчитывается на основании
подушевого норматива финансирования
медицинской помощи за счет средств ОМС в
расчете на одно застрахованное лицо в
год в зависимости от условий оказания
медицинской помощи:
Условия оказания медицинской помощи |
Размер среднего подушевого норматива финансирования в расчете на одно застрахованное лицо в год (в среднем в Республике Карелия) |
в том числе для медицинских организаций, для которых установлены коэффициенты дифференциации | ||||||
|
|
1,0 |
1,228 |
1,455 |
1,555 |
1,56 |
1,708 |
1,84 |
В амбулаторных условиях |
9 858,86 |
6 498,92 |
7 980,67 |
9 455,93 |
10 105,82 |
10 138,32 |
11 100,16 |
11 958,01 |
В стационарных условиях |
10 757,18 |
7 091,09 |
8 707,86 |
10 317,54 |
11 026,64 |
11 062,10 |
12 111,58 |
13 047,61 |
В условиях дневного стационара |
2 951,07 |
1 945,33 |
2 388,87 |
2 830,46 |
3 024,99 |
3 034,71 |
3 322,62 |
3 579,41 |
Скорая медицинская помощь, оказываемая вне медицинской организации |
1 614,87 |
1 064,52 |
1 307,23 |
1 548,88 |
1 655,33 |
1 660,65 |
1 818,20 |
1 958,72 |
Приложение N 39
к Тарифному соглашению
в сфере обязательного
медицинского страхования
Республики Карелия на 2023 год
ПОРЯДОК ОСУЩЕСТВЛЕНИЯ СТИМУЛИРУЮЩИХ
ВЫПЛАТ МЕДИЦИНСКИМ ОРГАНИЗАЦИЯМ,
ИМЕЮЩИМ ПРИКРЕПЛЕННОЕ НАСЕЛЕНИЕ, ЗА
ДОСТИЖЕНИЕ ЦЕЛЕВЫХ ПОКАЗАТЕЛЕЙ
РЕЗУЛЬТАТИВНОСТИ ДЕЯТЕЛЬНОСТИ
МЕДИЦИНСКОЙ ОРГАНИЗАЦИИ
(в ред. Дополнительного соглашения от 29.11.2024 N 12)
1. При оплате медицинской помощи по
подушевому нормативу финансирования на
прикрепившихся лиц с учетом показателей
результативности деятельности
медицинской организации (включая
показатели объема медицинской помощи), в
том числе с включением расходов на
медицинскую помощь, оказываемую в иных
медицинских организациях и оплачиваемую
за единицу объема медицинской помощи в
составе средств, направляемых на
финансовое обеспечение медицинской
организации, имеющей прикрепившихся лиц,
по подушевому нормативу финансирования,
определяется доля средств от базового
подушевого норматива финансирования на
прикрепившихся лиц, направляемых на
выплаты медицинским организациям в
случае достижения ими значений
показателей результативности
деятельности с учетом балльной оценки.
При этом размер финансового
обеспечения медицинской помощи,
оказанной медицинской организацией,
имеющей прикрепившихся лиц, по
подушевому нормативу финансирования
определяется по следующей формуле:
![]()
где:
ОСПН |
финансовое обеспечение медицинской помощи, оказанной медицинской организацией, имеющей прикрепившихся лиц, по подушевому нормативу финансирования, рублей; |
ОСРД |
объем средств, направляемых медицинским организациям в случае достижения ими значений показателей результативности деятельности согласно бальной оценке (далее - объем средств с учетом показателей результативности), рублей. |
|
дифференцированный подушевой норматив финансирования амбулаторной медицинской помощи для i-той медицинской организации, рублей |
2. Размер средств на осуществление
стимулирующих выплат медицинским
организациям, имеющим прикрепившееся
население, устанавливается в размере 2%
от базового подушевого норматива
финансирования на прикрепившихся лиц.
3. Для оценки результативности
деятельности медицинских организаций
предусмотрены показатели
результативности деятельности
медицинских организаций, имеющих
прикрепившихся лиц, включая показатели
объема медицинской помощи, и критерии их
оценки, включая целевые значения
(приложение 1 к настоящему Порядку).
4. Мониторинг достижения значений
показателей результативности
деятельности медицинских организаций
проводится Комиссией ежеквартально,
оформляется решением Комиссии, которое
доводится до сведения медицинских
организаций не позднее 25 числа месяца,
следующего за отчетным периодом.
5. Выплата стимулирующего характера
медицинской организации осуществляется
раз в год при оплате амбулаторной и
стоматологической медицинской помощи в
соответствии с методикой расчета
критериев результативности
деятельности медицинских организаций
при выполнении территориальной
программы обязательного медицинского
страхования, финансируемых по
подушевому нормативу, имеющих
прикрепленное население (приложение 2 к
настоящему Порядку).
6. Оценка результативности
деятельности медицинских организаций,
оказывающих амбулаторную и
стоматологическую медицинскую помощь с
целью осуществления выплат
стимулирующего характера, проводится по
балльной системе:
- за год (нарастающим итогом на
основе сведений об оказанной
медицинской помощи за период декабрь
предыдущего года - ноябрь текущего года
(включительно).
7. Страховая медицинская
организация производит стимулирующие
выплаты медицинским организациям:
- по итогам года - в счете за ноябрь.
8. Медицинским организациям
необходимо предусмотреть стимулирующие
выплаты медицинским работникам за
достижение данных показателей. Порядок
их применения и объем стимулирования
определить в соответствии с
коллективными договорами, соглашениями,
локальными нормативными актами,
заключаемыми в соответствии с трудовым
законодательством и иными нормативными
правовыми актами, содержащими нормы
трудового права и регулирующими системы
оплаты труда в медицинских организациях,
в том числе системы доплат и надбавок
стимулирующего характера и системы
премирования.
Приложение 1
к Порядку
осуществления стимулирующих
выплат медицинским организациям,
имеющим прикрепленное население,
за достижение целевых показателей
результативности деятельности
медицинской организации
I. Перечень показателей результативности
деятельности медицинских организаций,
имеющих прикрепившихся лиц (включая
показатели объема медицинской помощи), и
критерии их оценки (включая целевые
значения) при оплате амбулаторной
медицинской помощи по подушевому
нормативу финансирования
Период оценки показателей -
ежеквартально нарастающим итогом по
каждой медицинской организации
Показатели результативности |
Ед. изм. |
Источник данных |
Целевые значения на период |
Расчет показателя результативности |
Примечание |
Индикаторы выполнения показателя <***> Период/баллы <*****> | ||
|
|
|
|
|
|
I ГРУППА: МО, оказывающие мед/помощь детскому населению |
II ГРУППА: МО, оказывающие мед/помощь взрослому населению, оказание акушерско-гинекологической помощи |
III ГРУППА: МО, оказывающие мед/помощь взрослому и детскому населению, оказание акушерско-гинекологической помощи |
1 |
2 |
3 |
4 |
5 |
6 |
7 |
8 |
9 |
БЛОК 1. ВЗРОСЛОЕ НАСЕЛЕНИЕ (18 ЛЕТ и СТАРШЕ) Максимальное количество баллов <**> - 19 выполненным считается показатель со значением 0,5 и более баллов | ||||||||
1.1. ОЦЕНКА ЭФФЕКТИВНОСТИ ПРОФИЛАКТИЧЕСКИХ МЕРОПРИЯТИЙ ВЗРОСЛОЕ НАСЕЛЕНИЕ (максимальное значение - 8 баллов) | ||||||||
1. Доля врачебных посещений с профилактической целью за период, от общего числа посещений за период (включая посещения на дому). Dprof |
% |
Реестр-счетов на оплату медицинской помощи |
Прирост показателя за период по отношению к показателю за предыдущий период |
|
Источником информации являются реестры, оказанной медицинской помощи застрахованным лицам за исключением посещений стоматологического профиля. Отбор информации для расчета показателей осуществляется по полям реестра: - дата окончания лечения; - цель посещения |
X |
Прирост < 3% - 0 баллов; Прирост > = 3% - 0,5 балла; Прирост >= 7% - 1 балл; Значение показателя в текущем периоде выше среднего значения по Республике Карелия <****> в текущем периоде (далее - выше среднего) - 0,5 балла; В текущем периоде достигнуто максимально возможное значение показателя (далее - максимально возможное значение) - 1 балл |
Прирост < 3% - 0 баллов; Прирост >= 3% - 0,5 балла; Прирост >= 7% - 1 балл; Значение показателя в текущем периоде выше среднего значения по Республике Карелия <****> в текущем периоде (далее - выше среднего) - 0,5 балла; В текущем периоде достигнуто максимально возможное значение показателя (далее - максимально возможное значение) - 1 балл |
|
|
|
|
где: Dprof - доля врачебных посещений с профилактической целью за период, от общего числа посещений за период (включая посещения на дому), выраженное в процентах; Pprof - число врачебных посещений с профилактической целью за период; Pvs - посещений за период (включая посещения на дому); Оz - общее число обращений за отчетный период; k - коэффициент перевода обращений в посещения |
|
|
|
|
2. Доля взрослых с болезнями системы кровообращения, выявленными впервые при профилактических медицинских осмотрах и диспансеризации за период, от общего числа взрослых пациентов с болезнями системы кровообращения с впервые в жизни установленным диагнозом за период. Dбск |
% |
Реестр-счетов на оплату медицинской помощи |
Прирост показателя за период по отношению к показателю за предыдущий период |
|
Источником информации являются реестры, оказанной медицинской помощи застрахованным лицам. Отбор информации для расчета показателей осуществляется по полям реестра: - дата окончания лечения; - диагноз основной; - впервые выявлено (основной); - характер заболевания; - цель посещения; - дата рождения |
X |
Прирост < 5% - 0 баллов; Прирост >= 5% - 1 балл; Прирост >= 10% - 2 балла; Выше среднего - 1 балл; Максимально возможное значение - 2 балла |
Прирост < 5% - 0 баллов; Прирост >= 5% - 1 балл; Прирост >= 10% - 2 балла; Выше среднего - 1 балл; Максимально возможное значение - 2 балла |
|
|
|
|
где: Dбск - доля взрослых пациентов с болезнями системы кровообращения, выявленными впервые при профилактических медицинских осмотрах и диспансеризации за период, от общего числа взрослых пациентов с болезнями системы кровообращения с впервые в жизни установленным диагнозом за период; BSKдисп - число взрослых пациентов с болезнями системы кровообращения, выявленными впервые при профилактических медицинских осмотрах и диспансеризации за период; BSKвп - общее число взрослых пациентов с болезнями системы кровообращения с впервые в жизни установленным диагнозом за период |
|
|
|
|
3. Доля взрослых с установленным диагнозом злокачественное новообразование, выявленным впервые при профилактических медицинских осмотрах и диспансеризации за период, от общего числа взрослых пациентов с впервые в жизни установленным диагнозом злокачественное новообразование за период. Dзно |
% |
Реестр-счетов на оплату медицинской помощи |
Прирост показателя за период по отношению к показателю за предыдущий период |
|
Расчет показателя осуществляется путем отбора информации по полям реестра формата Д3 "Файл со сведениями об оказанной медицинской помощи при диспансеризации" предусматривает поле реестра "признак подозрения на злокачественное новообразование". Движение пациента отслеживается по формату реестра Д4 "Файл со сведениями при осуществлении персонифицированного учета оказанной медицинской помощи при подозрении на злокачественное новообразование или установленном диагнозе ЗНО": - диагноз основной, - характер основного заболевания |
X |
Прирост < 5% - 0 баллов; Прирост >= 5% - 0,5 балла; Прирост >= 10% - 1 балл; Выше среднего - 0,5 балла; Максимально возможное значение - 1 балл |
Прирост < 5% - 0 баллов; Прирост >= 5% - 0,5 балла; Прирост >= 10% - 1 балл; Выше среднего - 0,5 балла; Максимально возможное значение - 1 балл |
|
|
|
|
где: Dзно - доля взрослых пациентов с установленным диагнозом злокачественное новообразование, выявленным впервые при профилактических медицинских осмотрах и диспансеризации за период, от общего числа взрослых пациентов с впервые в жизни установленным диагнозом злокачественное новообразование за период; ZNOдисп - число взрослых пациентов с установленным диагнозом злокачественное новообразование, выявленным впервые при профилактических медицинских осмотрах и диспансеризации за период; ZNOвп - общее число взрослых пациентов с впервые в жизни установленным диагнозом злокачественное новообразование за период |
|
|
|
|
4. Доля взрослых с установленным диагнозом хроническая обструктивная болезнь легких, выявленным впервые при профилактических медицинских осмотрах и диспансеризации за период, от общего числа взрослых пациентов с впервые в жизни установленным диагнозом хроническая обструктивная легочная болезнь за период. Dхобл |
% |
Реестр-счетов на оплату медицинской помощи |
Прирост показателя за период по отношению к показателю за предыдущий период |
|
Источником информации являются реестры, оказанной медицинской помощи застрахованным лицам. Отбор информации для расчета показателей осуществляется по полям реестра: - дата окончания лечения; - диагноз основной; - впервые выявлено (основной); - характер заболевания; - цель посещения; - дата рождения |
X |
Прирост < 5% - 0 баллов; Прирост >= 5% - 0,5 балла; Прирост >= 10% - 1 балл; Выше среднего - 0,5 балла; Максимально возможное значение - 1 балл |
Прирост < 5% - 0 баллов; Прирост >= 5% - 0,5 балла; Прирост >= 10% - 1 балл; Выше среднего - 0,5 балла; Максимально возможное значение - 1 балл |
|
|
|
|
где: Dхобл - доля взрослых пациентов с установленным диагнозом хроническая обструктивная болезнь легких, выявленным впервые при профилактических медицинских осмотрах и диспансеризации за период, от общего числа взрослых пациентов с впервые в жизни установленным диагнозом хроническая обструктивная легочная болезнь за период; Hдисп - число взрослых пациентов с установленным диагнозом хроническая обструктивная болезнь легких, выявленным впервые при профилактических медицинских осмотрах и диспансеризации за период; Hвп - общее число взрослых пациентов с впервые в жизни установленным диагнозом хроническая обструктивная легочная болезнь за период |
|
|
|
|
5. Доля взрослых с установленным диагнозом сахарный диабет, выявленным впервые при профилактических медицинских осмотрах и диспансеризации за период, от общего числа взрослых пациентов с впервые в жизни установленным диагнозом сахарный диабет за период. Dсд |
% |
Реестр-счетов на оплату медицинской помощи |
Прирост показателя за период по отношению к показателю за предыдущий период |
|
Источником информации являются реестры, оказанной медицинской помощи застрахованным лицам. Отбор информации для расчета показателей осуществляется по полям реестра: - дата окончания лечения; - диагноз основной; - впервые выявлено (основной); - характер заболевания; - цель посещения; - дата рождения |
X |
Прирост < 5% - 0 баллов; Прирост >= 5% - 0,5 балла; Прирост >= 10% - 1 балл; Выше среднего - 0,5 балла; Максимально возможное значение - 1 балл |
Прирост < 5% - 0 баллов; Прирост >= 5% - 0,5 балла; Прирост >= 10% - 1 балл; Выше среднего - 0,5 балла; Максимально возможное значение - 1 балл |
|
|
|
|
где: Dсд - доля взрослых пациентов с установленным диагнозом сахарный диабет, выявленным впервые при профилактических медицинских осмотрах и диспансеризации за период, от общего числа взрослых пациентов с впервые в жизни установленным диагнозом сахарный диабет за период; SDдисп - число взрослых пациентов с установленным диагнозом сахарный диабет, выявленным впервые при профилактических медицинских осмотрах и диспансеризации за период; SDвп - общее число взрослых пациентов с впервые в жизни установленным диагнозом сахарный диабет за период |
|
|
|
|
6. Выполнение плана вакцинации взрослых граждан по эпидемиологическим показаниям за период (коронавирусная инфекция COVID-19). Vvэпид |
% |
Сведения Министерства здравоохранения Республики Карелия (далее - МЗ РК) |
Достижение планового показателя, установленного Министерством здравоохранения Республики Карелия (далее - МЗ РК) |
|
Источником информации являются данные МЗ РК |
X |
100% плана или более - 2 балла; Выше среднего - 1 балл |
100% плана или более - 2 балла; Выше среднего - 1 балл |
|
|
|
|
где: Vvэпид - процент выполнения плана вакцинации взрослых граждан по эпидемиологическим показаниям за период (коронавирусная инфекция COVID-19); Fvэпид - фактическое число взрослых граждан, вакцинированных от коронавирусной инфекции COVID-19 в отчетном периоде; Pvэпид - число граждан, подлежащих. вакцинации по эпидемиологическим показаниям за период (коронавирусная инфекция COVID-19) |
|
|
|
|
1.2. ОЦЕНКА ЭФФЕКТИВНОСТИ ДИСПАНСЕРНОГО НАБЛЮДЕНИЯ ВЗРОСЛОЕ НАСЕЛЕНИЕ (максимальное значение - 11 баллов) | ||||||||
7. Доля взрослых с болезнями системы кровообращения <*>, имеющих высокий риск преждевременной смерти, состоящих под диспансерным наблюдением, от общего числа взрослых пациентов с болезнями системы кровообращения <*>, имеющих высокий риск преждевременной смерти, за период. DNриск |
на 100 пациентов |
Реестр-счетов на оплату медицинской помощи |
Прирост показателя за период по отношению к показателю за предыдущий период |
|
Расчет показателя осуществляется путем отбора информации по полям реестра в формате Д1 "Файл со сведениями об оказанной медицинской помощи, кроме ВМП, диспансеризации, профилактических медицинских осмотров, медицинской помощи при подозрении на ЗНО": - дата окончания лечения; - результат обращения; - диагноз основной; - диагноз сопутствующего заболевания; - диагноз осложнения заболевания; - диспансерное наблюдение |
X |
Прирост < 3% - 0 баллов; Прирост >= 3% - 1 балл; Прирост >= 7% - 2 балла; Выше среднего - 1 балл; Максимально возможное значение - 2 балла |
Прирост < 3% - 0 баллов; Прирост >= 3% - 1 балл; Прирост >= 7% - 2 балла; Выше среднего - 1 балл; Максимально возможное значение - 2 балла |
|
|
|
|
где: DNриск - доля взрослых пациентов с болезнями системы кровообращения <*>, имеющих высокий риск преждевременной смерти, состоящих под диспансерным наблюдением, от общего числа взрослых пациентов с болезнями системы кровообращения <*>, имеющих высокий риск преждевременной смерти, за период; Rдн - число взрослых пациентов с болезнями системы кровообращения <*>, имеющих высокий риск преждевременной смерти, состоящих под диспансерным наблюдением; Rвп - общее числа взрослых пациентов с болезнями системы кровообращения <*>, имеющих высокий риск преждевременной смерти, обратившихся за медицинской помощью за период |
|
|
|
|
8. Число взрослых с болезнями системы кровообращения <*>, имеющих высокий риск преждевременной смерти, которым за период оказана медицинская помощь в экстренной и неотложной форме, от общего числа взрослых пациентов с болезнями системы кровообращения <*>, имеющих высокий риск преждевременной смерти, за период. Sриск |
На 100 пациентов |
Реестр-счетов на оплату медицинской помощи |
Уменьшение показателя за период по отношению к показателю в предыдущем периоде |
|
Расчет показателя осуществляется путем отбора информации по полям реестра в формате Д1 "Файл со сведениями об оказанной медицинской помощи, кроме ВМП, диспансеризации, профилактических медицинских осмотров, медицинской помощи при подозрении на ЗНО": - дата окончания лечения; - результат обращения; - диагноз основной; - диагноз сопутствующего заболевания; - диагноз осложнения заболевания; - диспансерное наблюдение; - условия оказания медицинской помощи; - форма оказания медицинской помощи |
X |
Уменьшение < 5% - 0 баллов; Уменьшение >= 5% - 0,5 балла; Уменьшение >= 10% - 1 балл; Значение показателя в текущем периоде ниже среднего значения по Республике Карелия <****> в текущем периоде (далее - ниже среднего) - 0,5 балла; В текущем периоде достигнуто минимально возможное значение показателя (далее - минимально возможное значение) - 1 балл |
Уменьшение < 5% - 0 баллов; Уменьшение >= 5% - 0,5 балла; Уменьшение >= 10% - 1 балл; Значение показателя в текущем периоде ниже среднего значения по Республике Карелия <****> в текущем периоде (далее - ниже среднего) - 0,5 балла; В текущем периоде достигнуто минимально возможное значение показателя (далее - минимально возможное значение) - 1 балл |
|
|
|
|
где: Sриск - число взрослых пациентов с болезнями системы кровообращения <*>, имеющих высокий риск преждевременной смерти, которым за период оказана медицинская помощь в неотложной форме и (или) скорая медицинская помощь, от общего числа взрослых пациентов с болезнями системы кровообращения*, имеющих высокий риск преждевременной смерти, за период; Vриск - число взрослых пациентов с болезнями системы кровообращения <*>, имеющих высокий риск преждевременной смерти, которым за период оказана медицинская помощь в неотложной форме и (или) скорая медицинская помощь по поводу болезней системы кровообращения, приводящих к высокому риску преждевременной смертности; Dриск - общее число взрослых пациентов с болезнями системы кровообращения <*>, имеющих высокий риск преждевременной смерти, обратившихся за медицинской помощью за период |
|
|
|
|
9. Доля взрослых с болезнями системы кровообращения, в отношении которых установлено диспансерное наблюдение за период, от общего числа взрослых пациентов с впервые в жизни установленным диагнозом болезни системы кровообращения за период. DNбск |
% |
Реестр-счетов на оплату медицинской помощи |
Достижение планового показателя |
|
Источником информации являются реестры, оказанной медицинской помощи застрахованным лицам. Отбор информации для расчета показателей осуществляется по полям реестра: - дата постановки на диспансерный учет; - диагноз основной; - возраст пациента; - характер заболевания; - впервые выявлено (основной); - дата рождения. Источником информации является информационный ресурс территориального фонда в части сведений о лицах, состоящих под диспансерном наблюдением (гл. 15 Приказ 108н МЗ РФ) |
X |
100% плана или более - 1 балл; Выше среднего - 0,5 балла |
100% плана или более - 1 балл; Выше среднего - 0,5 балла |
|
|
|
|
где: DNбск - доля взрослых пациентов с болезнями системы кровообращения, в отношении которых установлено диспансерное наблюдение за период, от общего числа взрослых пациентов с впервые в жизни установленным диагнозом болезни системы кровообращения за период; BSKдн - число взрослых пациентов с болезнями системы кровообращения, в отношении которых установлено диспансерное наблюдение за период; BSKвп - общее число взрослых пациентов с впервые в жизни установленным диагнозом болезни системы кровообращения за период |
|
|
|
|
10. Доля взрослых с установленным диагнозом хроническая обструктивная болезнь легких, в отношении которых установлено диспансерное наблюдение за период, от общего числа взрослых пациентов с впервые в жизни установленным диагнозом хроническая обструктивная болезнь легких за период. DNхобл |
% |
Реестр-счетов на оплату медицинской помощи |
Достижение планового показателя |
|
Источником информации являются реестры, оказанной медицинской помощи застрахованным лицам. Отбор информации для расчета показателей осуществляется по полям реестра: - дата постановки на диспансерный учет; - диагноз основной; - возраст пациента; - характер заболевания; - впервые выявлено (основной); - дата рождения. Источником информации является информационный ресурс территориального фонда в части сведений о лицах, состоящих под диспансерном наблюдением (гл. 15 Приказ 108н МЗ РФ) |
X |
100% плана или более - 1 балл; Выше среднего - 0,5 балла |
100% плана или более - 1 балл; Выше среднего - 0,5 балла |
|
|
|
|
где: DNхобл - доля взрослых пациентов с установленным диагнозом хроническая обструктивная болезнь легких, в отношении которых установлено диспансерное наблюдение за период, от общего числа взрослых пациентов с впервые в жизни установленным диагнозом хроническая обструктивная болезнь легких, за период; Hдн - число взрослых пациентов с установленным диагнозом хроническая обструктивная болезнь легких, в отношении которых установлено диспансерное наблюдение за период; Hвп - общее число взрослых пациентов с впервые в жизни установленным диагнозом хроническая обструктивная болезнь легких за период. |
|
|
|
|
11. Доля взрослых с установленным диагнозом сахарный диабет, в отношении которых установлено диспансерное наблюдение за период, от общего числа взрослых пациентов с впервые в жизни установленным диагнозом сахарный диабет за период. DNсд |
% |
Реестр-счетов на оплату медицинской помощи |
Достижение планового показателя |
|
Источником информации являются реестры, оказанной медицинской помощи застрахованным лицам. Отбор информации для расчета показателей осуществляется по полям реестра: - дата постановки на диспансерный учет; - диагноз основной; - возраст пациента; - характер заболевания; - впервые выявлено (основной); - дата рождения. Источником информации является информационный ресурс территориального фонда в части сведений о лицах, состоящих под диспансерном наблюдением (гл. 15 Приказ 108н МЗ РФ) |
X |
100% плана или более - 2 балла; Выше среднего - 1 балл |
100% плана или более - 2 балла; Выше среднего - 1 балл |
|
|
|
|
где: DNсд - доля взрослых пациентов с установленным диагнозом сахарный диабет, в отношении которых установлено диспансерное наблюдение за период, от общего числа взрослых пациентов с впервые в жизни установленным диагнозом сахарный диабет за период; SDдн - число взрослых пациентов с установленным диагнозом сахарный диабет, в отношении которых установлено диспансерное наблюдение за период; SDвп - общее число взрослых пациентов с впервые в жизни установленным диагнозом сахарный диабет за период. Достижение планового показателя |
|
|
|
|
12. Доля взрослых, госпитализированных за период по экстренным показаниям в связи с обострением (декомпенсацией) состояний, по поводу которых пациент находится под диспансерным наблюдением, от общего числа взрослых пациентов, находящихся под диспансерным наблюдением за период. Hвсего |
% |
Реестр-счетов на оплату медицинской помощи |
Уменьшение показателя за период по отношению к показателю в предыдущем периоде. |
|
Источником информации является информационный ресурс территориального фонда в части сведений о лицах, состоящих под диспансерном наблюдением (гл. 15 Приказ 108н МЗ РФ) Источником информации являются реестры (стационар), оказанной медицинской помощи застрахованным лицам. Отбор информации для расчета показателей осуществляется по полям реестра: - дата окончания лечения; - диагноз основной; - диагноз сопутствующий; - диагноз осложнений; - характер заболевания; - форма оказания медицинской помощи |
X |
Уменьшение < 5% - 0 баллов; Уменьшение >= 5% - 0,5 балла; Уменьшение >= 10% - 1 балл; Ниже среднего - 0,5 балла; Минимально возможное значение - 1 балл |
Уменьшение < 5% - 0 баллов; Уменьшение >= 5% - 0,5 балла; Уменьшение >= 10% - 1 балл; Ниже среднего - 0,5 балла; Минимально возможное значение - 1 балл |
|
|
|
|
где: Hвсего - доля взрослых пациентов, госпитализированных за период по экстренным показаниям в связи с обострением (декомпенсацией) состояний, по поводу которых пациент находится под диспансерным наблюдением, от общего числа взрослых пациентов, находящихся под диспансерным наблюдением за период; Oвсего - число взрослых пациентов, госпитализированных за период по экстренным показаниям в связи с обострением (декомпенсацией) состояний, по поводу которых пациент находится под диспансерным наблюдением; Dnвсего - общее число взрослых пациентов, находящихся под диспансерным наблюдением за период |
|
|
|
|
13. Доля взрослых, повторно госпитализированных за период по причине заболеваний сердечно-сосудистой системы или их осложнений в течение года с момента предыдущей госпитализации, от общего числа взрослых, госпитализированных за период по причине заболеваний сердечно-сосудистой системы или их осложнений. Pбск |
% |
Реестр-счетов на оплату медицинской помощи |
Уменьшение показателя за период по отношению к показателю в предыдущем периоде |
|
Источником информации являются реестры (стационар), оказанной медицинской помощи застрахованным лицам. Отбор информации для расчета показателей осуществляется по полям реестра: - дата начала лечения; - диагноз основной; - диагноз сопутствующий; - диагноз осложнений - характер заболевания; - форма оказания медицинской помощи |
X |
Уменьшение < 3% - 0 баллов; Уменьшение >= 3% - 1 балл; Уменьшение >= 7% - 2 балла; Ниже среднего - 1 балл; Минимально возможное значение - 2 балла |
Уменьшение < 3% - 0 баллов; Уменьшение >= 3% - 1 балл; Уменьшение >= 7% - 2 балла; Ниже среднего - 1 балл; Минимально возможное значение - 2 балла |
|
|
|
|
где: Pбск - доля взрослых пациентов, повторно госпитализированных за период по причине заболеваний сердечно-сосудистой системы или их осложнений в течение года с момента предыдущей госпитализации, от общего числа взрослых пациентов, госпитализированных за период по причине заболеваний сердечно-сосудистой системы или их осложнений; PHбск - число взрослых пациентов, повторно госпитализированных за период по причине заболеваний сердечно-сосудистой системы или их осложнений в течение года с момента предыдущей госпитализации; Hбск - общее число взрослых пациентов, госпитализированных за период по причине заболеваний сердечно-сосудистой системы или их осложнений |
|
|
|
|
14. Доля взрослых, находящихся под диспансерным наблюдением по поводу сахарного диабета, у которых впервые зарегистрированы осложнения за период (диабетическая ретинопатия, диабетическая стопа), от общего числа, находящихся под диспансерным наблюдением по поводу сахарного диабета за период |
% |
Реестр-счетов на оплату медицинской помощи |
Уменьшение показателя за период по отношению к показателю в предыдущем периоде |
|
Источником информации является информационный ресурс территориального фонда в части сведений о лицах, состоящих под диспансерном наблюдением (гл. 15 Приказ 108н МЗ РФ) Источником информации являются реестры, оказанной медицинской помощи застрахованным лицам. Отбор информации для расчета показателей осуществляется по полям реестра: - дата окончания лечения; - диагноз основной; - диагноз сопутствующий - впервые выявлено (основной); - характер заболевания; - цель посещения |
X |
Уменьшение < 5% - 0 баллов; Уменьшение >= 5% - 0,5 балла; Уменьшение >= 10% - 1 балл; Ниже среднего - 0,5 балла; Минимально возможное значение - 1 балл |
Уменьшение < 5% - 0 баллов; Уменьшение >= 5% - 0,5 балла; Уменьшение >= 10% - 1 балл; Ниже среднего - 0,5 балла; Минимально возможное значение - 1 балл |
|
|
|
|
где: SD - доля взрослых пациентов, находящихся под диспансерным наблюдением по поводу сахарного диабета, у которых впервые зарегистрированы осложнения за период (диабетическая ретинопатия, диабетическая стопа), от общего числа взрослых пациентов, находящихся под диспансерным наблюдением по поводу сахарного диабета за период; Osl - число взрослых пациентов, находящихся под диспансерным наблюдением по поводу сахарного диабета, у которых впервые зарегистрированы осложнения за период (диабетическая ретинопатия, диабетическая стопа); SD - общее число взрослых пациентов, находящихся под диспансерным наблюдением по поводу сахарного диабета за период |
|
|
|
|
БЛОК 2. ДЕТСКОЕ НАСЕЛЕНИЕ (0-17 ЛЕТ ВКЛЮЧИТЕЛЬНО) Максимальное количество баллов <**> 7 выполненным считается показатель со значением 0,5 и более баллов | ||||||||
1. ОЦЕНКА ЭФФЕКТИВНОСТИ ПРОФИЛАКТИЧЕСКИХ МЕРОПРИЯТИЙ И ДИСПАНСЕРНОГО НАБЛЮДЕНИЯ (ДЕТСКОЕ НАСЕЛЕНИЕ) (максимальное значение - 7 баллов) | ||||||||
15. Охват вакцинацией детей в рамках Национального календаря прививок. Vdнац |
% |
Сведения МЗ РК |
Достижение планового показателя, установленного Министерством здравоохранения Республики Карелия (далее - МЗ РК) |
|
Источником информации являются данные МЗ РК |
100% плана или более - 1 балл; Выше среднего - 0,5 балла |
X |
100% плана или более - 1 балл; Выше среднего - 0,5 балла |
|
|
|
|
где: Vdнац - процент охвата вакцинации детей в рамках Национального календаря прививок в отчетном периоде; Fdнац - фактическое число вакцинированных детей в рамках Национального календаря прививок в отчетном периоде; Pdнац - число детей соответствующего возраста (согласно Национальному календарю прививок) на начало отчетного периода |
|
|
|
|
16. Доля детей, в отношении которых установлено диспансерное наблюдение по поводу болезней костно-мышечной системы и соединительной ткани за период, от общего числа детей с впервые в жизни установленными диагнозами болезней костно-мышечной системы и соединительной ткани за период. Ddkms |
% |
Реестр-счетов на оплату медицинской помощи |
Достижение планового показателя |
|
Источником информации являются реестры, оказанной медицинской помощи застрахованным лицам. Отбор информации для расчета показателей осуществляется по полям реестра: - дата рождения; - дата окончания лечения; - диагноз основной; - впервые выявлено (основной); - характер заболевания; - цель посещения |
100% от числа подлежащих диспансерному наблюдению - 1 балл; Выше среднего - 0,5 балла |
X |
100% от числа подлежащих диспансерному наблюдению - 1 балл; Выше среднего - 0,5 балла |
|
|
|
|
где: Ddkms - доля детей, в отношении которых установлено диспансерное наблюдение по поводу болезней костно-мышечной системы и соединительной ткани за период, от общего числа детей с впервые в жизни установленными диагнозами болезней костно-мышечной системы и соединительной ткани за период; Cdkms - число детей, в отношении которых установлено диспансерное наблюдение по поводу болезней костно-мышечной системы и соединительной ткани за период; Cpkms - общее число детей с впервые в жизни установленными диагнозами болезней костно-мышечной системы и соединительной ткани за период |
|
|
|
|
17. Доля детей, в отношении которых установлено диспансерное наблюдение по поводу болезней глаза и его придаточного аппарата за период, от общего числа детей с впервые в жизни установленными диагнозами болезней глаза и его придаточного аппарата за период. Ddgl |
% |
Реестр-счетов на оплату медицинской помощи |
Достижение планового показателя |
|
Источником информации являются реестры, оказанной медицинской помощи застрахованным лицам. Отбор информации для расчета показателей осуществляется по полям реестра: - дата рождения; - дата окончания лечения; - диагноз основной; - впервые выявлено (основной); - характер заболевания; - цель посещения |
100% от числа подлежащих диспансерному наблюдению - 1 балл; Выше среднего - 0,5 балла |
X |
100% от числа подлежащих диспансерному наблюдению - 1 балл; Выше среднего - 0,5 балла |
|
|
|
|
где: Ddgl - доля детей, в отношении которых установлено диспансерное наблюдение по поводу болезней глаза и его придаточного аппарата за период, от общего числа детей с впервые в жизни установленными диагнозами болезней глаза и его придаточного аппарата за период; Cdgl - число детей, в отношении которых установлено диспансерное наблюдение по поводу болезней глаза и его придаточного аппарата за период; Cpgl - общее число детей с впервые в жизни установленными диагнозами болезней глаза и его придаточного аппарата за период |
|
|
|
|
18. Доля детей, в отношении которых установлено диспансерное наблюдение по поводу болезней органов пищеварения за период, от общего числа детей с впервые в жизни установленными диагнозами болезней органов пищеварения за период. Dbop |
% |
Реестр-счетов на оплату медицинской помощи |
Достижение планового показателя |
|
Источником информации являются реестры, оказанной медицинской помощи застрахованным лицам. Отбор информации для расчета показателей осуществляется по полям реестра: - дата рождения; - дата окончания лечения; - диагноз основной; - впервые выявлено (основной); - характер заболевания; - цель посещения |
100% от числа подлежащих диспансерному наблюдению - 1 балл; Выше среднего - 0,5 балла |
X |
100% от числа подлежащих диспансерному наблюдению - 1 балл; Выше среднего - 0,5 балла |
|
|
|
|
где: Dbop - доля детей, в отношении которых установлено диспансерное наблюдение по поводу болезней органов пищеварения за период, от общего числа детей с впервые в жизни установленными диагнозами болезней органов пищеварения за период; Cdbop - число детей, в отношении которых установлено диспансерное наблюдение по поводу болезней органов пищеварения за период; Cpbop - общее число детей с впервые в жизни установленными диагнозами болезней органов пищеварения за период |
|
|
|
|
19. Доля детей, в отношении которых установлено диспансерное наблюдение по поводу болезней системы кровообращения за период от общего числа детей с впервые в жизни установленными диагнозами болезней системы кровообращения за период. Ddbsk |
% |
Реестр-счетов на оплату медицинской помощи |
Достижение планового показателя |
|
Источником информации являются реестры, оказанной медицинской помощи застрахованным лицам. Отбор информации для расчета показателей осуществляется по полям реестра: - дата рождения; - дата окончания лечения; - диагноз основной; - впервые выявлено (основной); - характер заболевания; - цель посещения |
100% от числа подлежащих диспансерному наблюдению - 2 балла; Выше среднего - 1 балл |
X |
100% от числа подлежащих диспансерному наблюдению - 2 балла; Выше среднего - 1 балл |
|
|
|
|
где: Ddbsk - доля детей, в отношении которых установлено диспансерное наблюдение по поводу болезней системы кровообращения за период от общего числа детей с впервые в жизни установленными диагнозами болезней системы кровообращения за период; Cdbsk - число детей, в отношении которых установлено диспансерное наблюдение по поводу болезней системы кровообращения за период Cpbsk - общее число детей с впервые в жизни установленными диагнозами болезней системы кровообращения за период |
|
|
|
|
20. Доля детей, в отношении которых установлено диспансерное наблюдение по поводу болезней эндокринной системы, расстройства питания и нарушения обмена веществ за период, от общего числа детей с впервые в жизни установленными диагнозами болезней эндокринной системы, расстройства питания и нарушения обмена веществ за период. Dbdes |
% |
Реестр-счетов на оплату медицинской помощи |
Достижение планового показателя |
|
Источником информации являются реестры, оказанной медицинской помощи застрахованным лицам. Отбор информации для расчета показателей осуществляется по полям реестра: - дата рождения; - дата окончания лечения; - диагноз основной; - впервые выявлено (основной); - характер заболевания; - цель посещения |
100% от числа подлежащих диспансерному наблюдению - 1 балл; Выше среднего - 0,5 балла |
X |
100% от числа подлежащих диспансерному наблюдению - 1 балл; Выше среднего - 0,5 балла |
|
|
|
|
где: Ddbes - доля детей, в отношении которых установлено диспансерное наблюдение по поводу болезней эндокринной системы, расстройства питания и нарушения обмена веществ за период, от общего числа детей с впервые в жизни установленными диагнозами болезней эндокринной системы, расстройства питания и нарушения обмена веществ за период; Cdbes - число детей, в отношении которых установлено диспансерное наблюдение по поводу болезней эндокринной системы, расстройства питания и нарушения обмена веществ за период; Cpbes - общее число детей с впервые в жизни установленными диагнозами болезней эндокринной системы, расстройства питания и нарушения обмена веществ за период |
|
|
|
|
БЛОК 3. ОКАЗАНИЕ АКУШЕРСКО-ГИНЕКОЛОГИЧЕСКОЙ ПОМОЩИ Максимальное количество баллов <**> 6 выполненным считается показатель со значением 0,5 и более баллов | ||||||||
ОЦЕНКА ЭФФЕКТИВНОСТИ ПРОФИЛАКТИЧЕСКИХ МЕРОПРИЯТИЙ (максимальное количество - 6 баллов) | ||||||||
21. Доля женщин, отказавшихся от искусственного прерывания беременности, от числа женщин, прошедших доабортное консультирование за период. W |
% |
Данные органов государственной власти субъектов Российской Федерации в сфере охраны здоровья, предоставляемые на бумажных носителях. |
Прирост показателя за период по отношению к показателю за предыдущий период |
|
Источником информации являются данные органов государственной власти субъектов Российской Федерации в сфере охраны здоровья, предоставляемые на бумажных носителях |
X |
Прирост < 5% - 0 баллов; Прирост >= 5% - 0,5 балла; Прирост >= 10% - 1 балл; Выше среднего - 0,5 балла; Максимально возможное значение - 1 балл |
Прирост < 5% - 0 баллов; Прирост >= 5% - 0,5 балла; Прирост >= 10% - 1 балл; Выше среднего - 0,5 балла; Максимально возможное значение - 1 балл |
|
|
|
|
где: W - доля женщин, отказавшихся от искусственного прерывания беременности, от числа женщин, прошедших доабортное консультирование за период; Kотк - число женщин, отказавшихся от искусственного прерывания беременности; K - общее число женщин, прошедших доабортное консультирование за период |
|
|
|
|
22. Доля беременных женщин, вакцинированных от новой коронавирусной инфекции (COVID-19), за период, от числа женщин, состоящих на учете по беременности и родам на начало периода. Vbcovid |
% |
Данные органов государственной власти субъектов Российской Федерации в сфере охраны здоровья, предоставляемые на бумажных носителях (Pbcovid) и данные федерального регистра вакцинированных (Fbcovid) |
Достижение планового показателя |
|
Источником информации являются данные органов государственной власти субъектов Российской Федерации в сфере охраны здоровья, предоставляемые на бумажных носителях (Pbcovid) и данные федерального регистра вакцинированных (Fbcovid) |
X |
100% плана или более - 1 балл; Выше среднего - 0,5 балла |
100% плана или более - 1 балл; Выше среднего - 0,5 балла |
|
|
|
|
где: Vbcovid - доля беременных женщин, вакцинированных от коронавирусной инфекции COVID-19, за период, от числа женщин, состоящих на учете по беременности и родам на начало периода; Fbcovid - фактическое число беременных женщин, вакцинированных от коронавирусной инфекции COVID-19, за период; Pbcovid - число женщин, состоящих на учете по беременности и родам на начало периода |
|
|
|
|
23. Доля женщин с установленным диагнозом злокачественное новообразование шейки матки, выявленным впервые при диспансеризации, от общего числа женщин с установленным диагнозом злокачественное новообразование шейки матки за период. Zшм |
% |
Реестр-счетов на оплату медицинской помощи |
Прирост показателя за период по отношению к показателю за предыдущий период |
|
Расчет показателя производится путем отбора информации по полям реестра формата Д3 "Файл со сведениями об оказанной медицинской помощи при диспансеризации" предусматривает поле реестра: - признак подозрения на злокачественное новообразование. В дальнейшем движение пациента возможно отследить по формату Д4. Файл со сведениями при осуществлении персонифицированного учета оказанной медицинской помощи при подозрении на ЗНО или установленном диагнозе ЗНО - диагноз основной, - характер основного заболевания |
X |
Прирост < 5% - 0 баллов; Прирост >= 5% - 0,5 балла; Прирост >= 10% - 1 балл; Выше среднего - 0,5 балла; Максимально возможное значение - 1 балл |
Прирост < 5% - 0 баллов; Прирост >= 5% - 0,5 балла; Прирост >= 10% - 1 балл; Выше среднего - 0,5 балла; Максимально возможное значение - 1 балл |
|
|
|
|
где: Zшм - доля женщин с установленным диагнозом злокачественное новообразование шейки матки, выявленным впервые при диспансеризации, от общего числа женщин с установленным диагнозом злокачественное новообразование шейки матки за период; Aшм - число женщин с установленным диагнозом злокачественное новообразование шейки матки, выявленным впервые при диспансеризации; Vшм - общее число женщин с установленным диагнозом злокачественное новообразование шейки матки за период |
|
|
|
|
24. Доля женщин с установленным диагнозом злокачественное новообразование молочной железы, выявленным впервые при диспансеризации, от общего числа женщин с установленным диагнозом злокачественное новообразование молочной железы за период. Zмж |
% |
Реестр-счетов на оплату медицинской помощи |
Прирост показателя за период по отношению к показателю за предыдущий период |
|
Расчет осуществляется путем отбора информации по полям реестра формата Д3 "Файл со сведениями об оказанной медицинской помощи при диспансеризации" предусматривает поле реестра: - признак подозрения на злокачественное новообразование. В дальнейшем движение пациента возможно отследить по формату Д4. Файл со сведениями при осуществлении персонифицированного учета оказанной медицинской помощи при подозрении на злокачественное новообразование или установленном диагнозе злокачественного новообразования - диагноз основной, - характер основного заболевания |
X |
Прирост < 5% - 0 баллов; Прирост >= 5% - 0,5 балла; Прирост >= 10% - 1 балл; Выше среднего - 0,5 балла; Максимально возможное значение - 1 балл |
Прирост < 5% - 0 баллов; Прирост >= 5% - 0,5 балла; Прирост >= 10% - 1 балл; Выше среднего - 0,5 балла; Максимально возможное значение - 1 балл |
|
|
|
|
где: Zмж - доля женщин с установленным диагнозом злокачественное новообразование молочной железы, выявленным впервые при диспансеризации, от общего числа женщин с установленным диагнозом злокачественное новообразование молочной железы за период; Aмж - число женщин с установленным диагнозом злокачественное новообразование молочной железы, выявленным впервые при диспансеризации; Vмж - общее число женщин с установленным диагнозом злокачественное новообразование молочной железы за период |
|
|
|
|
25. Доля беременных женщин, прошедших скрининг в части оценки антенатального развития плода за период, от общего числа женщин, состоявших на учете по поводу беременности и родов за период. B |
% |
Данные органов государственной власти субъектов Российской Федерации в сфере охраны здоровья, предоставляемые на бумажных носителях |
Достижение планового показателя |
|
Источником информации являются данные органов государственной власти субъектов Российской Федерации в сфере охраны здоровья, предоставляемые на бумажных носителях |
X |
100% плана или более - 2 балла; Выше среднего - 1 балл |
100% плана или более - 2 балла; Выше среднего - 1 балл |
|
|
|
|
где: В - доля беременных женщин, прошедших скрининг в части оценки антенатального развития плода за период, от общего числа женщин, состоявших на учете по поводу беременности и родов за период; S - число беременных женщин, прошедших скрининг в части оценки антенатального развития плода при сроке беременности 11-14 недель (УЗИ и определение материнских сывороточных маркеров) и 19-21 неделя (УЗИ), с родоразрешением за период; U - общее число женщин, состоявших на учете по поводу беременности и родов за период, с родоразрешением за период |
|
|
|
|
* по Международной статистической
классификацией болезней и проблем,
связанных со здоровьем, десятого
пересмотра (МКБ-10).
** по решению Комиссии
рекомендуемые значения максимальных
баллов и их количество могут быть
пересмотрены для учреждений, которые
оказывают помощь женщинам и детскому
населению (отдельные юридические лица).
*** выполненным считается
показатель со значением 0,5 и более
баллов. В случае, если медицинская
организация удовлетворяет нескольким
критериям для начисления баллов -
присваивается максимальный из возможных
для начисления балл. В случае, если
значение, указанное в знаменателе
соответствующих формул, приведенных в
приложении 1, равняется нулю, баллы по
показателю не начисляются, а указанный
показатель (по решению субъекта РФ) может
исключаться из числа применяемых
показателей при расчете доли
достигнутых показателей
результативности для медицинской
организации за период.
**** среднее значение по Республике
Карелия по показателям рассчитывается
на основании сведений об оказании
медицинской помощи медицинскими
организациями, имеющими прикрепленное
население, оплата медицинской помощи в
которых осуществляется по подушевому
нормативу финансирования, путем деления
суммы значений, указанных в числителе
соответствующих формул, приведенных в
приложении 1, на сумму значений,
указанных в знаменателе соответствующих
формул, приведенных в приложении 1.
Полученное значение умножается на 100.
***** При условии, если в текущем
периоде значение показателя > 0, а в
предыдущем периоде = 0, показатель
считается выполненным и оценивается в 0,5
баллов.
К группам диагнозов,
обусловливающих высокий риск смерти,
целесообразно относить любое сочетание
сопутствующих заболеваний и осложнений
с основным диагнозом, указанных в
таблице:
Основной диагноз |
Сопутствующие заболевания |
Осложнение заболевания |
Ишемические болезни сердца I20-I25 Гипертензивные болезни I10-I11; I12-I13 Цереброваскулярные болезни I60-I69 |
Сахарный диабет E10-E11 Хроническая обструктивная легочная болезнь J44.0-J44.9 Хроническая болезнь почек, гипертензивная болезнь с поражением почек N18.1-N18.9 |
Недостаточность сердечная I50.0-I50.9 Нарушение ритма I48-49 Нарушения проводимости I44-I45 Сердце легочное хроническое I27.9 Гипостатическая пневмония J18.2 Недостаточность почечная N18.9 Уремия N19 Гангрена R02 Недостаточность легочная J98.4 Эмфизема J43.9 |
Перечень медицинских организаций, оказывающих амбулаторную медицинскую помощь, имеющих прикрепленное население на 2024 год
1 группа: оказывающая мед/помощь детскому населению |
2 группа: оказывающая мед/помощь взрослому населению |
3 группа: оказывающие мед/помощь взрослому и детскому населению |
|
|
ГБУЗ "Республиканская больница им. В.А. Баранова" |
ГБУЗ "Детская республиканская больница им. И.Н. Григовича" |
|
|
|
ГБУЗ "Городская поликлиника N 1" |
|
|
ГБУЗ "Городская поликлиника N 2" |
|
|
ГБУЗ "Городская поликлиника N 3" |
|
|
|
ГБУЗ "Городская поликлиника N 4" |
ГБУЗ "Городская детская поликлиника N 1" |
|
|
ГБУЗ "Городская детская поликлиника N 2" |
|
|
|
|
ГБУЗ "Беломорская ЦРБ" |
|
|
ГБУЗ "Калевальская ЦРБ" |
|
|
ГБУЗ "Кемская ЦРБ" |
|
|
ГБУЗ "Кондопожская ЦРБ" |
|
|
ГБУЗ "Лоухская ЦРБ" |
|
|
ГБУЗ "Медвежьегорская ЦРБ" |
|
|
ГБУЗ "Олонецкая ЦРБ" |
|
|
ГБУЗ "Питкярантская ЦРБ" |
|
|
ГБУЗ "Пряжинская ЦРБ" |
|
|
ГБУЗ "Пудожская ЦРБ" |
|
|
ГБУЗ "Сегежская ЦРБ" |
|
|
ГБУЗ "Суоярвская ЦРБ" |
|
|
ГБУЗ "Сортавальская ЦРБ" |
|
|
ГБУЗ "Межрайонная больница N 1" |
|
|
ГБУЗ "Толвуйская амбулатория" |
|
ЧУЗ "КБ "РЖД-Медицина" г. Петрозаводск" |
|
II. Перечень показателей
результативности деятельности
медицинских организаций, имеющих
прикрепившихся лиц (включая показатели
объема медицинской помощи), и критерии их
оценки (включая целевые значения) при
оплате стоматологической медицинской
помощи по подушевому нормативу
финансирования
Период оценки показателей -
ежеквартально нарастающим итогом по
каждой медицинской организации
Показатели результативности |
Ед. изм. |
Источник данных |
Целевые значения на период |
Расчет показателя результативности |
Примечание |
Индикаторы выполнения показателя <***> ПЕРИОД/БАЛЛЫ | ||
|
|
|
|
|
|
МО, оказывающие мед/помощь детскому населению |
МО, оказывающие мед/помощь взрослому населению |
МО, оказывающие мед/помощь взрослому и детскому населению |
1 |
2 |
3 |
4 |
5 |
6 |
7 |
8 |
9 |
Максимальное количество баллов <**> - 6 | ||||||||
1. Выполнение плановых заданий по стоматологической медицинской помощи, профилактическая цель посещения (стоматологическая медицинская помощь оплачиваемая по подушевому нормативу финансирования), Псмп проф/цi |
% |
Реестр-счетов на оплату медицинской помощи, плановые задания |
1 квартал - не менее 15% Полугодие - не менее 40% 9 месяцев - не менее 65% Год - не менее 90% |
(Ф МОi / П МОi) / 100%, |
Учитываются объемы по подушевому нормативу финансирования. Расчет процента выполнения плана производится исходя из годового плана, утвержденного на последнем заседании Комиссии по разработке ТПОМС. Показатель выполнения плана определяется нарастающим итогом |
1 квартал - менее 15% - 0 баллов, 15% и более - 2 балла Полугодие - менее 40% - 0 баллов, 40% и более - 2 балла 9 месяцев - менее 65% - 0 баллов, 65% и более - 2 балла Год - менее 90% - 0 баллов, 90% и более - 2 балла |
1 квартал - менее 15% - 0 баллов, 15% и более - 2 балла Полугодие - менее 40% - 0 баллов, 40% и более - 2 балла 9 месяцев - менее 65% - 0 баллов, 65% и более - 2 балла Год - менее 90% - 0 баллов, 90% и более - 2 балла |
1 квартал - менее 15% - 0 баллов, 15% и более - 2 балла Полугодие - менее 40% - 0 баллов, 40% и более - 2 балла 9 месяцев - менее 65% - 0 баллов, 65% и более - 2 балла Год - менее 90% - 0 баллов, 90% и более - 2 балла |
|
|
|
|
где ФМОi - фактическое выполнение объемов по стоматологической медицинской помощи за отчетный период по конкретной МО; П МОi - утвержденные объемы по стоматологической медицинской помощи на год для конкретной МО. Объем медицинской помощи - УЕТ |
|
|
|
|
2. Выполнение плановых заданий по стоматологической медицинской помощи, неотложная цель посещения (стоматологическая медицинская помощь оплачиваемая по подушевому нормативу финансирования), Псмп неотл/цi |
% |
Реестр-счетов на оплату медицинской помощи, плановые задания |
1 квартал - не менее 15% Полугодие - не менее 40% 9 месяцев - не менее 65% Год - не менее 90% |
(Ф МОi / П МОi) / 100%, |
Учитываются объемы по подушевому нормативу финансирования. Расчет процента выполнения плана производится исходя из годового плана, утвержденного на последнем заседании Комиссии по разработке ТПОМС. Показатель выполнения плана определяется нарастающим итогом |
1 квартал - менее 15% - 0 баллов, 15% и более - 2 балла Полугодие - менее 40% - 0 баллов, 40% и более - 2 балла 9 месяцев - менее 65% - 0 баллов, 65% и более - 2 балла Год - менее 90% - 0 баллов, 90% и более - 2 балла |
1 квартал - менее 15% - 0 баллов, 15% и более - 2 балла Полугодие - менее 40% - 0 баллов, 40% и более - 2 балла 9 месяцев - менее 65% - 0 баллов, 65% и более - 2 балла Год - менее 90% - 0 баллов, 90% и более - 2 балла |
1 квартал - менее 15% - 0 баллов, 15% и более - 2 балла Полугодие - менее 40% - 0 баллов, 40% и более - 2 балла 9 месяцев - менее 65% - 0 баллов, 65% и более - 2 балла Год - менее 90% - 0 баллов, 90% и более - 2 балла |
|
|
|
|
где ФМОi - фактическое выполнение объемов по стоматологической медицинской помощи за отчетный период по конкретной МО; П МОi - утвержденные объемы по стоматологической медицинской помощи на год для конкретной МО. Объем медицинской помощи - УЕТ |
|
|
|
|
3. Выполнение плановых заданий по стоматологической медицинской помощи, цель обращение по поводу заболевания (стоматологическая медицинская помощь оплачиваемая по подушевому нормативу финансирования), Псмп забол/цi |
% |
Реестр-счетов на оплату медицинской помощи, плановые задания |
1 квартал - не менее 15% Полугодие - не менее 40% 9 месяцев - не менее 65% Год - не менее 90% |
(Ф МОi / П МОi) / 100%, |
Учитываются объемы по подушевому нормативу финансирования. Расчет процента выполнения плана производится исходя из годового плана, утвержденного на последнем заседании Комиссии по разработке ТПОМС. Показатель выполнения плана определяется нарастающим итогом |
1 квартал - менее 15% - 0 баллов, 15% и более - 2 балла Полугодие - менее 40% - 0 баллов, 40% и более - 2 балла 9 месяцев - менее 65% - 0 баллов, 65% и более - 2 балла Год - менее 90% - 0 баллов, 90% и более - 2 балла |
1 квартал - менее 15% - 0 баллов, 15% и более - 2 балла Полугодие - менее 40% - 0 баллов, 40% и более - 2 балла 9 месяцев - менее 65% - 0 баллов, 65% и более - 2 балла Год - менее 90% - 0 баллов, 90% и более - 2 балла |
1 квартал - менее 15% - 0 баллов, 15% и более - 2 балла Полугодие - менее 40% - 0 баллов, 40% и более - 2 балла 9 месяцев - менее 65% - 0 баллов, 65% и более - 2 балла Год - менее 90% - 0 баллов, 90% и более - 2 балла |
|
|
|
|
где ФМОi - фактическое выполнение объемов по стоматологической медицинской помощи за отчетный период по конкретной МО; П МОi - утвержденные объемы по стоматологической медицинской помощи на год для конкретной МО. Объем медицинской помощи - УЕТ |
|
|
|
|
** выполненным считается показатель
со значением 0,5 и более баллов. В случае,
если медицинская организация
удовлетворяет нескольким критериям для
начисления баллов - присваивается
максимальный из возможных для
начисления балл. В случае, если значение,
указанное в знаменателе соответствующих
формул, приведенных в приложении 1,
равняется нулю, баллы по показателю не
начисляются, а указанный показатель (по
решению субъекта РФ) может исключаться
из числа применяемых показателей при
расчете доли достигнутых показателей
результативности для медицинской
организации за период.
*** среднее значение по Республике
Карелия по показателям рассчитывается
на основании сведений об оказании
медицинской помощи медицинскими
организациями, имеющими прикрепленное
население, оплата медицинской помощи в
которых осуществляется по подушевому
нормативу финансирования, путем деления
суммы значений, указанных в числителе
соответствующих формул, приведенных в
приложении 1, на сумму значений,
указанных в знаменателе соответствующих
формул, приведенных в приложении 1.
Полученное значение умножается на 100.
Перечень медицинских организаций,
оказывающих стоматологическую
медицинскую помощь, имеющих
прикрепленное население на 2024 год
N п/п |
Наименование медицинской организации |
1 |
ГБУЗ "Республиканская больница им. В.А. Баранова" |
2 |
ГБУЗ "Республиканский стоматологический центр" |
3 |
ГБУЗ "Городская поликлиника N 1" |
4 |
ГБУЗ "Городская поликлиника N 3" |
5 |
ГБУЗ "Городская поликлиника N 4" |
6 |
ГБУЗ "Беломорская ЦРБ" |
7 |
ГБУЗ "Калевальская ЦРБ" |
8 |
ГБУЗ "Кемская ЦРБ" |
9 |
ГБУЗ "Кондопожская ЦРБ" |
10 |
ГБУЗ "Лоухская ЦРБ" |
11 |
ГБУЗ "Медвежьегорская ЦРБ" |
12 |
ГБУЗ "Олонецкая ЦРБ" |
13 |
ГБУЗ "Питкярантская ЦРБ" |
14 |
ГБУЗ "Пряжинская ЦРБ" |
15 |
ГБУЗ "Пудожская ЦРБ" |
16 |
ГБУЗ "Сегежская ЦРБ" |
17 |
ГБУЗ "Сортавальская ЦРБ" |
18 |
ГБУЗ "Межрайонная больница N 1" |
19 |
ЧУЗ "КБ "РЖД-Медицина" г. Петрозаводск" |
20 |
ООО "Мед-Лидер" |
Приложение 2
к Порядку
осуществления стимулирующих выплат
медицинским организациям, имеющим
прикрепленное население, за достижение
целевых показателей результативности
деятельности медицинской организации
МЕТОДИКА РАСЧЕТА КРИТЕРИЕВ
РЕЗУЛЬТАТИВНОСТИ ДЕЯТЕЛЬНОСТИ
МЕДИЦИНСКИХ ОРГАНИЗАЦИЙ ПРИ ВЫПОЛНЕНИИ
ТЕРРИТОРИАЛЬНОЙ ПРОГРАММЫ
ОБЯЗАТЕЛЬНОГО МЕДИЦИНСКОГО СТРАХОВАНИЯ,
ФИНАНСИРУЕМЫХ ПО ПОДУШЕВОМУ НОРМАТИВУ,
ИМЕЮЩИХ ПРИКРЕПЛЕННОЕ НАСЕЛЕНИЕ (ДАЛЕЕ -
ПДНФ)
1. Методика оценки показателей
результативности деятельности
медицинских организаций, имеющих
прикрепившихся лиц, а также порядок
осуществления им выплат стимулирующего
характера за достижение соответствующих
показателей разработана в целях
повышения мотивации медицинских
организаций.
2. Оценка показателей
результативности деятельности
медицинских организаций, имеющих
прикрепленных лиц, финансирование
которых осуществляется по ПдНФ (далее -
показатель результативности
деятельности медицинских организаций),
осуществляется по итогам года
нарастающим итогом по каждой
медицинской организации отдельно по
амбулаторной и стоматологической
медицинской помощи.
3. Оценка выполнения каждого
показателя результативности
деятельности медицинских организаций
осуществляется по балльной системе.
4. Методика включает разделение на
показатели:
- при оплате амбулаторной
медицинской помощи по подушевому
нормативу финансирования;
- при оплате стоматологической
медицинской помощи по подушевому
нормативу финансирования.
Оценка выполнения показателей
результативности деятельности
медицинских организаций амбулаторной и
стоматологической медицинской помощи
осуществляется отдельно.
5. Показатели результативности
деятельности медицинских организаций
амбулаторной медицинской помощи
включают блоки, отражающие
результативность оказания медицинской
помощи:
1 блок - оказание медицинской помощи
взрослому населению,
2 блок - оказание медицинской помощи
детскому населению,
3 блок - оказание
акушерско-гинекологической помощи
женщинам.
Каждый показатель
результативности деятельности
медицинских организаций амбулаторной
медицинской помощи, включенный в блок,
оценивается в баллах, которые
суммируются.
Максимально возможная сумма баллов
по каждому блоку составляет:
- 19 баллов для показателей блока 1
(взрослое население);
- 7 баллов для показателей блока 2
(детское население);
- 6 баллов для показателей блока 3
(женское население).
В случае, когда показатель(и)
результативности одного из блоков
неприменим(ы) для конкретной медицинской
организации и (или) отчетного периода,
суммарный максимальный балл и итоговый
коэффициент для соответствующей
медицинской организации могут
рассчитываться без учета этого
показателя(ей).
6. Показатели результативности
деятельности медицинских организаций
стоматологической медицинской помощи
включают 1 блок, отражающий
результативность оказания медицинской
помощи.
Максимально возможная сумма
составляет 6 баллов.
7. В зависимости от результатов
деятельности медицинской организации
по каждому показателю определяется
балл в диапазоне от 0 до 2 баллов.
8. Источником финансового
обеспечения выплат стимулирующего
характера медицинским организациям в
случае достижения ими целевых значений
показателей результативности, является
2% средств, предназначенных на оплату
амбулаторной и стоматологической
медицинской помощи по ПдНФ.
9. С учетом фактического выполнения
показателей, медицинское организации
распределяются на три группы:
I - выполнившие до 40 процентов
показателей;
II - от 40 (включительно) до 60
процентов показателей;
III - от 60 (включительно) процентов
показателей.
10. Объем средств, направляемый в
медицинские организации по итогам
оценки достижения значений показателей
результативности деятельности,
складывается из двух частей:
1 часть - распределение 70 процентов
от объема средств с учетом показателей
результативности за соответствующий
период.
Указанные средства распределяются
среди медицинских организаций
II и III групп с учетом численности
прикрепленного населения.

где:
|
объем средств, используемый при распределении 70 процентов от объема средств на стимулирование медицинских организаций за j-ый период, в расчете на 1 прикрепленное лицо, рублей; |
|
совокупный объем средств на стимулирование медицинских организаций за j-ый период, рублей; |
|
численность прикрепленного населения в j-м периоде ко всем медицинским организациям II и III групп |
В качестве численности
прикрепленного населения к конкретной
медицинской организации используется
средняя численность за период.
Объем средств, направляемый в i-ю
медицинскую организацию II и III групп за
j-тый период при распределении 70
процентов от объема средств с учетом
показателей результативности (![]() ), рассчитывается следующим
образом:
), рассчитывается следующим
образом:
![]()
где:
|
численность прикрепленного населения в j-м периоде к i-той медицинской организации II и III групп |
2 часть - распределение 30 процентов
от объема средств с учетом показателей
результативности за соответствующей
период.
Указанные средства распределяются
среди медицинских организаций III группы
с учетом абсолютного количества
набранных соответствующими
медицинскими организациями баллов.

где:
|
объем средств, используемый при распределении 30 процентов от объема средств на стимулирование медицинских организаций за j-ый период, в расчете на 1 балл, рублей; |
|
совокупный объем средств на стимулирование медицинских организаций за j-ый период, рублей; |
|
количество баллов, набранных в j-м периоде всеми медицинскими организациями III группы |
Объем средств, направляемый в i-ю
медицинскую организацию III группы за
j-тый период, при распределении 30
процентов от объема средств на
стимулирование медицинских организаций
(![]() ), рассчитывается следующим
образом:
), рассчитывается следующим
образом:
![]()
где:
|
количество баллов, набранных в j-м периоде i-той медицинской организацией III группы |
Если по итогам года отсутствуют
медицинские организации, включенные в III
группу, средства, предназначенные для
осуществления стимулирующих выплат
медицинским организациям III группы,
распределяются между медицинскими
организациями II группы в соответствии с
установленной методикой (с учетом
численности прикрепленного населения).
Общий объем средств, направляемых
на оплату медицинской помощи с учетом
показателей результативности
деятельности в медицинскую организацию
III группы за j-тый период определяется
путем суммирования 1 и 2 частей, а для
медицинских организаций I группы за j-тый
период - равняется нулю.
9. Осуществление выплат
стимулирующего характера медицинской
организации, оказывающей медицинскую
помощь в амбулаторных условиях (за
исключением стоматологической
медицинской помощи), по результатам
оценки ее деятельности, производится в
полном объеме при условии снижения
показателей смертности прикрепленного к
ней населения в возрасте от 30 до 69 лет (за
исключением смертности от внешних
причин) и (или) смертности детей в
возрасте от 0-17 лет (за исключением
смертности от внешних причин) (далее -
показатели смертности прикрепленного
населения (взрослого и детского), а также
фактического выполнения не менее 90
процентов, установленных решением
Комиссии объемов предоставления
медицинской помощи с профилактической и
иными целями, а также неотложной и по
поводу заболеваний (посещений и
обращений соответственно).
В случае, если не достигнуто
снижение вышеуказанных показателей
смертности прикрепленного населения
(взрослого и детского) и (или) выполнения
медицинской организацией менее 90
процентов указанного объема медицинской
помощи, Комиссией устанавливаются
понижающие коэффициенты к размеру
стимулирующих выплат.
Объем средств, предусмотренных на
стимулирующие выплаты, не
распределенный между медицинскими
организациями II и III группы в результате
применения вышеуказанных понижающих
коэффициентов к размеру стимулирующих
выплат, распределяется между указанными
медицинскими организациями
пропорционально размеру стимулирующих
выплат с учетом вышеуказанных
понижающих коэффициентов.
Оценка снижения смертности
осуществляется по следующим
показателям:
Наименование |
1. Смертность прикрепленного населения в возрасте от 30-69 лет (за исключением смертности от внешних причин, на 1000 прикрепленного населения) за период. Dth |
2. Смертность детей в возрасте 0-17 лет (за исключением смертности от внешних причин, на 100 тыс. прикрепленного детского населения) за период. Dth 0-17 |
Источник данных: |
Региональный сегмент единого регистра застрахованных лиц (поля: дата рождения; дата смерти; прикрепление к МО). | |
Целевые значения: |
Уменьшение показателя за период по отношению к показателю в предыдущем периоде (среднее значение коэффициента смертности за 2020, 2021, 2022 годы) |
Уменьшение показателя за период по отношению к показателю в предыдущем периоде |
Расчет: |
|
|
|
где: Dth 30-69 - смертность прикрепленного населения в возрасте от 30 до 69 лет за период в медицинских организациях, имеющих прикрепленное население; D 30-69 - число умерших в возрасте от 30 до 69 лет среди прикрепленного населения за период; Nas 30-69 - численность прикрепленного населения в возрасте от 30 до 69 лет за период |
где: Dth 0-17 - смертность детей в возрасте 0-17 лет за период в медицинских организациях, имеющих прикрепленное население; D 0-17 - число умерших детей в возрасте 0-17 лет включительно среди прикрепленного населения за период; Nas 0-17 - численность прикрепленного населения детей в возрасте 0-17 лет включительно за период |
|
|
|
Оценка фактического выполнения не
менее 90 процентов, установленных
решением Комиссии объемов
осуществляется по следующим
показателям:
В части амбулаторной медицинской помощи |
1. Выполнение плановых заданий по амбулаторной медицинской помощи, профилактическая цель посещения (посещений). |
2. Выполнение плановых заданий по амбулаторной медицинской помощи, неотложная цель посещения (посещений). |
3. Выполнение плановых заданий по амбулаторной медицинской помощи, цель обращение по поводу заболевания (зак. сл.) |
4. Сводное выполнение плановых заданий по амбулаторной медицинской помощи (профилактическая, неотложная цель и по поводу заболевания). (ед.) |
Приложение 3
к Порядку
осуществления стимулирующих выплат
медицинским организациям, имеющим
прикрепленное население, за достижение
целевых показателей результативности
деятельности медицинской организации
ОБЪЕМ СРЕДСТВ, НАПРАВЛЯЕМЫХ НА ВЫПЛАТЫ
МЕДИЦИНСКИМ ОРГАНИЗАЦИЯМ ЗА ДОСТИЖЕНИЯ
ЦЕЛЕВЫХ ПОКАЗАТЕЛЕЙ РЕЗУЛЬТАТИВНОСТИ
ПРИ ОПЛАТЕ МЕДИЦИНСКОЙ ПОМОЩИ ПО
ПОДУШЕВОМУ НОРМАТИВУ ФИНАНСИРОВАНИЯ
(рублей)
N п/п |
Наименование МО |
Объем средств, направляемых на выплаты МО за достижения показателей результативности при оплате медицинской помощи по подушевому нормативу финансирования | |
|
|
в амбулаторных условиях |
по профилю "Стоматология" |
1 |
2 |
3 |
4 |
ИТОГО |
50 536 455 |
8 983 170 | |
Приложение N 40
к Тарифному соглашению
в сфере обязательного
медицинского страхования
Республики Карелия
на 2024 год
КОЭФФИЦИЕНТЫ ДОСТИЖЕНИЯ ЦЕЛЕВЫХ
ПОКАЗАТЕЛЕЙ УРОВНЯ ЗАРАБОТНОЙ ПЛАТЫ
МЕДИЦИНСКИХ РАБОТНИКОВ, ПРЕДУСМОТРЕННЫХ
"ДОРОЖНЫМИ КАРТАМИ" РАЗВИТИЯ
ЗДРАВООХРАНЕНИЯ В СУБЪЕКТЕ РОССИЙСКОЙ
ФЕДЕРАЦИИ, В СООТВЕТСТВИИ С УКАЗОМ
ПРЕЗИДЕНТА РОССИЙСКОЙ ФЕДЕРАЦИИ ОТ 7 МАЯ
2012 Г. N 597 "О МЕРОПРИЯТИЯХ ПО РЕАЛИЗАЦИИ
ГОСУДАРСТВЕННОЙ СОЦИАЛЬНОЙ ПОЛИТИКИ"
(ПРИМЕНЯЮТСЯ ПРИ ОПЛАТЕ МЕДИЦИНСКОЙ
ПОМОЩИ В УСЛОВИЯХ КРУГЛОСУТОЧНОГО
СТАЦИОНАРА) С 1 ДЕКАБРЯ 2024 ГОДА
(в
ред. Дополнительного соглашения от 28.12.2024
N 14)
N п/п |
Наименование МО |
Значение коэффициента |
1 |
2 |
3 |
1 |
ГБУЗ "Республиканская больница им. В.А. Баранова" |
1 |
2 |
ГБУЗ "Детская республиканская больница им. И.Н. Григовича" |
1 |
3 |
ГБУЗ "Госпиталь для ветеранов войн" |
2,13560 |
4 |
ГБУЗ РК "Республиканский онкологический диспансер" |
1 |
5 |
ГБУЗ РК "Республиканский кожно-венерологический диспансер" |
1 |
6 |
ГБУЗ РК "Республиканская инфекционная больница" |
1,46480 |
7 |
ГБУЗ РК "Республиканская больница скорой и экстренной медицинской помощи" |
1 |
8 |
ЧУЗ "КБ "РЖД-МЕДИЦИНА" Г. ПЕТРОЗАВОДСК" |
1 |
9 |
ГБУЗ РК "Городская детская больница" |
1,92780 |
10 |
ГБУЗ РК "Республиканский перинатальный центр им. Гуткина К.А." |
2,03810 |
11 |
ГБУЗ РК "Беломорская центральная районная больница" |
1 |
12 |
ГБУЗ РК "Калевальская центральная районная больница" |
1 |
13 |
ГБУЗ РК "Кемская центральная районная больница" |
1 |
14 |
ГБУЗ РК "Кондопожская центральная районная больница" |
1 |
15 |
ГБУЗ РК "Лоухская центральная районная больница" |
1 |
16 |
ГБУЗ РК "Медвежьегорская центральная районная больница" |
1 |
17 |
ГБУЗ РК "Олонецкая центральная районная больница" |
1 |
18 |
ГБУЗ РК "Питкярантская центральная районная больница" |
1 |
19 |
ГБУЗ РК "Пряжинская центральная районная больница" |
1 |
20 |
ГБУЗ РК "Пудожская центральная районная больница" |
1 |
21 |
ГБУЗ РК "Сегежская центральная районная больница" |
1 |
22 |
ГБУЗ РК "Суоярвская центральная районная больница" |
1 |
23 |
ГБУЗ РК "Сортавальская центральная районная больница" |
1 |
24 |
ООО "Санаторий "Марциальные воды" |
1 |
25 |
ГБУЗ РК "Межрайонная больница N 1" |
1 |
26 |
ООО "Офтальмологический центр Карелии" |
1 |
27 |
ГБУЗ "Республиканский наркологический диспансер" |
1 |
28 |
ГБУЗ РК "Центр паллиативной медицинской помощи" |
1 |
29 |
ГБУЗ "Республиканский противотуберкулезный диспансер" |
1 |
30 |
ООО "Центр инновационной эмбриологии и репродуктологии "ЭмбриЛайф" (г. Спб) |
1 |
31 |
ООО "Хирургия Грандмед" (г. Спб) |
1 |
32 |
ООО "Инномед" |
1 |
33 |
АО "МЕДИЦИНА" |
1 |
34 |
АО "Современные медицинские технологии" (г. Спб) |
1 |
35 |
ООО "ЛДЦ МИБС" (Спб) |
1 |
36 |
АО "Европейский медицинский центр" (г. Москва) |
1 |
37 |
ООО "МЕДКЛУБ" (г. Спб) |
1 |
38 |
ООО "КМЦ" (г. Петрозаводск) |
1 |
Ссылается на
- О маршрутизации населения при оказании медицинской помощи по профилю "стоматология" на территории Республики Карелия
- О Территориальной программе государственных гарантий бесплатного оказания гражданам Российской Федерации медицинской помощи в Республике Карелия на 2024 год и на плановый период 2025 и 2026 годов (с изменениями на 31 декабря 2024 года)
- Дополнительное соглашение N 1 к Тарифному соглашению в сфере обязательного медицинского страхования Республики Карелия на 2024 год
- Дополнительное соглашение N 2 к Тарифному соглашению в сфере обязательного медицинского страхования Республики Карелия на 2024 год
- Дополнительное соглашение N 3 к Тарифному соглашению в сфере обязательного медицинского страхования Республики Карелия на 2024 год
- Дополнительное соглашение N 4 к Тарифному соглашению в сфере обязательного медицинского страхования Республики Карелия на 2024 год
- Дополнительное соглашение N 5 к Тарифному соглашению в сфере обязательного медицинского страхования Республики Карелия на 2024 год
- Дополнительное соглашение N 6 к Тарифному соглашению в сфере обязательного медицинского страхования Республики Карелия на 2024 год
- Дополнительное соглашение N 7 к Тарифному соглашению в сфере обязательного медицинского страхования Республики Карелия на 2024 год
- Дополнительное соглашение N 8 к Тарифному соглашению в сфере обязательного медицинского страхования Республики Карелия на 2024 год
- Дополнительное соглашение N 9 к Тарифному соглашению в сфере обязательного медицинского страхования Республики Карелия на 2024 год
- Дополнительное соглашение N 10 к Тарифному соглашению в сфере обязательного медицинского страхования Республики Карелия на 2024 год
- Дополнительное соглашение N 11 к Тарифному соглашению в сфере обязательного медицинского страхования Республики Карелия на 2024 год
- Дополнительное соглашение N 12 к Тарифному соглашению в сфере обязательного медицинского страхования Республики Карелия на 2024 год
- Дополнительное соглашение N 13 к Тарифному соглашению в сфере обязательного медицинского страхования Республики Карелия на 2024 год
- Дополнительное соглашение N 14 к Тарифному соглашению в сфере обязательного медицинского страхования Республики Карелия на 2024 год
- Об организации оказания медицинской помощи при лечении бесплодия с применением вспомогательных репродуктивных технологий в Республике Карелия































