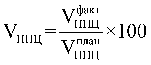Дополнительное соглашение N 7 к тарифному
соглашению в системе обязательного
медицинского страхования
Ханты-Мансийского автономного округа -
Югры на 2022 год
от 29 июля 2022 года
Дополнительное соглашение к
тарифному соглашению в системе
обязательного медицинского страхования
Ханты-Мансийского автономного округа -
Югры на 2021 год (далее соответственно -
Дополнительное соглашение, Тарифное
соглашение) заключено, в соответствии с
частью 2 статьи 30 Федерального закона от
29.11.2010 N 326-ФЗ "Об обязательном медицинском
страховании в Российской Федерации",
между:
Департаментом здравоохранения
Ханты-Мансийского автономного округа -
Югры (далее - Депздрав Югры) в лице
директора - Добровольского Алексея
Альбертовича;
Территориальным фондом
обязательного медицинского страхования
Ханты-Мансийского автономного округа -
Югры (далее - ТФОМС Югры) в лице директора
- Фучежи Александра Петровича;
страховыми медицинскими
организациями в лице директора
Ханты-Мансийского филиала ООО
"АльфаСтрахование-ОМС" - Томина Олега
Александровича, директора филиала ООО
"Капитал Медицинское Страхование" в
Ханты-Мансийском автономном округе -
Югре - Кузнецовой Иннесы Юрьевны;
медицинскими профессиональными
некоммерческими организациями в лице
председателя Ассоциации работников
здравоохранения Ханты-Мансийского
автономного округа - Югры - Гильванова
Вадима Анатольевича;
профессиональными союзами
медицинских работников или их
объединений (ассоциаций) в лице
председателя Региональной организации
Профсоюза работников здравоохранения
Российской Федерации Ханты-Мансийского
автономного округа - Югры - Меньшиковой
Оксаны Геннадьевны;
включенными в состав комиссии по
разработке территориальной программы
обязательного медицинского страхования,
далее совместно именуемые стороны.
Стороны заключили настоящее
Дополнительное соглашение о
нижеследующем:
1. Внести в Тарифное соглашение
следующие изменения и дополнения:
1.1. Приложение 1 "Порядок применения
способов оплаты первичной
медико-санитарной помощи (в том числе
первичной специализированной
медико-санитарной помощи) с
особенностями формирования реестров
счетов на оплату медицинской помощи"
изложить в новой редакции согласно
приложению 1 к настоящему
дополнительному соглашению.
1.2 Приложение 3 "Порядок применения
способов оплаты специализированной
медицинской помощи, оказанной в условиях
стационара с особенностями формирования
реестров счетов на оплату медицинской
помощи" изложить в новой редакции
согласно приложению 2 к настоящему
дополнительному соглашению.
1.3 Приложение 40 "Распределение
объемов предоставления и финансового
обеспечения медицинской помощи,
установленных в соответствии с
территориальной программой
обязательного медицинского страхования"
изложить в новой редакции согласно
приложению 3 к настоящему
дополнительному соглашению.
2. Остальные условия Тарифного
соглашения остаются неизменными.
3. Дополнительное соглашение
является неотъемлемой частью Тарифного
соглашения.
4. Дополнительное соглашение
вступает в действие с момента подписания
и распространяет свое действие на
правоотношения, возникшие с 1 августа 2022
года, и применяется при расчетах за
случаи оказания медицинской помощи,
завершенные после 1 августа 2022 года за
исключением пункта 1.3 настоящего
дополнительного соглашения.
5. Пункт 1.3 настоящего
дополнительного соглашения вступает в
силу с момента подписания и
распространяет свое действие на
правоотношения, возникшие, с 1 июля 2022
года и применяется при расчетах за
случаи оказания медицинской помощи,
завершенные после 1 июля 2022 года.
6. Дополнительное соглашение и
приложения к нему составлено в одном
экземпляре, который хранится в ТФОМС
Югры.
7. ТФОМС Югры доводит
Дополнительное соглашение до сведения
всех участников обязательного
медицинского страхования
Ханты-Мансийского автономного округа -
Югры и членов комиссии по разработке
территориальной программы
обязательного медицинского страхования
путем размещения официальном сайте
ТФОМС Югры в
информационно-телекоммуникационной
сети "Интернет".
Подписи сторон:
Директор
Департамента здравоохранения
Ханты-Мансийского автономного округа -
Югры
А.А.ДОБРОВОЛЬСКИЙ
Директор
Территориального фонда
обязательного медицинского
страхования
Ханты-Мансийского автономного округа -
Югры
А.П.ФУЧЕЖИ
Директор
Ханты-Мансийского филиала
ООО "АльфаСтрахование-ОМС"
О.А.ТОМИН
Директор
филиала ООО "Капитал МС"
в Ханты-Мансийском
автономном округе - Югре
И.Ю.КУЗНЕЦОВА
Председатель
Ассоциации работников
здравоохранения Ханты-Мансийского
автономного округа - Югры
В.А.ГИЛЬВАНОВ
Председатель
Региональной организации Профсоюза
работников здравоохранения
Российской Федерации
Ханты-Мансийского
автономного округа - Югры
О.Г.МЕНЬШИКОВА
Приложение 1
к Дополнительному соглашению 7
от 29.07.2022
Приложение 1
к Тарифному соглашению
в системе обязательного
медицинского страхования
Ханты-Мансийского автономного
округа - Югры на 2022 год
от 30.12.2021
ПОРЯДОК ПРИМЕНЕНИЯ СПОСОБОВ ОПЛАТЫ
ПЕРВИЧНОЙ МЕДИКО-САНИТАРНОЙ ПОМОЩИ (В
ТОМ ЧИСЛЕ ПЕРВИЧНОЙ СПЕЦИАЛИЗИРОВАННОЙ
МЕДИКО-САНИТАРНОЙ ПОМОЩИ) С
ОСОБЕННОСТЯМИ ФОРМИРОВАНИЯ РЕЕСТРОВ
СЧЕТОВ НА ОПЛАТУ МЕДИЦИНСКОЙ ПОМОЩИ
1. Оплата первичной медико-санитарной
помощи (в том числе первичной
специализированной медико-санитарной
помощи)
1.1. Оплата первичной
медико-санитарной помощи (в том числе
первичной специализированной
медико-санитарной помощи)
осуществляется:
По подушевому нормативу
финансирования на прикрепившихся лиц.
Подушевой норматив финансирования
включает затраты на оказание первичной
доврачебной, первичной врачебной и
первичной специализированной
медико-санитарной помощи.
В подушевой норматив
финансирования на прикрепившихся лиц не
включаются расходы:
- на стоматологическую медицинскую
помощь;
- на оплату медицинской помощи,
оказываемой в амбулаторных условиях
застрахованным лицам ХМАО - Югры за
пределами территории страхования;
- на оплату неотложной медицинской
помощи, оказываемой в амбулаторных
условиях застрахованным лицам ХМАО -
Югры;
- на оплату отдельных
диагностических (лабораторных)
исследований: компьютерной томографии,
магнитно-резонансной томографии,
ультразвукового исследования
сердечно-сосудистой системы,
эндоскопических диагностических
исследований, молекулярно-генетических
исследований и патологоанатомических
исследований биопсийного
(операционного) материала с целью
диагностики онкологических заболеваний
и подбора противоопухолевой
лекарственной терапии, тестирования на
выявление новой коронавирусной инфекции
(COVID-19);
- на оплату медицинской помощи,
оказанной в амбулаторных условиях по
профилю "Медицинская реабилитация";
- на оплату углубленной
диспансеризации;
- на финансовое обеспечение
фельдшерских и фельдшерско-акушерских
пунктов;
- на медицинскую помощь, оказанную
неприкрепленному населению.
Методика расчета размера
подушевого норматива финансирования при
оплате медицинской помощи, оказанной в
амбулаторных условиях (Приложение 7 к
Тарифному соглашению)
Перечень медицинских организаций,
участвующих в подушевом финансировании
(Приложение 12 к Тарифному соглашению).
За единицу объема медицинской
помощи - за медицинскую услугу, за
посещение, за обращение (законченный
случай) (используется при оплате
медицинской помощи, не включенной в
подушевой норматив финансирования на
прикрепленное население, а также
медицинской помощи, оказанной
застрахованным лицам за пределами
субъекта Российской Федерации, на
территории которого выдан полис
обязательного медицинского страхования,
и в отдельных медицинских организациях,
не имеющих прикрепившихся лиц).
На территории ХМАО - Югры
применяются следующие виды тарифов за
единицу объема медицинской помощи,
оказанной в амбулаторных условиях:
- по тарифам посещений с
профилактической целью при оказании
медицинской помощи в амбулаторных
условиях (Приложение 16 к Тарифному
соглашению);
- по тарифам посещений при оказании
неотложной помощи в амбулаторных
условиях (Приложение 16 к Тарифному
соглашению);
- по тарифам обращений/посещений по
поводу заболевания при оказании
медицинской помощи в амбулаторных
условиях; (Приложение 16 к Тарифному
соглашению)
- по тарифам групп диагностических
медицинских услуг (ГДУ) при оказании
медицинской помощи в амбулаторных
условиях (Приложение 16 к Тарифному
соглашению);
- по тарифам медицинских услуг по
медицинской
реабилитации/восстановительной
медицине при оказании медицинской
помощи в амбулаторных условиях
(Приложение 16 к Тарифному соглашению);
- по тарифам комплексных посещений
по профилю "Медицинская реабилитация"
(Приложение 16 к Тарифному соглашению);
- по тарифам медицинских услуг в
стоматологии (Приложения 31, 34 к Тарифному
соглашению);
- по тарифам углубленной
диспансеризации граждан, переболевших
новой коронавирусной инфекцией (COVID-19)
(Приложение 39).
За единицу объема медицинской
помощи - за медицинскую услугу по тарифам
групп отдельных диагностических
(лабораторных) исследований:
компьютерной томографии,
магнитно-резонансной томографии,
ультразвукового исследования
сердечно-сосудистой системы,
эндоскопических диагностических
исследований, молекулярно-генетических
исследований и патологоанатомических
исследований биопсийного
(операционного) материала с целью
диагностики онкологических заболеваний
и подбора противоопухолевой
лекарственной терапии, тестирования на
выявление новой коронавирусной инфекции
(COVID-19). (Приложение 16 к Тарифному
соглашению)
Финансирование фельдшерских и
фельдшерско-акушерских пунктов при
условии их соответствия требованиям,
установленным положением об организации
оказания первичной медико-санитарной
помощи взрослому населению,
осуществляется по нормативу
финансирования структурного
подразделения медицинской организации
утвержденному постановлением
Правительства Российской Федерации "О
программе государственных гарантий
бесплатного оказания гражданам
медицинской помощи на 2022 год и плановый
период 2023 и 2024 годов" с учетом
коэффициента дифференциации,
рассчитанным в соответствии с
постановлением Правительства
Российской Федерации от 5 мая 2012 г. N 462 "О
порядке распределения, предоставления и
расходования субвенций из бюджета
Федерального фонда обязательного
медицинского страхования бюджетам
территориальных фондов обязательного
медицинского страхования на
осуществление переданных органам
государственной власти субъектов
Российской Федерации в сфере
обязательного медицинского
страхования".
Перечень медицинских организаций
имеющие
фельдшерские/фельдшерско-акушерские
пункты (Приложение 15 к Тарифному
соглашению)
1.2. Медицинские организации
ежемесячно представляют реестр счетов
на оплату медицинской помощи,
сформированный из случаев оказания
медицинской помощи застрахованным
лицам, включающих оказанные медицинские
услуги по одному поводу обращения за
медицинской помощью, по утвержденным в
установленном порядке тарифам.
1.3. Законченный случай, оказания
медицинской помощи в амбулаторных
условиях, в реестре счетов состоит из
случая, содержащего оказанные услуги
застрахованному лицу: посещений врачей
и/или средних медицинских работников
(ведущих самостоятельный амбулаторный
прием), оказывающих медицинскую помощь в
рамках ТП ОМС, и/или лечебных и
диагностических услуг по тарифам ГДУ,
и/или услуг по профилактике заболеваний,
включая проведение вакцинации,
диспансеризации определенных групп
населения, профилактические медицинские
осмотры в соответствии с порядками,
утверждаемыми Министерством
здравоохранения Российской Федерации.
Услуги компьютерной томографии,
магнитно-резонансной томографии,
ультразвукового исследования
сердечно-сосудистой системы,
эндоскопических диагностических
исследований, молекулярно-генетических
исследований и патологоанатомических
исследований биопсийного
(операционного) материала с целью
диагностики онкологических заболеваний
и подбора противоопухолевой
лекарственной терапии, тестирования на
выявление новой коронавирусной инфекции
(COVID-19), в рамках законченного случая в
реестре счетов формируются отдельным
случаем (записью), содержащим оказанные
услуги застрахованному лицу.
1.4. Не допускается формирование
отдельных случаев и их включение в
реестр счетов на оплату медицинской
помощи по одному поводу обращения за
медицинской помощью, в том числе при
одном заболевании и его осложнении, в
одной медицинской организации за
отчетный период:
- консультативных приемов
врачей-специалистов как обращения по
заболеванию и/или посещений с
профилактической целью, если данная
консультация назначена в рамках
выполнения стандарта оказания помощи по
заболеванию, явившемуся причиной
обращения за медицинской помощью;
- в случае хронического заболевания
требующего длительного наблюдения, в
течение одного отчетного периода
(календарный месяц).
Допускается формирование двух и
более посещений с профилактической
целью при оказании медицинской помощи в
амбулаторных условиях по тарифам
посещений по поводу диспансерного
наблюдения в один день врачом-терапевтом
(врачом-терапевтом участковым, врачом
общей практики) при условии проведения
диспансерного наблюдения с разными
диагнозами и обеспечения объема
мероприятий в соответствии с порядком
проведения диспансерного наблюдения,
утвержденным Министерством
здравоохранения Российской Федерации.
1.5. При оплате медицинской помощи за
единицу объема медицинской помощи
стоимость медицинской помощи
складывается исходя из фактически
оказанных объемов услуг. При этом тариф
за единицу объема первичной
медико-санитарной помощи, оказанной в
амбулаторных условиях, является единым
для всех медицинских организаций ХМАО -
Югры, включенных в один уровень оказания
медицинской помощи.
1.6. Услуги посещения врача
(медицинского работника, имеющего
среднее медицинское образование,
ведущего самостоятельный прием), в том
числе консультативные посещения
врачей-специалистов, предъявляются на
оплату по тарифам посещений,
соответствующих цели обращения за
медицинской помощью (с профилактической
целью, по неотложной помощи, по
заболеванию).
1.7. В случай реестра счетов по
стоимости тарифов посещений включается
также медицинская помощь в следующих
случаях:
- посещение пациента на дому;
- осмотр пациента заведующим
отделением и (или) заместителем главного
врача по медицинской части если он
проводит самостоятельный врачебный
прием с последующей его записью в карте
амбулаторного пациента (назначение
лечения, записи динамического
наблюдения, постановка диагноза и другие
записи);
- обращение с целью подбора и
назначения способа контрацепции;
- динамическое наблюдение за
контактными лицами в эпидемиологическом
очаге (источник инфекции);
- врачебные осмотры при проведении
второго этапа профилактических
медицинских осмотров
несовершеннолетних;
- врачебные осмотры при проведении
второго этапа диспансеризации
определенных категорий граждан;
- врачебные осмотры при проведении
диспансерного наблюдения лиц с
хроническими заболеваниями;
- врачебные осмотры граждан,
проводимые в МО при постановке на
воинский учет, призыве или поступлении
на военную службу или приравненную к ней
службу по контракту, поступлении в
военные профессиональные организации
или военные образовательные организации
высшего образования, призыве на военные
сборы, а также при направлении на
альтернативную гражданскую службу по
видам медицинской помощи, включенным в
ТП ОМС, за исключением медицинского
освидетельствования в целях определения
годности граждан к военной или
приравненной к ней службе.
1.7.1. Проведение услуг по
углубленной диспансеризации граждан,
переболевших новой коронавирусной
инфекцией (COVID-19), по стоимости тарифа при
проведении I и II этапов углубленной
диспансеризации.
1.8. Посещение с профилактической
целью в реестре медицинской помощи,
формируется как один случай, содержащий
не менее одного посещения врача
(медицинского работника, имеющего
среднее медицинское образование,
ведущего самостоятельный прием), в том
числе консультативные посещения
врачей-специалистов, по тарифам
посещений с профилактической целью, а
также фактически выполненные
диагностические услуги/исследования (за
исключением услуг компьютерной
томографии, магнитно-резонансной
томографии, ультразвукового
исследования сердечно-сосудистой
системы, эндоскопических
диагностических исследований,
молекулярно-генетических исследований и
патологоанатомических исследований
биопсийного (операционного) материала с
целью диагностики онкологических
заболеваний и подбора противоопухолевой
лекарственной терапии, тестирования на
выявление новой коронавирусной инфекции
(COVID-19)).
1.9. Посещение при оказании
неотложной помощи формируется в реестре
медицинской помощи, как случай,
содержащий посещение одного или
нескольких врачей разных специальностей
(медицинских работников, имеющих среднее
медицинское образование, ведущих
самостоятельный прием) в неотложной
форме в день обращения в приемном
отделении и/или в амбулаторных условиях
медицинской организации, по тарифам
посещений неотложной помощи.
1.9.1. В случае повторного посещения
врача терапевта участкового, врача
педиатра участкового, врача общей
практики (медицинских работников,
имеющих среднее медицинское
образование, ведущих самостоятельный
прием) в неотложной форме, в период
открытого случая обращения по поводу
одного заболевания в одной медицинской
организации, данное посещение
формируется в реестре медицинской
помощи в рамках случая обращения по
поводу заболевания.
1.9.2. Включение в реестр медицинской
помощи случаев оказания медицинской
помощи пациентам в приемных отделениях
стационаров, не завершившихся
госпитализацией, осуществляется по
тарифам посещения специалиста
соответствующего профиля в неотложной
форме.
1.10. Обращение по поводу заболевания
в реестре медицинской помощи - это случай
лечения заболевания в амбулаторных
условиях, с кратностью не менее двух
посещений врача (медицинского работника,
имеющего среднее медицинское
образование, ведущего самостоятельный
прием соответствующего профиля) по
поводу одного заболевания и выполненные
медицинские, диагностические
услуги/исследования (за исключением
услуг компьютерной томографии,
магнитно-резонансной томографии,
ультразвукового исследования
сердечно-сосудистой системы,
эндоскопических диагностических
исследований, молекулярно-генетических
исследований и патологоанатомических
исследований биопсийного
(операционного) материала с целью
диагностики онкологических заболеваний
и подбора противоопухолевой
лекарственной терапии, тестирования на
выявление новой коронавирусной инфекции
(COVID-19)), который оплачивается по тарифу
обращения по поводу заболевания. В
обращение по поводу заболевания
включаются консультативные посещения
врачей-специалистов, дистанционные
консультации при инфекционном
заболевании, которые оплачиваются по
тарифам посещений по заболеванию.
Возможно закрытие случая обращения по
поводу заболевания при одном посещении и
одной или нескольких дистанционных
консультаций при инфекционном
заболевании. Услуга (тариф)
дистанционной консультации при
инфекционном заболевании применяется в
соответствии с порядком, утвержденным
Депздравом Югры.
1.10.1. Посещения по заболеванию в
реестре медицинской помощи - это случай
лечения заболевания в амбулаторных
условиях, содержащий одно посещение
врача (медицинского работника, имеющего
среднее медицинское образование,
ведущего самостоятельный прием) или
дистанционную консультацию при
инфекционном заболевании, а также
выполненные диагностические
услуги/исследования (за исключением
услуг компьютерной томографии,
магнитно-резонансной томографии,
ультразвукового исследования
сердечно-сосудистой системы,
эндоскопических диагностических
исследований, молекулярно-генетических
исследований и патологоанатомических
исследований биопсийного
(операционного) материала с целью
диагностики онкологических заболеваний
и подбора противоопухолевой
лекарственной терапии, тестирования на
выявление новой коронавирусной инфекции
(COVID-19)), который оплачивается по тарифам
посещений по заболеванию.
1.11. Диагностические услуги (за
исключением услуг компьютерной
томографии, магнитно-резонансной
томографии, ультразвукового
исследования сердечно-сосудистой
системы, эндоскопических
диагностических исследований,
молекулярно-генетических исследований и
патологоанатомических исследований
биопсийного (операционного) материала с
целью диагностики онкологических
заболеваний и подбора противоопухолевой
лекарственной терапии, тестирования на
выявление новой коронавирусной инфекции
(COVID-19)) оплачиваются по тарифам ГДУ, и
включаются в реестр медицинской помощи в
составе случая медицинской помощи, либо
в качестве отдельных диагностических
услуг по направлению другой МО без
посещения врача или медицинского
работника со средним образованием. При
отнесении диагностической услуги к
определенной группе необходимо
руководствоваться приложениями 21 - 22 к
настоящему Тарифному соглашению.
1.12. Оплата прижизненных
патологоанатомических исследований
биопсийного (операционного) материала
(за исключением патологоанатомических
исследований биопсийного
(операционного) материала с целью
диагностики онкологических заболеваний
и подбора противоопухолевой
лекарственной терапии) осуществляется
по тарифам групп прижизненных
патологоанатомических исследований
биопсийного (операционного) материала.
При отнесении случая выполнения
прижизненных патологоанатомических
исследований биопсийного
(операционного) материала к определенной
группе необходимо руководствоваться
Правилами проведения
патологоанатомических исследования,
утвержденные Приказом МЗ РФ от 24.03.2016 N
179-н.
1.13. Назначение отдельных
диагностических (лабораторных)
исследований (компьютерной томографии,
магнитно-резонансной томографии,
ультразвукового исследования
сердечно-сосудистой системы,
эндоскопических диагностических
исследований, молекулярно-генетических
исследований и патологоанатомических
исследований биопсийного
(операционного) материала с целью
диагностики онкологических заболеваний
и подбора противоопухолевой
лекарственной терапии) осуществляется
врачом, оказывающим первичную
медико-санитарную помощь, в том числе
первичную специализированную, при
наличии медицинских показаний, в
соответствии с утвержденным порядком
маршрутизации пациентов для направления
на указанные диагностические
исследования.
1.13.1. Тариф "Компьютерная
томография: иные исследования без
контрастирования при неотложных
состояниях" - исследование одной и более
анатомических зон при неотложных,
экстренных состояниях, в том числе при
подозрении на вирусную пневмонию, а
также контрольное исследование,
скрининговое исследование с
использованием протокола низкодозной
компьютерной томографии (например, при
скрининге рака легкого), не
закончившиеся госпитализацией,
направлено на поиск причины, приведшей к
экстренному или неотложному состоянию,
без подробного описания смежных
анатомических зон и систем. В стоимость
тарифа также включены расходы на
исследование с контрастированием.
1.13.2. Тариф "Компьютерная томография
без контрастирования" - исследование
одной анатомической зоны (органы грудной
полости; органы брюшной полости;
костно-суставной системы, один сегмент и
т.д.), не требующее контрастирования, или
с внутриполостным введением
контрастного препарата (per os, per rectum), в
плановом порядке при оказании первичной
медико-санитарной помощи. При
необходимости обследования иной
системы, входящей в зону сканирования,
дополнительная услуга не подается в
реестр медицинской помощи. Например; при
обследовании органов грудной клетки и
необходимости обследования грудного
отдела позвоночника и/или ребер, и/или
грудины услуга на оплату подается
следующим образом: один тариф
"Компьютерная томография без
контрастирования".
1.13.3. Тариф "Компьютерная томография
с контрастированием одной анатомической
зоны" - исследование одной анатомической
зоны (органы грудной полости; органы
брюшной полости; костно-суставной
системы, один сегмент), требующее
контрастирование, в плановом порядке при
оказании первичной медико-санитарной
помощи. В стоимость тарифа включено
сканирование без контрастирования
(нативное исследование) и сканированием
с внутривенным введением контрастного
препарата. При необходимости
обследования иной системы, входящей в
зону сканирования, дополнительный тариф
оплате не подлежит. Например: при
обследовании органов грудной клетки с
контрастированием и необходимости
обследования грудного отдела
позвоночника и/или ребер, и/или грудины
услуга на оплату подается следующим
образом: один тариф "Компьютерная
томография с контрастированием одной
анатомической зоны".
1.13.4. Тариф "Компьютерная томография
с контрастированием двух и более
анатомических зон" - исследование двух и
более анатомических зон (органы грудной
полости и органы брюшной полости; органы
брюшной полости и забрюшинного
пространства; сосуды шеи и сосуды
головного мозга и т.д.), требующее
контрастирование, в плановом порядке при
оказании первичной медико-санитарной
помощи. В стоимость тарифа включено
сканирование без контрастирования двух
и более анатомических зон (нативное
исследование) и сканирование с
внутривенным введением контрастного
препарата двух и более анатомических
зон. При обследовании двух и более
анатомических зон с контрастированием и
необходимости обследования иной
системы, входящей в зону сканирования,
дополнительный тариф оплате не подлежит.
Например: при обследовании органов
грудной клетки, органов брюшной полости,
органов забрюшинного пространства с
контрастированием и необходимости
обследования грудного отдела
позвоночника и/или поясничного отдела
позвоночника, и/или ребер, и/или грудины
услуга подается следующим образом: один
тариф "Компьютерная томография с
контрастированием двух и более
анатомических зон".
1.14. Подушевой норматив
финансирования на прикрепившихся лиц
включает, в том числе расходы на оказание
медицинской помощи с применением
телемедицинских технологий. Порядок
возмещения затрат консультирующих
медицинских организаций и (или)
структурных подразделений медицинских
организаций, оказывающих медицинскую
помощь в стационарных условиях, на
проведение консультаций (консилиумов
врачей) с применением телемедицинских
технологий установлен в Приложении 3 к
Тарифному соглашению.
1.15. Услуги по вакцинопрофилактике
включаются в реестр медицинской помощи
по тарифу "Вакцинация". Проведение
осмотра врачом-специалистом перед
вакцинацией не включено в стоимость
тарифа "Вакцинация" и подлежит включению
в реестр медицинской помощи по тарифу
посещения врача соответствующей
специальности с профилактической целью.
1.15.1. Услуги вакцинации формируются
в реестре медицинской помощи как случай,
содержащий фактически выполненный объем
медицинских, диагностических услуг
(исследований) по соответствующим
тарифам.
1.16. Медицинская реабилитация в
амбулаторных условиях:
1.16.1. Комплексное посещение при
оказании медицинской помощи по профилю
"Медицинская реабилитация" - это комплекс
медицинских вмешательств в амбулаторных
условиях, направленных на медицинскую
реабилитацию. Комплексное посещение по
профилю "Медицинская реабилитация"
проводится взрослым пациентам с оценкой
состояния по ШРМ (3 балла)
мультидисциплинарной реабилитационной
командой, включает не менее 10 посещений и
услуг по реабилитации с длительностью
случая не менее 14 календарных дней.
Комплексное посещение по профилю
"Медицинская реабилитация" в случае
проведения медицинской реабилитации
детям проводится в зависимости от
сложности проведения медицинской
реабилитации при уровне курации II или I,
включает не менее 10 посещений и услуг по
реабилитации с длительностью случая не
менее 14 календарных дней. Оплата
комплексного посещения по профилю
"Медицинская реабилитация"
осуществляется за законченный случай
медицинской реабилитации в амбулаторных
условиях по тарифу "Комплексное
посещение по профилю "Медицинская
реабилитация", включает в себя
консультации необходимых специалистов,
а также проведение методов реабилитации,
определенных индивидуальной программой
медицинской реабилитации. В реестре
медицинской помощи указываются все
учтенные в медицинской документации
услуги и посещения.
1.16.2. Услуги по медицинской
реабилитации/восстановительной
медицине, оказанные в амбулаторных
условиях могут включаться в реестр
медицинской помощи по тарифам
врачебного посещения и услуг
медицинской
реабилитации/восстановительной
медицине, сформированным в отдельный
случай посещение по заболеванию или
обращение по заболеванию.
1.17. Обследование на кишечные
инфекции перед плановой госпитализацией
в стационар одного из родителей, иного
члена семьи или иного законного
представителя для осуществления ухода:
за больным ребенком-инвалидом
независимо от наличия медицинских
показаний, больным ребенком до
достижения им возраста 4 лет независимо
от наличия медицинских показаний,
больным ребенком старше 4 лет при наличии
медицинских показаний, включается
отдельным случаем в реестр медицинской
помощи по тарифу соответствующей
диагностической услуги, в том числе без
услуги посещения врача.
1.18. Посещения с целью патронажа,
наблюдения женщины по беременности
(неосложненное течение) в отчетном
периоде (календарном месяце) формируются
в реестре медицинской помощи как один
случай посещения с иной целью. В случае
наблюдения женщины при осложненном
течении беременности в отчетном периоде
(календарном месяце) формируются в
реестре медицинской помощи как
обращение по заболеванию.
1.19. При несостоявшейся повторной
явке пациента на прием, назначенный
врачом, в медицинской документации
производится соответствующая запись, и
завершение (окончание, закрытие) случая
оказания медицинской помощи оформляется
в реестре медицинской помощи:
- датой несостоявшейся явки;
- датой окончания оказания
последней медицинской услуги в составе
случая.
Поле "RSLT" - "Результат обращения/
госпитализации" заполняется значением
"302" - "Лечение прервано по инициативе
пациента".
Если в медицинской документации
отсутствует информация о назначении
повторной явки на прием на определенную
дату, то случай оказания медицинской
помощи может быть завершен:
- датой окончания оказания
последней медицинской услуги в составе
случая.
2. Оплата стоматологической помощи
2.1. Затраты медицинских организаций
на оказание стоматологической помощи в
амбулаторных условиях не включены в
подушевой норматив финансирования на
прикрепившихся лиц.
2.2. Оплата стоматологической помощи
осуществляется за законченный случай по
тарифам услуг КСГ (приложение 31 к
Тарифному соглашению), разработанными в
соответствии с Классификатором основных
медицинских услуг по оказанию первичной
медико-санитарной специализированной
стоматологической помощи, оказанной в
амбулаторных условиях, выраженной в УЕТ
(приложение 32 к Тарифному соглашению), а
также тарифам простых медицинских услуг
(ПМУ) и сложных медицинских услуг (СМУ), не
входящих в состав КСГ (приложение 34 к
Тарифному соглашению).
2.3. Тарифы КСГ и тарифы ПМУ и СМУ
определены в УЕТ.
2.4. Перечень и наполнение (услугами)
КСГ при оказании стоматологической
помощи взрослому и детскому населению
Ханты-Мансийского автономного округа -
Югры в системе ОМС определен Приложением
33 к Тарифному соглашению.
2.5. Стоимость 1 УЕТ утверждена
настоящим Тарифным соглашением (пункт 1
часть 2 Раздел III). В расчете используются
следующие данные:
Формула расчета 1 УЕТ:
1УЕТ = ОС / ((VКСГ + VУСЛУГ) * СПК), где:
- Объем оказанной
стоматологической помощи, в
соответствии с кодами диагнозов по МКБ 10
и основными лечебными и
диагностическими медицинскими услугами,
сопоставленными с
Клинико-статистическими группами
заболеваний в стоматологии, выраженными
в УЕТ (VКСГ);
- Объем ПМУ И СМУ выраженные в УЕТ
(VУСЛУГ);
- Финансовое обеспечение на
оказание стоматологической помощи
медицинских организаций (ОС).
- Средний поправочный коэффициент
(СПК) установлен в размере 1,1 с целью
учета прогнозируемого роста средней
затратоемкости случая в УЕТ как признак
соблюдения принципа максимальной
санации полости рта и зубов (лечение 2-х,
3-х зубов) за одно посещение.
2.6. Для расчета стоимости 1 УЕТ
использовались объемы медицинской
помощи за прошедший отчетный период в
медицинских организациях, оказывающих
стоматологическую помощь.
2.7. При формировании реестра счетов
по законченным случаям оказания
медицинской помощи применяется
стоимость УЕТ, действующая на момент
окончания лечения.
2.8. Особенности формирования
реестров за оказанную стоматологическую
помощь:
2.8.1. Объем оказания первичной
медико-санитарной специализированной и
доврачебной стоматологической помощи,
оказанной пациентам в амбулаторных
условиях, в реестрах счетов формируется
на основании действующих КСГ (Приложение
31 к настоящему Тарифному соглашению), ПМУ
и СМУ, не входящих в состав КСГ
(Приложение 34 к настоящему Тарифному
соглашению) и выраженных в УЕТ.
2.8.2. С целью персонифицированного
учета стоматологической помощи реестры
представляются в электронном виде, по
утвержденному формату.
2.8.3. При формировании реестра
необходимо указывать:
- вид посещения (с профилактической
и иными целями, по неотложной помощи,
обращение по заболеванию);
- диагноз по международной
классификации болезней X пересмотра;
- сегмент, номер зуба и локализацию
при КСГ: 4, 5, 6, 12.1, 12.2, 13.1, 13.2, 14.1, 14.2;
- сегмент и номер зуба при КСГ STM02
(при диагнозе K04.0, K04.1, K04.2, K04.3, K04.9, K04.4, K04.5,
K04.6, K04.7, K00.63, K04.8, K04.9, S03.2, S02.5, K08.3, K10.3, K05.2,
К05.22, К05.32, К10.2), STM03, STM11, STM17, STM18, STM19, STM26, STM27
(при диагнозе: K10.2, K10.3, K05.22, K05.32), STM31;
- код КСГ;
- код ПМУ и/или СМУ, подаваемых вне
КСГ;
- УЕТ соответствующие к примененным
КСГ, ПМУ, СМУ;
- исход;
- дополнительный исход.
Законченный случай оказания
медицинской помощи оформляется в
реестре медицинской помощи без КСГ, если
пациент здоров или ранее санирован
(исход "Выздоровление") и ему проводится
только стоматологический осмотр.
2.8.4. Формирование реестра
проводится по случаям, закончившимся в
отчетный период с исходами
"Выздоровление", "Улучшение", "Ремиссия",
"Без перемен", "Лечение прервано по
инициативе пациента", независимо от даты
открытия случая. В состав случая входят
все оказанные ПМУ, СМУ, КСГ за время
лечения пациента до вышеуказанных
исходов.
2.8.5. Особенности формирования
реестра при различных видах посещений:
- посещение с профилактической и
иными целями должно содержать не более
одного приема, одну или несколько КСГ
(или без КСГ), простые и сложные
медицинские услуги, не входящие в состав
КСГ,
- посещение по неотложной помощи
должно содержать не более одного приема,
КСГ N 2, простые и сложные медицинские
услуги, не входящие в состав КСГ,
- обращение по заболеванию должно
содержать более одного приема, одну или
несколько КСГ, простые и сложные
медицинские услуги, не входящие в состав
КСГ.
2.8.6. Врач-специалист
стоматологического профиля, совмещающий
в одной медицинской организации свою
работу по нескольким стоматологическим
специальностям, ведет учет своей
деятельности по основной ставке и ставке
совместительства под разными кодами
специальностей.
2.8.7. Сложные медицинские услуги
(класс "В") "Прием...(наименование вида
специальности стоматологического
профиля)...первичный" направляются на
оплату один раз в календарном году, при
первичном обращении пациента за
стоматологической помощью к
соответствующему специалисту
стоматологического профиля в одной
медицинской организации.
2.8.8. При повторных (последующих)
посещениях пациентами специалистов
стоматологического профиля в
календарном году в одной медицинской
организации в реестр включаются сложные
медицинские услуги "Прием...(наименование
вида специальности стоматологического
профиля)...повторный".
2.8.9. В случае явки на прием пациента,
состоящего на динамическом диспансерном
наблюдении у врачей-специалистов
стоматологического профиля, в реестр
включаются сложные медицинские услуги
"Диспансерный прием....." вместе с услугами
STM33 или STM09 и простые и сложные
медицинские услуги, не входящие в состав
КСГ (при необходимости).
2.8.10. Сложные медицинские услуги, в
названии которых имеется
"Профилактический прием...(наименование
вида специальности стоматологического
профиля)", применяются только для оплаты
стоматологической помощи в рамках
договоров на оказание услуг по
проведению стоматологических осмотров:
- в связи с диспансеризацией
определенных групп населения;
- в связи с профилактическими
медицинскими осмотрами в соответствии с
порядками, утверждаемыми Министерством
здравоохранения Российской Федерации.
2.8.11. Сложные медицинские услуги
стоматологического профиля (первичные,
повторные и диспансерные приемы)
применяются не более одного раза при
каждом посещении пациента, независимо от
объема оказанной стоматологической
медицинской помощи.
2.8.12. Сложные медицинские услуги
стоматологического профиля (первичные,
повторные и диспансерные приемы) могут
быть включены в реестр за оказанные
медицинские услуги два и более раза в
день только в случае оказания
стоматологической помощи разными
специалистами, имеющими разные
сертификаты специалистов.
2.8.13. В реестре медицинской помощи
оформляется не более 2 одноименных и/или
разноименных услуг КСГ при лечении
одного зуба.
2.8.14. Услуги STM01 "Профилактическая
помощь взрослому и детскому населению" и
STM31 "Герметизация фиссур с
профилактической целью для детского
населения" могут входить как в случай
посещения с профилактической и иными
целями, так и в случай обращения по
заболеваниям. Не подлежат к включению в
случай и оплате при посещениях по
неотложной форме.
Услуга STM01 распространяются на всю
полость рта, а не на 1 зуб. В течение
календарного года STM01 для взрослого
населения (старше 18 лет) подлежат оплате
не чаще 1 раза в 6 месяцев, для детского
населения подлежат оплате не чаще 1 раза
в 4 месяца. При проведении герметизации
фиссур у детского населения допустимо за
один прием проведение 2 и более услуги
STM31.
2.8.15. Услуги B01.065.005 "Прием (осмотр,
консультация) гигиениста
стоматологического первичный" или B01.065.006
"Прием (осмотр, консультация) гигиениста
стоматологического повторный" могут
включаться вместе с STM01, STM07, STM08, STM10, STM15,
STM16.
2.8.16. При оказании
стоматологической медицинской помощи в
неотложной форме случай оформляется из
услуг "Прием... (наименование вида
специальности стоматологического
профиля)", STM02 "Неотложная помощь
взрослому и детскому населению" и
простых и сложных медицинских услуг, не
входящих в состав КСГ (при
необходимости). Независимо от объема
оказанной медицинской помощи в
неотложной форме оплате подлежит одна
услуга STM02.
При оказании неотложной помощи в
ночное время, выходные и праздничные дни,
вне зависимости первичный прием у
пациента или повторный, в реестр
включается B01.065.008 "Прием (осмотр,
консультация) врача-стоматолога
повторный" или B01.065.004 "Прием (осмотр,
консультация) зубного врача повторный".
При этом при последующем плановом
лечении в реестр включается вид приема
(первичный или повторный), которому
пациент фактически соответствует на
момент приема в отчетном календарном
году (первичный или повторный).
2.8.17. Услуга STM08 предъявляется к
оплате в случае, если клинический
диагноз подтвержден данными
рентгенологического обследования, и для
достижения клинического результата
лечения количество посещений и ПМУ
А11.07.022 "Аппликация лекарственного
препарата на слизистую оболочку полости
рта" составляет не менее 5. После оказания
медицинской помощи по STM08 пациент
обязательно берется на динамическое
наблюдение с кратностью явок в
зависимости от диагноза и степени
тяжести заболевания.
2.8.18. Услуги STM19.1, STM19.2 предъявляется
к оплате только при сложном удалении
зуба с выпиливанием кортикальной
пластинки или с разделением корней и
других оперативных вмешательствах,
указанных в данной КСГ с применением
остеотропного материала и наложением
швов. При этом количество посещений для
динамического наблюдения должно быть не
менее 2.
2.8.19. Медицинская помощь по КСГ STM19.1,
STM19.2, STM20, STM21 оказывается либо в малой
операционной стоматологического
отделения, либо в хирургическом кабинете
врачом-стоматологом-хирургом с ведением
журнала операций. Данные КСГ могут
сопровождаться выдачей листков
нетрудоспособности.
2.8.20. При проведении пациенту
ортодонтической коррекции в реестр
включается STM32. Допускается применение
STM32 в течение 12 - 18 месяцев о завершения
этапа ортодонтического лечения.
Кратность применения STM32 определяется
лечащим врачом в зависимости от степени
тяжести заболевания. СМУ В.01.063.002 "Прием
(осмотр, консультация) врача-ортодонта
повторный" в реестр не включается.
2.8.21. STM34 "Проведение
консультативной медицинской помощи
взрослому и детскому населению при
стоматологических заболеваниях с ПМУ и
СМУ, не входящих в состав КСГ, к оплате
предоставляется в следующих случаях:
- завершение обращения за
стоматологической помощью направлением
пациента на консультацию и/или лечение в
другую медицинскую организацию;
- пациент проведена консультация
врача-ортодонта без дальнейшего
лечения;
- при незаконченном лечении одного
заболевания по причине неявки пациента.
2.8.22. При оказании пациенту
медицинской помощи по заболеванию,
требующей обязательного проведения Rg
контроля (однократно, многократно),
медицинская организация, не имеющая в
своем составе соответствующего
подразделения, обязана организовать
оказание данной услуги за счет
собственных средств. Взаиморасчеты
между медицинскими организациями за
оказанные диагностические услуги
осуществляются по утвержденным в
установленном порядке тарифам ОМС. По
завершении случая лечения в реестр
включаются все услуги, оказанные
пациенту, в том числе услуги, оказанные
сторонними медицинскими организациями
(из списка услуг, оплачиваемых
дополнительно с КСГ), с обязательным
внесением в поле "CODE_MD" кода лечащего
врача-специалиста стоматологического
профиля. Оплата соответствующего
реестра осуществляется в полном объеме,
с обязательным контролем страховыми
медицинскими организациями на наличие
подтверждающих документов в первичной
медицинской документации.
2.8.23. При завершении лечения
заболеваний твердых тканей зубов в
реестр включается соответствующая КСГ, а
оплата за пломбировочный материал, не
входящий в Перечень материалов,
инструментов, предметов разового
использования, применяемых при оказании
стоматологической помощи Программы
государственных гарантий оказания
гражданам бесплатной медицинской
помощи, осуществляется за счет средств
граждан по действующим в медицинской
организации тарифам на платные
медицинские услуги.
2.8.24. В случае, если пациент,
находясь на лечении в условиях дневного
стационара по какой-либо нозологии,
обращается за получением
стоматологической помощи в рамках
амбулаторно-поликлинического приема,
медицинская помощь оплачивается в
полном объеме в обоих случаях в
соответствии с порядком, утвержденным
Тарифным соглашением.
3. Оплата диспансеризации и медицинских
осмотров отдельных групп населения
3.1. Финансовое обеспечение
профилактических медицинских осмотров,
в том числе в рамках диспансеризации (за
исключением углубленной
диспансеризации), включается в размер
подушевого норматива финансирования на
прикрепившихся лиц и осуществляется с
учетом показателей результативности
деятельности медицинской организации
(включая показатели объема медицинской
помощи в соответствии с объемом
медицинских исследований,
устанавливаемым Министерством
здравоохранения Российской Федерации и
с учетом целевых показателей охвата
населения профилактическими
медицинскими осмотрами федерального
проекта "Развитие системы оказания
первичной медико-санитарной помощи"
национального проекта
"Здравоохранение").
3.2. При этом Тарифным соглашением
установлены тарифы на оплату
профилактических медицинских осмотров,
в том числе в рамках диспансеризации,
рассчитанные в соответствии с Методикой
расчета тарифов, применяемые при
межтерриториальных расчетах, в том числе
дифференцированные в зависимости от
работы медицинской организации в
выходные дни (Приложения 17 - 20).
3.3. Порядок проведения
профилактических мероприятий на
территории Ханты-Мансийского
автономного округа - Югры,
регламентируется действующими, на
момент проведения указанных
мероприятий, нормативными документами.
3.4. Случаи проведения
профилактических медицинских осмотров и
(или) диспансеризации определенных групп
взрослого населения, предъявляются к
оплате после завершения осмотров,
исследований и иных мероприятий,
выполненных в рамках проведения
профилактических медицинских осмотров и
(или) соответствующего этапа
диспансеризации, включая осмотры и
исследования, выполненные ранее и
отраженные в первичной медицинской
документации. Окончанием проведения
профилактических мероприятий, где это
регламентировано, является определение
группы состояния здоровья. В случае
отсутствия в реестре медицинской помощи
(первый и/или второй этапы),
предъявляемого к оплате, группы
состояния здоровья (исключением
является состояние, кроме группы
здоровья, указываемое при окончании
прохождения первого этапа - "направлен на
второй этап"), диспансеризация считается
не завершенной и оплате не подлежит.
3.5. Годом прохождения
профилактических медицинских осмотров и
(или) диспансеризации определенных групп
взрослого населения считается
календарный год, в котором гражданин
достигает соответствующего возраста.
3.6. Результаты осмотров
(консультаций), исследований или
сведений об иных медицинских
мероприятиях, входящих в объем
профилактических медицинских осмотров и
(или) диспансеризации, которые
выполнялись в течение 12 месяцев,
предшествующих месяцу проведения
профилактических медицинских осмотров и
(или) диспансеризации, либо исследования,
в соответствии с требованиями
нормативной документации, выполняемые 1
раз в 2 года, могут быть учтены при
проведении профилактических
медицинских осмотров и (или)
диспансеризации.
3.7. Осмотры и исследования,
выполненные ранее и учитываемые при
проведении профилактического
мероприятия, должны быть приложены, в
качестве дубликатов, к первичной
медицинской документации, касающейся
проводимого профилактического
мероприятия.
3.8. Профилактический медицинский
осмотр и первый этап диспансеризации
считаются завершенными в случае
выполнения в течение календарного года
не менее 85% от объема профилактического
медицинского осмотра и первого этапа
диспансеризации, при этом обязательным
для всех граждан является проведение
анкетирования и прием (осмотр) врачом по
медицинской профилактике отделения
(кабинета) медицинской профилактики или
центра здоровья или фельдшером, а также
проведение маммографии, исследование
кала на скрытую кровь иммунохимическим
качественным или количественным
методом, осмотр фельдшером (акушеркой)
или врачом акушером-гинекологом, взятие
мазка с шейки матки, цитологическое
исследование мазка с шейки матки,
определение простат-специфического
антигена в крови, которые проводятся в
соответствии с Приказом МЗ РФ от 27.04.2021 N
404н.
3.9. В дополнение к профилактическим
медицинским осмотрам и диспансеризации
граждане, переболевшие новой
коронавирусной инфекцией (COVID-19),
проходят углубленную диспансеризацию,
включающую исследования и иные
медицинские вмешательства в
соответствии с перечнем исследований и
иных медицинских вмешательств,
проводимых в рамках углубленной
диспансеризации.
Оплата услуг по углубленной
диспансеризации осуществляется по
тарифам, установленным Приложением 39 к
Тарифному соглашению:
В рамках I этапа углубленной
диспансеризации:
- за комплексное посещение,
включающее исследования и медицинские
вмешательства: измерение насыщения
крови кислородом (сатурация) в покое,
проведение спирометрии или спирографии,
общий (клинический) анализ крови
развернутый, биохимический анализ крови
(включая исследование уровня
холестерина, уровня липопротеинов
низкой плотности, С-реактивного белка,
определение активности
аланинаминотрансферазы в крови,
определение активности
аспартатаминотрансферазы в крови,
определение активности
лактатдегидрогеназы в крови,
исследование уровня креатинина в крови;
тест с 6 минутной ходьбой - за
единицу объема оказания медицинской
помощи;
определение концентрации Д - димера
в крови - за единицу объема оказания
медицинской помощи.
В рамках II этапа углубленной
диспансеризации:
проведение эхокардиографии - за
единицу объема оказания медицинской
помощи;
проведение компьютерной
томографии легких - за единицу объема
оказания медицинской помощи;
дуплексное сканирование вен нижних
конечностей - за единицу объема оказания
медицинской помощи.
Углубленная диспансеризация
проводится только в случае прохождения
гражданином ранее (или одновременно с
углубленной диспансеризацией)
профилактического медицинского осмотра
или диспансеризации.
В предоставляемом к оплате
медицинской организацией реестре
счетов, по одному гражданину, в один день
(в случае прохождения в один день
профосмотра (диспансеризации) и
углубленной диспансеризации) может
указываться два типа счета -
соответствующего профосмотру
(диспансеризации) и углубленной
диспансеризации.
При подозрении у гражданина
наличия заболевания (состояния), диагноз
которого не может быть установлен при
проведении исследований и иных
медицинских вмешательств, включенных в I
этап, углубленная диспансеризация
является завершенной в случае
проведения исследований и иных
медицинских вмешательств, включенных во
II этап углубленной диспансеризации.
Результатом оказания углубленной
диспансеризации застрахованных лиц
является количество оплаченных
медицинской организации завершенных
случаев. Стоимость случая углубленной
диспансеризации включает:
I этап тариф комплексного посещения
- "TDU 1.1", который включает в себя "TDU 1.1.1", "TDU
1.1.2", "TDU 1.1.3", "TDU 1.1.4" и при необходимости
тарифы за единицу объема оказания
медицинской помощи - "TDU 1.2", "TDU 1.3";
II этап тарифы "TDU 2.1", "TDU 2.2", "TDU 2.3".
3.10. Случаи проведения первого этапа
диспансеризации пребывающих в
стационарных учреждениях детей-сирот и
детей, находящихся в трудной жизненной
ситуации, детей-сирот и детей, оставшихся
без попечения родителей, в том числе
усыновленных (удочеренных), принятых под
опеку (попечительство), в приемную или
патронатную семью, в соответствии с
Порядками, утвержденными уполномоченным
федеральным органом исполнительной
власти, предъявляются к оплате после
полного завершения всех осмотров
врачами-специалистами и выполнения
предусмотренных перечнем исследований
(с учетом осмотров врачами-специалистами
и исследований, выполненных ранее вне
рамок диспансеризации, давность которых
не превышает 3 месяцев с даты осмотра
(исследования), а у детей до 2 лет не
превышает 1 месяц с даты осмотра
(исследования). При этом осмотры
(исследования), выполненные ранее и
учитываемые при проведении
диспансеризации, должны быть приложены к
первичной медицинской документации
(дубликаты).
3.11. Второй этап диспансеризации
считается завершенным после полного
выполнения всех исследований, осмотров,
назначенных врачом, ответственным за
проведение диспансеризации, по
результатам диспансеризации I этапа, и
вынесения соответствующего заключения.
Случаи проведения второго этапа
диспансеризации включается в реестр
медицинской помощи по тарифам посещений
специалистов и набора выполненных
диагностических услуг. При этом в
реестре медицинской помощи указывается
диагноз (Z00.0 - Z02.9) или установленный
диагноз по заболеванию, выявленному в
результате прохождения диспансеризации,
а также данные врача, оформляющего
медицинское заключение.
В случае отсутствия в реестре
группы состояния здоровья граждан,
диспансеризация считается
незавершенной и оплате не подлежит.
3.12 Случай проведения первого этапа
профилактического медицинского осмотра
несовершеннолетнего в соответствии с
Порядком, утвержденным уполномоченным
федеральным органом исполнительной
власти, включается в реестр медицинской
помощи после завершения осмотров и
исследований, выполненных в рамках
проведения профилактического
медицинского осмотра
несовершеннолетнего, включая осмотры и
исследования, выполненные ранее и
отраженные в первичной медицинской
документации, по тарифу
профилактического медицинского осмотра
несовершеннолетнего (законченный случай
1 этапа профилактического медицинского
осмотра несовершеннолетнего) для
соответствующей возрастной категории
несовершеннолетних граждан. Годом
прохождения профилактического
медицинского осмотра считается
календарный год, в котором
несовершеннолетний гражданин достигает
соответствующего возраста. В случае
отсутствия в реестрах, за проведение 1
этапа профилактических медицинских
осмотров несовершеннолетних, группы
состояния здоровья, медицинский осмотр
считается незавершенным и оплате не
подлежит.
3.13 Случаи проведения второго этапа
профилактических медицинских осмотров
несовершеннолетних, включаются в реестр
медицинской помощи после полного
завершения осмотров, обследований и
вынесения соответствующего заключения,
по тарифам посещений специалистов и
набора выполненных диагностических
услуг. При этом в реестре медицинской
помощи указывается диагноз (Z00.0 - Z02.9) или
установленный диагноз по заболеванию,
выявленному в результате прохождения
медицинского осмотра, а также данные
врача, оформляющего медицинское
заключение. В случае отсутствия в
реестрах за проведение 2 этапа
профилактических медицинских осмотров
несовершеннолетних группы состояния
здоровья, медицинский осмотр считается
незавершенным и оплате не подлежит.
3.14 В случае отсутствия у
медицинской организации, осуществляющей
профилактические медицинские осмотры,
диспансеризацию, в том числе углубленную
диспансеризацию, лицензии на
осуществление медицинской деятельности
по отдельным видам работ (услуг),
необходимым для проведения
диспансеризации или медицинских
осмотров в полном объеме, либо при
отсутствии возможности проведения
диспансеризации или медицинских
осмотров в полном объеме по другой
объективной причине (отсутствие
специалиста, ответственного за
проведение диспансеризации или
медицинских осмотров и т.п.), медицинская
организация, ответственная за
организацию диспансеризации или
медицинских осмотров, заключает договор
с иной медицинской организацией, имеющей
лицензию на требуемые виды работ (услуг),
о привлечении соответствующих
медицинских работников к проведению
диспансеризации или медицинских
осмотров.
3.15 Оплата фактически выполненных
по договору объемов медицинской помощи,
оказанной медицинской организацией,
которая была привлечена к проведению
отдельных осмотров, обследований при
проведении диспансеризации или
медицинских осмотров, производится
медицинской организацией, ответственной
за организацию диспансеризации или
медицинских осмотров, по тарифам
посещений и тарифам диагностических
услуг соответствующего уровня оказания
медицинской помощи установленного для
медицинской организации направившей
пациента.
3.16 Повторное предъявление к оплате
комплексных посещений по
диспансеризации или медицинскому
осмотру гражданина одной и той же
медицинской организацией в течение года
не допускается. К оплате принимаются
только комплексные посещения
гражданина, осуществленные им, впервые в
текущем году и только в соответствии с
регламентированными половозрастными
характеристиками гражданина.
3.17 Если гражданин в течение года
сменил медицинскую организацию в
соответствии с его правом выбора
медицинской организации, то оплате
подлежит комплексное помещение по
диспансеризации, предъявленное к оплате
раньше.
4. Оценка показателей результативности
деятельности медицинских организаций,
оказывающих медицинскую помощь по
подушевому нормативу финансирования, на
прикрепившихся к медицинской
организации лиц в амбулаторных условиях
При оплате медицинской помощи по
подушевому нормативу финансирования на
прикрепившихся лиц (за исключением
расходов на проведение компьютерной
томографии, магнитно-резонансной
томографии, ультразвукового
исследования сердечно-сосудистой
системы, эндоскопических
диагностических исследований,
молекулярно-генетических исследований и
патологоанатомических исследований
биопсийного (операционного) материала,
тестирования на выявление новой
коронавирусной инфекции (COVID-19),
углубленной диспансеризации, а также
средств на финансовое обеспечение
фельдшерских, фельдшерско-акушерских
пунктов) с учетом показателей
результативности деятельности
медицинской организации (включая
показатели объема медицинской помощи), в
том числе с включением расходов на
медицинскую помощь, оказываемую в иных
медицинских организациях и оплачиваемую
за единицу объема медицинской помощи в
составе средств, направляемых на
финансовое обеспечение медицинской
организации, имеющей прикрепившихся лиц,
по подушевому нормативу финансирования,
определяется доля средств, направляемых
на выплаты медицинским организациям в
случае достижения ими значений
показателей результативности
деятельности согласно балльной оценке в
размере 5 процентов от базового
подушевого норматива финансирования на
прикрепившихся лиц.
При этом размер финансового
обеспечения медицинской помощи,
оказанной медицинской организацией,
имеющей прикрепившихся лиц, по
подушевому нормативу финансирования
определяется по следующей формуле:
![]() , где:
, где:
ОСПН |
финансовое обеспечение медицинской помощи, оказанной медицинской организацией, имеющей прикрепившихся лиц, по подушевому нормативу финансирования, рублей; |
|
фактический дифференцированный подушевой норматив финансирования амбулаторной медицинской помощи для i-той медицинской организации, рублей; |
ОСРД |
объем средств, направляемых медицинским организациям в случае достижения ими значений показателей результативности деятельности согласно балльной оценке (далее - объем средств с учетом показателей результативности), рублей. |
Мониторинг достижения значений
показателей результативности
деятельности по каждой медицинской
организации и ранжирование медицинских
организаций проводится Комиссией
ежеквартально, начиная со второго
квартала 2022 года (с 1 апреля 2022 года).
Осуществление выплат по
результатам оценки достижения
медицинскими организациями,
оказывающими медицинскую помощь в
амбулаторных условиях, значений
показателей результативности
деятельности производится по итогам
года.
Показатели результативности
деятельности, порядок их применения
установлены в Таблице 1.
Методика включает разделение
показателей на блоки, отражающие
результативность оказания медицинской
помощи разным категориям населения
(взрослому населению, детскому
населению, акушерско-гинекологической
помощи) в амбулаторных условиях.
Каждый показатель, включенный в
блок, оценивается в баллах, которые
суммируются. Методикой предусмотрена
максимально возможная сумма баллов по
каждому блоку, которая составляет:
- 25 баллов для показателей блока 1;
- 10 баллов для показателей блока 2;
- 6 баллов для показателей блока 3.
В зависимости от результатов
деятельности медицинской организации по
каждому показателю определяется балл в
диапазоне от 0 до 3 баллов.
С учетом фактического выполнения
показателей, медицинское организации
распределяются на три группы: I -
выполнившие до 50 процентов показателей,
II - от 50 до 70 процентов показателей, III -
свыше 70 процентов показателей.
Порядок расчета значений
показателей результативности
деятельности медицинских организаций
представлен в Таблице 2.
Объем средств, направляемый в
медицинские организации по итогам
оценки достижения значений показателей
результативности деятельности,
складывается из двух частей:
1 часть - распределение 70 процентов
от объема средств с учетом показателей
результативности за соответствующий
период.
Указанные средства распределяются
среди медицинских организаций II и III
групп с учетом численности
прикрепленного населения.
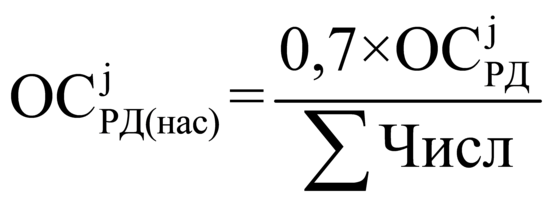 , где:
, где:
|
объем средств, используемый при распределении 70 процентов от объема средств на стимулирование медицинских организаций за j-й период, в расчете на 1 прикрепленное лицо, рублей; |
|
совокупный объем средств на стимулирование медицинских организаций за j-й период, рублей; |
|
численность прикрепленного населения в j-м периоде ко всем медицинским организациям II и III групп. |
Объем средств, направляемый в i-ю
медицинскую организацию II и III групп за
j-тый период при распределении 70
процентов от объема средств с учетом
показателей результативности (![]() ), рассчитывается следующим
образом:
), рассчитывается следующим
образом:
![]() , где:
, где:
|
численность прикрепленного населения в j-м периоде к i-той медицинской организации II и III групп. |
2 часть - распределение 30 процентов
от объема средств с учетом показателей
результативности за соответствующий
период.
Указанные средства распределяются
среди медицинских организаций III группы
с учетом абсолютного количества
набранных соответствующими
медицинскими организациями баллов.
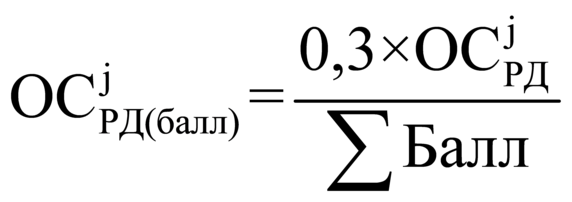 , где:
, где:
|
объем средств, используемый при распределении 30 процентов от объема средств на стимулирование медицинских организаций за j-й период, в расчете на 1 балл, рублей; |
|
совокупный объем средств на стимулирование медицинских организаций за j-й период, рублей; |
|
количество баллов, набранных в j-м периоде всеми медицинскими организациями III группы. |
Объем средств, направляемый в i-ю
медицинскую организацию III группы за
j-тый период, при распределении 30
процентов от объема средств на
стимулирование медицинских организаций
(![]() ), рассчитывается следующим
образом:
), рассчитывается следующим
образом:
![]() , где:
, где:
Баллji |
количество баллов, набранных в j-м периоде i-той медицинской организацией III группы. |
Общий объем средств, направляемых
на оплату медицинской помощи с учетом
показателей результативности
деятельности в медицинскую организацию
III группы за j-тый период определяется
путем суммирования 1 и 2 частей, а для
медицинских организаций I группы за j-тый
период - равняется нулю.
Осуществление выплат
стимулирующего характера в полном
объеме медицинской организации,
оказывающей медицинскую помощь в
амбулаторных условиях, по результатам
оценки ее деятельности, производится при
условии фактического выполнения не
менее 90 процентов установленных
решением Комиссии объемов
предоставления медицинской помощи с
профилактической и иными целями, а также
по поводу заболеваний (посещений и
обращений соответственно).
При условии выполнения медицинской
организацией менее 90 процентов
указанного объема медицинской помощи,
применяются понижающие коэффициенты к
размеру стимулирующих выплат в
зависимости от процента выполнения
объемов медицинской помощи. Итоговый
понижающий коэффициент (Кпон)
рассчитывается следующим образом:
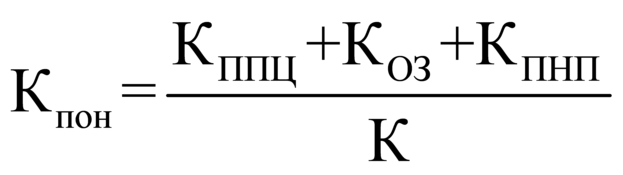 , где:
, где:
КППЦ |
понижающий коэффициент, применяемый в зависимости от процента выполнения посещений с профилактической целью; |
КОЗ |
понижающий коэффициент, применяемый в зависимости от процента выполнения обращений в связи с заболеваниями; |
КПНП |
понижающий коэффициент, применяемый в зависимости от процента выполнения посещений в неотложной форме; |
К |
общее количество понижающих коэффициентов (для АП - 3). |
Таблица 1
Показатели результативности
деятельности в амбулаторных условиях
(АП)
N |
Наименование показателя |
Предположительный результат |
Индикаторы выполнения показателя <***> |
Макс. балл <**> |
Блок 1. Взрослое население (в возрасте 18 лет и старше) |
25 | |||
Оценка эффективности профилактических мероприятий | ||||
1 |
Доля врачебных посещений с профилактической целью за период, от общего числа посещений за период (включая посещения на дому). |
Прирост показателя за период по отношению к показателю за предыдущий период |
Прирост < 5% - 0 баллов; Прирост >= 5% - 0,5 балла; Прирост >= 10% - 1 балл |
1 |
2 |
Доля взрослых пациентов с болезнями системы кровообращения, выявленными впервые при профилактических медицинских осмотрах и диспансеризации за период, от общего числа взрослых пациентов с болезнями системы кровообращения с впервые в жизни установленным диагнозом за период. |
Прирост показателя за период по отношению к показателю за предыдущий период |
Прирост < 5% - 0 баллов; Прирост >= 5% - 1 балл; Прирост >= 10% - 2 балла |
2 |
3 |
Доля взрослых пациентов с установленным диагнозом злокачественное новообразование, выявленным впервые при профилактических медицинских осмотрах и диспансеризации за период, от общего числа взрослых пациентов с впервые в жизни установленным диагнозом злокачественное новообразование за период. |
Прирост показателя за период по отношению к показателю за предыдущий период |
Прирост < 5% - 0 баллов; Прирост >= 5% - 0,5 балла; Прирост >= 10% - 1 балл |
1 |
4 |
Доля взрослых пациентов с установленным диагнозом хроническая обструктивная болезнь легких, выявленным впервые при профилактических медицинских осмотрах и диспансеризации за период, от общего числа взрослых пациентов с впервые в жизни установленным диагнозом хроническая обструктивная легочная болезнь за период. |
Прирост показателя за период по отношению к показателю за предыдущий период |
Прирост < 5% - 0 баллов; Прирост >= 5% - 0,5 балла; Прирост >= 10% - 1 балл |
1 |
5 |
Доля взрослых пациентов с установленным диагнозом сахарный диабет, выявленным впервые при профилактических медицинских осмотрах и диспансеризации за период, от общего числа взрослых пациентов с впервые в жизни установленным диагнозом сахарный диабет за период. |
Прирост показателя за период по отношению к показателю за предыдущий период |
Прирост < 5% - 0 баллов; Прирост >= 5% - 0,5 балла; Прирост >= 10% - 1 балл |
1 |
6 |
Выполнение плана вакцинации взрослых граждан по эпидемиологическим показаниям за период (коронавирусная инфекция COVID-19). |
Достижение планового показателя |
100% плана или более |
2 |
Оценка эффективности диспансерного наблюдения | ||||
7 |
Доля взрослых пациентов с болезнями системы кровообращения <*>, имеющих высокий риск преждевременной смерти, состоящих под диспансерным наблюдением, от общего числа взрослых пациентов с болезнями системы кровообращения <*>, имеющих высокий риск преждевременной смерти, за период. |
Прирост показателя за период по отношению к показателю за предыдущий период |
Прирост < 5% - 0 баллов; Прирост >= 5% - 1 балл; Прирост >= 10% - 2 балла |
2 |
8 |
Число взрослых пациентов с болезнями системы кровообращения <*>, имеющих высокий риск преждевременной смерти, которым за период оказана медицинская помощь в неотложной форме и (или) скорая медицинская помощь, от общего числа взрослых пациентов с болезнями системы кровообращения <*>, имеющих высокий риск преждевременной смерти, за период. |
Уменьшение показателя за период по отношению к показателю в предыдущем периоде |
Уменьшение < 5% - 0 баллов; Уменьшение >= 5% - 0,5 балла; Уменьшение >= 10% - 1 балл |
1 |
9 |
Доля взрослых пациентов с болезнями системы кровообращения, в отношении которых установлено диспансерное наблюдение за период, от общего числа взрослых пациентов с впервые в жизни установленным диагнозом болезни системы кровообращения за период. |
Достижение планового показателя |
100% плана или более |
1 |
10 |
Доля взрослых пациентов с установленным диагнозом хроническая обструктивная болезнь легких, в отношении которых установлено диспансерное наблюдение за период, от общего числа взрослых пациентов с впервые в жизни установленным диагнозом хроническая обструктивная болезнь легких за период. |
Достижение планового показателя |
100% плана или более |
1 |
11 |
Доля взрослых пациентов с установленным диагнозом сахарный диабет, в отношении которых установлено диспансерное наблюдение за период, от общего числа взрослых пациентов с впервые в жизни установленным диагнозом сахарный диабет за период. |
Достижение планового показателя |
100% плана или более |
2 |
12 |
Доля взрослых пациентов, госпитализированных за период по экстренным показаниям в связи с обострением (декомпенсацией) состояний, по поводу которых пациент находится под диспансерным наблюдением, от общего числа взрослых пациентов, находящихся под диспансерным наблюдением за период. |
Уменьшение показателя за период по отношению к показателю в предыдущем периоде |
Уменьшение < 5% - 0 баллов; Уменьшение >= 5% - 0,5 балла; Уменьшение >= 10% - 1 балл |
1 |
13 |
Доля взрослых пациентов, повторно госпитализированных за период по причине заболеваний сердечно-сосудистой системы или их осложнений в течение года с момента предыдущей госпитализации, от общего числа взрослых пациентов, госпитализированных за период по причине заболеваний сердечно-сосудистой системы или их осложнений. |
Уменьшение показателя за период по отношению к показателю в предыдущем периоде |
Уменьшение < 5% - 0 баллов; Уменьшение >= 5% - 1 балл; Уменьшение >= 10% - 2 балла |
2 |
14 |
Доля взрослых пациентов, находящихся под диспансерным наблюдением по поводу сахарного диабета, у которых впервые зарегистрированы осложнения за период (диабетическая ретинопатия, диабетическая стопа), от общего числа взрослых пациентов, находящихся под диспансерным наблюдением по поводу сахарного диабета за период. |
Уменьшение показателя за период по отношению к показателю в предыдущем периоде |
Уменьшение < 5% - 0 баллов; Уменьшение >= 5% - 0,5 балла; Уменьшение >= 10% - 1 балл |
1 |
Оценка смертности | ||||
15 |
Смертность прикрепленного населения в возрасте от 30 до 69 лет за период. |
Уменьшение показателя за период по отношению к показателю в предыдущем периоде (среднее значение коэффициента смертности за 2019, 2020, 2021 годы) |
Увеличение показателя смертности или уменьшение < 2% - 0 баллов; Уменьшение от 2 до 5% - 1 балл; Уменьшение от 5 до 10% - 2 балла; Уменьшение >= 10% - 3 балла |
3 |
16 |
Число умерших за период, находящихся под диспансерным наблюдением, от общего числа взрослых пациентов, находящихся под диспансерным наблюдением. |
Уменьшение показателя за период по отношению к показателю в предыдущем периоде |
Уменьшение < 5% - 0 баллов; Уменьшение >= 5% - 1,5 балла; Уменьшение >= 10% - 3 балла |
3 |
Блок 2. Детское население (от 0 до 17 лет включительно) |
10 | |||
Оценка эффективности профилактических мероприятий | ||||
17 |
Охват вакцинацией детей в рамках Национального календаря прививок. |
Достижение планового показателя |
100% плана или более |
1 |
18 |
Доля детей, в отношении которых установлено диспансерное наблюдение по поводу болезней костно-мышечной системы и соединительной ткани за период, от общего числа детей с впервые в жизни установленными диагнозами болезней костно-мышечной системы и соединительной ткани за период. |
Достижение планового показателя |
100% от числа подлежащих диспансерному наблюдению |
1 |
19 |
Доля детей, в отношении которых установлено диспансерное наблюдение по поводу болезней глаза и его придаточного аппарата за период, от общего числа детей с впервые в жизни установленными диагнозами болезней глаза и его придаточного аппарата за период. |
Достижение планового показателя |
100% от числа подлежащих диспансерному наблюдению |
1 |
20 |
Доля детей, в отношении которых установлено диспансерное наблюдение по поводу болезней органов пищеварения за период, от общего числа детей с впервые в жизни установленными диагнозами болезней органов пищеварения за период. |
Достижение планового показателя |
100% от числа подлежащих диспансерному наблюдению |
1 |
21 |
Доля детей, в отношении которых установлено диспансерное наблюдение по поводу болезней системы кровообращения за период от общего числа детей с впервые в жизни установленными диагнозами болезней системы кровообращения за период. |
Достижение планового показателя |
100% от числа подлежащих диспансерному наблюдению |
2 |
22 |
Доля детей, в отношении которых установлено диспансерное наблюдение по поводу болезней эндокринной системы, расстройства питания и нарушения обмена веществ за период, от общего числа детей с впервые в жизни установленными диагнозами болезней эндокринной системы, расстройства питания и нарушения обмена веществ за период. |
Достижение планового показателя |
100% от числа подлежащих диспансерному наблюдению |
1 |
Оценка смертности | ||||
23 |
Смертность детей в возрасте 0 - 17 лет за период. |
Уменьшение показателя за период по отношению к показателю в предыдущем периоде |
Увеличение показателя смертности или уменьшение < 2% - 0 баллов; Уменьшение от 2 до 5% - 1 балл; Уменьшение от 5 до 10% - 2 балла; Уменьшение >= 10% - 3 балла |
3 |
Блок 3. Оказание акушерско-гинекологической помощи |
6 | |||
Оценка эффективности профилактических мероприятий | ||||
24 |
Доля женщин, отказавшихся от искусственного прерывания беременности, от числа женщин, прошедших доабортное консультирование за период. |
Прирост показателя за период по отношению к показателю за предыдущий период |
Прирост < 5% - 0 баллов; Прирост >= 5% - 0,5 балла; Прирост >= 10% - 1 балл |
1 |
25 |
Доля беременных женщин, вакцинированных от коронавирусной инфекции (COVID-19), за период, от числа женщин, состоящих на учете по беременности и родам на начало периода. |
Достижение планового показателя |
100% плана или более |
1 |
26 |
Доля женщин с установленным диагнозом злокачественное новообразование шейки матки, выявленным впервые при диспансеризации, от общего числа женщин с установленным диагнозом злокачественное новообразование шейки матки за период. |
Прирост показателя за период по отношению к показателю за предыдущий период |
Прирост < 5% - 0 баллов; Прирост >= 5% - 0,5 балла; Прирост >= 10% - 1 балл |
1 |
27 |
Доля женщин с установленным диагнозом злокачественное новообразование молочной железы, выявленным впервые при диспансеризации, от общего числа женщин с установленным диагнозом злокачественное новообразование молочной железы за период. |
Прирост показателя за период по отношению к показателю за предыдущий период |
Прирост < 5% - 0 баллов; Прирост >= 5% - 0,5 балла; Прирост >= 10% - 1 балл |
1 |
28 |
Доля беременных женщин, прошедших скрининг в части оценки антенатального развития плода за период, от общего числа женщин, состоявших на учете по поводу беременности и родов за период. |
Достижение планового показателя |
100% плана или более |
2 |
Общие показатели (понижающий коэффициент к размеру стимулирующих выплат - Кпон) | ||||
Оценка выполнения объемов медицинской помощи | ||||
29 |
Выполнение количества посещений с профилактической целью, подлежащих оплате в рамках подушевого финансирования |
Достижение планового показателя |
Выполнение < 90% плана - КППЦ в зависимости от процента выполнения плана; Выполнение >= 90% плана - 1,00 |
1,00 |
30 |
Выполнение количества обращений в связи с заболеваниями, подлежащих оплате в рамках подушевого финансирования |
Достижение планового показателя |
Выполнение < 90% плана - КОЗ в зависимости от процента выполнения плана; Выполнение >= 90% плана - 1,00 |
1,00 |
31 |
Выполнение количества посещений в неотложной форме, подлежащих оплате в рамках подушевого финансирования |
Достижение планового показателя |
Выполнение < 90% плана - КПНП в зависимости от процента выполнения плана; Выполнение >= 90% плана - 1,00 |
1,00 |
* По набору кодов Международной
статистической классификацией болезней
и проблем, связанных со здоровьем,
десятого пересмотра (МКБ-10).
** По решению Комиссии
рекомендуемые значения максимальных
баллов и их количество могут быть
пересмотрены для учреждений, которые
оказывают помощь женщинам и детскому
населению (отдельные юридические лица).
*** Выполненным считается
показатель со значением 0,5 и более
баллов.
Таблица 2
Порядок расчета значений показателей
результативности деятельности
медицинских организаций в амбулаторных
условиях (АП)
N |
Наименование показателя |
Формула расчета <**> |
Единицы измерения |
Источник |
Взрослое население (в возрасте 18 лет и старше) | ||||
Оценка эффективности профилактических мероприятий | ||||
1. |
Доля врачебных посещений с профилактической целью за период, от общего числа посещений за период (включая посещения на дому). |
|
Процент |
Источником информации являются реестры, оказанной медицинской помощи застрахованным лицам за исключением посещений стоматологического профиля. Отбор информации для расчета показателей осуществляется по полям реестра: - дата окончания лечения; - цель посещения. |
|
|
где: Dprof - доля врачебных посещений с профилактической целью за период, от общего числа посещений за период (включая посещения на дому), выраженное в процентах; Pprof - число врачебных посещений с профилактической целью за период; Pvs - посещений за период (включая посещения на дому); Oz - общее число обращений за отчетный период; k - коэффициент перевода обращений в посещения. |
|
|
2. |
Доля взрослых пациентов с болезнями системы кровообращения, выявленными впервые при профилактических медицинских осмотрах и диспансеризации за период, от общего числа взрослых пациентов с болезнями системы кровообращения с впервые в жизни установленным диагнозом за период. |
|
Процент |
Источником информации являются реестры, оказанной медицинской помощи застрахованным лицам. Отбор информации для расчета показателей осуществляется по полям реестра: - дата окончания лечения; - диагноз основной; - впервые выявлено (основной); - характер заболевания - цель посещения; - дата рождения. |
|
|
где: Dбск - доля взрослых пациентов с болезнями системы кровообращения, выявленными впервые при профилактических медицинских осмотрах и диспансеризации за период, от общего числа взрослых пациентов с болезнями системы кровообращения с впервые в жизни установленным диагнозом за период; BSKдисп - число взрослых пациентов с болезнями системы кровообращения, выявленными впервые при профилактических медицинских осмотрах и диспансеризации за период; BSKвп - общее число взрослых пациентов с болезнями системы кровообращения с впервые в жизни установленным диагнозом за период. |
|
|
3. |
Доля взрослых пациентов с установленным диагнозом злокачественное новообразование, выявленным впервые при профилактических медицинских осмотрах и диспансеризации за период, от общего числа взрослых пациентов с впервые в жизни установленным диагнозом злокачественное новообразование за период. |
|
Процент |
Расчет показателя осуществляется путем отбора информации по полям реестра формата Д3 "Файл со сведениями об оказанной медицинской помощи при диспансеризации" предусматривает поле реестра "признак подозрения на злокачественное новообразование". Движение пациента отслеживается по формату реестра Д4 "Файл со сведениями при осуществлении персонифицированного учета оказанной медицинской помощи при подозрении на злокачественное новообразование или установленном диагнозе злокачественного новообразования": - диагноз основной, - характер основного заболевания. |
|
|
где: Dзно - доля взрослых пациентов с установленным диагнозом злокачественное новообразование, выявленным впервые при профилактических медицинских осмотрах и диспансеризации за период, от общего числа взрослых пациентов с впервые в жизни установленным диагнозом злокачественное новообразование за период; ZNOдисп - число взрослых пациентов с установленным диагнозом злокачественное новообразование, выявленным впервые при профилактических медицинских осмотрах и диспансеризации за период; ZNOвп - общее число взрослых пациентов с впервые в жизни установленным диагнозом злокачественное новообразование за период. |
|
|
4. |
Доля взрослых пациентов с установленным диагнозом хроническая обструктивная болезнь легких, выявленным впервые при профилактических медицинских осмотрах и диспансеризации за период, от общего числа взрослых пациентов с впервые в жизни установленным диагнозом хроническая обструктивная легочная болезнь за период. |
|
Процент |
Источником информации являются реестры, оказанной медицинской помощи застрахованным лицам. Отбор информации для расчета показателей осуществляется по полям реестра: - дата окончания лечения; - диагноз основной; - впервые выявлено (основной); - характер заболевания; - цель посещения; - дата рождения. |
|
|
где: Dхобл - доля взрослых пациентов с установленным диагнозом хроническая обструктивная болезнь легких, выявленным впервые при профилактических медицинских осмотрах и диспансеризации за период, от общего числа взрослых пациентов с впервые в жизни установленным диагнозом хроническая обструктивная легочная болезнь за период; Hдисп - число взрослых пациентов с установленным диагнозом хроническая обструктивная болезнь легких, выявленным впервые при профилактических медицинских осмотрах и диспансеризации за период; Hвп - общее число взрослых пациентов с впервые в жизни установленным диагнозом хроническая обструктивная легочная болезнь за период. |
|
|
5. |
Доля взрослых пациентов с установленным диагнозом сахарный диабет, выявленным впервые при профилактических медицинских осмотрах и диспансеризации за период, от общего числа взрослых пациентов с впервые в жизни установленным диагнозом сахарный диабет за период. |
|
Процент |
Источником информации являются реестры, оказанной медицинской помощи застрахованным лицам. Отбор информации для расчета показателей осуществляется по полям реестра: - дата окончания лечения; - диагноз основной; - впервые выявлено (основной); - характер заболевания; - цель посещения; - дата рождения. |
|
|
где: Dсд - доля взрослых пациентов с установленным диагнозом сахарный диабет, выявленным впервые при профилактических медицинских осмотрах и диспансеризации за период, от общего числа взрослых пациентов с впервые в жизни установленным диагнозом сахарный диабет за период; SDдисп - число взрослых пациентов с установленным диагнозом сахарный диабет, выявленным впервые при профилактических медицинских осмотрах и диспансеризации за период; SDвп - общее число взрослых пациентов с впервые в жизни установленным диагнозом сахарный диабет за период. |
|
|
6. |
Выполнение плана вакцинации взрослых граждан по эпидемиологическим показаниям за период (коронавирусная инфекция COVID-19). |
|
Процент |
Источником информации являются сведения органов государственной власти субъектов Российской Федерации в сфере охраны здоровья, соотносимые с данными федерального регистра вакцинированных. |
|
|
где: Vvэпид - процент выполнения плана вакцинации взрослых граждан по эпидемиологическим показаниям за период (коронавирусная инфекция COVID-19); Fvэпид - фактическое число взрослых граждан, вакцинированных от коронавирусной инфекции COVID-19 в отчетном периоде; Pvэпид - число граждан, подлежащих. вакцинации по эпидемиологическим показаниям за период (коронавирусная инфекция COVID-19) |
|
|
Оценка эффективности диспансерного наблюдения | ||||
7. |
Доля взрослых пациентов с болезнями системы кровообращения <*>, имеющих высокий риск преждевременной смерти, состоящих под диспансерным наблюдением, от общего числа взрослых пациентов с болезнями системы кровообращения <*>, имеющих высокий риск преждевременной смерти, за период. |
|
На 100 пациентов |
Расчет показателя осуществляется путем отбора информации по полям реестра в формате Д1 "Файл со сведениями об оказанной медицинской помощи за период, кроме ВМП, диспансеризации, профилактических медицинских осмотров, медицинской помощи при подозрении на ЗНО": - дата окончания лечения; - результат обращения; - диагноз основной; - диагноз сопутствующего заболевания; - диагноз осложнения заболевания; - диспансерное наблюдение. |
|
|
где: DNриск - доля взрослых пациентов с болезнями системы кровообращения <*>, имеющих высокий риск преждевременной смерти, состоящих под диспансерным наблюдением, от общего числа взрослых пациентов с болезнями системы кровообращения <*>, имеющих высокий риск преждевременной смерти, за период; Rдн - число взрослых пациентов с болезнями системы кровообращения <*>, имеющих высокий риск преждевременной смерти, состоящих под диспансерным наблюдением; Rвп - общее число взрослых пациентов с болезнями системы кровообращения <*>, имеющих высокий риск преждевременной смерти, обратившихся за медицинской помощью за период. |
|
|
8. |
Число взрослых пациентов с болезнями системы кровообращения <*>, имеющих высокий риск преждевременной смерти, которым за период оказана медицинская помощь в неотложной форме и (или) скорая медицинская помощь, от общего числа взрослых пациентов с болезнями системы кровообращения <*>, имеющих высокий риск преждевременной смерти, за период. |
|
На 100 пациентов |
Расчет показателя осуществляется путем отбора информации по полям реестра в формате Д1 "Файл со сведениями об оказанной медицинской помощи, кроме ВМП, диспансеризации, профилактических медицинских осмотров, медицинской помощи при подозрении на ЗНО": - дата окончания лечения; - результат обращения; - диагноз основной; - диагноз сопутствующего заболевания; - диагноз осложнения заболевания; - диспансерное наблюдение; - условия оказания медицинской помощи; - форма оказания медицинской помощи. |
|
|
где: Sриск - число взрослых пациентов с болезнями системы кровообращения <*>, имеющих высокий риск преждевременной смерти, которым за период оказана медицинская помощь в неотложной форме и (или) скорая медицинская помощь, от общего числа взрослых пациентов с болезнями системы кровообращения <*>, имеющих высокий риск преждевременной смерти, за период; Vриск - число взрослых пациентов с болезнями системы кровообращения <*>, имеющих высокий риск преждевременной смерти, которым за период оказана медицинская помощь в неотложной форме и (или) скорая медицинская помощь по поводу болезней системы кровообращения <*>, приводящих к высокому риску преждевременной смертности; Dриск - общее число взрослых пациентов с болезнями системы кровообращения <*>, имеющих высокий риск преждевременной смерти, обратившихся за медицинской помощью за период. |
|
|
9. |
Доля взрослых пациентов с болезнями системы кровообращения, в отношении которых установлено диспансерное наблюдение за период, от общего числа взрослых пациентов с впервые в жизни установленным диагнозом болезни системы кровообращения за период. |
|
Процент |
Источником информации являются реестры, оказанной медицинской помощи застрахованным лицам. Отбор информации для расчета показателей осуществляется по полям реестра: - дата постановки на диспансерный учет; - диагноз основной; - возраст пациента; - характер заболевания; - впервые выявлено (основной); - дата рождения. Источником информации является информационный ресурс территориального фонда в части сведений о лицах, состоящих под диспансерном наблюдением (гл. 15 Приказ 108н МЗ РФ) |
|
|
где: DNбск - доля взрослых пациентов с болезнями системы кровообращения, в отношении которых установлено диспансерное наблюдение за период, от общего числа взрослых пациентов с впервые в жизни установленным диагнозом болезни системы кровообращения за период; BSKдн - число взрослых пациентов с болезнями системы кровообращения, в отношении которых установлено диспансерное наблюдение за период; BSKвп - общее число взрослых пациентов с впервые в жизни установленным диагнозом болезни системы кровообращения за период. |
|
|
10. |
Доля взрослых пациентов с установленным диагнозом хроническая обструктивная болезнь легких, в отношении которых установлено диспансерное наблюдение за период, от общего числа взрослых пациентов с впервые в жизни установленным диагнозом хроническая обструктивная болезнь легких за период. |
|
Процент |
Источником информации являются реестры, оказанной медицинской помощи застрахованным лицам. Отбор информации для расчета показателей осуществляется по полям реестра: - дата постановки на диспансерный учет; - диагноз основной; - возраст пациента; - характер заболевания; - впервые выявлено (основной); - дата рождения. Источником информации является информационный ресурс территориального фонда в части сведений о лицах, состоящих под диспансерном наблюдением (гл. 15 Приказ 108н МЗ РФ) |
|
|
где: DNхобл - доля взрослых пациентов с установленным диагнозом хроническая обструктивная болезнь легких, в отношении которых установлено диспансерное наблюдение за период, от общего числа взрослых пациентов с впервые в жизни установленным диагнозом хроническая обструктивная болезнь легких за период; Hдн - число взрослых пациентов с установленным диагнозом хроническая обструктивная болезнь легких, в отношении которых установлено диспансерное наблюдение за период; Hвп - общее число взрослых пациентов с впервые в жизни установленным диагнозом хроническая обструктивная болезнь легких за период. |
|
|
11. |
Доля взрослых пациентов с установленным диагнозом сахарный диабет, в отношении которых установлено диспансерное наблюдение за период, от общего числа взрослых пациентов с впервые в жизни установленным диагнозом сахарный диабет за период. |
|
Процент |
Источником информации являются реестры, оказанной медицинской помощи застрахованным лицам. Отбор информации для расчета показателей осуществляется по полям реестра: - дата постановки на диспансерный учет; - диагноз основной; - возраст пациента; - характер заболевания; - впервые выявлено (основной); - дата рождения. Источником информации является информационный ресурс территориального фонда в части сведений о лицах, состоящих под диспансерном наблюдением (гл. 15 Приказ 108н МЗ РФ) |
|
|
где: DNсд - доля взрослых пациентов с установленным диагнозом сахарный диабет, в отношении которых установлено диспансерное наблюдение за период, от общего числа взрослых пациентов с впервые в жизни установленным диагнозом сахарный диабет за период; SDдн - число взрослых пациентов с установленным диагнозом сахарный диабет, в отношении которых установлено диспансерное наблюдение за период; SDвп - общее число взрослых пациентов с впервые в жизни установленным диагнозом сахарный диабет за период. |
|
|
12. |
Доля взрослых пациентов, госпитализированных за период по экстренным показаниям в связи с обострением (декомпенсацией) состояний, по поводу которых пациент находится под диспансерным наблюдением, от общего числа взрослых пациентов, находящихся под диспансерным наблюдением за период. |
|
Процент |
Источником информации является информационный ресурс территориального фонда в части сведений о лицах, состоящих под диспансерным наблюдением (гл. 15 Приказ 108н МЗ РФ) Источником информации являются реестры (стационар), оказанной медицинской помощи застрахованным лицам. Отбор информации для расчета показателей осуществляется по полям реестра: - дата окончания лечения; - диагноз основной; - диагноз сопутствующий; - диагноз осложнений - характер заболевания; - форма оказания медицинской помощи. |
|
|
где: Hвсего - доля взрослых пациентов, госпитализированных за период по экстренным показаниям в связи с обострением (декомпенсацией) состояний, по поводу которых пациент находится под диспансерным наблюдением, от общего числа взрослых пациентов, находящихся под диспансерным наблюдением за период; Oвсего - число взрослых пациентов, госпитализированных за период по экстренным показаниям в связи с обострением (декомпенсацией) состояний, по поводу которых пациент находится под диспансерным наблюдением; Dnвсего - общее число взрослых пациентов, находящихся под диспансерным наблюдением за период. |
|
|
13. |
Доля взрослых пациентов, повторно госпитализированных за период по причине заболеваний сердечно-сосудистой системы или их осложнений в течение года с момента предыдущей госпитализации, от общего числа взрослых пациентов, госпитализированных за период по причине заболеваний сердечно-сосудистой системы или их осложнений. |
|
Процент |
Источником информации являются реестры (стационар), оказанной медицинской помощи застрахованным лицам. Отбор информации для расчета показателей осуществляется по полям реестра: - дата начала лечения; - диагноз основной; - диагноз сопутствующий; - диагноз осложнений - характер заболевания; - форма оказания медицинской помощи |
|
|
где: Pбск - доля взрослых пациентов, повторно госпитализированных за период по причине заболеваний сердечно-сосудистой системы или их осложнений в течение года с момента предыдущей госпитализации, от общего числа взрослых пациентов, госпитализированных за период по причине заболеваний сердечно-сосудистой системы или их осложнений; PHбск - число взрослых пациентов, повторно госпитализированных за период по причине заболеваний сердечно-сосудистой системы или их осложнений в течение года с момента предыдущей госпитализации; Hбск - общее число взрослых пациентов, госпитализированных за период по причине заболеваний сердечно-сосудистой системы или их осложнений. |
|
|
14. |
Доля взрослых пациентов, находящихся под диспансерным наблюдением по поводу сахарного диабета, у которых впервые зарегистрированы осложнения за период (диабетическая ретинопатия, диабетическая стопа), от общего числа взрослых пациентов, находящихся под диспансерным наблюдением по поводу сахарного диабета за период. |
|
Процент |
Источником информации является информационный ресурс территориального фонда в части сведений о лицах, состоящих под диспансерным наблюдением (гл. 15 Приказ 108н МЗ РФ) Источником информации являются реестры, оказанной медицинской помощи застрахованным лицам. Отбор информации для расчета показателей осуществляется по полям реестра: - дата окончания лечения; - диагноз основной; - диагноз сопутствующий - впервые выявлено (основной); - характер заболевания; - цель посещения. |
|
|
где: SD - доля взрослых пациентов, находящихся под диспансерным наблюдением по поводу сахарного диабета, у которых впервые зарегистрированы осложнения за период (диабетическая ретинопатия, диабетическая стопа), от общего числа взрослых пациентов, находящихся под диспансерным наблюдением по поводу сахарного диабета за период; Osl - число взрослых пациентов, находящихся под диспансерным наблюдением по поводу сахарного диабета, у которых впервые зарегистрированы осложнения за период (диабетическая ретинопатия, диабетическая стопа); SD - общее число взрослых пациентов, находящихся под диспансерным наблюдением по поводу сахарного диабета за период. |
|
|
Оценка смертности | ||||
15. |
Смертность прикрепленного населения в возрасте от 30 до 69 лет за период. <***> |
|
На 1000 прикрепленного населения |
Источником информации является региональный сегмент единого регистра застрахованных лиц (поля: дата рождения; дата смерти, прикрепление к медицинской организации) |
|
|
где: Dth30 - 69 - смертность прикрепленного населения в возрасте от 30 до 69; D30 - 69 - число умерших в возрасте от 30 до 69 лет из числа прикрепленного населения за период; Nas30 - 69 - численность прикрепленного населения в возрасте от 30 до 69 лет за период. |
|
|
16. |
Число умерших за период, находящихся под диспансерным наблюдением, от общего числа взрослых пациентов, находящихся под диспансерным наблюдением. |
|
На 100 пациентов |
Источником информации является региональный сегмент единого регистра застрахованных лиц (поля: ФИО, дата рождения; дата смерти, прикрепление к медицинской организации), номер полиса), информационный ресурс территориального фонда в части сведений о лицах, состоящих под диспансерным наблюдением (гл. 15 Приказ 108н МЗ РФ) |
|
|
где: L - число умерших за период, находящихся под диспансерным наблюдением, от общего числа взрослых пациентов, находящихся под диспансерным наблюдением D - число умерших за период, находящихся под диспансерным наблюдением; DN - общее число взрослых пациентов, находящихся под диспансерным наблюдением за период |
|
|
Детское население (от 0 до 17 лет включительно) | ||||
Оценка эффективности профилактических мероприятий | ||||
17. |
Охват вакцинацией детей в рамках Национального календаря прививок. |
|
Процент |
Источником информации являются данные органов государственной власти субъектов Российской Федерации в сфере охраны здоровья, предоставляемые на бумажных носителях. |
|
|
где: Vdнац - процент охвата вакцинацией детей в рамках Национального календаря прививок в отчетном периоде; Fdнац - фактическое число вакцинированных детей в рамках Национального календаря прививок в отчетном периоде; Pdнац - число детей соответствующего возраста (согласно Национальному календарю прививок) на начало отчетного периода. |
|
|
18. |
Доля детей, в отношении которых установлено диспансерное наблюдение по поводу болезней костно-мышечной системы и соединительной ткани за период, от общего числа детей с впервые в жизни установленными диагнозами болезней костно-мышечной системы и соединительной ткани за период. |
|
Процент |
Источником информации являются реестры, оказанной медицинской помощи застрахованным лицам. Отбор информации для расчета показателей осуществляется по полям реестра: - дата рождения; - дата окончания лечения; - диагноз основной; - впервые выявлено (основной); - характер заболевания; - цель посещения. |
|
|
где: Ddkms - доля детей, в отношении которых установлено диспансерное наблюдение по поводу болезней костно-мышечной системы и соединительной ткани за период, от общего числа детей с впервые в жизни установленными диагнозами болезней костно-мышечной системы и соединительной ткани за период; Cdkms - число детей, в отношении которых установлено диспансерное наблюдение по поводу болезней костно-мышечной системы и соединительной ткани за период; Cpkms - общее число детей с впервые в жизни установленными диагнозами болезней костно-мышечной системы и соединительной ткани за период. |
|
|
19. |
Доля детей, в отношении которых установлено диспансерное наблюдение по поводу болезней глаза и его придаточного аппарата за период, от общего числа детей с впервые в жизни установленными диагнозами болезней глаза и его придаточного аппарата за период. |
|
Процент |
Источником информации являются реестры, оказанной медицинской помощи застрахованным лицам. Отбор информации для расчета показателей осуществляется по полям реестра: - дата рождения; - дата окончания лечения; - диагноз основной; - впервые выявлено (основной); - характер заболевания; - цель посещения. |
|
|
где: Ddgl - доля детей, в отношении которых установлено диспансерное наблюдение по поводу болезней глаза и его придаточного аппарата за период, от общего числа детей с впервые в жизни установленными диагнозами болезней глаза и его придаточного аппарата за период; Cdgl - число детей, в отношении которых установлено диспансерное наблюдение по поводу болезней глаза и его придаточного аппарата за период; Cpgl - общее число детей с впервые в жизни установленными диагнозами болезней глаза и его придаточного аппарата за период. |
|
|
20. |
Доля детей, в отношении которых установлено диспансерное наблюдение по поводу болезней органов пищеварения за период, от общего числа детей с впервые в жизни установленными диагнозами болезней органов пищеварения за период. |
|
Процент |
Источником информации являются реестры, оказанной медицинской помощи застрахованным лицам. Отбор информации для расчета показателей осуществляется по полям реестра: - дата рождения; - дата окончания лечения; - диагноз основной; - впервые выявлено (основной); - характер заболевания; - цель посещения. |
|
|
где: Dbop - доля детей, в отношении которых установлено диспансерное наблюдение по поводу болезней органов пищеварения за период, от общего числа детей с впервые в жизни установленными диагнозами болезней органов пищеварения за период; Cdbop - число детей, в отношении которых установлено диспансерное наблюдение по поводу болезней органов пищеварения за период; Cpbop - общее число детей с впервые в жизни установленными диагнозами болезней органов пищеварения за период. |
|
|
21. |
Доля детей, в отношении которых установлено диспансерное наблюдение по поводу болезней системы кровообращения за период от общего числа детей с впервые в жизни установленными диагнозами болезней системы кровообращения за период. |
|
Процент |
Источником информации являются реестры, оказанной медицинской помощи застрахованным лицам. Отбор информации для расчета показателей осуществляется по полям реестра: - дата рождения; - дата окончания лечения; - диагноз основной; - впервые выявлено (основной); - характер заболевания; - цель посещения. |
|
|
где: Ddbsk - доля детей, в отношении которых установлено диспансерное наблюдение по поводу болезней системы кровообращения за период от общего числа детей с впервые в жизни установленными диагнозами болезней системы кровообращения за период; Cdbsk - число детей, в отношении которых установлено диспансерное наблюдение по поводу болезней системы кровообращения за период Cpbsk - общее число детей с впервые в жизни установленными диагнозами болезней системы кровообращения за период. |
|
|
22. |
Доля детей, в отношении которых установлено диспансерное наблюдение по поводу болезней эндокринной системы, расстройства питания и нарушения обмена веществ за период, от общего числа детей с впервые в жизни установленными диагнозами болезней эндокринной системы, расстройства питания и нарушения обмена веществ за период. |
|
Процент |
Источником информации являются реестры, оказанной медицинской помощи застрахованным лицам. Отбор информации для расчета показателей осуществляется по полям реестра: - дата рождения; - дата окончания лечения; - диагноз основной; - впервые выявлено (основной); - характер заболевания; - цель посещения. |
|
|
где: Ddbes - доля детей в отношении которых установлено диспансерное наблюдение по поводу болезней эндокринной системы, расстройства питания и нарушения обмена веществ за период, от общего числа детей с впервые в жизни установленными диагнозами болезней эндокринной системы, расстройства питания и нарушения обмена веществ за период; Cdbes - число детей, в отношении которых установлено диспансерное наблюдение по поводу болезней эндокринной системы, расстройства питания и нарушения обмена веществ за период; Cpbes - общее число детей с впервые в жизни установленными диагнозами болезней эндокринной системы, расстройства питания и нарушения обмена веществ за период. |
|
|
Оценка смертности | ||||
23. |
Смертность детей в возрасте 0 - 17 лет за период. |
|
На 100 тыс. прикрепленного детского населения |
Источником информации является региональный сегмент единого регистра застрахованных лиц (поля: дата рождения; дата смерти, прикрепление к медицинской организации). |
|
|
где: Dth0 - 17 - смертность детей в возрасте 0 - 17 лет за период в медицинских организациях, имеющих прикрепленное население; D0 - 17 - число умерших детей в возрасте 0 - 17 лет включительно среди прикрепленного населения за период; Nas0 - 17 - численность прикрепленного населения детей в возрасте 0 - 17 лет включительно за период. |
|
|
Оказание акушерско-гинекологической помощи | ||||
Оценка эффективности профилактических мероприятий | ||||
24. |
Доля женщин, отказавшихся от искусственного прерывания беременности, от числа женщин, прошедших доабортное консультирование за период. |
|
Процент |
Источником информации являются данные органов государственной власти субъектов Российской Федерации в сфере охраны здоровья, предоставляемые на бумажных носителях. |
|
|
где: W - доля женщин, отказавшихся от искусственного прерывания беременности, от числа женщин, прошедших доабортное консультирование за период; Kотк - число женщин, отказавшихся от искусственного прерывания беременности; K - общее число женщин, прошедших доабортное консультирование за период. |
|
|
25. |
Доля беременных женщин, вакцинированных от коронавирусной инфекции COVID-19, за период, от числа женщин, состоящих на учете по беременности и родам на начало периода. |
|
Процент |
Источником информации являются данные органов государственной власти субъектов Российской Федерации в сфере охраны здоровья, предоставляемые на бумажных носителях (Pbcovid) и данные федерального регистра вакцинированных (Fbcovid). |
|
|
где: Vbcovid - доля беременных женщин, вакцинированных от коронавирусной инфекции COVID-19, за период, от числа женщин, состоящих на учете по беременности и родам на начало периода; Fbcovid - фактическое число беременных женщин, вакцинированных от коронавирусной инфекции COVID-19, за период; Pbcovid - число женщин, состоящих на учете по беременности и родам на начало периода. |
|
|
26. |
Доля женщин с установленным диагнозом злокачественное новообразование шейки матки, выявленным впервые при диспансеризации, от общего числа женщин с установленным диагнозом злокачественное новообразование шейки матки за период. |
|
Процент |
Расчет показателя производится путем отбора информации по полям реестра формата Д3 "Файл со сведениями об оказанной медицинской помощи при диспансеризации" предусматривает поле реестра: - признак подозрения на злокачественное новообразование. В дальнейшем движение пациента возможно отследить по формату Д4. Файл со сведениями при осуществлении персонифицированного учета оказанной медицинской помощи при подозрении на злокачественное новообразование или установленном диагнозе злокачественного новообразования - диагноз основной, - характер основного заболевания |
|
|
где: Zшм - доля женщин с установленным диагнозом злокачественное новообразование шейки матки, выявленным впервые при диспансеризации, от общего числа женщин с установленным диагнозом злокачественное новообразование шейки матки за период; Aшм - число женщин с установленным диагнозом злокачественное новообразование шейки матки, выявленным впервые при диспансеризации; Vшм - общее число женщин с установленным диагнозом злокачественное новообразование шейки матки за период. |
|
|
27. |
Доля женщин с установленным диагнозом злокачественное новообразование молочной железы, выявленным впервые при диспансеризации, от общего числа женщин с установленным диагнозом злокачественное новообразование молочной железы за период. |
|
Процент |
Расчет осуществляется путем отбора информации по полям реестра формата Д3 "Файл со сведениями об оказанной медицинской помощи при диспансеризации" предусматривает поле реестра: - признак подозрения на злокачественное новообразование. В дальнейшем движение пациента возможно отследить по формату Д4. Файл со сведениями при осуществлении персонифицированного учета оказанной медицинской помощи при подозрении на злокачественное новообразование или установленном диагнозе злокачественного новообразования - диагноз основной, - характер основного заболевания. |
|
|
где: Zмж - доля женщин с установленным диагнозом злокачественное новообразование молочной железы, выявленным впервые при диспансеризации, от общего числа женщин с установленным диагнозом злокачественное новообразование молочной железы за период; Aмж - число женщин с установленным диагнозом злокачественное новообразование молочной железы, выявленным впервые при диспансеризации; Vмж - общее число женщин с установленным диагнозом злокачественное новообразование молочной железы за период. |
|
|
28. |
Доля беременных женщин, прошедших скрининг в части оценки антенатального развития плода за период, от общего числа женщин, состоявших на учете по поводу беременности и родов за период. |
|
Процент |
Источником информации являются данные органов государственной власти субъектов Российской Федерации в сфере охраны здоровья, предоставляемые на бумажных носителях. |
|
|
где: B - доля беременных женщин, прошедших скрининг в части оценки антенатального развития плода за период, от общего числа женщин, состоявших на учете по поводу беременности и родов за период; S - число беременных женщин, прошедших скрининг в части оценки антенатального развития плода при сроке беременности 11 - 14 недель (УЗИ и определение материнских сывороточных маркеров) и 19 - 21 неделя (УЗИ), с родоразрешением за период; U - общее число женщин, состоявших на учете по поводу беременности и родов за период, с родоразрешением за период. |
|
|
Общие показатели | ||||
Оценка выполнения объемов медицинской помощи | ||||
29. |
Выполнение количества посещений с профилактической целью, подлежащих оплате в рамках подушевого финансирования |
|
Процент |
Источником информации являются реестры, оказанной медицинской помощи застрахованным лицам. |
|
|
где: VППЦ - процент выполнения плана оказания посещений с профилактической целью;
|
|
|
30. |
Выполнение количества обращений в связи с заболеваниями, подлежащих оплате в рамках подушевого финансирования |
|
Процент |
Источником информации являются реестры, оказанной медицинской помощи застрахованным лицам. |
|
|
где: VОЗ - процент выполнения плана оказания обращений в связи с заболеваниями;
|
|
|
31. |
Выполнение количества посещений в неотложной форме, подлежащих оплате в рамках подушевого финансирования |
|
Процент |
Источником информации являются реестры, оказанной медицинской помощи застрахованным лицам. |
|
|
где: VПНП - процент выполнения плана оказания посещений в неотложной форме;
|
|
|
* По набору кодов Международной
статистической классификацией болезней
и проблем, связанных со здоровьем,
десятого пересмотра (МКБ-10).
** В условиях распространения новой
коронавирусной инфекции (COVID-19) методика
расчета показателя может быть
скорректирована на предмет исключения
из расчета периода, когда деятельность
медицинской организации (в части
соответствующего направления
деятельности) была приостановлена
приказом руководителя медицинской
организации за отчетный и предыдущий год
соответственно путем пересчета к
годовому значению.
*** Оценивается изменение
показателя за период по отношению к
показателю в предыдущем периоде (среднее
значение коэффициента смертности за 2019,
2020, 2021 годы).
Подписи сторон:
Директор
Департамента здравоохранения
Ханты-Мансийского автономного округа -
Югры
А.А.ДОБРОВОЛЬСКИЙ
Директор
Территориального фонда
обязательного медицинского
страхования
Ханты-Мансийского автономного округа -
Югры
А.П.ФУЧЕЖИ
Директор
Филиала ООО "Капитал МС"
в Ханты-Мансийском
автономном округе - Югре
И.Ю.КУЗНЕЦОВА
Директор
Ханты-Мансийского филиала
ООО "АльфаСтрахование-ОМС"
О.А.ТОМИН
Председатель
Ассоциации работников
здравоохранения Ханты-Мансийского
автономного округа - Югры
В.А.ГИЛЬВАНОВ
Председатель
Региональной организации Профсоюза
работников здравоохранения
Российской Федерации
Ханты-Мансийского
автономного округа - Югры
О.Г.МЕНЬШИКОВА
Приложение 2
к Дополнительному соглашению 7
от 29.07.2022
Приложение 3
к Тарифному соглашению
в системе обязательного
медицинского страхования
Ханты-Мансийского автономного
округа - Югры на 2022 год
от 30.12.2021
ПОРЯДОК ПРИМЕНЕНИЯ СПОСОБОВ ОПЛАТЫ
СПЕЦИАЛИЗИРОВАННОЙ МЕДИЦИНСКОЙ ПОМОЩИ,
ОКАЗАННОЙ В УСЛОВИЯХ СТАЦИОНАРА С
ОСОБЕННОСТЯМИ ФОРМИРОВАНИЯ РЕЕСТРОВ
СЧЕТОВ НА ОПЛАТУ МЕДИЦИНСКОЙ ПОМОЩИ
1. Медицинские организации, оказывающие
медицинскую помощь в условиях
круглосуточного стационара и порядок
определения уровней структурных
подразделений медицинских организаций
1.1. В медицинских организациях 1-го
уровня, оказывающих первичную
медико-санитарную и/или
специализированную (за исключением
высокотехнологичной) помощь населению в
пределах муниципального образования
(внутригородского округа) структурным
подразделениям (отделениям) присвоен 1-й
уровень.
1.2. В медицинских организациях 2-го
уровня, структурным подразделениям
(филиалы, отделения), располагающимся в
сельской местности и оказывающие
первичную медико-санитарную и/или
специализированную (за исключением
высокотехнологичной) помощь населению в
пределах муниципального образования -
присвоен 1 уровень.
1.3. В медицинских организациях 2-го и
3-го уровней, территориально
располагающихся в городах, кроме
районных и центральных районных больниц,
отделениям терапевтического,
инфекционного и гинекологического
профиля, в которых не оказывается
высокотехнологичная медицинская помощь,
оказывающих медицинскую помощь
населению в пределах муниципального
образования (внутригородского округа),
структурным подразделениям присвоен 1
уровень.
1.4. В медицинских организациях 2-го и
3-го уровней, оказывающих первичную
медико-санитарную и/или
специализированную (за исключением
высокотехнологичной) помощь населению
нескольких муниципальных образований
(межмуниципальные центры), структурным
подразделениям присвоен 2-й уровень.
1.5. В медицинских организациях 3-го
уровня структурным подразделениям,
оказывающих, по программе обязательного
медицинского страхования
высокотехнологичную медицинскую помощь,
присвоен 3-й уровень.
1.6. Перечень и уровень структурных
подразделений медицинских организаций,
оказывающих медицинскую помощь в
условиях круглосуточного стационара,
содержится в приложении 13 к настоящему
Тарифному соглашению.
2. Основные подходы к группировке случаев
при оплате медицинской помощи по КСГ
2.1. Отнесение случаев лечения к
группе КСГ осуществляется на основе
совокупности следующих параметров,
определяющих относительную
затратоемкость лечения пациентов
(классификационных критериев):
a. Диагноз (код по МКБ 10);
b. Хирургическая операция и (или)
другая применяемая медицинская
технология (код в соответствии с
Номенклатурой медицинских услуг,
утвержденной приказом Министерства
здравоохранения Российской Федерации от
13.10.2017 N 804н), а также, при необходимости,
конкретизация медицинской услуги в
зависимости от особенностей ее
исполнения (иной классификационный
критерий), при наличии;
c. Схема лекарственного лечения;
d. МНН лекарственного препарата;
e. Возрастная категория пациента;
f. Сопутствующий диагноз и/или
осложнения заболевания (код по МКБ 10);
g. Оценка состояния пациента по
шкалам: шкала оценки органной
недостаточности у пациентов,
находящихся на интенсивной терапии
(Sequential Organ Failure Assessment, SOFA), шкала оценки
органной недостаточности у пациентов
детского возраста, находящихся на
интенсивной терапии (Pediatric Sequential Organ Failure
Assessment, pSOFA), шкала реабилитационной
маршрутизации;
h. Длительность непрерывного
проведения ресурсоемких медицинских
услуг (искусственной вентиляции легких,
видео-ЭЭГ-мониторинга);
i. Количество дней проведения
лучевой терапии (фракций);
j. Пол;
k. Показания к применению
лекарственного препарата;
l. Длительность лечения;
m. Объем послеоперационных грыж
брюшной стенки;
l. Степень тяжести заболевания.
2.2. При отнесении случая оказания
медицинской помощи в условиях
круглосуточного стационара к
определенной КСГ необходимо
руководствоваться:
- Инструкцией по группировке
случаев;
- Расшифровкой групп для
медицинской помощи, оказанной в условиях
круглосуточного стационара (Приложение
к Инструкции по группировке случаев -
файл "2022_Расшифровка групп КС" в формате MS
Excel).
3. Расчет стоимости законченного случая
лечения
Расчет стоимости законченного
случая лечения по КСГ осуществляется на
основе следующих экономических
параметров:
1. Размер базовой ставки без учета
коэффициента дифференциации;
2. Коэффициент относительной
затратоемкости;
3. Коэффициент дифференциации (при
наличии);
4. Коэффициент специфики оказания
медицинской помощи;
5. Коэффициент уровня (подуровня)
медицинской организации;
6. Коэффициент сложности лечения
пациента.
Стоимость законченного случая
лечения заболевания, включенного в
соответствующую КСГ (ССкс), определяется
по следующей формуле:
ССкс = БСкс x КД x (КЗкс x КСкс x КУСкс +
КСЛПкс), где:
БСкс - базовая ставка
финансирования медицинской помощи в
условиях круглосуточного стационара,
оплачиваемой по системе КСГ в рамках
территориальной программы ОМС (средняя
стоимость законченного случая лечения),
рублей, приведена в пункте 1 Части 3
Раздела III Тарифного соглашения без
учета КД, который является единым для
всей территории Ханты-Мансийского
автономного округа - Югры (КД -
коэффициент дифференциации,
рассчитанный в соответствии с
постановлением Правительства
Российской Федерации от 5 мая 2012 г. N 462 "О
порядке распределения, предоставления и
расходования субвенций из бюджета
Федерального фонда обязательного
медицинского страхования бюджетам
территориальных фондов обязательного
медицинского страхования на
осуществление переданных органам
государственной власти субъектов
Российской Федерации в сфере
обязательного медицинского
страхования"). Значение КД на 2022 год - 1,754.
КЗкс - коэффициент относительной
затратоемкости по КСГ, к которой отнесен
данный случай лечения, отражает
отношение уровня затрат случая к базовой
ставке в условиях круглосуточного
стационара (коэффициент,
устанавливаемый на федеральном уровне),
перечень коэффициентов приведен в
приложении 24 к настоящему Тарифному
соглашению.
КСкс - коэффициент специфики КСГ, к
которой отнесен данный случай
госпитализации, перечень КСдс приведен в
приложении 24 к настоящему Тарифному
соглашению.
КУСкс - коэффициент уровня
структурного подразделения медицинской
организации, в которой был пролечен
пациент в условиях круглосуточного
стационара, установлен приложением 26 к
настоящему Тарифному соглашению.
Коэффициент уровня структурного
подразделения медицинской организации
отражает разницу в затратах на оказание
медицинской помощи с учетом тяжести
состояния пациента, наличия у него
осложнений, проведения углубленных
исследований на различных уровнях, а
также учитывает оказание медицинских
услуг с применением телемедицинских
технологий. Структурным подразделениям
медицинских организаций, оказывающих
медицинскую помощь с применением
телемедицинских технологий, установлен
подуровень с более высоким
коэффициентом КУСкс.
Перечень КСГ, для которых не
применяется коэффициент уровня
структурного подразделения медицинской
организации, приведен в приложении 24 к
настоящему Тарифному соглашению.
КСЛПкс - коэффициент сложности
лечения пациента, установлен для случаев
и в размере согласно приложению 27 к
настоящему Тарифному соглашению.
В случае, если в рамках одной
госпитализации возможно применение
нескольких КСЛПкс, итоговое значение
КСЛПкс рассчитывается путем
суммирования соответствующих КСЛПкс.
При отсутствии оснований
применения КСЛПкс значение параметра
КСЛПкс при расчете стоимости
законченного случая лечения принимается
равным 0.
Размер базовой ставки (БСкс)
рассчитывается по формуле:
 , где
, где
ОСкс - объем средств,
предназначенных для финансового
обеспечения медицинской помощи,
оказываемой в условиях круглосуточного
стационара и оплачиваемой по КСГ;
Чсл - общее плановое количество
случаев госпитализации, подлежащих
оплате по КСГ;
СПК - средний поправочный
коэффициент оплаты по КСГ;
Ослп - сумма, характеризующая вклад
коэффициента сложности лечения пациента
в стоимость законченного (прерванного)
случая лечения заболевания.
Размер базовой ставки
устанавливается на год. Корректировка
базовой ставки возможна в случае
значительных отклонений фактических
значений от расчетных не чаще одного
раза в квартал.
СПК рассчитывается по формуле:
 .
.
Ослп рассчитывается по формуле:
 ,
,
Сксг - стоимость i-го случая лечения,
оплаченного по КСГ (с учетом применения
КСЛП в 2021 году);
КСЛПi - размер КСЛП, применяемый при
оплате i-го случая оказания медицинской
помощи в 2021 году.
Размер коэффициента приведения при
оплате специализированной медицинской
помощи в условиях круглосуточного
стационара рассчитывается по следующей
формуле:
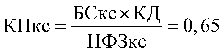 , где
, где
КПкс - коэффициент приведения
среднего норматива финансовых затрат на
единицу объема предоставления
медицинской помощи к базовой ставке,
исключающей влияние применяемых
коэффициентов относительной
затратоемкости и специфики оказания
медицинской помощи, коэффициента
дифференциации и коэффициента сложности
лечения пациентов, принимающий значения
не ниже 65% от значения норматива
финансовых затрат на 1 случай
госпитализации в условиях
круглосуточного стационара,
установленного территориальной
программой обязательного медицинского
страхования (далее - коэффициент
приведения при оплате
специализированной медицинской помощи);
НФЗкс - средний норматив финансовых
затрат на единицу объема предоставления
медицинской помощи в условиях
круглосуточного стационара, рублей.
3.1 Особенности оплаты случаев лечения по
КСГ, в составе которых Программой
установлена доля заработной платы и
прочих расходов
Стоимость одного случая
госпитализации по КСГ, в составе которых
Программой установлена доля заработной
платы и прочих расходов, определяется по
следующей формуле:
Скс = БСкс x КЗкс x ((1 - ДЗП) + ДЗП x КСкс x
КУСкс x КД) +
+ БСкс x КД x КСЛПкс, где:
Дзп - доля заработной платы и прочих
расходов в структуре стоимости КСГ
(устанавливаемое на федеральном уровне
значение, к которому применяется КД),
значения доли приведены в приложении 24 к
настоящему Тарифному соглашению.
НФЗкс - средний норматив финансовых
затрат на единицу объема предоставления
медицинской помощи в условиях
круглосуточного стационара, рублей;
4. Оплата прерванных случаев оказания
медицинской помощи в условиях
круглосуточного стационара
4.1. Оплата прерванных случаев
лечения, при которых длительность
госпитализации составляет менее 3 дней
включительно, производится в размере:
- 80% от стоимости КСГ, если пациенту
выполнено хирургическое вмешательство и
(или) проведена тромболитическая
терапия, являющиеся основным
классификационным критерием отнесения
данного случая лечения к конкретной КСГ;
- 50% от стоимости КСГ, в случае если
хирургическое вмешательство и (или)
тромболитическая терапия, определяющее
отнесение случая к КСГ, не проводилось.
4.1.1. Оплата прерванных случаев
оказания медицинской помощи,
завершенные переводом пациента в другую
медицинскую организацию (значение "102"
классификатора результатов обращения за
медицинской помощью V009), преждевременной
выпиской пациента из медицинской
организации при его письменном отказе от
дальнейшего лечения (значение "107"),
летальным исходом (значение "105"), при
которых длительность госпитализации
составляет более 3 дней, производится в
размере:
- 100% от стоимости КСГ, если пациенту
выполнено хирургическое вмешательство и
(или) проведена тромболитическая
терапия, являющиеся основным
классификационным критерием отнесения
данного случая лечения к конкретной КСГ;
- 80% от стоимости КСГ, в случае если
хирургическое вмешательство и (или)
тромболитическая терапия, определяющее
отнесение случая к КСГ, не проводилось.
4.2. Исключением являются случаи
лечения, относящиеся к КСГ, оплата по
которым производится в полном объеме (100%)
независимо от длительности лечения.
4.3. Перечень размеров оплаты
прерванных случаев лечения по КСГ
указаны в приложении 24 к настоящему
Тарифному соглашению.
4.5. Оплата прерванных случаев
проведения лекарственной терапии при
злокачественных новообразованиях в
случае, если фактическое количество дней
введения в рамках прерванного случая
соответствует количеству дней введения
в тарифе, предусмотренному в описании
схемы лекарственной терапии, оплата
случаев лечения осуществляется в полном
объеме по соответствующей КСГ.
В случае, если фактическое
количество дней введения, меньше
предусмотренного в описании схемы
лекарственной терапии, оплата
осуществляется аналогично случаям
лечения, когда хирургическое
вмешательство и (или) тромболитическая
терапия не проводились.
5. Оплата по двум КСГ в рамках одного
пролеченного случая
5.1. При переводе пациента из одного
отделения медицинской организации в
другое в рамках круглосуточного
стационара, а также в случае перевода из
круглосуточного стационара в дневной
стационар и из дневного стационара в
круглосуточный, если это обусловлено
возникновением (наличием) нового
заболевания или состояния, входящего в
другой класс МКБ 10 и не являющегося
следствием закономерного
прогрессирования основного заболевания,
внутрибольничной инфекции или
осложнением основного заболевания, а
также при переводе пациента из одной
медицинской организации в другую, оба
случая лечения заболевания подлежат
100-процентной оплате в рамках
соответствующих КСГ, за исключением
прерванных случаев, которые
оплачиваются в соответствии с настоящим
Тарифным соглашением. Такие случаи
лечения подлежат обязательной
экспертизе. В случае, если перевод
производится в пределах одной
медицинской организации, а заболевания
относятся к одному классу МКБ 10, оплата
производится в рамках одного случая
лечения по КСГ с наибольшим размером
оплаты.
5.2. Оплата одного пролеченного
случая по двум КСГ: st02.001 "Осложнения,
связанные с беременностью" и st02.003
"Родоразрешение" или st02.001 "Осложнения,
связанные с беременностью" и st02.004
"Кесарево сечение" возможна при
дородовой госпитализации пациентки в
отделение патологии беременности и
пребывания в отделении патологии
беременности в течение 6 дней и более с
последующим родоразрешением.
5.2.1. При этом оплата по двум КСГ
возможна в случае пребывания в отделении
патологии беременности не менее 2 дней
при оказании медицинской помощи по
следующим МКБ-10:
O14.1 Тяжелая преэклампсия.
O34.2 Послеоперационный рубец матки,
требующий предоставления медицинской
помощи матери.
O36.3 Признаки внутриутробной
гипоксии плода, требующие
предоставления медицинской помощи
матери.
O36.4 Внутриутробная гибель плода,
требующая предоставления медицинской
помощи матери.
O42.2 Преждевременный разрыв плодных
оболочек, задержка родов, связанная с
проводимой терапией.
5.3. Оплата по двум КСГ
осуществляется также в следующих
случаях лечения в одной медицинской
организации в рамках круглосуточного
стационара по заболеваниям, относящимся
к одному классу МКБ:
- проведение медицинской
реабилитации пациента после завершения
лечения в той же медицинской организации
по поводу заболевания, по которому
осуществлялось лечение;
- оказание медицинской помощи в
случаях, связанных с установкой, заменой
порт системы (катетера) для
лекарственной терапии злокачественных
новообразований с последующим
проведением лекарственной терапии или
после хирургического лечения в рамках
одной госпитализации;
- случаи лекарственной терапии со
злокачественными новообразованиями
лимфоидной и кроветворной тканей (при
длительности "первого" случая не менее 30
дней или перерыв между госпитализациями
составляет более 1 дня);
- этапное хирургическое лечение при
злокачественных новообразованиях, не
предусматривающее выписку пациента из
стационара;
- проведение реинфузии аутокрови,
или баллонной внутриаортальной
контрпульсации, или экстракорпоральной
мембранной оксигенации на фоне лечения
основного заболевания;
- проведение первой иммунизации
против респираторно-синцитиальной
вирусной инфекции в период
госпитализации по поводу лечения
нарушений, возникающих в перинатальном
периоде, являющихся показанием к
иммунизации.
5.4. При этом если один из случаев
лечения является прерванным, его оплата
осуществляется в соответствии с
настоящим порядком.
5.5. По каждому случаю оплаты двух
КСГ должна быть проведена
медико-экономическая экспертиза и, при
необходимости, экспертиза качества
медицинской помощи.
6. Оплата случаев лечения при оказании
услуг диализа в рамках круглосуточного
стационара
6.1. При оказании пациенту
медицинской помощи в условиях
стационара с одновременным проведением
услуг диализа, оплата медицинской помощи
осуществляется по тарифу
соответствующей КСГ в рамках одного
случая лечения и дополнительно за
фактически выполненные услуги диализа
по тарифам, приложение 29 к настоящему
Тарифному соглашению.
6.2. К тарифам на услуги диализа не
применяются поправочные коэффициенты.
7. Особенности формирования и оплаты
случаев медицинской помощи по КСГ
7.1. При расчете фактической
длительности госпитализации в
стационарных условиях день поступления
в стационар и день выписки из стационара
считаются одним днем. Период лечения в
отделении реанимации и интенсивной
терапии входит в фактическую
длительность госпитализации.
7.1.1. В случае лечения, начавшегося и
закончившегося в один и тот же день,
фактическая длительность
госпитализации учитывается как 1 день.
7.1.2. Оплата случаев оказания
медицинской помощи пациентам в приемных
отделениях стационаров, не
завершившихся госпитализацией,
осуществляется по тарифам посещения
врача, соответствующей специальности
и/или по тарифам медицинских услуг.
7.2. В стационарных условиях в
стоимость КСГ по профилю "Акушерство и
гинекология", предусматривающих
родоразрешение, включены расходы на
пребывание новорожденного в медицинской
организации, где произошли роды.
Пребывание здорового новорожденного в
медицинской организации в период
восстановления здоровья матери после
родов не является основанием для
предоставления оплаты по КСГ по профилю
"Неонатология". Если в ходе оказания
медицинской помощи роженице выполнялась
операция, входящая в st02.012 или st02.013
(операции на женских половых органах
уровней 3 и 4), например, субтотальная или
тотальная гистерэктомия, отнесение
случая производится к КСГ по коду
операции.
7.3. Формирование КСГ для случаев
лучевой терапии осуществляется на
основании кода МКБ 10, кода медицинской
услуги в соответствии с Номенклатурой и
для большинства групп с учетом
количества дней проведения лучевой
терапии (фракций).
7.3.1. Отнесение к КСГ для случаев
проведения лучевой терапии в сочетании с
лекарственной терапией осуществляется
по коду МКБ 10, коду медицинской услуги в
соответствии с Номенклатурой,
количества дней проведения лучевой
терапии (фракций) и МНН лекарственных
препаратов.
7.3.2. КСГ для случаев лекарственной
терапии в онкологии формируются на
основании кода МКБ 10 и схемы
лекарственной терапии. В расчете
стоимости КСГ случаев лекарственной
терапии учтены в том числе нагрузочные
дозы в соответствии с инструкциями по
применению лекарственных препаратов для
медицинского применения (отдельно схемы
лекарственной терапии для нагрузочных
доз не выделены), а также учтена
сопутствующая терапия для коррекции
нежелательных явлений (например,
противорвотные препараты, препараты,
влияющие на структуру и минерализацию
костей и др.).
7.3.3. При снижении дозы
химиотерапевтических препаратов и/или
изменении дней введения (увеличение
интервала между введениями) по сравнению
с указанными в справочнике "Схемы
лекарственной терапии" кодируется схема,
указанная в группировщике, при
соблюдении следующих условий,
отраженных в первичной медицинской
документации:
- снижение дозы произведено в
соответствии с инструкцией к
химиотерапевтическому препарату в связи
усилением токсических реакций или с
тяжестью состояния пациента;
- изменение дней введения
(увеличение интервала между введениями)
произведено в связи с медицинскими
противопоказаниями к введению
препаратов в день, указанный в описании
схемы.
При соблюдении вышеуказанных
условий снижение дозы и/или увеличение
интервала между введениями оплачивается
по коду основной схемы лекарственной
терапии.
7.3.4. Отнесение случаев к КСГ
st08.001-st08.003, охватывающим случаи
лекарственного лечения злокачественных
новообразований у детей, производится на
основе комбинации соответствующего кода
терапевтического диагноза класса "С",
кодов Номенклатуры и возраста - менее 18
лет. Отнесение к указанным КСГ
производится по коду Номенклатуры -
A25.30.014 Назначение лекарственных
препаратов при онкологическом
заболевании у детей.
7.3.5. При оплате случаев
лекарственной терапии взрослых со
злокачественными новообразованиями
лимфоидной и кроветворной тканей
применяются КСГ st19.090-st19.102, критериями
отнесения к которым являются сочетания
кода МКБ 10 (коды C81-C96, D45-D47), кода
длительности госпитализации, а также,
при наличии, кода МНН или АТХ группы
применяемых лекарственных препаратов.
Подробное описание группировки случаев
лекарственной терапии взрослых со
злокачественными новообразованиями
лимфоидной и кроветворной тканей
приведено в Инструкции по группировке
случаев.
7.3.6. Учитывая, что при
злокачественных новообразованиях
лимфоидной и кроветворной тканей в ряде
случаев длительность госпитализации
может значительно превышать 30 дней,
предполагается ежемесячная подача
счетов на оплату, начиная с 30 дней с даты
госпитализации. Для каждого случая,
предъявляемого к оплате, отнесение к КСГ
осуществляется на основании критериев
за период, для которого формируется
счет.
Если между последовательными
госпитализациями перерыв составляет 1
день и более, то к оплате подаются 2
случая. При этом не допускается
предъявление к оплате нескольких
случаев в течение 30 дней, если перерыв
между госпитализациями составлял менее 1
дня (дата начала следующей
госпитализации следовала сразу за датой
выписки после предыдущей
госпитализации). Также не допускается
сочетание в рамках одного случая
госпитализации и/или одного периода
лечения оплаты по КСГ и по нормативу
финансовых затрат на случай оказания
высокотехнологичной медицинской
помощи.
7.3.7. Для случаев лечения лучевых
повреждений в условиях круглосуточного
стационара применяется КСГ st19.103 "Лучевые
повреждения", которая формируется на
основании сочетания кода МКБ 10,
соответствующего лучевым повреждениям,
дополнительного кода C., а также иного
классификационного критерия "olt",
отражающего состояние после
перенесенной лучевой терапии.
7.3.8. В случае если злокачественное
новообразование выявлено в результате
госпитализации с целью оперативного
лечения по поводу неонкологического
заболевания (доброкачественное
новообразование, кишечная
непроходимость и др.) отнесение к КСГ и
оплата осуществляются в соответствии с
классификационными критериями по коду
медицинской услуги без учета кода
диагноза злокачественного
новообразования.
7.3.9. Отнесение к КСГ st36.012
"Злокачественное новообразование без
специального противоопухолевого
лечения" производится, если диагноз
относится к классу С, при этом больному
не оказывалось услуг, являющихся
классификационным критерием
(химиотерапии, лучевой терапии,
хирургического вмешательства). Данная
группа может применяться в случае
необходимости проведения
поддерживающей терапии и
симптоматического лечения.
7.3.10. КСГ st19.037 "Фебрильная
нейтропения, агранулоцитоз вследствие
проведения лекарственной терапии
злокачественных новообразований (кроме
лимфоидной и кроветворной тканей)"
применяется в случаях, когда фебрильная
нейтропения, агранулоцитоз является
основным поводом для госпитализации. В
случаях, когда фебрильная нейтропения,
агранулоцитоз развивается у больного,
госпитализированного с целью проведения
специального противоопухолевого
лечения, оплата производится по КСГ с
наибольшим размером оплаты.
7.3.11. Применение услуги А07.23.001
"Дистанционная лучевая терапия при
поражении центральной нервной системы и
головного мозга" на установке
стереотаксической радиохирургии
"Гамма-нож" с учетом, что один сеанс на
установке "Гамма-нож" соответствует семи
фракциям дистанционной гамма-терапии".
7.4. Для КСГ st37.001-st37.013, st37.021-st37.023
критерием для определения
индивидуальной маршрутизации пациента
служит оценка состояния по Шкале
Реабилитационной Маршрутизации (ШРМ).
Медицинскую реабилитацию в условиях
круглосуточного стационара пациент
получает при оценке 4-5-6 по ШРМ. При оценке
3 по ШРМ медицинская реабилитация
оказывается пациенту в условиях
круглосуточного стационара в
соответствии с установленной
маршрутизацией. Состояние пациента по
ШРМ оценивается при поступлении в
круглосуточный стационар по максимально
выраженному признаку, применима как для
взрослых, так и детей. Шкала
реабилитационной маршрутизации (ШРМ)
представлена в порядке организации
медицинской реабилитации взрослых,
утвержденном приказом Минздрава России
от 31.07.2020 N 788н.
7.4.1. Критерием для определения
индивидуальной маршрутизации
реабилитации детей, перенесших
заболевания перинатального периода, с
нарушениями слуха без замены речевого
процессора системы кохлеарной
имплантации, с онкологическими,
гематологическими и иммунологическими
заболеваниями в тяжелых формах
продолжительного течения, с поражениями
центральной нервной системы, после
хирургической коррекции врожденных
пороков развития органов и систем,
служит оценка степени тяжести
заболевания. При средней и тяжелой
степени тяжести указанных заболеваний
ребенок получает медицинскую
реабилитацию в условиях круглосуточного
стационара.
7.4.2. Отнесение к КСГ "Медицинская
реабилитация детей с нарушениями слуха
без замены речевого процессора системы
кохлеарной имплантации" (КСГ st37.015)
осуществляется по коду медицинской
услуги B05.028.001 "Услуги по медицинской
реабилитации пациента с заболеваниями
органа слуха" или B05.046.001 "Слухо-речевая
реабилитация глухих детей с кохлеарным
имплантом" в сочетании с двумя
классификационными критериями: возраст
до 18 лет (код 5) и код классификационного
критерия "rbs".
7.4.3. Классификационный критерий "rbs"
означает обязательное сочетание 2-х
медицинских услуг: B05.069.005 "Разработка
индивидуальной программы
дефектологической реабилитации", B05.069.006
"Разработка индивидуальной программы
логопедической реабилитации".
7.4.4. КСГ st37.019 "Медицинская
реабилитация после онкоортопедических
операций" и st37.020 "Медицинская
реабилитация по поводу
постмастэктомического синдрома в
онкологии" формируются по
соответствующему коду МКБ 10 в сочетании
с медицинской услугой B05.027.001 "Услуги по
медицинской реабилитации пациента,
перенесшего операцию по поводу
онкологического заболевания".
7.4.5. КСГ st37.021- st37.023 для случаев
медицинской реабилитации пациентов,
перенесших коронавирусную инфекцию
COVID-19, формируются по коду иного
классификационного критерия "rb3cov"-"rb5cov",
отражающего признак перенесенной
коронавирусной инфекции COVID-19, а также
оценку по ШРМ (3 - 5 баллов
соответственно).
7.5. КСГ st29.007 "Тяжелая множественная
и сочетанная травма (политравма)"
формируется по коду иного
классификационного критерия "plt",
отражающего наличие травмы в двух и
более анатомических областях
(голова/шея, позвоночник, грудная клетка,
живот, таз, конечности), множественную
травму и травму в нескольких областях
тела, и коду МКБ 10 дополнительного
диагноза, характеризующего тяжесть
состояния. Подробное описание
группировки случаев лечения тяжелой
множественной и сочетанной травмы
(политравмы) приведено в Инструкции по
группировке случаев.
7.6. Отнесение к КСГ, применяемым для
оплаты случаев лечения сепсиса (st12.005,
st12.006, st12.007) осуществляется по сочетанию
кода диагноза МКБ 10 и возрастной
категории пациента и/или иного
классификационного критерия "it1". При
кодировании случаев лечения сепсиса
соответствующий диагноз необходимо
указывать либо в поле "Основной диагноз",
либо в поле "Диагноз осложнения". При этом
отнесение к указанным КСГ с учетом
возрастной категории и/или критерия "it1"
сохраняется вне зависимости от того, в
каком поле указан код диагноза.
Отнесение случаев лечения
пациентов с органной дисфункцией к КСГ
st04.006 "Панкреатит с синдромом органной
дисфункции", КСГ st12.013 "Грипп и пневмония с
синдромом органной дисфункции", КСГ st27.013
"Отравления и другие воздействия внешних
причин с синдромом органной дисфункции"
и КСГ st33.008 "Ожоги (уровень 4,5) с синдромом
органной дисфункции" осуществляется с
учетом в том числе дополнительного
классификационного критерия - "оценка
состояния пациента" с кодом "it1". При этом
необходимыми условиями кодирования
случаев лечения пациентов с органной
дисфункцией являются:
1. Непрерывное проведение
искусственной вентиляции легких в
течение 72 часов и более;
2. Оценка по Шкале органной
недостаточности у пациентов,
находящихся на интенсивной терапии
(Sequential Organ Failure Assessment, SOFA), - не менее 5 или
оценка по шкале оценки органной
недостаточности у пациентов детского
возраста, находящихся на интенсивной
терапии (Pediatric Sequential Organ Failure Assessment, pSOFA) не
менее 4.
7.6.1. Для кодирования признака "it1"
должны выполняться одновременно оба
условия. За основу берется оценка по
шкале SOFA или pSOFA (для лиц младше 18 лет) в
наиболее критическом за период
госпитализации состоянии пациента.
Оценка состояния пациента по шкале SOFA
осуществляется на основе оценки
дисфункции шести органных систем
(дыхательная, коагуляционная,
печеночная, сердечно-сосудистая,
неврологическая, почечная). Оценка
каждого параметра в 0 баллов
соответствует легкой дисфункции, оценка
в 4 балла соответствует тяжелой
недостаточности. Градации оценок по
шкале SOFA приведена в Инструкции по
группировке случаев.
7.7. Отнесение к КСГ st36.008
"Интенсивная терапия пациентов с
нейрогенными нарушениями жизненно
важных функций, нуждающихся в их
длительном искусственном замещении" по
коду МКБ-10 (основное заболевание) и коду
дополнительного классификационного
критерия "it2", означающего непрерывное
проведение искусственной вентиляции
легких в течение 480 часов и более.
7.8. Отнесение к КСГ st36.003.1 - st36.003.6
"Лечение с применением генно-инженерных
биологических препаратов и селективных
иммунодепрессантов (уровень 1 - 6)"
осуществляется по коду МКБ 10, коду
медицинской услуги в соответствии с
Номенклатурой и МНН лекарственных
препаратов.
7.9. Оплата случаев лечения по поводу
эпилепсии в круглосуточном стационаре
осуществляется по четырем КСГ профиля
"Неврология", при этом КСГ st15.005.1
"Эпилепсия, судороги (уровень 1.1)"
формируется только по коду диагноза по
МКБ 10, а КСГ st15.005.2, st15.018, st15.019 и st15.020
формируются по сочетанию кода диагноза и
иного классификационного критерия "ep0",
"ep1", "ep2" или "ep3" соответственно, с учетом
объема проведенных
лечебно-диагностических мероприятий.
7.10. В медицинских организациях 1-го
уровня, оказывающих первичную
медико-санитарную и/или
специализированную (за исключением
высокотехнологичной) помощь населению в
пределах муниципального образования
(внутригородского округа)
осуществляется оказание медицинской
помощи по профилю "акушерство и
гинекология" за исключением проведения
плановых случаев лечения по КСГ st02.004
"Кесарево сечение".
7.10.1. Пациентки с плановыми случаями
лечения по КСГ st02.004 "Кесарево сечение"
направляются в медицинские организации
2-го и 3-го уровня оказания перинатальной
медицинской помощи в соответствии с
приказами Минздрава России и Депздрава
Югры.
7.10.2. В стоимость тарифа КСГ профиля
"Акушерство и гинекология", применяемых
при оплате случаев родоразрешения,
включены расходы на тестирование для
установления COVID-статуса всех
новорожденных, рожденных от матерей с
подозреваемым/подтвержденным
инфицированием COVID-19. Забор материала для
выполнения ПЦР производится из
зева/ротоглотки (все новорожденные). У
интубированных новорожденных для ПЦР
производится дополнительный забор
аспирата из трахеи и бронхов. Тесты
проводятся двукратно, в первые часы
после рождения и на третьи сутки жизни.
7.11. Оплата случаев лечения
пациентов с COVID-19 в круглосуточном
стационаре осуществляется в зависимости
от тяжести заболевания, определяемого в
соответствии с Приказом Министерства
здравоохранения Министерства
здравоохранения Российской Федерации от
19.03.2020 N 198н "Временный порядок
организации работы медицинских
организаций в целях реализации мер по
профилактике и снижению рисков
распространения новой коронавирусной
инфекции COVID-19".
7.11.1. Оплата лечения пациентов с
COVID-19 в случае перевода пациента на
долечивание осуществляется:
- в пределах одной медицинской
организации - оплата в рамках одного
случая оказания медицинской помощи (по
КСГ с наибольшей стоимостью
законченного случая лечения
заболевания);
- в другую медицинскую организацию -
оплата случая лечения до перевода
осуществляется за прерванный случай
оказания медицинской помощи по КСГ,
соответствующей тяжести течения
заболевания. Оплата законченного случая
лечения после перевода осуществляется
по КСГ st12.019 "Коронавирусная инфекция
COVID-19 (долечивание)" вне зависимости от
длительности лечения (за исключением
сверхдлительных случаев
госпитализации.
- в амбулаторных условиях - оплата
случая лечения до перевода
осуществляется за прерванный случай
оказания медицинской помощи по КСГ,
соответствующей тяжести течения
заболевания. Оплата медицинской помощи в
амбулаторных условиях осуществляется в
соответствии с порядком, определенным
тарифным соглашением.
8. Оплата случаев лечения, предполагающих
сочетание оказания высокотехнологичной
и специализированной медицинской помощи
пациенту
8.1. При направлении в медицинскую
организацию с целью комплексного
обследования и (или) предоперационной
подготовки пациентов, которым в
последующем необходимо проведение
хирургического лечения, в том числе в
целях дальнейшего оказания
высокотехнологичной медицинской помощи,
указанные случаи оплачиваются в рамках
специализированной медицинской помощи
по КСГ, формируемой по коду МКБ 10 либо по
коду Номенклатуры, являющемуся
классификационным критерием в случае
выполнения диагностического
исследования.
8.2. После оказания в медицинской
организации высокотехнологичной
медицинской помощи, при наличии
показаний, пациент может продолжить
лечение в той же организации в рамках
оказания специализированной
медицинской помощи. Указанные случаи
оказания специализированной
медицинской помощи оплачиваются по
соответствующей КСГ.
8.3. Отнесение случая оказания
медицинской помощи к
высокотехнологичной медицинской помощи
осуществляется при соответствии кодов
МКБ-10, модели пациента, вида лечения и
метода лечения аналогичным параметрам,
установленным в Программе в рамках
перечня видов высокотехнологичной
медицинской помощи, содержащего, в том
числе методы лечения и источники
финансового обеспечения
высокотехнологичной медицинской помощи
(далее - Перечень). В случае если хотя бы
один из вышеуказанных параметров не
соответствует Перечню, оплата случая
оказания медицинской помощи
осуществляется в рамках
специализированной медицинской помощи
по соответствующей КСГ исходя из
выполненной хирургической операции и
(или) других применяемых медицинских
технологий.
8.4. Указанные случаи применения
двух и более тарифов (КСГ, ВМП) в период
одной госпитализации подлежат
обязательной медико-экономической
экспертизе и, при необходимости,
экспертизе качества медицинской помощи.
Подписи сторон:
Директор
Департамента здравоохранения
Ханты-Мансийского автономного округа -
Югры
А.А.ДОБРОВОЛЬСКИЙ
Директор
Территориального фонда
обязательного медицинского
страхования
Ханты-Мансийского автономного округа -
Югры
А.П.ФУЧЕЖИ
Директор
филиала ООО "Капитал МС"
в Ханты-Мансийском
автономном округе - Югре
И.Ю.КУЗНЕЦОВА
Директор
Ханты-Мансийского филиала
ООО "АльфаСтрахование-ОМС"
О.А.ТОМИН
Председатель
Ассоциации работников
здравоохранения Ханты-Мансийского
автономного округа - Югры
В.А.ГИЛЬВАНОВ
Председатель
Региональной организации Профсоюза
работников здравоохранения
Российской Федерации
Ханты-Мансийского
автономного округа - Югры
О.Г.МЕНЬШИКОВА
Приложение 3
к Дополнительному соглашению 7
от 29.07.2022
Приложение 40
к тарифному соглашению в системе
обязательного медицинского
страхования
Ханты-Мансийского автономного
округа - Югры на 2022 год
от 30 декабря 2021 года
РАСПРЕДЕЛЕНИЕ ОБЪЕМОВ ПРЕДОСТАВЛЕНИЯ И
ФИНАНСОВОГО ОБЕСПЕЧЕНИЯ МЕДИЦИНСКОЙ
ПОМОЩИ, УСТАНОВЛЕННЫХ В СООТВЕТСТВИИ С
ТЕРРИТОРИАЛЬНОЙ ПРОГРАММОЙ
ОБЯЗАТЕЛЬНОГО МЕДИЦИНСКОГО
СТРАХОВАНИЯ
N п/п |
Основные показатели ТП ОМС |
2022 год |
1 |
Численность застрахованных лиц на 01 января |
1636774 |
2 |
Коэффициент дифференциации ХМАО - Югры (Кдиф) |
1,754 |
N п/п |
Наименование показателя |
Распределено на комиссии по разработке ТП ОМС ХМАО - Югры | |||||||||
|
|
МП <*>, застрахованным в ХМАО - Югре, в медицинских организациях ХМАО - Югры |
МТР за МП <*>, застрахованным в ХМАО - Югре, в медицинских организациях за пределами ХМАО - Югры |
Итого вместе с МТР | |||||||
|
|
|
|
объем МП <*> на 1 застрах. лицо |
объем МП <*> |
БН <***> финансовых затрат, руб. |
размер к-та для опр. ср. ст-ти ед. объема МП <*> |
ср. ст-ть ед. объема МП <*>, руб. |
ФО <**>, тыс. руб. | ||
|
|
объем МП <*> |
ФО <**>, тыс. руб. |
объем МП <*> |
ФО <**>, тыс. руб. |
|
|
|
|
|
|
1 |
2 |
3 |
4 |
5 |
6 |
7 |
8 |
9 |
10 |
11 |
12 |
1 |
МП в амбулаторных условиях, всего |
|
20500690,8 |
|
406169,1 |
|
|
|
|
|
20906859,9 |
1.1 |
МП в амбулаторных условиях (посещения с проф. целью) |
5830272 |
7274637,2 |
104591 |
78287,3 |
3,62595 |
5934863 |
679,8 |
1,822 |
1238,9 |
7352924,5 |
1.1.1 |
в том числе МП в амб. условиях (с иными целями) |
4954598 |
3818506,4 |
104591 |
78287,3 |
3,09095 |
5059189 |
329,0 |
2,341 |
770,2 |
3896793,7 |
1.1.2 |
комплексные посещения при профосмотрах |
445202 |
1574193,3 |
|
|
0,27200 |
445202 |
2015,9 |
1,754 |
3535,9 |
1574193,3 |
1.1.3 |
комплексные посещения при диспансеризации |
430472 |
1881937,5 |
|
|
0,26300 |
430472 |
2492,5 |
1,754 |
4371,8 |
1881937,5 |
1.1.3.1 |
в том числе для проведения углубленной диспансеризации |
144988 |
258760,1 |
|
|
0,08858 |
144988 |
1017,5 |
1,754 |
1784,7 |
258760,1 |
1.2 |
МП в амбулаторных условиях (обращения по заболеванию) |
2861746 |
11943915,3 |
195473 |
301760,6 |
1,86783 |
3057219 |
1599,8 |
2,504 |
4005,5 |
12245675,9 |
1.3 |
МП в амбулаторных условиях (ОЗ при медицинской реабилитации) |
4698 |
151938,0 |
|
|
0,00287 |
4698 |
18438,4 |
1,754 |
32341,0 |
151938,0 |
1.4 |
МП в амбулаторных условиях (посещения по неотложной помощи) |
884519 |
1130200,3 |
39208 |
26121,2 |
0,56436 |
923727 |
713,7 |
1,754 |
1251,8 |
1156321,5 |
1.5 |
Диагностические услуги (в составе ОЗ), всего |
727354 |
1761133,3 |
|
|
|
727354 |
|
|
|
1761133,3 |
1.5.1 |
компьютерная томография |
155880 |
695022,2 |
|
|
0,09524 |
155880 |
2542,0 |
1,754 |
4458,7 |
695022,2 |
1.5.2 |
магнитно-резонансная томография |
68400 |
428909,0 |
|
|
0,04179 |
68400 |
3575,0 |
1,754 |
6270,6 |
428909,0 |
1.5.3 |
ультразвуковые исследования сердечно-сосудистой системы |
161405 |
139308,7 |
|
|
0,09861 |
161405 |
492,1 |
1,754 |
863,1 |
139308,7 |
1.5.4 |
эндоскопические диагностические исследования |
70443 |
114082,4 |
|
|
0,04304 |
70443 |
923,3 |
1,754 |
1619,5 |
114082,4 |
1.5.5 |
молекулярно-генетические исследования (онкология) |
1936 |
27757,4 |
|
|
0,00118 |
1936 |
8174,2 |
1,754 |
14337,5 |
27757,4 |
1.5.6 |
патологоанатомические исследования биопсийного материала (онкология) |
29056 |
103015,1 |
|
|
0,01775 |
29056 |
2021,3 |
1,754 |
3545,4 |
103015,1 |
1.5.7 |
тестирование на выявление новой коронавирусной инфекции (COVID-19) |
240234 |
253038,5 |
|
|
0,14677 |
240234 |
600,5 |
1,754 |
1053,3 |
253038,5 |
1.6 |
Фельдшерские/фельдшерско-акушерские пункты |
66 |
376756,7 |
|
|
0,00004 |
66 |
|
|
5708434,8 |
376756,7 |
2 |
МП в условиях дневного стационара, всего |
120361 |
4899106,2 |
7677 |
309479,6 |
0,078226 |
128038 |
23192,7 |
1,754 |
40680,0 |
5208585,8 |
2.1 |
МП в условиях ДС (за исключением п. 2.2 - 2.4) |
98085 |
2543628,3 |
5945 |
118201,2 |
0,063558 |
104030 |
|
|
25587,1 |
2661829,5 |
2.2 |
МП в условиях ДС по профилю "Онкология" |
13370 |
1295330,2 |
591 |
82449,2 |
0,008530 |
13961 |
79186,3 |
1,246 |
98687,7 |
1377779,4 |
2.3 |
МП в условиях ДС с применением ВРТ (ЭКО) |
850 |
148533,1 |
1141 |
108829,2 |
0,001216 |
1991 |
124728,5 |
1,036 |
129262,8 |
257362,3 |
2.4 |
Внепочечное очищение крови при ХПН (диализ) в условиях ДС |
8056 |
911614,6 |
|
|
|
8056 |
|
|
113159,7 |
911614,6 |
3 |
МП в условиях круглосуточного стационара, всего |
274513 |
18072734,2 |
20781 |
1254939,9 |
0,180412 |
295294 |
37316,0 |
1,754 |
65452,3 |
19327674,1 |
3.1 |
МП в условиях КС (за исключением п. 3.2 - 3.6) |
232851 |
11801076,1 |
19550 |
1121781,0 |
0,154206 |
252401 |
|
|
51199,7 |
12922857,1 |
3.2 |
МП в условиях КС по профилю "Онкология" (с учетом ВМП) |
16039 |
2091527,7 |
1220 |
132769,5 |
0,010545 |
17259 |
101250,1 |
1,273 |
128877,5 |
2224297,2 |
3.3 |
МП в условиях КС по профилю "Медицинская реабилитация" |
7771 |
526982,9 |
|
|
0,004748 |
7771 |
38662,5 |
1,754 |
67814,0 |
526982,9 |
3.4 |
МП в условиях КС по профилю "Гериатрия" |
1491 |
94826,1 |
11 |
389,4 |
0,000918 |
1502 |
|
|
63392,5 |
95215,5 |
3.5 |
МП в условиях КС "COVID-19" |
8482 |
1897796,3 |
|
|
0,005182 |
8482 |
116200,0 |
1,926 |
223744,0 |
1897796,3 |
3.6 |
Высокотехнологичная МП в условиях КС (без учета "онкологии") |
7879 |
1660525,1 |
|
|
0,004814 |
7879 |
|
|
210753,3 |
1660525,1 |
4 |
Скорая МП вне медицинской организации, всего |
462612 |
2854312,3 |
28704 |
88698,8 |
0,30017 |
491316 |
2884,7 |
2,077 |
5990,1 |
2943011,1 |
4.1 |
Скорая МП (за исключением п. 4.2) |
462497 |
2848992,8 |
|
|
|
491201 |
|
|
5980,6 |
2937691,6 |
4.2 |
Скорая МП (тромболизис) |
115 |
5319,5 |
|
|
|
115 |
|
|
46256,5 |
5319,5 |
5 |
Итого |
|
46326843,5 |
|
2059287,4 |
|
|
|
|
|
48386130,9 |
* - медицинская помощь
** - финансовое обеспечение
*** - базовый норматив
Подписи сторон:
Директор
Департамента здравоохранения
Ханты-Мансийского автономного округа -
Югры
А.А.ДОБРОВОЛЬСКИЙ
Директор
Территориального фонда
обязательного медицинского
страхования
Ханты-Мансийского автономного округа -
Югры
А.П.ФУЧЕЖИ
Директор
филиала ООО "Капитал МС"
в Ханты-Мансийском
автономном округе - Югре
И.Ю.КУЗНЕЦОВА
Директор
Ханты-Мансийского филиала
ООО "АльфаСтрахование-ОМС"
О.А.ТОМИН
Председатель
Ассоциации работников
здравоохранения Ханты-Мансийского
автономного округа - Югры
В.А.ГИЛЬВАНОВ
Председатель
Региональной организации Профсоюза
работников здравоохранения
Российской Федерации
Ханты-Мансийского
автономного округа - Югры
О.Г.МЕНЬШИКОВА
Ссылается на
- О временном порядке организации работы медицинских организаций в целях реализации мер по профилактике и снижению рисков распространения новой коронавирусной инфекции COVID-19 (с изменениями на 26 декабря 2023 года) (не действует с 01.01.2025)
- Об обязательном медицинском страховании в Российской Федерации (с изменениями на 28 декабря 2024 года)


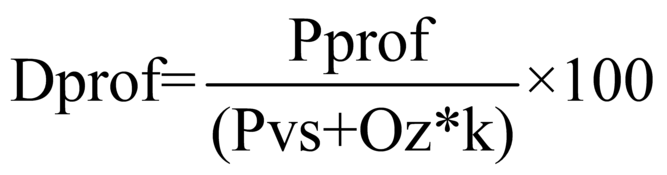 ,
,
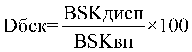 ,
,
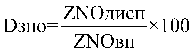 ,
,
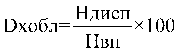 ,
,
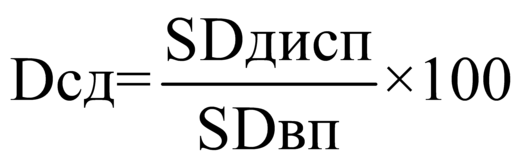 ,
,
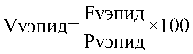 ,
,
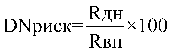 ,
,
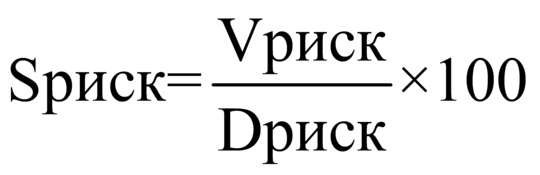 ,
,
 ,
,
 ,
,
 ,
,
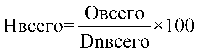 ,
,
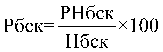 ,
,
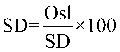 ,
,
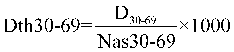 ,
,
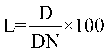 ,
,
 ,
,
 ,
,
 ,
,
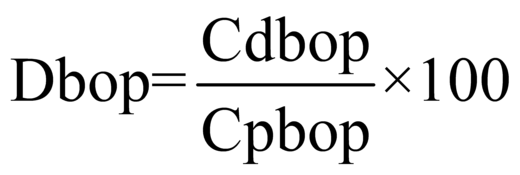 ,
,
 ,
,
 ,
,
 ,
,
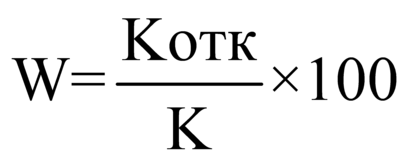 ,
,
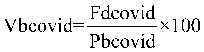 ,
,
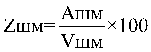 ,
,
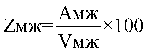 ,
,
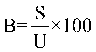 ,
,